Заживление переломов животных
В первые дни после перелома никаких определяемых рентгенографией восстановительных или, наоборот, процессов рассасывания не устанавливается и костные отломки на рентгенограмме кажутся такими, какими они образовались при травме.
Потом, если не наступает осложнений, вокруг концов обломков со стороны надкостницы в результате пролиферативной деятельности клеток образуется первичная соединительнотканная мозоль, соединяющая дистальный и проксимальный отломки кости в одно целое. Эта мозоль на снимке не видна, так как она поглощает рентгеновы лучи в той же степени, что и окружающие ее мягкие ткани.
Соединительнотканая мозоль постепенно оссифицируется и на рентгенограмме дает густые нежные тени. Края отломков в это время несколько декальцинируются и по интенсивности тени приближаются к молодой костной ткани. В этой фазе образования костной мозоли щель перелома на снимке остается отчетливо видимой и даже расширяется. Зависит это от частичного рассасывания поврежденной части костного вещества в концах отломков.
В дальнейшем молодая костная ткань и декальцинированные края отломков все больше оссифицируются, тени их становятся более плотными и ясными, сливаясь в единую равномерную плотную ткань — костную мозоль. Такая мозоль подвергается полному окостенению в течение 4—6 недель. Однако при этом надо учитывать возраст, местоположение перелома в кости, степень смещения отломков и нарушения надкостницы, способ лечения и т. д.
Иначе протекает заживление перелома при наличии множества осколков, лежащих вокруг места перелома. Осколки кости, сохранившие связь с надкостницей, вовлекаются в образование мозоли. (Костные отломки, не сохранившие достаточной связи со здоровыми тканями, некротизируются и отторгаются в виде секвестров.
Омертвевшие костные отломки, или секвестры, определяются на рентгенограмме по следующим признакам: большая сравнительно с окружающими живыми отломками плотность их теней, отсутствие признаков образования новой кости по их периферии, наличие грануляционной ткани, отделяющей секвестры от живой ткани.
Такие осложнения, с одной стороны, замедляют срастание перелома, с другой — постоянное раздражение надкостницы, вызываемое инфекцией, ведет к образованию объемистой мозоли. Но наиболее опасными осложнениями при заживлении перелома являются остеомиелит и образование ложного сустава.
Травматический остеомиелит — гнойное воспаление костного мозга с вовлечением в процесс всех элементов кости я окружающих мягких тканей с образованием некроза.
Остеомиелит, возникший на почве травмы, рентгенологически характеризуется появлением резкой деструкции кости очагового или даже разлитого характера, образованием в полостях секвестров.
Остеомиелит обычно сопровождается образованием свищей. Для их исследования применяется метод фистулографии. В свищевой канал вводят контрастное вещество, после чего делают (рентгеновские снимки. В качестве контрастного вещества используют стерильную водную пасту сернокислого бария. Для исследования свищей, связанных с серозными полостями, применяют иодолипол. Контрастное вещество вводят в наружное отверстие свища при помощи шприца. Снимки исследуемой части тела делают в двух взаимно перпендикулярных проекциях.
В случае благоприятного остеомиелетического процесса восстановление кости идет по типу зарастания костных дефектов. Однако кость не всегда принимает свою прежнюю форму, чаще остаются деформации в виде раздутости, искривлений, склероза, периостальных наслоений.
Ложный сустав (псевдоартроз) — стойкая ненормальная подвижность на месте бывшего перелома, возникшая в результате нарушения процесса образования мозоли (М. В. Плахотин).
Причинами образования ложного сустава являются: значительная потеря костного вещества вместе с надкостницей, неправильное положение отломков кости (отломки костей прилегают друг к другу боковыми поверхностями или отстоят далеко друг от друга), отсутствие своевременной и правильной иммобилизации отломков, попадание мышечных волокон в промежуток между отломками, длительные гнойные процессы и ряд других как общих, так и местных причин.
Основными рентгенологическими симптомами ложного сустава являются: отсутствие костной мозоли между отломками, закругление и отшлифовка концов отломков, заращение костномозгового канала.
Клиническая симптоматология острых форм гнойных артритов дает возможность поставить точный клинический диагноз — гнойный артрит.
Пока гнойный воспалительный процесс локализуется в синовиальной оболочке капсулы сустава, на рентгенограмме каких-либо отклонений от нормы в суставных концах костей и хряща установить не удается, кроме расширения рентгеновской суставной щели. Только тогда, когда в процесс вовлечены суставной хрящ и суставные поверхности костей, рентгенологические исследования приобретают свое практическое значение. В это время на снимке отмечают сужение суставной щели в результате разрушения хряща и сближение костей, образующих сустав. Иногда в полости сустава просматриваются костные секвестры, отделившиеся от суставных поверхностей. Хорошо видны местные дефекты, неровности и узуры на околосуставных краях костных теней. В дальнейшем, если не были приняты эффективные меры лечения, начинается гнойное воспаление в костях сустава. В этом случае заболевание называют гнойным остеоартритом. Рентгенологически в это время устанавливают увеличение суставной щели, остеолиз и очаги деструкции, одновременно отмечают усиленные костные разрастания.
Источник
В ветеринарной практике переломы конечностей, суставов и челюстей у домашних животных встречаются чуть ли не чаще, чем в медицине. К сожалению, животные регулярно попадают в ситуации, которые оборачиваются для них серьезными травмами. Зачастую это становится следствием их собственного поведения: игры с другими животными, желания залезть туда, где есть наибольшая опасность получить травму. Кроме того, небольшие размеры некоторых четвероногих становятся косвенной причиной получения переломов и вывихов. Так, коты, зарывшись между простынями, рискуют быть незамеченными, когда хозяин наваливается сверху. Таксы, как и другие небольшие породы собак, не видны автомобилистам, поэтому часто попадают в ДТП. Ну, а любимое занятие погоняться за проезжающей машиной, является частой причиной травм для многих крупных собак.
Если Ваш питомец получил перелом или травму при ДТП, падении, ущемлении, огнестрельном ранении или других происшествиях, ни в коем случае нельзя откладывать посещение ветеринарного врача, даже если животное проявляет минимум недовольства. Повреждение спинного мозга или травма позвоночника могут быть успешно излечены, но только в том случае, когда помощь животному оказана в течение нескольких часов после происшествия. Любой вывих, даже самый незначительный, может обернуться серьезной проблемой, если вовремя не показать питомца ветеринарному врачу-травматологу.
Переломы конечностей – самая распространенная жалоба, с которой владельцы животных обращаются в ветеринарную клинику. Важно быстро и очень аккуратно оказать первую помощь пациенту, перенесшему перелом кости, а это может сделать только профессионал. При закрытом переломе, необходимо ограничить перемещения отломков кости, чтобы не травмировать ткани и препятствовать переходу закрытого перелома в открытый, возникающий при разрыве кожного покрова острыми краями кости. Для этого нужно зафиксировать конечность с помощью повязки и предоставить полный покой животному. Открытый перелом требует немедленной обработки раны, удаления отмерших тканей и фиксации конечности с помощью повязок и шин.
Каждый пациент и его ситуация индивидуальны. При выборе лечения нужно учитывать огромное количество факторов, таких как вид перелома, его сложность, сопутствующие заболевания и многое другое. Для полного заживления перелома необходим комплекс оптимальных условий: полное сопоставление отломков, высокая жесткость их фиксации, сохранение функции и кровоснабжения поврежденной кости и конечности.
В зависимости от сложности повреждения кости ветеринарный врач отдает предпочтение в пользу того или иного хирургического метода лечения, позволяющего соблюсти эти условия.
В гуманной медицине зачастую используют консервативный метод лечения переломов. Это обусловлено тем, что человек готов проводить долгое время без движения, чтобы вылечиться. Ни одно животное не будет лежать неподвижно необходимое время, именно поэтому в ветеринарии и в частности в нашей клинике консервативный метод не нашел какого-либо применения. К сожалению, нам часто приходится сталкиваться с плачевными результатами использования консервативных методов лечения переломов у животных.
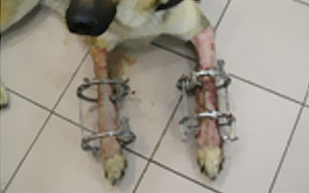
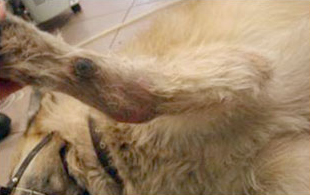 Клинический случай лечения последствий использования гипсовой повязки при переломе конечности
Клинический случай лечения последствий использования гипсовой повязки при переломе конечности
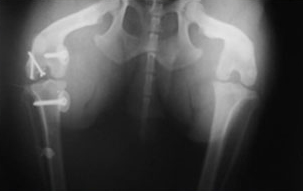
В нашу ветеринарную клинику поступила собака (кобель в возрасте 9 лет) с переломом, случившимся более чем за месяц до посещения.
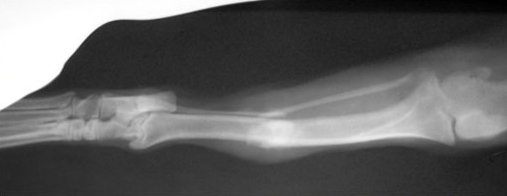
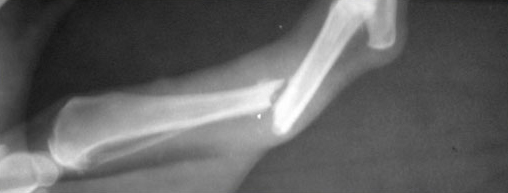 Слева – Рентгеновский снимок в прямой проекции.
Слева – Рентгеновский снимок в прямой проекции.
Справа – Рентгеновский снимок в боковой проекции. Образовался ложный сустав.
Было принято решение использовать остеозинтез с помощью аппарата Илизарова.
Первый этап – Дистракция
Продолжался 2 недели.


Слева – Начальный снимок.
Справа – Заключительный снимок первого этапа.
Второй этап – Совмещение
 Продолжался 7 дней.
Продолжался 7 дней.
Третий этап – Тракция

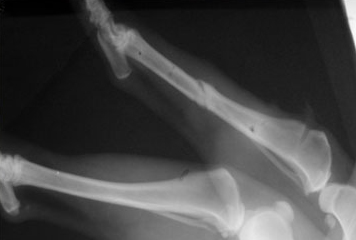 Слева – Компрессия.
Слева – Компрессия.
Справа – После удаления аппарата Илизарова.
Хирургические методы лечения переломов
Выбор метода хирургического лечения должен основываться на возможно быстрых операциях с коротким наркозом. В подобном случае – это остеосинтез (соединение кости конечности), подразделяющийся на внешний и погружной.
Внешняя фиксация кости заключается в том, что фиксирующий материал крепят за пределами самого перелома. Это дает возможность крепко зафиксировать кость в анатомически правильном положении, и позволит опираться на нее пациенту сразу после операции вплоть до полного выздоровления.
Методы внешней фиксации
Аппарат Илизарова (спицевый аппарат) часто применяется при сложных переломах у животных. Костные фрагменты фиксируются с помощью колец и металлических спиц, которые не травмируют кость и ткани. Кольцо обеспечивает высокую прочность и возможность смещать фрагменты кости, если это необходимо. В случаях загрязнения раны и значительного повреждения кожного покрова аппарат Илизарова наиболее подходящий метод лечения. Для его удаления не требуется повторной операции и анестезии.

Аппарат подбирается индивидуально для каждого животного. Расстояние между внутренней частью аппарата и кожными покровами должно составлять 1,5-2 см. Большее расстояние будет снижать прочность фиксации, а меньшее – чревато сдавливанием тканей и развитием отека. Аппарат должен быть компактным и не препятствовать функциональности поврежденной конечности, установлен таким образом, чтобы обеспечивать хорошую рентгенообзорность в области перелома.
Большинство владельцев животных, перенесших перелом, переживают, что такой «громоздкий» аппарат будет мешать их питомцу, и он попытается сорвать его. Но, на самом деле, аппарат практически не меняет привычный образ жизни животного.
Стоит отметить, что аппарат Илизарова с успехом используется как для крупных, так и небольших животных.

Клинический случай исправления сломанных конечностей с помощью аппарата Илизарова
В ветеринарную клинику поступила собака с неправильно сросшимися костями передней конечности после перелома.
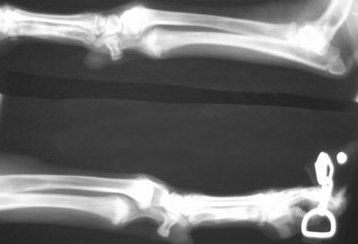
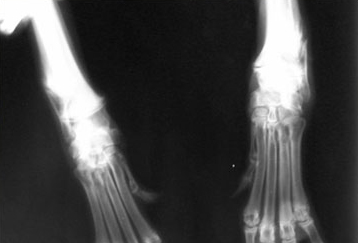
Было принято решение применить корригирующую остеотомию (искусственный перелом неправильно сросшейся кости с целью исправления деформации) с использованием аппарата Илизарова.
Остеосинтез аппаратом Киршнера
Аппарат Киршнера состоит из резьбовых стержней, устанавливаемых непосредственно в кости, и фиксирующих штанг, которые прикрепляются к этим стержням гайками.
Аппарат Киршнера не имеет такого запаса прочности, как аппарат Илизарова, зато может быть с успехом использован на плече, бедре, челюсти, костях таза и позвоночнике, где применение состоящего из колец аппарата Илизарова затруднено.
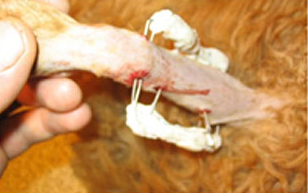
Остеосинтез спицами и полимером
Аппарат формируют из спиц, закрепленных акриловым полимером.
Остеосинтез с использованием спиц и акрилового полимера применяется не только при переломах костей, но и при вывихах локтевого, скакательного, запястного, заплюсневого суставов, переломах челюстей и позвоночника.
Основными плюсами этого метода являются простая техника наложения, занимающая 10-20 минут, низкая себестоимость при высокой надежности конструкции и прочной фиксации отломков. Кроме того, акриловому полимеру можно придать любую форму, что особенно важно при сложно сформированных костях.
На рисунке представлен рентген перелома предплечья у пуделя.
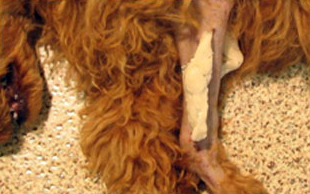
 Внешний вид того же пуделя с фиксатором.
Внешний вид того же пуделя с фиксатором.
Методы погружной фиксации
Погружной остеосинтез подразделяют на интрамедуллярный (внутрикостный), накостный и чрезкостный. Используют также комбинированные методы фиксации костей погружным способом. Противопоказанием к такому методу являются открытые переломы с большой зоной поврежденных тканей, инфекционный процесс, общее тяжелое состояние больного, тяжелые сопутствующие заболевания внутренних органов, выраженный остеопороз, декомпенсированная сосудистая недостаточность конечностей.
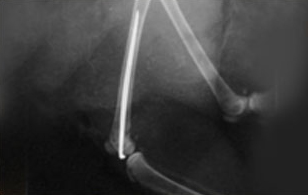 Интрамедулярный (внутрикостный) метод – осуществляется плоскими титановыми стержнями и спицами, вводимыми непосредственно в сломанную кость. Этот способ при правильном его использовании хорош возможностью пользоваться конечностью до полного сращения перелома, при этом детали конструкции абсолютно не мешают животному.
Интрамедулярный (внутрикостный) метод – осуществляется плоскими титановыми стержнями и спицами, вводимыми непосредственно в сломанную кость. Этот способ при правильном его использовании хорош возможностью пользоваться конечностью до полного сращения перелома, при этом детали конструкции абсолютно не мешают животному.
Однако показания к использованию этого метода ограничены, его невозможно применить для остеосинтеза костей таза, челюсти, черепа, ребра, лопатки и позвоночника. Кроме того, при интрамедуллярном методе наблюдается самая высокая травматичность внутрикостных структур, происходит повреждение внутрикостного мозга, что значительно замедляет процесс сращения. Отломки при интрамедуллярном методе часто смещаются.
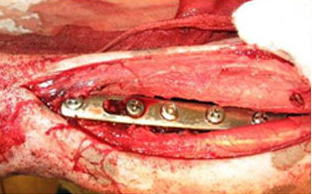 Накостный метод – чаще всего используют пластины, которые прикрепляются непосредственно к кости винтами. Это очень эффективный способ, позволяющий добиться максимально стабильной фиксации кости, отсутствия подвижности отломков, минимальной травматизации артерий и вен. Накостный метод можно использовать для большинства переломов (челюстей, позвоночника, костей таза, артродеза суставов).
Накостный метод – чаще всего используют пластины, которые прикрепляются непосредственно к кости винтами. Это очень эффективный способ, позволяющий добиться максимально стабильной фиксации кости, отсутствия подвижности отломков, минимальной травматизации артерий и вен. Накостный метод можно использовать для большинства переломов (челюстей, позвоночника, костей таза, артродеза суставов).
Отрицательных сторон у этого метода значительно меньше. К ним можно отнести следующие факторы: во-первых, это довольно дорогой вид лечения, во-вторых, пластины и шурупы травмируют мягкие ткани и повреждают периостальную сосудистую сеть. Однако, несмотря на недостатки, накостный метод очень распространен для лечения переломов и успешно применяется в нашей клинике.
 Чрезкостный метод – остеосинтез винтами, штифтами, болтами и спицами, вводимыми в кость. Среди положительных сторон можно отметить невысокую себестоимость, простоту выполнения, низкую травматизацию мягких тканей и доступность использования при внутрисуставных переломах. Однако использование этого метода ограничено показаниями. Кроме того, создаваемая с помощью фиксатора компрессия довольно быстро уменьшается.
Чрезкостный метод – остеосинтез винтами, штифтами, болтами и спицами, вводимыми в кость. Среди положительных сторон можно отметить невысокую себестоимость, простоту выполнения, низкую травматизацию мягких тканей и доступность использования при внутрисуставных переломах. Однако использование этого метода ограничено показаниями. Кроме того, создаваемая с помощью фиксатора компрессия довольно быстро уменьшается.
Особым видом чрезкостного метода является костный шов, для которого в отломках делают отверстия и проводят через них лигатуры, затягивая и завязывая их. Этот способ может быть элементом комбинированного внутрикостно-накостного остеосинтеза.
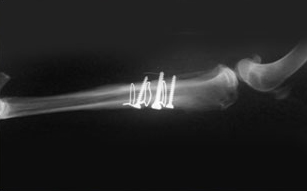 На снимке представлен костный шов с использованием штифта и обвивной проволоки.
На снимке представлен костный шов с использованием штифта и обвивной проволоки.
Важно отметить, что все методы фиксации костей могут быть использованы совместно. В зависимости от сложности и количества переломов, опытный врач-травматолог выбирает необходимые методы остеосинтеза так, чтобы их можно было сочетать, не нанося лишних травм вашему питомцу, преследуя высокую скорость срастания кости и максимальную фиксацию отломков.
Источник
Заживление переломов костей сопровождается как местными, так и общими изменениями в организме. Костная ткань после перелома восстанавливается путем образования костной мозоли. В процессе регенерации участвуют: внутренний (камбиальный) слой надкостницы, эндост, костный мозг, эндотелий сосудов гаверсовых каналов, молодая соединительная ткань, в последующем метаплазирующаяся в костную (рис. 61).
В первичной костной мозоли различают: периостальную, или наружную, костную мозоль, развивающуюся из клеток камбиального слоя надкостницы; эндостальную, или внутреннюю, мозоль, образующуюся из клеток эндоста и костного мозга обоих отломков; промежуточную мозоль, развивающуюся из гаверсовых каналов кортикального слоя кости и отчасти из клеток эндоста и периоста; пароссальную, или околокостную мозоль, образующуюся из мягких тканей вблизи перелома. Развитие этой мозоли зависит от степени повреждения окружающих тканей.
В процессе формирования костной мозоли различают следующие основные фазы.
Первая фаза — подготовительная — в течение 48— 72 ч в ответ на травму развиваются серозное асептическое воспаление, экссудация и эмиграция лейкоцитов в мягкие ткани. В это же время в концах отломков возникает травматический остит. Под влиянием остеокластов и их фермента (кислой фосфатазы) в условиях местного ацидоза происходит деминерализация концов отломков по линии излома.
Вторая фаза наступает через 3 сут после травмы и характеризуется образованием соединительнотканной мозоли. Вначале остеоидная ткань формируется в клеточных элементах надкостницы, эндоста и костного мозга на некотором расстоянии от линии излома, то есть в интактной зоне от травмы, а затем этот процесс продолжается к линии излома.
Одновременно остеогенные клетки камбиального слоя надкостницы, костного мозга и эндоста проникают в кровяной сгусток в зоне перелома, постепенно размножаясь, они прорастают его густой сетью кровеносных капилляров. Вокруг костных отломков развивается своеобразная грануляционная ткань, которая представляет соединительнотканную мозоль, где клеточные элементы в ней путем дифференциации превращаются в остеобласты и костные клетки, а промежуточное вещество — в коллагеновые волокна — основную субстанцию.
Для этой фазы характерен процесс возрастания активности щелочной фосфатазы, интенсивности фосфорнокальциевого обмена. Кроме того, и в сыворотке крови увеличивается содержание фосфора и кальция, повышается активность щелочной фосфатазы и комплексобразующих свойств белков с фосфорно-кальциевыми солями.
Третья фаза. Спустя 10—12 дн. формируется костная мозоль, характеризующаяся процессом окостенения. Для остеоидной ткани в это время свойствен процесс оссификации. Главную роль здесь играют остеобласты, вырабатывающие щелочную фосфатазу и угольную кислоту. Образовавшаяся костная ткань не имеет физиологически правильного строения. Постепенно с восстановлением опорно-двигательной функции она подвергается статико-динамической перестройке.
Четвертая фаза сопровождается окончательной перестройкой сформированной костной мозоли с перегруппировкой костных балок согласно законам статики и динамики. Такой процесс протекает продолжительно. За это время костные балки мозоли, не функционирующие в статико-динамической нагрузке, рассасываются, а испытывающие нагрузку формируются и по своей архитектонике приближаются к нормальной кости. Для общих изменении в организме характерна постепенная нормализация биохимических показателей, которые устанавливаются в пределах нормы через 5—8 мес.
Заживление переломов у разных животных имеет свои особенности. Так, лошади и собаки после перелома строго оберегают конечность и включают ее в опорную функцию, когда отломки прочно фиксированы костной мозолью. У этих животных перелом сопровождается развитием серозного воспалительного отека, явления пролиферации выражены слабо, соединительнотканная мозоль формируется к 10—15 сут. Отломки кости срастаются к 35—45 сут.
Крупный рогатый скот, овцы и свиньи щадят травмированную конечность в первые 3—5 дн., а затем они начинают постепенно включать ее в опорную функцию. Зона воспалительного отека у них более локализована, чем у лошадей и собак, соединительнотканная мозоль формируется к 8—10 сут. Отломки кости у этих животных срастаются к 25—35 сут.
При переломах могут быть осложнения. Наиболее опасными являются остеомиелиты при открытых и огнестрельных переломах, контрактуры и ложные суставы (псевдоартрозы). В последнем случае отмечается стойкая ненормальная подвижность на месте бывшего перелома, которая может возникать в результате нарушения процесса мозолеобразования (рис. 62).

В настоящее время клинико-рентгенологическими, гематологическими, биохимическими, гистологическими, радиоизотопными и другими методами исследований установлено, что реакция организма па травму сопровождается значительными сдвигами в равновесии организма животных, целым рядом местных и общих расстройств, биохимическими сдвигами в крови и костной системе, нарушением обмена веществ как в зоне травмированного сегмента, так и в организме в целом.
Исследования отечественных и зарубежных авторов, а также экспериментальные и клинические исследования, проведенные на собаках, овцах, свиньях и молодняке крупного рогатого скота на кафедре общей и частной хирургии Московской ветеринарной академии позволили к настоящему времени более глубоко вскрыть биологическую сущность заживления переломов костей.
При переломах трубчатых костей в первые 10 сут происходят значительные изменения как в зоне перелома, так и в организме в целом. Этот период характеризуется выраженными клиническими, биохимическими, гистологическими сдвигами. Так, после перелома и остеосинтеза у животных понижается аппетит, повышается температура тела, учащаются пульс и дыхание, местно в области повреждения возникает воспалительный процесс с более или менее выраженным отеком.
На этом фоне уже на 5-е и 10-е сут наблюдаются значительные изменения, сопровождающиеся снижением количества общего белка, альбумина, альбумино-глобулинового коэффициента (А/Т) и повышением содержания неорганического фосфора в крови. В этот период снижается содержание неорганического фосфора в концах отломков, что, по-видимому, связано с местным ацидозом, преобладанием кислой фосфатазы и повышением активности остеокластов, возникающими на фоне воспалительной реакции. Эти явления отмечают также В.М. Васюточкин, Е. М. Гусева, Н. П. Альтшуллер, М.Н. Погорелое, М. В. Плахотин и А. Д. Белов, Мохамед-Эль-Мустафа, З.М. Зеленская и др. Установлено, что после переломов костей происходит сдвиг активной реакции крови в сторону ацидоза, а в последующем, по мере ослабления острых реактивных пилений, исчезновение воспалительного отека мягких тканей, преобладание регенеративных процессов и формирование костной мозоли, активная реакция крови и тканевой среды постепенно исчезает в сторону алкалоза. Большинство авторов считает, что на фоне ацидоза в костях преобладают процессы рарефикации и рекристаллизации, а при умеренном алкалозе — конденсации и кристаллизации.
Снижение уровня минерального обмена в концах отломков и повышение содержания минеральных веществ в крови в первый период после перелома, по-видимому, связаны с резорбцией минеральных веществ из костной ткани и поступлением их в кровь.
К 10 сут повышается интенсивность белково-минерального обмена в костеобразующих элементах поврежденной кости, нарастает гипопротеинемия на фоне повышения биосинтеза альфа- и бета-глобулинов при одновременном преобладании их распада и сильного снижения уровня альбуминов. Биосинтез гамма-глобулинов превышает интенсивность их распада, в связи с этим количество гамма-глобулинов в сыворотке крови становится выше исходного. Рентгенологически к этому сроку на значительном расстоянии от места перелома устанавливают светло-серые тени периостальных наслоений.
Следовательно, в начальный период в течение 10 сут после перелома трубчатых костей и интрамедуллярного остеосинтеза возникают острые реактивные явления, сопровождающиеся выраженной воспалительной реакцией, повышением температуры тела, учащением пульса и дыхания. При этом снижается количество общего белка, альбуминов, альфа-глобулинов и повышается содержание минеральных веществ в сыворотке крови. В концах отломков и эпифизах поврежденной кости повышается уровень кальция и фосфора. В симметричных участках диафиза и эпифизах интактной трубчатой кости существенных изменений не наблюдается. Рентгенологически к этому сроку в зоне формирующейся костной мозоли устанавливают светло-серые тени, а при радиоизотопном исследовании с помощью Ca45, P32 и метионина S35 выявляют достаточно высокий уровень белкового и минерального обмена.
В период с 10-го по 25-й день остропротекающие реактивные явления стихают и на рентгенограммах до вольно четко видна формирующаяся костная мозоль. Показатели содержания общего белка нормализуются, а количество альбуминов и альбумино-глобулиновый показатель остаются на низком уровне. Максимально повышается ферментативная активность щелочной фосфатазы. К концу 25 сут на рентгенограммах наблюдается начало смыкания периостальной мозоли проксимального и дистального отломков.
В этот период значительно увеличивается содержание минеральных компонентов в периостальной мозоли, прилегающей к концам отломков, и в мозоли на уровне излома. Причем их больше в периостальной мозоли. Уровень минеральных веществ в эпифизах незначительно повышается, а в концах отломков, наоборот, снижается.
Радиоизотопными исследованиями установлено, что в формирующейся костной мозоли максимальная интенсивность белкового обмена устанавливается на 15-е сут, а минерального — к 25 дн. К концу этого периода происходит консолидация отломков в полное восстановление опорной функции поврежденной конечности. Следовательно, в период с 10 по 25 сут после перелома и операции остеосинтеза затухают остропротекающие реактивные явления и преобладает выраженная регенерация в зоне перелома. Этот период характеризуется повышением содержания общего белка в крови до исходных показателей, некоторым увеличением количества альбуминов, нормализацией альфа- и бета-глобулинов, высоким уровнем гамма-глобулинов и значительным снижением минеральных элементов в крови. Содержание последних несколько выше исходных показателей, отмечается некоторое снижение их уровня в концах отломков при одновременном повышении его в костной мозоли. Этот период характеризуется максимальным усилением ферментативной активности щелочной фосфатазы, белкового и минерального обмена в костеобразующих элементах поврежденной кости и формирующейся костной мозоли.
Следует отметить, что максимальный уровень белкового обмена в формирующейся костной мозоли предшествует периоду высокой интенсивности и фосфорно-кальциевого обмена. Такое соотношение в белково-минеральном обмене в процессе регенерации костной ткани соответствует существующим биологическим представлениям о том, что в первую очередь формируется белковая матрица, а затем идет кристаллизация минеральных веществ.
В период с 25-х по 60-е сут после перелома и операции интрамедуллярного остеосинтеза нормализуются альбуминовые, гамма-глобулиновые фракции и коэффициент А/Г (альбумино-глобулиновый коэффициент), понижается содержание минеральных компонентов в крови и снижается интенсивность белкового и некоторого фосфорно-кальциевого обмена в костях и костной мозоли. После клинического выздоровления (8—12 мес) активность костных фосфатаз и фосфорно-кальциевый обмен в зоне бывшего перелома удерживается длительное время несколько выше исходного уровня.
Рентгенологически в период с 25-х по 60-е сут устанавливают консолидацию отломков. Плотность теней костной мозоли приближается к кортикальному слою концов отломков трубчатой кости. На фоне этих изменений нормализуются гаммаглобулиновые фракции, увеличивается количество альбуминов и коэффициента А/Г, содержание которых на 60-е сут достигает исходных величин. Показатели фосфорно-кальциевого обмена в сыворотке крови после некоторого повышения на 35-й день в дальнейшем снижаются, но продолжают оставаться выше исходных данных. Содержание минеральных элементов в концах отломков после незначительного повышения к 35-м сут вновь снижается на 45-е сут и только к 60-му дню возрастает и остается несколько выше уровня их в кортикальном слое интактного диафиза.
В периостальной же мозоли, прилегающей к концам отломков, и в мозоли на уровне излома количество кальция и фосфора возрастает и продолжает оставаться продолжительное время, как отмечено раньше, выше исходного уровня. Интенсивность белкового обмена, по данным радиоизотоппых исследований с применением радиоактивного метионина S35, постепенно снижается и через 60 дн. с момента перелома и операции остеосинтеза становится почти одинаковой. Однако интенсивность белкового обмена остается в 2—3 раза выше, чем в концах отломков.
Следовательно, в период с 25-х по 60-е сут заживления переломов трубчатых костей нормализуется электрофоретическая картина белков сыворотки крови, почти до уровня исходных величин восстанавливается коэффициент А/Г и содержание неорганического фосфора в поврежденных и интактных костях, за исключением формирующейся мозоли, в которой отмечается еще высокий уровень содержания минеральных элементов.
По данным радиоизотопных исследований, уровень белкового и фосфорно-кальциевого обмена снижается, но на 60-е сут продолжает оставаться выше, чем в концах отломков и симметричных участках диафиза интактного бедра. В это время наступает прочная консолидация отломков и полностью восстанавливается опорная функция поврежденной конечности.
Следует отметить, что процесс заживления у разных животных имеет некоторые свои особенности. Так, у овец и у крупного рогатого скота в сравнении с собаками в зоне повреждения превалирует фиброзное пролиферативное воспаление над экссудативным. У них возникает более ранняя фиксация отломков параоссальной фиброзной мозолью и значительно быстрее наступает консолидация перелома. Переломы костей у овец и телят срастаются на 10 дн. раньше, чем у собак и лошадей.
Осложнения при заживлении переломов. При переломах костей у животных могут наблюдаться различные осложнения. Наиболее опасные из них — остеомиелиты при открытых и огнестрельных переломах, контрактуры и ложные суставы (псевдоартрозы). Остеомиелиты описаны в соответствующем разделе настоящей книги.
Контрактуры образуются при неправильном сращении переломов и носят стойкий необратимый характер. Неполноценных больных животных выбраковывают.
Ложный сустав — стойкая ненормальная подвижность на месте бывшего перелома, возникающая в результате нарушения процесса мозолеобразования. Следует различать ложный сустав от замедленного заживления переломов травмированных костей. Если и имеется подвижность на месте перелома даже в относительно отдаленные сроки после перелома, но на рентгенограмме отсутствуют характерные симптомы ложного сустава, то такое явление считают как замедленное заживление перелома.
Ho патологоанатомической картине различают: фиброзные ложные суставы (концы отломков соединяются фиброзной тканью, имеющей поперечное направление волокон к оси кости); болтающиеся ложные суставы (концы отломков имеют довольно сильное расхождение и подвижность в больших пределах); фибросиновиальные, или истинные ложные суставы (отмечается моделирование концов отломков по форме сустава, покрытие хрящом и соединение их фиброзной капсулой, содержащей серозно-мукозную жидкость).
Этиология. Ложные суставы возникают вследствие нарушения процесса образования соединительнотканной, а затем костной мозоли. Они могут быть при наличии больших дефектов кости в месте перелома и образуются и результате несвоевременной и неправильной репозиции костных отломков и иммобилизации. Ложные суставы возникают при нарушении процесса регенерации костной ткани и при условиях, замедляющих стимулирование и образование костной мозоли. Длительные воспалительные гнойные процессы при открытых переломах — также одна из причин появления псевдоартрозов.
Клинические признаки. Характерные симптомы — безболезненная ненормальная подвижность, отсутствие воспалительной реакции в зоне перелома и атрофия мышц, не участвующих в движении. На рентгенограмме отсутствуют костная мозоль и процесс регенерации, наблюдаются расхождения костных отломков, закругленность их концов и закрытие костномозгового канала компактным слоем костного вещества (при ложных суставах в отдаленные сроки). Закругленные концы отломков покрыты тонким слоем хрящевой ткани, вокруг них сформирована своеобразная сумка (капсула ложного сустава).
Диагноз устанавливают на основании клинических признаков и данных рентгенологических исследований.
Прогноз

