Вставляют стержень в перелом
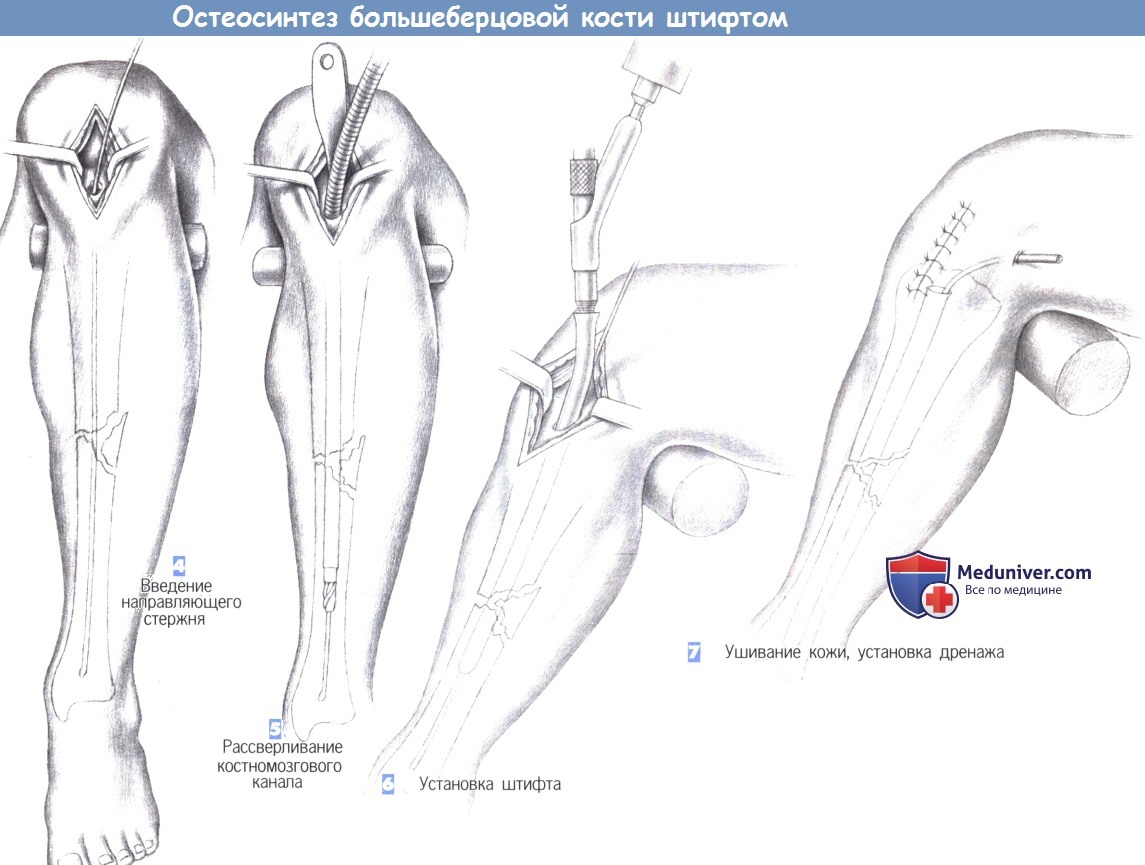
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
– Относительные показания: переломы средней трети диафиза большеберцовой кости.
– Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
– Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
– Инфекция (7% случаев)
– Задержка сращения/несращение (менее 5% случаев)
– Неправильное сращение
– Повреждение нервов (чаще малоберцового)
– Развитие синдрома замкнутого пространства
– Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
– Расположение пациента
– Разрез кожи
– Вскрытие костномозгового канала
– Введение направляющего стержня
– Рассверливание костномозгового канала
– Установка штифта
– Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
– При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
– Предупреждение: не допускайте перфорации полости коленного сустава шилом
– В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
– Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
– Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
– Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
– Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка – через 10 дней после операции.
– Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
– Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
– Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
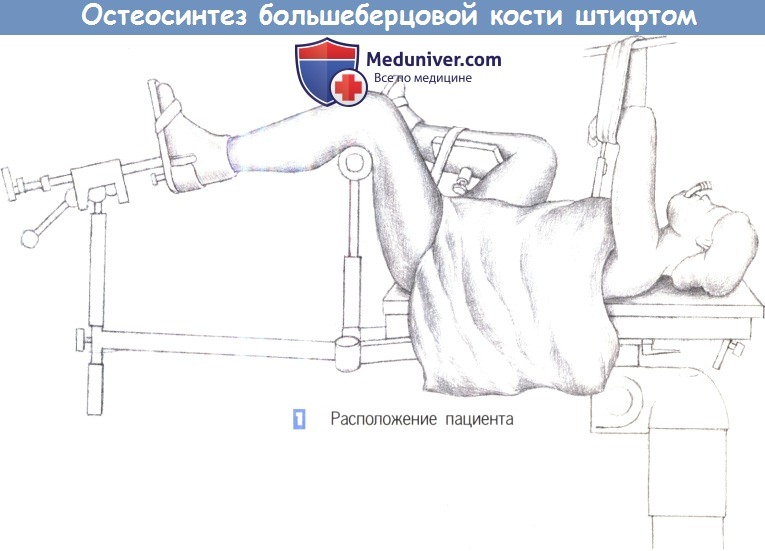
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
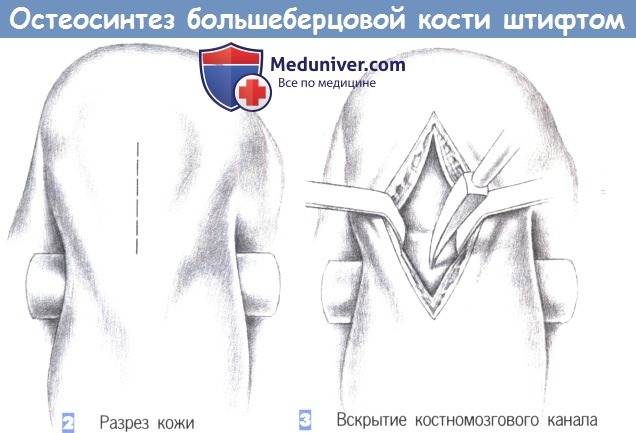
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.

4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника остеосинтеза при переломах костей голени”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
Этапы и техника остеосинтеза диафиза бедра штифтом
а) Показания для остеосинтеза диафиза бедра штифтом:
– Относительные показания: околовертельные и подвертельные переломы.
– Противопоказания: тяжелый остеоартрит бедра. Открытая зона роста.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография таза и поврежденного тазобедренного сустава в двух плоскостях.
Определите ширину костномозгового канала. Операция должна быть выполнена в течение первых 24 часов! Репозиция на травматологическом столе под контролем усилителя рентгеновского изображения.
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Отторжение имплантата
– Миграция винта
– Перелом диафиза бедренной кости у конца имплантата
– Несращение
– Переливание крови
– Мальротация
– Укорочение конечности, может потребоваться открытая репозиция
г) Обезболивание. Спинальное/эпидуральное обезболивание или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине на травматологическом столе, репозиция под контролем усилителя рентгеновского изображения.
е) Доступ. Разрез длиной более 4 см на уровне передневерхней подвздошной ости, на четыре поперечных пальца выше верхушки вертела.
ж) Этапы операции:
– Расположение пациента
– Доступ
– Введение направляющего стержня
– Открытие бедренной кости – Введение штифта
– Введение скользящего бедренного винта и винта в шейку бедренной кости
– Проверка положения в аксиальной плоскости
– Измерение длины винта шейки бедренной кости
– Сжатие в месте перелома
– Дистальный запор
– Выбор запора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Слегка забейте штифт молотком или введите его вручную (у пожилых пациентов).
– Возможно рассверливание узкого костномозгового канала до 12 мм.
– Направляющий стержень для винта шейки бедра должен лечь тотчас выше медиального кортикального слоя шейки бедренной кости (арка Адама).
и) Меры при специфических осложнениях. При сложных переломах или переломах, которые не могут быть правильно депонированы закрытыми способами, фрагмент головки и шейки может быть возвращен на место зажимом для репозиции с использованием полуоткрытой техники.
к) Послеоперационный уход после остеосинтеза диафиза бедра штифтом:
– Медицинский уход: полноценная нагрузка на конечность возможна с 1-го дня после операции. Удалите дренаж через 48 часов.
– Физиотерапия: требуется часто.
– Период нетрудоспособности: 4-6 недель.
л) Этапы и техника остеосинтеза диафиза бедра штифтом:
1. Расположение пациента
2. Доступ
3. Введение направляющего стержня
4. Открытие бедренной кости
5. Введение штифта
6. Введение скользящего бедренного винта и винта в шейку бедренной кости
7. Проверка положения в аксиальной плоскости
8. Измерение длины винта шейки бедренной кости
9. Сжатие в месте перелома
10. Дистальный запор
11. Выбор запора
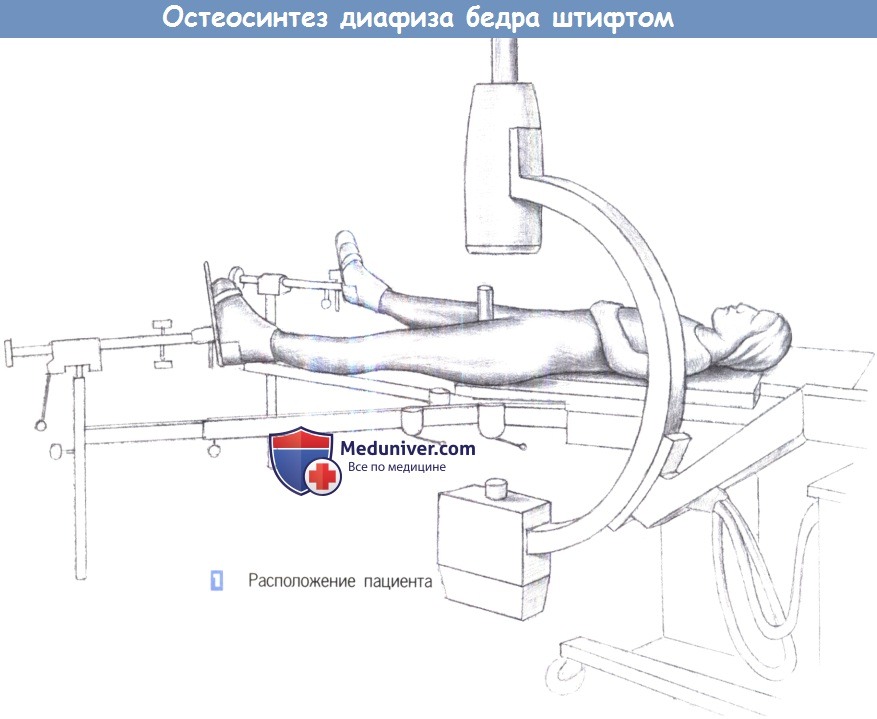
1. Расположение пациента.
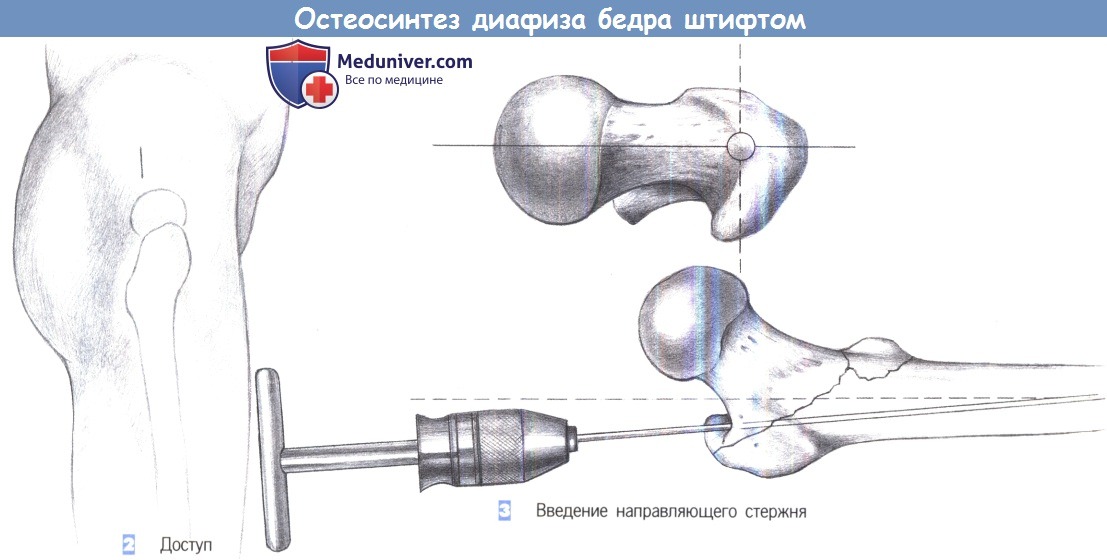
2. Доступ. Разрез кожи длиной около 4 см выполняется на четыре поперечных пальца выше проксимального конца большего вертела.
3. Введение направляющего стержня. Оптимальная точка введения находится над верхушкой вертела в переднезадней проекции и немного вентральнее оси диафиза в осевой проекции для компенсации антеторзии. Направляющий стержень, закрепленный в Т-образной ручке, устанавливается под пальцевым контролем и продвигается до костномозгового канала на расстояние 15 см.
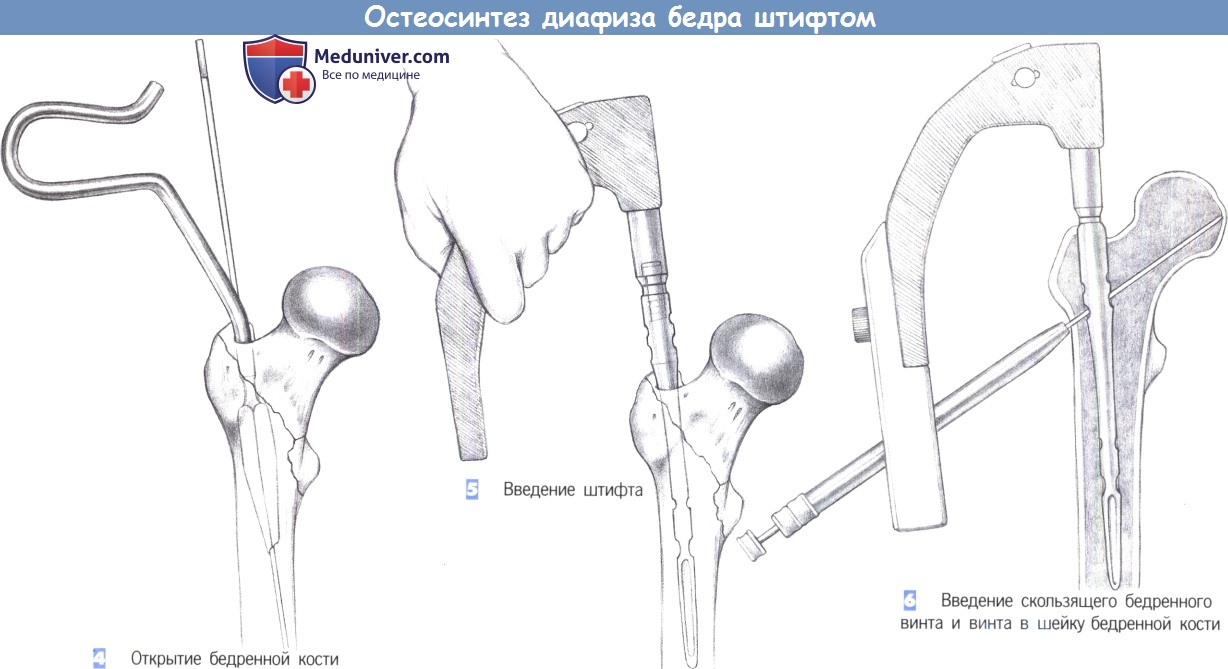
4. Открытие бедренной кости. У пожилых пациентов костномозговой канал может быть открыт с помощью канюлированного шила. В других случаях используется 17-мм сверло с защитным кожухом. Подходящий диаметр стержня может быть определен наложением шаблона на самое узкое место диафиза бедренной кости (перешеек).
5. Введение штифта. Удалите инструмент, используемый для вскрытия костномозгового канала. Штифт фиксируется к рукоятке для введения и осторожно вводится в бедренную кость как можно глубже. Легкие вкручивающие движения рукой облегчают его введение. Введение может также подкрепляться легкими ударами синтетического молотка по защитной пластине рукоятки, используемой для введения. Сильных ударов необходимо избегать, особенно у пожилых пациентов. Если при введении штифта возникли трудности, выберите штифт меньшего диаметра.
Очень узкие костномозговые каналы следует рассверливать до диаметра в 10-12 мм.
6. Введение скользящего бедренного винта и винта в шейку бедренной кости. Винт для шейки бедренной кости и антиротационный винт вводятся с помощью системы сверло-рукав с цветовой кодировкой, состоящей из защитного рукава, гильзы сверла и троакара. Направитель фиксируется к рукоятке для введения. Система сверло-рукав розового цвета – для розового винта шейки бедренной кости – водится через направитель до кости.
По достижении кортикального слоя троакар удаляется. Сначала направляющая спица для винта шейки бедренной кости вводится так, чтобы она лежала тотчас выше арки Адама в переднезадней проекции. Это позволит определить окончательный уровень штифта в диафизе. Затем таким же образом вводится направляющий стержень для синего антиротационного винта.
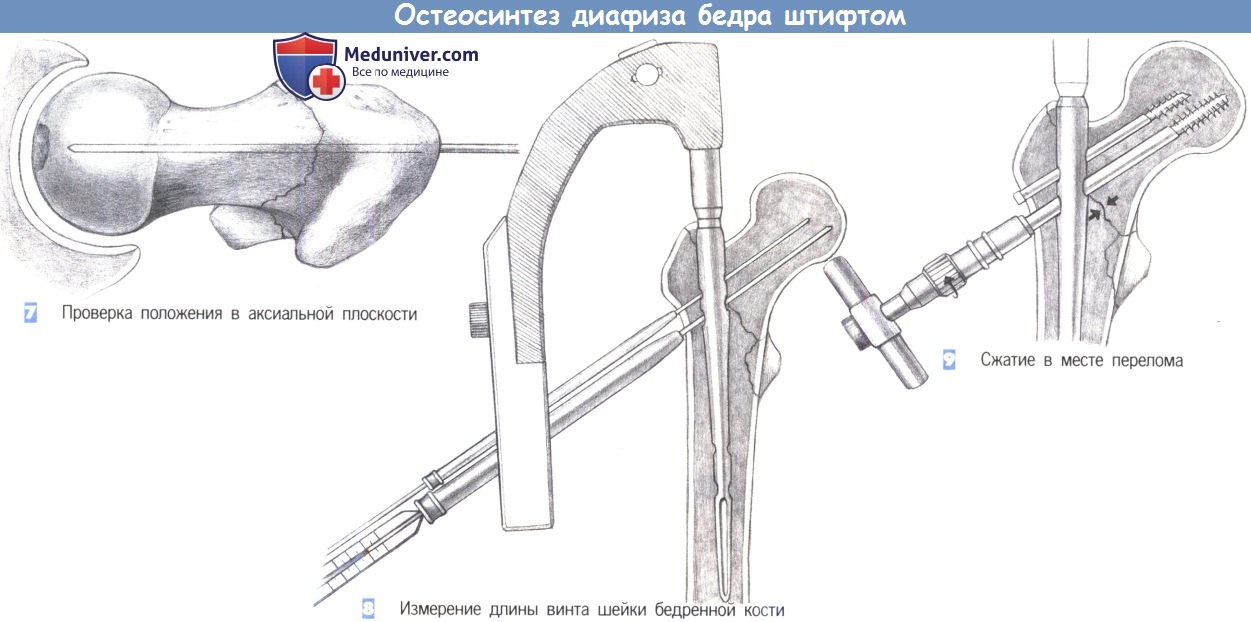
7. Проверка положения в аксиальной плоскости. В аксиальной плоскости направляющие стержни должны лежать параллельно оси шейки бедренной кости и как можно центральнее. Во время введения спиц может потребоваться поднятие диафиза, выполняемое ассистентом.
8. Измерение длины винта шейки бедренной кости. Длина винта для шейки бедренной кости определяется с помощью измерительного устройств. Конец винта должен лежать примерно в 6-8 мм от суставной поверхности головки бедренной кости. Выбирается антиротационный винт, который на 15-20 мм короче винта для шейки бедра. Вначале канюлированным сверлом 6,5 мм формируется отверстие для антиротационного винта. После введения винта направляющий стержень удаляется. Отверстие для винта шейки бедренной кости формируется 11-мм сверлом, установленным на измеренную длину.
9. Сжатие в месте перелома. При хорошем качестве костной ткани, в месте перелома может быть создано сжатие путем заворачивания гайки с накаткой. Перед этим необходимо снять тягу с поврежденной конечности. При остеопорозных костях такого сжатия следует избегать.
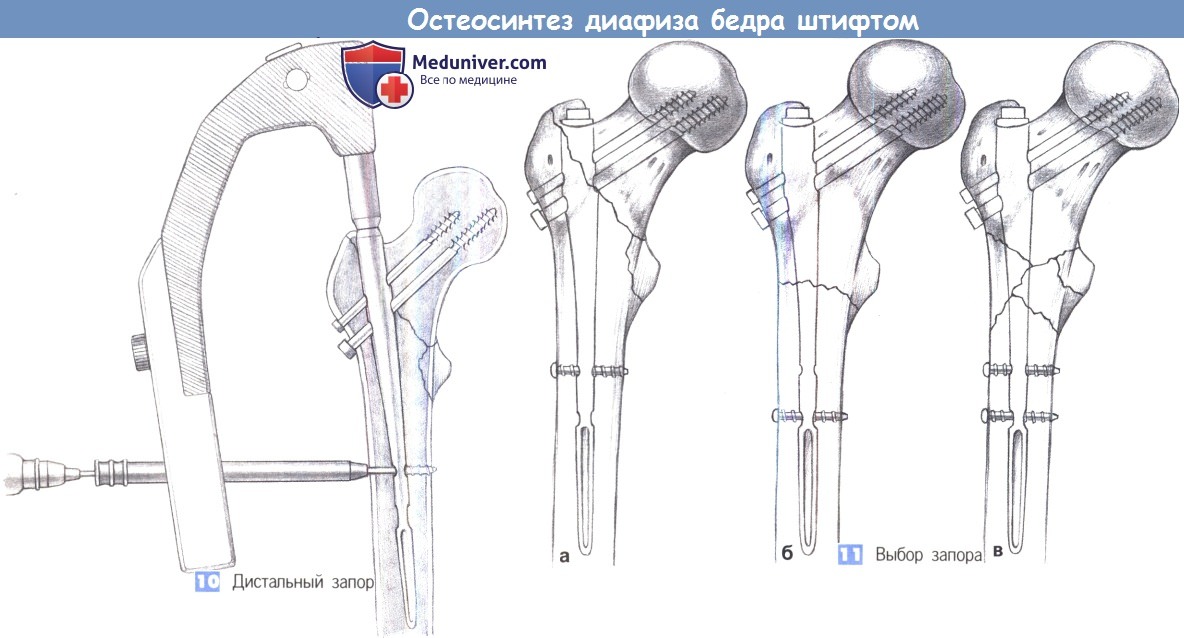
10. Дистальный запор. Дистальный запор обычно создается одним стопорным болтом. Для статической блокировки используется только краниальное стопорное отверстие, а для динамической – только каудальное. При подвертельных переломах может применяться двойной запор. Вторичная динамизация возможна путем удаления статического болта в более позднее время.
11. Выбор запора. Околовертельные переломы запираются статически единственным стопорным болтом, чтобы не создавать помехи винту для шейки бедра в ходе вторичного выдвижения (а). Подвертельные переломы с устойчивой медиальной опорой первично запираются динамически (б), а при оскольчатых переломах используется двойной запор (в) с возможностью вторичной динамизации путем удаления статического болта позднее.
Учебное видео анатомии бедренной кости
При проблемах с просмотром скачайте видео со страницы Здесь
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника протезирования головки бедренной кости”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
 21.04.2020
21.04.2020
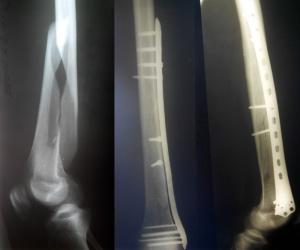
Результаты остеосинтеза оскольчатых переломов длинных трубчатых костей
Проанализированы результаты остеосинтеза у 133 пострадавших с оскольчатыми переломами диафизов длинных трубчатых костей. У 19 (14,3 %) пациентов выполнен малоинвазивный интрамедуллярный остеосинтез блокирующим стержнем и у 45 (33,8 %) больных выполнена дополнительная фиксация костных фрагментов стягивающими скобами.
ВВЕДЕНИЕ
Основными причинами осложнений погружного остеосинтеза у пострадавших с оскольчатыми (тип В) и сложными (тип С) переломами длинных трубчатых костей являются замедленное сращение, вторичное смещение костных отломков, снижение прочности контакта резьбы винтов с костью с последующей миграцией и переломом конструкций [2, 6, 7, 13, 15]. В равной мере осложнения наблюдаются как после закрытого остеосинтеза с применением малоинвазивных технологий, так и после открытой репозиции и фиксации поврежденных костей интрамедуллярными стержнями или накостными пластинами (23,0-36,87 %) [8, 9, 16, 18].
При формировании периостальной и параоссальной костной мозоли длительное время сохраняется малоустойчивость костных отломков к воздействию нагрузок, стабилизирующие свойства фиксирующих конструкций при этом снижаются. Некоторые авторы рекомендуют после остеосинтеза в течение 6-8 недель исключать нагрузки на поврежденную конечность.
В зарубежных публикациях имеется тенденция к использованию комбинированного остеосинтеза, включающего репозицию костных фрагментов, пластику с использованием трансплантатов, остеопластического материала и фиксацию проволочным серкляжем, кольцевидными устройствами дополнительно к интрамедуллярному, накостному, внеочаговому остеосинтезу [11, 12, 14, 19].
Преждевременное удаление проблемных спиц (стержней) у 15,0-29,2 % пациентов снижает стабилизирующие свойства аппарата внешней фиксации, провоцирует вторичное смещение костных фрагментов [4, 10, 17].
МАТЕРИАЛЫ И МЕТОДЫ
Проанализированы результаты остеосинтеза у 133 пострадавших с оскольчатыми переломами диафизов длинных трубчатых костей, лечившихся в период 2009-2014 годы. Пациентов наблюдали с момента госпитализации до восстановления трудоспособности или определения группы инвалидности. Объем исследования, подготовка пострадавших к операции осуществлялись в соответствии со стандартом (приказ МЗ РФ No1384н).
Хирургическое вмешательство предпринималось через 3-15 часов с момента поступления больного в приемное отделение травматологического стационара после установки диагноза, компенсации общего состояния пациентов.
Закрытая репозиция, интрамедуллярная фиксация поврежденной трубчатой кости блокируемым стержнем с применением малоинвазивной технологии установки выполнены у 19 (14,3 %) из 133 больных с диафизарными переломами типа В2, В3. У 45 (33,8 %) пациентов с повреждениями диафизов длинных трубчатых костей типа В1 и С применяли открытую репозицию с фиксацией костных фрагментов скобами с термомеханической памятью формы и интрамедуллярный остеосинтез блокирующими стержнями.
Открытая репозиция с фиксацией костных фрагментов стягивающим винтом (винтами), накостный остеосинтез пластинами использованы в лечении 29 (21,8 %) больных со спиральными переломами типа В1, и в 10 (7,5 %) случаях накостную пластину и костные фрагменты фиксировали кольцевидными скобами с термомеханической памятью формы.
У 11 (8,3 %) пострадавших с оскольчатыми переломами нижней трети диафиза бедренной кости (n=4) и при оскольчатых повреждениях костей голени (n=7) был выполнен внеочаговый остеосинтез с использованием в 3 случаях стержневых аппаратов и у 1 пациента – аппарата Г.А. Илизарова.
Внеочаговый остеосинтез в комбинации с накостной фиксацией костных фрагментов конструкциями из никелида титана предпринят у 19 (14,3 %) больных, в т. ч. у пациента с открытым переломом большеберцовой кости типа В2 в комбинации с пористым имплантатом (табл. 1).
.png)
У этого пострадавшего после первичной хирургической обработки, удаления мелких костных фрагментов, загрязненных угольной пылью, был наложен стержневой аппарат, рана дренирована, ее края сближены. Через 4,5 недели костный дефект восполнен армированным стержнем из пористого никелида титана. Фиксация поврежденной конечности до сращения костных отломков продолжена в стержневом аппарате (табл. 1).
С целью своевременной диагностики и профилактики развития отека, жировой эмболии, тромбоэмболии, гнойно-воспалительных осложнений после операции назначали комплекс стандартных лечебно-диагностических мероприятий, адаптированных к индивидуальным особенностям состояния пострадавших, характеру повреждения и хирургического вмешательства.
После погружного остеосинтеза во внешней иммобилизации поврежденной конечности необходимости не было, однако пациентам
рекомендовали ограничить движения в суставах до 5-7? в течение 2-3 недель и в течение 6-8 недель исключить осевые нагрузки.
Основанием для увеличения или ограничения нагрузок на поврежденную конечность являлись результаты рентгенологического
контроля положения костных отломков и динамики репаративного процесса.
Срок пребывания больных в стационаре после операции остеосинтеза с применением малоинвазивных технологий и внеочагового остеосинтеза 14-20 суток, после открытой репозиции и остеосинтеза (в т.ч. комбинированного) – 16-23 суток.
Полученные результаты подвергнуты статистическому анализу с применением непараметрического критерия ? 2 с поправкой на непрерывность Йеитса. Статистический анализ данных осуществлялся с помощью русифицированного пакета программы Primer Bioistics version 4.04 by Stanton A. Glantz (статистический пакет «Биостатистика», версия 4.03)
РЕЗУЛЬТАТЫ
В послеоперационном периоде гнойных осложнений не было, в т.ч. у пациента с открытым переломом костей голени (больной Д., 28 лет). С целью профилактикив оспаления (прежде всего, анаэробной инфекции) и ускорения заживленияираны с дефектом мягких тканей 2,0 ? 3,0 см больной получил 5 сеансов оксигенотерапии с использованием барокамеры «Ока». Через
4,5 недели в процессе установки пористого имплантата рубцовые ткани были иссечены, края костных отломков экономно освежены, имплантат размещен в интрамедуллярном канале большеберцовой кости через трепанационный паз и укрыт костью по способу Хухутова. Мягкие ткани ушиты без натяжения с послабляющими кожно-фасциальными разрезами по сторонам раны. Швы сняты через 14 суток, заживление первичным натяжением (рис. 1).
.png)
Незначительное расхождение краев послеоперационной раны наблюдалось после накостного остеосинтеза пластиной лишь у 2 больных с переломом нижней трети диафиза локтевой кости, заживление вторичным натяжением через 21 сутки после операции.
Оценку качества остеосинтеза проводили с применением критериев Karlstrom G. [10].
Неудовлетворительные результаты интрамедуллярного остеосинтеза у 2 (40,0 %) из 5 больных с переломами диафиза плечевой кости были обусловлены в одном случае развитием нейропатии лучевого нерва через 7 недель после операции, и у одного пациента через 6 месяцев отсутствовали признаки консолидации костных отломков.
Сращение костных отломков за счет формирования эндостально-периостальной костной мозоли, восстановление функции поврежденной конечности у 2 (40,0 %) пациентов достигнуты через 5,5-6 месяцев. У одного больного костные отломки через 7 месяцев консолидированы в положении углового сгибания 10? и смещения промежуточного костного фрагмента (результат остеосинтеза признан удовлетворительным).
После накостного остеосинтеза пластиной у 2 (66,7 %) пациентов сращение костных отломков в анатомически правильном положении, восстановление функции руки достигнуты в сроки 5,5-6 месяцев. У 1 (33,3 %) пострадавшего через 7 месяцев наблюдалась миграция винтов, фиксирующих пластину, смещение костных отломков (табл.2).
.png)
Консолидация костных отломков и восстановление функции руки после интрамедуллярного остеосинтеза в комбинации с конструкциями с памятью формы достигнуты у 17 (89,5 %) пациентов (рис. 2).
.png)
В 2 (10,5 %) случаях костные фрагменты срослись через 8 месяцев, конструкции удалены в связи с переломом блокирующих винтов. У 10 (66,7 %) из 15 пациентов с оскольчатыми и бифокальными (n=2) переломами костей предплечья достигнуто сращение костных отломков в анатомически правильном положении через 4,5-5 месяцев.
Диапазон супинации-пронации, сгибания-разгибания соответствует неповрежденной конечности. В 3 (20,3 %) случаях остеосинтез несостоятелен (перелом конструкций, разобщение костных отломков). У 2 (13,3 %) больных костные отломки срослись через 4,5 месяца. У больного с переломом диафиза локтевой кости головки мигрировавших винтов пальпировались под кожей, конструкция была удалена.
После интрамедуллярного остеосинтеза стержнем Богданова в комбинации со скобами с эффектом памяти формы в результате раздражения подкожной локтевой сумки выступающим концом стержня развился бурсит, что потребовало удаления стержня и проведения противовоспалительного лечения в условиях стационара. Результаты остеосинтеза признаны удовлетворительными (табл. 2).
Неудовлетворительные результаты интрамедуллярного (n=4) и накостного остеосинтеза (n=7) у пострадавших с оскольчатыми переломами бедренной кости обусловлены вторичным смещением костных отломков, переломом и миграцией конструкций, отсутствием сращения костных фрагментов, а после внеочагового остеосинтеза стержневым аппаратом – остеомиелитом (табл. 2)
У двух пациентов с оскольчатыми переломами нижней трети диафиза бедренной кости после накостного остеосинтеза и у двух
пациентов после внеочагового остеосинтеза в сроки 9-11 месяцев достигнуто сращение костных отломков за счет эндостально-периостальной мозоли, сгибание в коленном суставе 90 градусов, разгибание 150 градусов, результат признан удовлетворительным (см. табл. 2).
Через 5,5 месяцев после интрамедуллярного остеосинтеза в связи с переломом дистальных блокирующих винтов у трех больных с оскольчатыми бифокальными переломами диафиза бедренной кости в течение 3 месяцев продолжалась внешняя иммобилизация ортезом, осевые нагрузки были исключены. Консолидация костных отломков достигнута через 10 месяцев.
Через 11,5 месяцев функция конечности восстановлена полностью, пациенты признаны трудоспособными (см. табл. 2). У 33 (63,5 %) пострадавших с оскольчатыми переломами бедренной кости сращение костных отломков, восстановление функции поврежденной конечности достигнуты в сроки 7,5-11,5 месяцев (рис. 3).
.png)
У 27 (69,2 %) из 39 пациентов с оскольчатыми переломами диафиза костей голени в сроки 6-8 месяцев достигнуто сращение костных отломков без осевых смещений, и через 10-11,5 месяцев функциональные возможности поврежденной конечности соответствовали смежной конечности. В 8 (20,5 %) случаях результаты остеосинтеза признаны неудовлетворительными. После интрамедуллярного (n=2) и накостного (n=2) остеосинтеза выявлено вторичное смещение костных отломков, признаки нарушения репаративной регенерации в области перелома (рис. 4).
Результаты внеочагового остеосинтеза признаны неудовлетворительными в связи с развитием остеомиелита (n=1), дестабилизацией и вторичным смещением костных отломков после вынужденного удаления 2-3 спиц (1-2 стержней) у трех пациентов (см. табл. 2)
Интрамедуллярная фиксация блокируемым стержнем в комбинации с накостными кольцевидными устройствами у пациентки с оскольчатым переломом нижней трети диафиза большеберцовой кости не обеспечила достаточной стабилизации костных фрагментов. Через 6 месяцев костные отломки консолидированы за счет формирования эндостально-периостальной мозоли, дистальные блокирующие винты были сломаны. Через 7 месяцев конструкции извлечены. Общий срок нетрудоспособности составил 8 месяцев. Результаты остеосинтеза оценены как удовлетворительные.
У одного пациента (больной К., 42 года) с переломом типа В1 большеберцовой кости костные отломки через 8,5 месяцев
консолидированы в положении угловой деформации 12 (угол открыт кнутри). Для профилактики формирования вальгусного отклонения стопы больному рекомендовано пользоваться ортопедическими стельками. Результат лечения признан удовлетворительным Применение накостных пластин в комбинации с кольцевидными скобами у больных с оскольчатыми переломами костей голени наименее эффективно. Через 5 месяцев после остеосинтеза у одного из двух пациентов наблюдалась миграция винтов без разобщения костных фрагментов. Было рекомендовано ограничить осевые нагрузки.
Через 7 месяцев (после консолидации костных отломков) конструкции были удалены. Срок нетрудоспособности составил 9 месяцев (см. табл. 2).
У пациента с открытым переломом диафиза большеберцовой кости костные отломки консолидированы через 8 месяцев за счет периостально-эндостальной костной мозоли. Результат лечения оценен как удовлетворительный (см. табл. 2). После закрытой репозиции по принципу «разумной достаточности»[13] и остеосинтеза блокируемым стержнем с использованием малоинвазивных технологий, а также после остеосинтеза у больных с оскольчатыми переломами нижней трети диафиза бедренной и больше-берцовой кости и при сложных билокальных повреждениях формировалась объемная периостально параоссальная костная мозоль.
Увеличение нагрузки через 3-5 месяцев после остеосинтеза приводило к дестабилизации системы «кость-фиксирующая конструкция». Вторичные смещения костных отломков, несращение, переломы конструкций наблюдались у 21(15,8 %) пострадавших.
При сравнительном анализе результатов закрытого интрамедуллярного остеосинтеза блокируемыми стержнями, накостной
фиксации пластинами и результатов интрамедуллярного, накостного остеосинтеза в комбинации со стягивающими скобами с термомеханической памятью у пациентов с оскольчатыми переломами плечевой кости различия статистически значимы (2=3,881;р=0,049). При сравнительном анализе результатов закрытого интрамедуллярного остеосинтеза и интрамедуллярного остеосинтеза с дополнительной фиксацией костных фрагментов стягивающими скобами у пострадавших с оскольчатыми переломами бедренной кости(2=4,756; р=0,029) получен статистически значимый результат.
При сравнении результатов лечения пациентов с оскольчатыми переломами костей голени с применением внеочагового остеосинтеза и результатов лечения внеочаговым остеосинтезом в комбинации с накостной фиксацией костных отломков скобами с эффектом памяти формы(2=6,058; р=0,014) получен статистически значимый результат (см. табл. 2).
ОБСУЖДЕНИЕ
По мнению некоторых авторов, у больных с оскольчатыми и сложными переломами длинных трубчатых костей эффективность погружного остеосинтеза с применением малоинвазивных технологий практически не отличается от результатов открытой репозиции и остеосинтеза, неудовлетворительные результаты достигают 18,0-34,3 % [4, 5, 17].
Стабилизирующие возможности погружных фиксирующих конструкций при ранних нагрузках на поврежденную конечность далеко не во всех случаях обеспечивают сохранность положения костных отломков, достигнутого в процессе репозиции [1, 3, 7].
При наличии избыточной гематомы, диастаза между костными фрагментами первоначально периостально- параоссальная костная мозоль малоустойчива к циклическим деформациям. Возникающая по разным причинам дестабилизация костных отломков провоцирует вторичное смещение костных отломков, избыточные нагрузки на элементы фиксирующих конструкций.
В наших наблюдениях у 21 (15,8 %) пациента с несращениями, переломом конструкций, согласно данным спиральной компьютерной томографии поврежденных костей, имели место асептическая перестройка костной ткани вокруг интрамедуллярных стержней, стягивающих винтов и винтов, фиксирующих накостную пластину.
Периостальная слоистая реакция на всем протяжении повреждения, избыточный параоссальный регенерат, признаки периостита, что является свидетельством нарушения процессов регенерации. В 14 (10,5 %) случаях у пациентов с оскольчатыми переломами нижней трети диафиза бедренной и большеберцовой костей и при повреждениях типа С своевременное ограничение нагрузок на поврежденную конечность позволило достичь консолидации костных отломков.
Неудовлетворительные результаты внеочагового остеосинтеза у 5 (3,7 %) больных и удовлетворительные у 2 (1,5 %) пациентов обусловлены осложнениями воспалительного характера. Дополнительная фиксация костных отломков, установленных в анатомически правильном положении, стягивающими скобами с термомеханической памятью формы предотвращает их вторичное смещение [11].
Консолидация переломов достигнута у 67 (90,5 %) из 74 больных. Хорошие результаты погружного и вне очагового остеосинтеза у 59 пациентов достигнуты в 27 (45,8 %) случаях.
ВЫВОДЫ
1.Отсутствие точной адаптации и прочной фиксации костных фрагментов у пациентов с переломами нижней трети бедренной и большеберцовой костей в 15,8 % случаев приводит к нарушению регенеративных процессов, миграции, перелому блокирующих и стягивающих винтов, накостных пластин, несращениям.
2.Дополнительная стабилизация системы «кость- фиксирующая конструкция» в 90,5% случаев обеспечивает консолидацию костных отломков и восстановление функции поврежденной конечности.
ЛИТЕРАТУРА
1.Дыдыкин А.В. Минимально инвазивный остеосинтез при лечении пострадавших с переломами длинных костей конечностей и нестабильными повреждениями таза: автореф. дис.д-ра. мед. наук.М.; 2007. 33 с.
2.Профилактика и лечение осложнений закрытого блокируемого остеосинтеза переломов длинных костей у пострадавших с политравмой/ П.А.Иванов, В.А. Соколов, Е.И. Бялик, Ю.А.Воронцов,А.М.Файн//Вестн.травматологии иортопедии им. Н.Н. Приорова. 2008. No 2. С. 29-32.
3.Минасов Т.Б., Ханин М.Ю., Минасов И.Б. Диафизарные переломы большеберцовой кости: блокированный или расширяющийся гвоздь? // Гений ортопедии. 2009.No 4. С. 110-113.
4. Оганесян О.В., Анисимов Е.С. Ошибки и осложнения при лечении диафизарных переломов костей голени аппаратом наружной чрескостной репозиции и фиксации костных отломков «Репофикс» // Вестн. травматологии и ортопедии им. Н.Н. Приорова. 2010. No 1. С.70-74.
5.Стабилизирующие возможности современных погружных металлоконструкций для остеосинтеза метадиафизарных и диафизарных переломов бедренной кости (экспериментальное исследование) / Г.Р. Реквава, Н.С. Гаврюшенко, А.Ф. Лазарев, К.А. Кузьменков // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2011. No 2. С. 11-19.
6. Солод Э.И. Принципы и особенности малоинвазивного остеосинтеза переломов (клинико-экспериментальное исследование) : автореф. дис. … д-ра. мед. наук. М., 2010. 52
А.А. Панов, В.А. Копысова, В.А. Каплун, Е.Г. Петрушин, Д.А. Цай ГБОУ ДПО «Новокузнецкий государственный институт
усовершенствования врачей» Министерства здравоохранения Российской Федерации, г. Новокузнецк
Теги: остеосинтез
234567 Начало активности (дата): 21.04.2020 21:00:00
234567 Кем создан (ID): 989
234567 Ключевые слова: оскольчатые переломы, остеосинтез, пластина, интрамедуллярный остеосинтез, внеочаговый остеосинтез, скоба с памятью формы, эффективность
12354567899
Источник
