Виды переломов эпифизарные
Перелом (fractura) – частичное или полное нарушение целостности кости. Чаще всего переломы возникают при внезапном воздействии на кость значительной механической силы, когда костная система не изменена. Такие переломы называются механическими (травматическими). Целостность и непрерывность кости может быть нарушена также развивающимся в ней патологическим процессом. Такой перелом называется патологическим (спонтанным). Он может возникнуть без какого-либо внешнего воздействия или оно бывает очень незначительным.
Нарушение целостности кости под действием механической силы всегда сопровождается повреждением мягких тканей. Степень повреждения последних, а также и характер перелома во многом зависит от силы механического воздействия. Нарушение целостности кости, когда связь между ее частями не нарушена, принято называть трещиной (fissura).
В клинической практике переломы встречаются довольно часто. Так, по данным института скорой помощи им. Склифосовского в г. Москве переломы различных костей выявлены в 33,2% случаев, т.е., почти каждый третий больной, поступающий с травмой имел перелом кости. При этом переломы чаще всего локализовывались в костях конечностей (61,2%). По статистическим данным поликлинических отделений значительное место среди переломов костей занимают переломы костей стопы и кисти (62,5%).
Большинство случаев переломов встречается в возрасте от 20 до 40 лет у мужчин. Частота отдельных видов переломов тесно связана с определенными сезонами. Так, переломы позвоночника чаще встречаются летом во время купального сезона, а переломы лодыжек и эпифизарные переломы костей чаще наблюдаются зимой при падениях на обледенелых дорогах. Переломы нижних конечностей.
Классификация переломов:
В зависимости от того, сообщается ли костная рана с внешней средой через поврежденные ткани тела или нет, все переломы следует делить на закрытые и открытые. Такое деление переломов принципиально очень важно, т.к. при открытых переломах всегда имеется опасность проникновения в рану патогенных микроорганизмов и развития в зоне перелома гнойного или гнилостного воспалительного процесса. Это всегда необходимо учитывать при оказании первой помощи пострадавшему с переломом, а тем более при лечении переломов.
По локализации переломы делятся на диафизарные, метафизарные и эпифизарные.
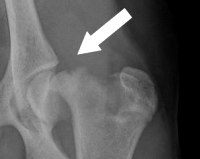
Эпифизарные (внутрисуставные) переломы являются наиболее тяжелыми.
При них резко нарушается конфигурация сустава и очень часто остается стойкое нарушение движений в нем. В некоторых случаях (особенно у детей) бывает отрыв эпифиза, так называемый эпифизиолиз, который чаще наблюдается в области эпифиза плечевой, лучевой и большеберцовой костей.
Метафизарные (околосуставные переломы) нередко бывают фиксированными за счет сцепления одного отломка кости другим. Иначе, они называются вколоченными. Надкостница при этих переломах часто не повреждается. Поэтому такие переломы чаще имеют характер трещин в виде продольных, лучистых и спиральных линий.
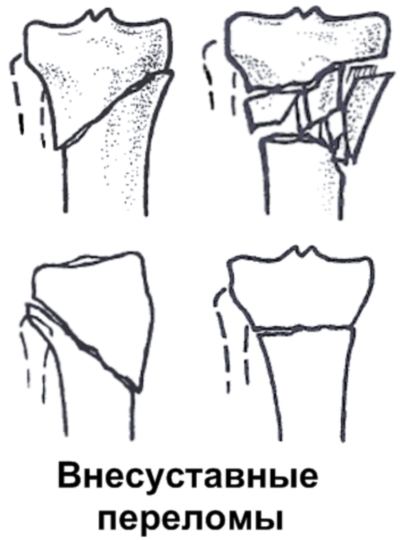
В клинической практике чаще приходится встречаться с диафизарными переломами.
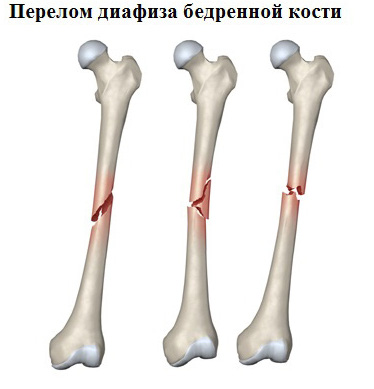
С учетом механизма образования перелома принято разделять переломы от сдавления по оси, от сгибания, от скручивания. В основе механизма различных видов переломов костей лежат законы механики, по которым молекулы под влиянием травмы или приближаются к друг другу (сжатие, компрессионные переломы), или удаляются друг от друга (отрывные переломы). Или, наконец, перемещаются по отношению к друг другу как по винтовой нарезке (спиральные, винтообразные переломы). Степень разрушения кости зависит от продолжительности воздействия на кость внешнего травмирующего фактора и направления силы этого фактора.
Переломы от сдавления или сжатия могут произойти как в продольном, так и в поперечном по отношению к оси кости направлении. Длинные трубчатые кости чаще повреждаются при сдавлении их в поперечном направлении, чем в продольном. Сдавление этих костей в продольном направлении приводит к образованию вколоченных переломов. Часто переломы от сдавления локализуются в позвоночнике, тела позвонков которого как бы сплющиваются.
Переломы от сгибания происходят от прямого и непрямого насилия. Кость сгибается до предела своей упругости и ломается. При этом на выпуклой стороне кости возникает разрыв поверхностных ее частей, образуется ряд идущих в различных направлениях трещин. Кость ломается, образую иногда осколок треугольной формы.
Переломы от скручивания по продольной оси кости называются торзионными, спиральными или винтообразными. Эти переломы локализуются в больших трубчатых костях (бедро, плечо, большеберцовая кость). Перелом обычно располагается вдали от точки приложения силы.
Отрывные переломы происходят вследствие резкого мышечного сокращения наступающего внезапно. При этом отрываются участки кости, к которым прикрепляются резко сократившаяся мышца.
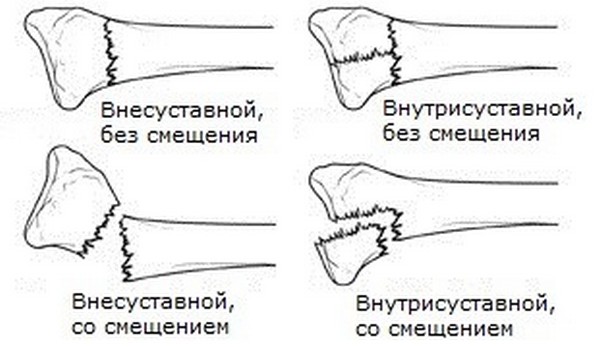
В зависимости от степени нарушения целостности кости переломы принято делить на полные и неполные (трещины). При полном переломе кость повреждается на всем протяжении ее ткани, что позволяет костным отломкам смещаться по отношению к друг другу ( переломы со смещением). При неполных переломах смещение отломков кости не происходит ( переломы без смещения). Типичным примером неполного перелома может быть поднадкостничный перелом, встречающийся у детей в возрасте до 15 лет.
По направлению линии перелома кости принято говорить о переломах поперечных (линия перелома располагается перпендикулярно к оси кости), продольных (линия перелома идет вдоль оси кости). Косых (линия перелома направлена к оси кости под углом), винтообразных или спиральных (скручивание отломков кости по ее оси). Причины, которые приводят к смещению костных отломков при переломе костей, можно разделить на три вида: 1) первичное смещение, возникающее по действием физической силы и направление ее действия; 2) вторичное смещение, обусловленное сокращением мышц, прикрепляющихся к сломанной кости; 3) третичное смещение, образующееся при воздействии вторичных внешних механизмов на поврежденную кость (неправильная транспортировка с места травмы, беспокойное поведение больного). При смещении костных отломков между ними могут вклинится мышцы, сухожилия, нервы, что значительно осложняет течение перелома и влияет на его лечение (интерпозиционные переломы). В зависимости от количества поврежденных участков кости принято различать одиночные и множественные переломы кости.
О множественных переломах говорят и в тех случаях, когда у пострадавшего сломано несколько костей.
Если при переломе кости происходит повреждение органов, находящихся в зоне расположения перелома, то такие переломы называются осложненными. Если перелом не сопровождается повреждением органов, то он называется простым, однако, следует отметить, что на самом деле простых переломов не бывает, так как при переломе всегда имеет место повреждение мягких тканей в зоне его расположения. Но поскольку эти повреждения тканей не требуют специального лечения, то эти переломы считают неосложненными.
Осложненными считают переломы костей черепа с повреждением ткани мозга, переломы костей таза с повреждением органов малого таза, открытые перелом, переломы костей с повреждением крупных сосудов и нервов.
Перейти в раздел Реабилитация
Источник
Эпифизеолиз – это нарушение целостности кости по линии, которая полностью или частично проходит через хрящевую эпифизарную пластинку (зону роста). Возникает в детском возрасте, до закрытия ростковых зон. Проявляется отеком, болью и нарушением функции. Из-за неярко выраженной симптоматики может ошибочно расцениваться как ушиб. Диагностируется на основании анамнеза, данных объективного обследования, результатов рентгенографии, реже – МРТ и КТ. Лечение обычно консервативное – репозиция с последующей иммобилизацией. Реже осуществляется оперативная фиксация фрагментов.
Общие сведения
Эпифизеолиз (перелом Салтера-Харриса) – травматическое повреждение костей, которое развивается только у пациентов детского возраста в период продолжающегося роста скелета. Впервые был описан в 1963 году. Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек. Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.

Эпифизеолиз
Причины эпифизеолиза
Причиной повреждения кости становятся бытовые и уличные травмы. Механизм аналогичен вывихам и надрывам связок у взрослых. Эпифизеолиз развивается при резком подворачивании ноги, переразгибании кисти, падении на локоть или плечо, резком рывке за руку, скручивании конечности по оси. Иногда провоцируется быстрым интенсивным сокращением мышц. Предрасполагающими факторами являются:
- Мужской пол. Более частое возникновение эпифизеолиза у мальчиков объясняется двумя обстоятельствами – повышенным уровнем двигательной активности и поздним закрытием ростковых зон по сравнению с девочками.
- Периоды быстрого роста. Неравномерность роста костей и мягких тканей, необходимость адаптации к быстро меняющимся пропорциям тела становятся причиной нескоординированности движений и повышают вероятность травм.
- Астеническое телосложение. Из-за недостаточной мышечной массы ростковые зоны детей-астеников испытывают более высокую нагрузку в сравнении с эпифизарными пластинками нормостеников.
- Травмоопасные виды спорта. Вероятность повреждения конечностей повышается при занятиях футболом, волейболом, гандболом, художественной гимнастикой, некоторыми видами легкой атлетики.
Определенную роль играют обменные расстройства, недостаточное питание и снижение иммунитета. Корреляция между риском развития эпифизеолиза и возрастом ребенка точно не установлена. Одни специалисты указывают, что по статистике большинство повреждений приходится на возраст 10-18 лет. Другие исследователи отмечают, что у маленьких детей травмы чаще остаются недиагностированными из-за смазанной клинической картины и отсутствия изменений на рентгенограммах.
Патогенез
Эпифизарная пластинка – зона гиалинового хряща, которая располагается почти на конце кости, между эпифизом и метафизом. Хрящ растет, а затем замещается костной тканью, что обуславливает рост костей в длину. При повреждении, превышающем прочностные характеристики и эластичность хряща, целостность эпифизарной пластинки нарушается, возникает эпифизеолиз, обычно – с переходом на костные структуры.
Эпифизеолизы развиваются только в тех местах, где капсула сустава крепится к эпифизу или к ростковой зоне – в лучезапястном, локтевом, плечевом и голеностопном суставе, нижней трети бедра. Если эпифизарная пластинка покрыта суставной капсулой, которая прикрепляется к метафизу – повреждение невозможно, поэтому эпифизеолизов верхней трети голени не бывает.
Классификация
Классическая классификация, составленная Салтером и Харрисом с учетом расположения линии перелома, включает пять видов эпифизеолиза:
- 1 тип (6% случаев) – линия располагается в зоне эпифизарной пластинки, не затрагивая эпифиз и метафиз.
- 2 тип (75% случаев) – повреждаются ростковая зона и метафиз, эпифиз остается интактным.
- 3 тип (8% случаев) – поражаются эпифизарная пластинка и эпифиз, метафиз остается интактным.
- 4 тип (10% случаев) – линия проходит через все три структуры: ростковую зону, метафиз и эпифиз.
- 5 тип (1% случаев) – ростковая пластинка сдавливается между метафизом и эпифизом с развитием компрессионного перелома.
Позже были описаны еще четыре типа эпифизеолиза, в том числе с периферическим расположением, вызывающим угловую деформацию, с повреждением надкостницы, с последующим возможным нарушением эндесмального или энхондрального остеогенеза. Эти типы имеют меньшее клиническое значение из-за малой распространенности.
Симптомы эпифизеолиза
После травмы ребенок жалуется на боль. При осмотре выявляется припухлость, покраснение и ограничение движений. При пальпации определяется болезненность в проекции повреждения. Эпифизеолизы не сопровождаются крепитацией отломков, патологическая подвижность отсутствует. Наличие смещения обуславливает деформацию (обычно – нерезко выраженную), при отсутствии смещения контуры сегмента не нарушаются.
Движения нередко ограничиваются незначительно, небольшой отек напоминает ушиб, поэтому родители не обращаются за медицинской помощью. Косвенным признаком эпифизеолиза является повышение температуры тела до 37-38°С из-за всасывания содержимого травматической гематомы в первые дни после травмы.
Осложнения
В отдельных случаях возможно развитие контрактуры Фолькмана, особенно – при преждевременном наложении циркулярной повязки. Основными отдаленными осложнениями эпифизеолизов являются нарушение дальнейшего роста кости и деформация ее суставного конца. В слабо выраженном варианте эти осложнения встречаются достаточно часто. Так, преждевременное исчезновение ростковой зоны с небольшим укорочением выявляется у 15-20% больных, перенесших эпифизеолиз лучевой кости.
Диагностика
Диагностика эпифизеолиза осуществляется детскими ортопедами, может представлять затруднения, особенно у детей младшего возраста. Это обуславливает необходимость настороженности при характерных травмах и важность проведения расширенного обследования при сомнительных результатах базовых исследований. План диагностических мероприятий включает:
- Физикальное обследование. Контуры конечности сохранены или незначительно изменены. При осмотре обнаруживается боль в зоне повреждения, усиливающаяся при попытке активных и пассивных движений. Функция конечности зачастую ограничена умеренно или даже незначительно. Крепитация и патологическая подвижность отсутствуют, поэтому данные признаки не проверяют, чтобы не усугублять страдания пациента.
- Рентгенография. У детей старшего возраста при 2 и 4 типах перелома на снимках просматривается фрагмент метафиза, выявляется смещение ядер окостенения в эпифизарной зоне. У пациентов младшей возрастной группы и больных с остальными типами переломов изменения отсутствуют или нерезко выражены, поэтому в сомнительных случаях выполняют сравнительные рентгенограммы обеих конечностей.
- КТ и МРТ. Не входят в базовую программу обследования, применяются для уточнения данных при неоднозначных результатах рентгеновских снимков или при необходимости оперативного лечения. Позволяют с более высокой достоверностью определять наличие и расположение перелома.
Дифференциальную диагностику эпифизеолизов проводят с ушибами. При различении основываются на данных визуализирующих исследований.
Лечение эпифизеолиза
Лечение в подавляющем большинстве случаев (более 90%) консервативное. При переломах дистальных сегментов без смещения или с небольшим смещением терапия осуществляется амбулаторно. Сложные травмы и повреждения проксимальных сегментов являются показаниями для госпитализации.
Консервативная терапия
Тактику лечения определяют в зависимости от локализации эпифизеолиза, наличия и характера смещения. Возможны:
- Иммобилизация. При переломах без смещения накладывают гипсовую лонгету с захватом двух соседних суставов. Гипс циркулируют не ранее, чем через неделю, чтобы избежать нарушений кровообращения.
- Репозиция. Проводится даже при наличии незначительного смещения. У детей дошкольного и младшего школьного возраста выполняется под наркозом, в остальных случаях возможна местная анестезия. В особо сложных случаях репозицию проводят под рентген-контролем. Затем накладывают гипс, лечение осуществляют по тем же принципам, что при эпифизеолизе без смещения.
- Вытяжение. Применяется очень редко, обычно – при повреждениях плечевой и бедренной костей. Детям до 3 лет накладывают лейкопластырное вытяжение, пациентам старшей возрастной группы – скелетное.
В ходе лечения производят периодические контрольные снимки. Больным назначают физиотерапевтические методики, ЛФК, массаж. Срок иммобилизации определяется локализацией эпифизеолиза.
Хирургическое лечение
Показаниями к операции являются повреждения с ротацией отломка или интерпозицией мягких тканей, открытые травмы, сохранение смещения после двух попыток закрытой репозиции, патологические переломы и неправильно сросшиеся переломы. При фиксации отломков используют простые устройства для остеосинтеза, не повреждающие хрящевую ткань ростковой зоны, обычно – спицы Киршнера. В послеоперационном периоде назначают анальгетики и антибиотики, проводят восстановительные мероприятия.
Прогноз
При своевременно начатом лечении и адекватном устранении смещения прогноз благоприятный. Отломки хорошо срастаются, функция конечности полностью восстанавливается. В отдаленном периоде возможно преждевременное закрытие зоны роста с незначительным (визуально незаметным, не нарушающим функции) укорочением конечности. При сохранении смещения, сложных переломах повышается вероятность деформаций и значимых укорочений.
Профилактика
Первичная профилактика включает в себя предупреждение бытового и уличного детского травматизма, составление продуманных программ тренировок и постоянное наблюдение тренера за детьми, занимающимися спортом. Предупреждение отдаленных последствий заключается в повышенном внимании при обследовании пациентов с подозрением на эпифизеолиз, тщательной коррекции положения отломков, регулярном рентгенологическом контроле, обязательной реабилитации.
Источник
Перелом перелому рознь. Потому и тактика, и длительность терапии этой травмы могут существенно различаться. Рассмотрим основные виды переломов и их особенности. На основании различных критериев (причины, тяжести, формы) выделяется несколько классификаций переломов.
Виды переломов костей в зависимости от причины возникновения
- Травматический перелом. Его вызывает внешнее механическое воздействие, сила которого оказывается разрушительной для здоровой костной ткани. Это могут быть падение с высоты или на скорости, удар, сжатие, скручивание и т. д. Однако если нагрузка невелика и вполне укладывается в рамки прочностных характеристик кости, но перелом всё равно произошёл, то речь уже о втором виде перелома.
- Патологический, или низкоэнергетический, перелом. Возникает при отсутствии сильных внешних воздействий или незначительных по силе травмах. Так, нарушение костных структур могут вызвать неловкое, резкое движение тела, падение с высоты своего роста и ниже, чихание, кашель и т. п. Истинная причина таких переломов – сниженная прочность костной ткани вследствие остеопороза, опухоли, туберкулёза или другого заболевания.
Какие бывают переломы по тяжести поражения?
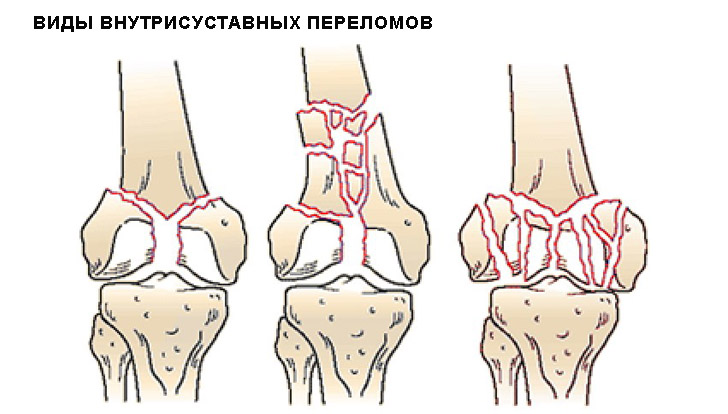
- Неполный перелом. В данном случае кость сломана не полностью, а повреждена частично. Линия перелома не проходит сквозь всю толщину кости. Такие повреждения могут быть разных типов:
- трещина,
- надлом,
- отлом,
- пробоина,
- поднадкостничный перелом.
Неполные переломы чаще всего встречаются у детей в связи с тем, что их костная ткань менее затвердевшая, более гибкая, чем у взрослых.
- Полный перелом. Степень тяжести этих травм может варьироваться в зависимости от их характера. Среди полных переломов выделяют:
- переломы без смещения отломков относительно друг друга,
- переломы со смещением отломков, которые, в свою очередь, в зависимости от характера смещения бывают: переломы со смещением по длине, по ширине, под углом, по оси (ротационные). Они представляют собой более тяжёлую травму, чем переломы без смещения. Для их правильного сращивания необходимо сопоставления костных отломков путём закрытой репозиции (без нарушения целостности кожных покровов) или открытой репозиции (с хирургическим вмешательством). Также возможно применение скелетного вытяжения (тракции) для фиксации обломков в правильном положении.
Классификация переломов костей по форме и направлению перелома
- Поперечный перелом. Разделяя кость на две части, линия перелома расположена перпендикулярно к костной оси. Этот вид перелома обычно происходит в трубчатых костях в результате сильного прямого воздействия.
- Продольный перелом. Линия перелома идёт продольно, параллельно костной оси, разделяя кость надвое по длине. Такие переломы достаточно редки, но весьма опасны, так как плохо срастаются. И даже после заживления велик риск повторных переломов той же кости.
- Косой перелом. Линия перелома проходит через кость наискосок. Такой тип костной травмы характеризуется нестабильностью и повышенной вероятностью смещения обломков.
- Винтообразный перелом. Линия перелома в данном случае напоминает спираль, а костные отломки сильно смещаются в результате вращательного движения, часто с повреждением окружающих мягких тканей. Этот тип перелома считается довольно-таки опасным, требует сложного и длительного лечения и тщательного выполнения всех реабилитационных процедур, назначаемых врачом.
- Оскольчатый перелом. Чёткая линия перелома отсутствует, точнее, на месте перелома вместо неё – множественные осколки, зачастую – со смещением. Наиболее подвержены этой травме трубчатые кости. При этом нередко страдают мягкие ткани, нервы и сосуды. Лечение сложное, так как сразу несколько осколков непросто совместить при репозиции и надёжно зафиксировать для правильного срастания. Особенно опасны оскольчатые переломы в суставах.
- Клиновидный перелом. Происходит в результате вдавливания одной кости в другую, образуя в ней клиновидное повреждение. Чаще всего он случается в позвоночном столбе и обусловлен патологической хрупкостью костной ткани.
- Вколоченный перелом. Случается обычно в трубчатых костях на фоне снижения их прочности. Может носить компрессионный характер или провоцироваться нагрузкой, сила которой направлена так же, как сама кость. В результате край перелома одной части кости как бы вдавливается, «вколачивается» в край другой части. При этом мелкие осколки могут перемешиваться, что затрудняет лечение и срастание.
- Компрессионный перелом. Этот вид перелома – специфичная травма позвоночника, в особенности ослабленного остеопорозом. Он бывает вызван давлением позвонков друг на друга. Однако и падения, ушибы, удары могут стать его причиной. Если повреждения не тяжёлые, то обычно достаточно консервативного лечения. Однако если позвонок разрушился более чем на 50 %, нужно оперативное вмешательство.
Типы переломов по целостности кожи
Открытый и закрытый перелом способны распознать даже непрофессионалы по внешнему виду травмы.
- Закрытый перелом. Сломанная кость не нарушает целостности кожных покровов и не контактирует с внешней средой.
- Открытый перелом. Предполагает серьёзное повреждение окружающих мягких тканей с выходом обломка кости наружу. Этот вид перелома более характерен для рук и ног. Его сопровождают интенсивная боль, кровопотеря, сильный отёк и деформация конечности. Есть риск занесения в рану инфекции и развития генерализованного воспаления. Заживление кости и окружающих мягких тканей длительное. Открытые переломы подразделяются на огнестрельные и неогнестрельные.
Виды переломов костей по локализации (месту)
В трубчатых костях возможны переломы 3 видов:
- Диафизарный перелом. Располагается посередине кости. Чаще всего он случается в нижних конечностях, причём одновременно происходит перелом сразу двух костей – большеберцовой и малоберцовой.
- Метафизарный, или околосуставный, перелом. Это самый распространённый перелом конечностей (до 80 % случаев). Он располагается около сустава, то есть рядом с началом/концом кости.
- Эпифизарный перелом. Повреждается ответственная за рост кости эпифизарная пластинка внутри сустава. Так как у детей она ещё не затвердела, они больше подвержены этому виду перелома. Также растёт его риск и у пожилых людей с диагнозом «остеопороз».
Добавим, что по характеру осложнений переломы бывают неосложнённые и осложнённые. Осложнения переломов могут быть связаны с травматическим шоком, большой кровопотерей, повреждением мягких тканей и органов, нарушением иннервации, занесением в рану инфекции и сепсисом. Кроме того, ещё переломы бывают единичные и множественные. Во втором случае ломаются сразу две и более костей.
Также классификация переломов костей может быть значительно расширена за счёт многочисленных названий, данных им по фамилиям учёных, впервые их описавших. Например, переломы Коллеса, Голеацци, Дюпюитрена и т.д. Однако таких наименований более 60, и разбираться в них – удел узких специалистов. Ведь именно они знают достоверно, как распознать перелом, к какой группе его отнести и как лечить. Однако и мы можем способствовать ускорению восстановительных процессов в костной ткани, чтобы быстрее вернуться к полноценной жизни без опасных последствий.
Что нужно для оперативного сращивания переломов?
Конечно, на первом месте стоит выполнение всех назначений врача. Но, кроме того, сам пострадавший должен обеспечить достаточное поступление в организм всех необходимых для костной регенерации веществ. Вдобавок к богатому кальцием и фосфором питанию рекомендуется приём остеопротекторов – препаратов для укрепления костной ткани.
Стандартная формула укрепления костей – сочетание кальция с витамином D. Однако она не безупречна, так как обеспечивает лишь поступление кальция в кровь без гарантии его усвоения костной тканью. Из кровотока же лишний кальций очень быстро вбирают мягкие ткани, что становится причиной кальцификации различных органов – почек, мышц, лёгких и других. Наибольшую опасность таит в себе отложение кальция в сосудах – распространённая причина атеросклероза, инсульта и инфаркта.
Решение этой проблемы предложил профессор В. И. Струков, более 60 лет посвятивший изучению костных заболеваний и создавший препарат Остеомед Форте. Он обогатил классический дуэт «кальций + витамин D» натуральным анаболическим компонентом, который и стал гарантом поступления костного минерала по точному адресу.
Этот компонент – HDBA органик комплекс – представляет собой законсервированный по специально разработанной технологии трутневый гомогенат, известный с древности как мощнейший биостимулятор. Его стимулирующее действие на костную ткань связано сразу с несколькими механизмами:
- он улучшает гормональную регуляцию процесса костеобразования путём обогащения организма человека натуральными прогормонами, из которых наши железы сами синтезируют собственные гормоны, запускающие костный анаболизм;
- служит источником свободных аминокислот, необходимых для коллагеновой матрицы, в которую и встраивается кальций, делающий кость прочной;
- поставляет важнейшие для кости питательные вещества: натуральные витамины А, D, Е, С и группы В; минералы: кальций, фосфор, магний, железо, медь и др.
Улучшение костного метаболизма и форсированное образование в повреждённой кости молодых клеточных структур – залог поступления кальция именно в костную ткань. Вот почему риск побочных эффектов в виде кальцификации сосудов и органов при приёме Остеомеда Форта снижен, а заживление перелома идёт быстрыми темпами. Так, по результатам клинических испытаний, приём Остеомеда Форте ускорял образование костной мозоли на целых две недели при переломах костей предплечья, ключицы, голени, фаланг пальцев и др.
Такое восстановительное действие препарата означает снижение риска посттравматических осложнений и возвращение к нормальной жизни в более ранние сроки. Выбирайте надёжные остеопротекторы и будьте здоровы!
Источник
