Виды лучезапястных переломов

Данное повреждение очень распространено. Особенно в зимнее время люди часто обращаются в больницу с переломом лучезапястного сустава. Причина тому очевидна – при падении человек инстинктивно пытается вытянуть руки вперед, для того чтобы упереться ими о пол или землю.
Лечение перелома зависит от того, какая именно кость была повреждена. Точная диагностика данного повреждения сделает процесс лечения более результативным.
Классификация
Перелом на уровне запястья и кисти по международной классификации болезней десятого пересмотра (МКБ-10) имеет код S62. Перелом костей предплечья — S52. Все зависит от того, какая именно кость пострадала при переломе. Это может быть перелом:
- Ладьевидной кости.
- Полулунной кости.
- Лучевой.
- Локтевой.
- Суставного диска.
Важно знать, куда пришелся удар при травме кисти. В зависимости от этого различают:
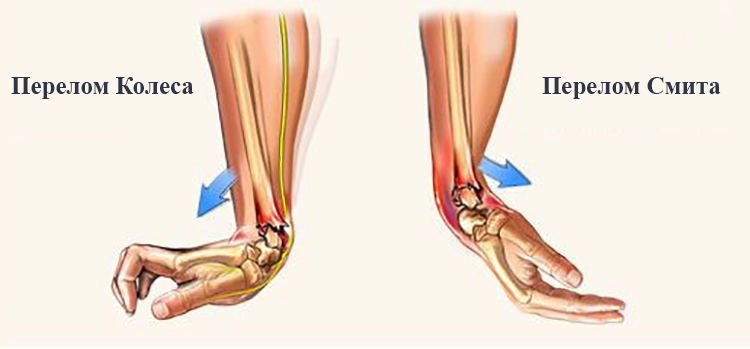
- Перелом Колеса (удар был направлен на ладонь).
- Перелом Смита (удар приходился на тыл кисти).
Согласно еще одной классификации переломы лучезапястного сустава подразделяются следующим образом:
- Оскольчатый (повреждение, при котором кость ломается на несколько осколков).
- Открытый (произошло смещение кости, а также разрыв мягких тканей и кожных покровов).
- Внесуставный (повреждение костей, примыкающих к суставу).
- Внутрисуставный (повреждение костей, образующих сустав)
Причины возникновения данного повреждения
Для получения данной травмы достаточно упасть с высоты собственного роста. Также очень часто такое повреждение можно получить на производстве, в спортзале, при автокатастрофе или падении с велосипеда.
Очень часто такие переломы встречаются у людей старше 60 лет, в этом возрасте кости становятся более хрупкими из-за остеопороза, так что сломать руку можно просто занимаясь обычными бытовыми делами.
Симптомы
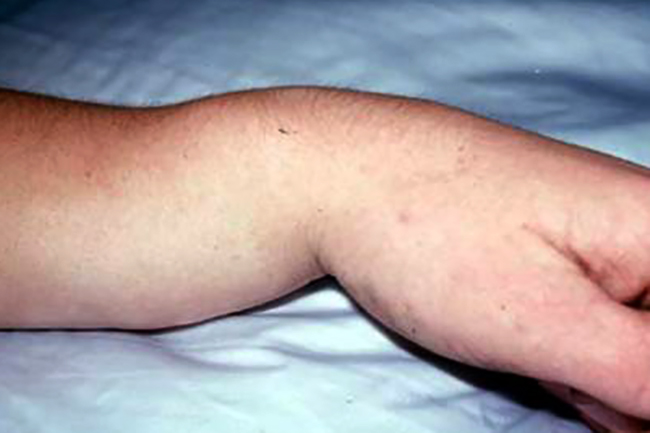
Симптоматика перелома лучезапястного сустава очень похожа на вывих, перелом или ушиб. Определить точно можно только после проведения рентгена. На перелом может указывать сильная боль, отек в области сустава, кровоизлияние, хруст и онемение пальцев руки.
В более сложном случае наблюдается смещение костей и деформация сустава. Зачастую данные изменения можно увидеть и без рентгена.
Диагностика
В процессе диагностики врач проводит опрос и осмотр пациента, а затем отправляет его на рентген. Обычно снимки делаются в двух проекциях, и этого часто достаточно для постановки диагноза.
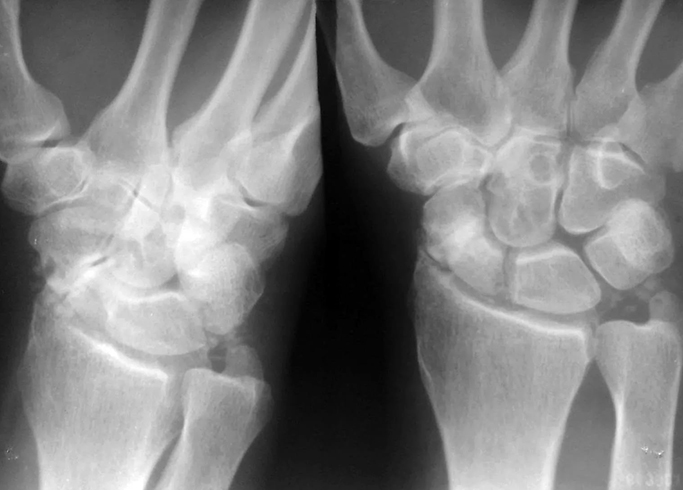
В сложных случаях назначается магниторезонансная или компьютерная томография. Такие исследования позволяют лучше рассмотреть травмированную область. Данные диагностики помогают подобрать наиболее эффективный метод лечения в каждом конкретном случае.
Как оказать первую помощь?
При подозрении на перелом лучезапястного сустава необходимо сразу же вызвать скорую помощь. До ее приезда нужно дать пострадавшему человеку ненаркотическое обезболивающее (если это требуется) и наложить шину.
Важно чтобы пальцы поврежденной руки находились в полусогнутом состоянии, для этого следует подложить под ладонь валик из ваты. Шину накладывают на область предплечья и кисти, плотно приматывая ее бинтом (пальцы при этом бинтовать не следует). После этого необходимо согнуть руку в локте и подвесить ее на косынке. В таком состоянии человек доставляется в больницу в отдел травматологии. При поступлении пострадавшего в больницу врач обращает внимание на состояние пальцев больной руки – если они посинели и отекли, повязку следует немедленно снять.
Лечение
Если при переломе лучезапястного сустава не было смещения костей, необходимо просто наложить специальную гипсовую или полимерную повязку. При необходимости больному назначают обезболивающие препараты.
Периодически врач может отправлять пациента на рентген, чтобы убедиться, что кость срастается нормально. Примерно чрез месяц повязка снимается, а пациенту назначаются специальные процедуры для восстановления функций кисти.
В более сложных случаях (при смещении или образовании осколков) может применяться нехирургическое сопоставление обломков костей. Это необходимо для того, чтобы кости срослись правильно. После нехирургической репозиции врач накладывает повязку, а в процессе восстановления периодически отправляет пациента на рентген, чтобы убедиться, что кости держатся в правильном положении. Если кости все равно смешаются, необходимо проведение операции, в ходе которой происходит фиксация спицами или специальными пластинами.
Оперативная репозиция может быть закрытой и открытой. В первом случае разрез кожи не производится, спицы устанавливаются над ее поверхностью. Во втором случае производится разрез, и кости фиксируются специальными пластинами изнутри. Второй вариант более болезненный, однако, после него нет необходимости ношения гипса и позволена ранняя разработка сустава. После операции врач назначает обезболивающее и антибиотики.
Реабилитация
Для лечения таких повреждений очень важен процесс реабилитации. После снятия гипса или спустя пару дней после операции врач назначит специальную гимнастику, для того чтобы держать в тонусе мышцы поврежденной руки.

Все упражнения должны выполняться под контролем врача и усложняться по мере выздоровления пациента.
Также врач назначает специальный массаж, УВЧ, электрофорез и микроволновую терапию. Данные процедуры снимают отечность и болевые ощущения, способствуют увеличению притока крови к травмированной области.
Особенно важно правильное питание. Для успешного сращения костей необходимо, чтобы рацион был богат кальцием, витамином D, а также другими витаминами и минералами. Нужно употреблять больше белковой пищи – нежирный сыр, мясо птицы, рыбу, яйца, молочные продукты.
Желательно употреблять продукты именно в вареном виде, таким образом они лучше усваиваются. Кальцием богата петрушка, капуста и кунжутное семя. Важно употреблять достаточное количество жидкости, она способствует ускорению обмена веществ.
Процесс восстановления может длиться до 8 месяцев, в течение которых врач будет поэтапно подбирать комплекс упражнений и физиопроцедур, необходимых для полного восстановления функций кисти.
Пациент не должен находиться в больнице все это время. Даже после оперативного вмешательства, в случае если все прошло нормально, пациента отпускают домой. Таким образом, в большинстве случаев данное повреждение успешно лечится амбулаторно.
Источник
Переломы костей запястья. Классификация, диагностика
Запястье — это сложный комплекс костей, соединенных связками, образующий множество суставов. Поскольку при рентгенологическом исследовании тени костей часто накладываются одна на другую, для постановки правильного диагноза необходимы подробный анамнез и тщательное клиническое обследование. Ладьевидная кость является не только наиболее часто подверженной переломам костью запястья, но и относится к костям, переломы которых часто проходят невыявленными. На втором месте по частоте повреждения стоит трехгранная кость, на третьем — полулунная.
Запястье делится на проксимальный ряд четырех костей и дистальный ряд четырех костей. Проксимальный ряд в направлении от лучевой кости к локтевой включает ладьевидную, полулунную, трехгранную и гороховидную кости. В дистальном ряду в том же направлении расположены кость-трапеция (большая многоугольная), трапециевидная (малая многоугольная), головчатая и крючковидная кости. Гороховидная кость прилегает к ладонной поверхности трехгранной кости и не сочленяется с костями предплечья или другими костями запястья. Переломы гороховидной кости будут рассмотрены отдельно в конце этой главы.
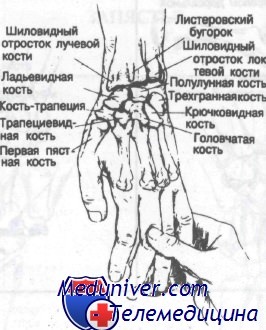
Лучевая кость сочленяется с костями запястья. Локтевая кость имеет некостное фиброзно-хрящевое соединение с трехгранной костью
Из костей предплечья только лучевая сочленяется с костями запястья. Как изображено на рис. 56, локтевая кость соединена с трехгранной фиброзно-хрящевой тканью. Как показано на рисунке, глубокая ветвь локтевого нерва и артерия проходят через ладонный канал, сформированный гороховидной костью и крючком крючковидной кости. Этот глубокий сосудисто-нервный пучок снабжает три мышцы гипотенара, межкостные мышцы, две локтевые червеобразные и приводящую мышцу большого пальца. Травма крючковидной или головчатой кости может привести к повреждению сосудисто-нервного пучка и нарушению нормальной функции кисти. Срединный нерв, как показано на рисунке, также лежит в непосредственной близости к ладонным поверхностям полулунной и головчатой костей.
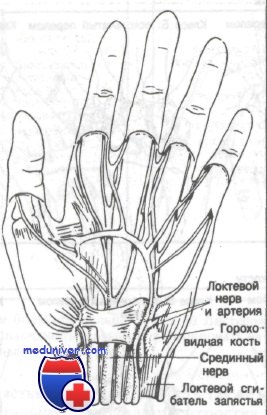
Перелом крючковидной или головчатой кости может привести к повреждению нервов или сосудов, проходящих в непосредственной к ним близости. Срединный нерв лежит близ ладонной поверхности полулунной и головчатой костей. Сухожилие локтевого сгибателя запястья, прикрепляясь к гороховидной кости, покрывает ее
Важно понять взаимосвязь между сухожилиями и костями запястья. Как показано на рисунке, сухожилие локтевого сгибателя запястья при прикреплении буквально поглощает гороховидную кость. Также стоит отметить непосредственную близость лучевого сгибателя запястья к бугорку кости-трапеции. Травма этой кости может вызвать повреждение сухожилия с последующей болью при нормальных движениях. На рисунке показаны границы анатомической табакерки. Ее локтевая сторона образована длинным разгибателем большого пальца. Лучевую сторону формируют сухожилия короткого разгибателя и длинной отводящей мышцы большого пальца. В проксимальном отделе табакерки лежит ладьевидная кость, в дистальном — кость-трапеция.
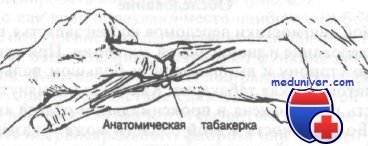
Обратите внимание на границы анатомической табакерки
Для точной диагностики переломов костей запястья требуется тщательное обследование и знание основ анатомии. При отклонении кисти в лучевую сторону и выпрямленном большом пальце становится заметной анатомическая табакерка. Как было упомянуто ранее, ладьевидная кость расположена в проксимальном отделе анатомической табакерки. Болезненность в этой области может указывать на наличие перелома, который часто не удается выявить на рентгенограммах. Если согнуть большой палец, можно увидеть и пропальпировать первый запястно-пястный сустав, как изображено на рисунке. Как видно на рисунке, над дорсальной поверхностью дистального отдела лучевой кости можно легко пропальпировать листеровский бугорок. Этот бугорок служит ориентиром при нахождении полулунной и головчатой костей.
Если кисть находится в нейтральном положении, на коже над головчатой костью можно заметить небольшое выпячивание. При согнутом лучезапястном суставе полулунная кость легко пальпируется чуть дистальнее листеровского бугорка. Важно отметить, что листеровский бугорок, полулунная и головчатая кости формируют прямую линию, идущую по оси III пястной кости. Необходимо отмечать эту воображаемую линию при рассмотрении рентгенограмм запястья. Трехгранная кость также может быть пропальпирована чуть дистальнее шиловидного отростка локтевой кости.
Как показано на рисунке, гороховидную кость легко пропальпировать у основания выпячивания гипотенара на ладонной поверхности кисти. Крючок крючковидной кости можно определить, если поместить межфаланговый сустав I пальца врача над гороховидной костью, в то время как дистальная фаланга вытянута в направлении кожной перепонки между I и II пальцами. При глубокой пальпации крючок можно пропальпировать кончиком пальца.
После того как врач определил место наибольшей болезненности, все больные с подозрением на переломы костей запястья подлежат неврологическому обследованию. Фиксируют функции локтевого и срединного нервов. Локтевой нерв может пострадать непосредственно при травме или вторично вследствие сдавления гематомой или отеком. Повреждения локтевого нерва могут развиться и в более поздние сроки в результате интраневрального фиброза или поздней компрессии. Срединный нерв может пострадать вместе с повреждением костей запястья, что приведет к развитию туннельного синдрома.
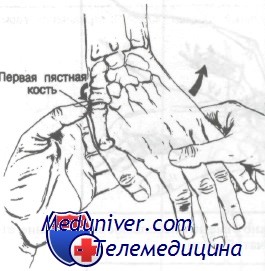
При согнутом большом пальце можно увидеть и пропальпировать первый запястно-пястный сустав
Минимальный объем рентгенологических исследований включает снимки в переднезадней, боковой и косой проекциях при нейтральном положении лучезапястного сустава. Для лучшего выявления подозреваемого перелома могут понадобиться снимки в следующих дополнительных проекциях:
1. Переднезадняя при максимальной лучевой девиации кисти.
2. Переднезадняя при максимальной локтевой девиации.
3. Боковая при максимальном сгибании.
4. Боковая при максимальном разгибании.
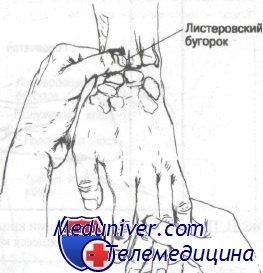
Листеровский бугорок можно пропальпировать на тыльной поверхности лучевой кости
С помощью этих проекций могут быть обнаружены 90% всех переломов костей запястья.
В норме угол между ладьевидной и полулунной костями составляет 30—60°, а между головчатой и полулунной — менее 20°. Углы больше нормальных указывают на слабость связочного аппарата и нестабильность кистевого сустава.
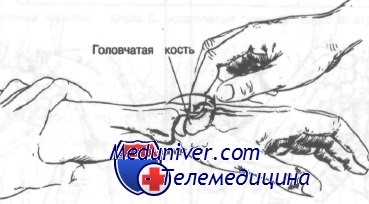
При нейтральном положении кисти можно отметить небольшое выпячивание, относящееся к головчатой кости
Расстояние между костями запястья в норме постоянно и не зависит от положения лучезапястного сустава. Изменения этого расстояния указывают на патологию — подвывих, артрит или застарелый перелом. Нормальная ширина между ладьевидной и полулунной костями на снимке в переднезадней проекции составляет 1—2 мм. Ширина более 3 мм свидетельствует о патологии.
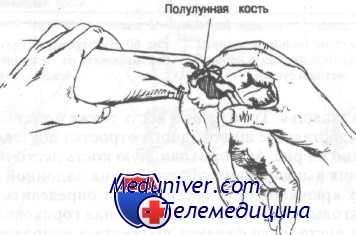
При согнутом лучезапястном суставе полулунная кость становится легко пальпируемой дистальнее листеровского бугорка
Переломы костей запястья часто сопровождаются переломами или вывихами других костей в этом же сегменте конечности. Кроме того, эти переломы нередко сочетаются с повреждениями сосудисто-нервного пучка.
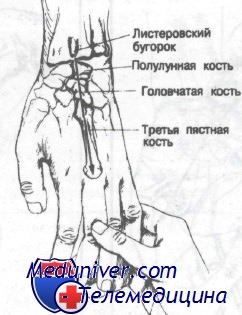
Листеровский бугорок, полулунная и головчатая кости формируют прямую линию, пересекающую III пястную кость
Осложнения переломов костей запястья
Переломам костей запястья сопутствуют несколько типичных осложнений:
1. Больные часто подвержены повторным переломам от минимальной травмы.
2. Большая часть переломов костей запястья осложняется транзи-торной нейропатией, чаще срединного нерва. Переломы гороховидной кости или крючка крючковидной кости могут осложниться парезом локтевого нерва.
3. Переломы костей запястья, особенно ладьевидной кости, часто подвержены несращению. У большинства больных это является следствием неадекватной иммобилизации на недостаточно продолжительный срок. Нередко наблюдается неполное или замедленное сращение.

Гороховидную кость легко пропальпировать у основания возвышения мизинца на ладонной поверхности кисти
Классификация переломов костей запястья
1. Переломы ладьевидной кости:
Класс А: переломы средней трети (талии)
Класс Б: переломы проксимальной трети
Класс В: переломы дистальной трети
Класс Г: переломы бугорка
2. Переломы трехгранной кости:
Класс А: отщепленный перелом дорсальной поверхности
Класс Б: поперечный перелом
3. Переломы полулунной кости
4. Переломы головчатой кости

Крючок крючковидной кости можно пропальпировать при глубокой пальпации кончиком пальца
5. Переломы крючковидной кости:
Класс А: перелом дистальной суставной поверхности
Класс Б: перелом крючка
Класс В: оскольчатый перелом тела
Класс Г: перелом проксимального полюса суставной поверхности
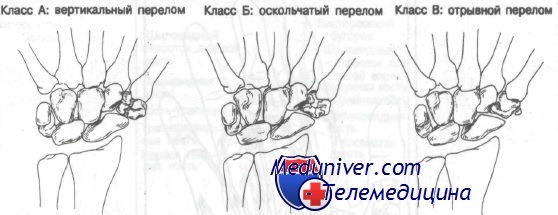
Переломы кости трапеции
6. Переломы кости-трапеции:
Класс А: вертикальный перелом
Класс Б: оскольчатый перелом
Класс В: отрывной перелом
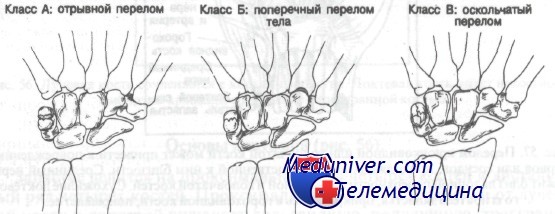
Переломы гороховидной кости
7. Переломы гороховидной кости:
Класс А: отрывной перелом
Класс Б: поперечный перелом
Класс В: оскольчатый перелом
– Вернуться в раздел “травматология”
Оглавление темы “Переломы костей кисти”:
- Внесуставные переломы проксимальных фаланг кисти. Диагностика и лечение
- Внесуставные переломы диафиза средней фаланги кисти. Диагностика и лечение
- Внутрисуставные переломы проксимальной фаланги кисти. Диагностика и лечение
- Внутрисуставные переломы средней фаланги кисти. Диагностика и лечение
- Переломы головок пястных костей. Диагностика и лечение
- Переломы шейки II-V пястных костей. Диагностика и лечение
- Переломы диафиза II-V пястных костей. Диагностика и лечение
- Переломы основания II-V пястных костей. Диагностика и лечение
- Переломы I пястной кости. Диагностика и лечение
- Переломы костей запястья. Классификация, диагностика
Источник
 Лучезапястный сустав состоит из ладьевидной, полулунной, трехгранной костей. Повреждается он больше у людей пожилого возраста. Перелом лучезапястного сустава может случиться в любом отделе, но именно травма дистального отдела грозит в дальнейшем нестабильностью, плохим сращением, артрозом. Как предотвратить эти осложнения? Такой вопрос актуален больше для дам, ведь у мужчин подобное повреждение – это редкость, что объясняется тем, что у них кость в этой области объемнее.
Лучезапястный сустав состоит из ладьевидной, полулунной, трехгранной костей. Повреждается он больше у людей пожилого возраста. Перелом лучезапястного сустава может случиться в любом отделе, но именно травма дистального отдела грозит в дальнейшем нестабильностью, плохим сращением, артрозом. Как предотвратить эти осложнения? Такой вопрос актуален больше для дам, ведь у мужчин подобное повреждение – это редкость, что объясняется тем, что у них кость в этой области объемнее.
Классификация
Травма руки в лучезапястном суставе случается по двум сценариям:
- Коллеса (разгибательный). Сопровождается смещением, направленным к тыльной стороне руки, ближе к большому пальцу. Кожная поверхность выпуклая в месте травмы, похожа на штык. Иногда сопровождается отламыванием шиловидного отростка. Внешние признаки очень типичны для этой формы перелома, поэтому достаточно осмотра, чтобы предположить его тип, а уточнить характер повреждения легко удается при помощи рентгенографии.

- Смита (сгибательный). Удар приходится на тыловую область кости. Внешне такая травма обладает вилкообразным видом. Нередко причиной ее становится удар в область предплечья или простое падение на спину.
Принято подразделять перелом лучезапястного сустава еще на несколько подтипов:
- внутрисуставный;
- внесуставный;
- открытый (с повреждением внутренней мягкой ткани – I тип, внешней ткани – II тип);
- оскольчатый (образование костных фрагментов).
Если отломок прорывает кожу после травмы, то очень высок риск инфицирования. Подобная ситуация приводит к долгому заживлению, остеомиелиту и другим осложнениям.
Причины
Перелом лучезапястного сустава случается после удара, когда конечность вытянута. Основной удар приходится на кисть, поэтому зачастую травма сопровождается смещением. Важно не только то, с какой высоты происходит падение, но и то, что вся масса тела в момент падения приходится на кисть.
Легкий удар тоже приводит к повреждению кости, если развит остеопороз. Особенно это заболевание присуще людям старшего возраста, поскольку костная система в таких случаях более хрупкая, имеет низкую плотность и не способна переносить нагрузку.
Помимо прямой травмы и падения сломаться кость может еще в момент автоаварии.
Симптомы
После перелома руки в любом месте возникают специфические симптомы:
- деформированность, причем разная для каждого вида;

- онемение;
- ограниченность движений конечностью;
- нарушение в соотношении кости;
- хруст;
- отек и гематома;
- болевые ощущения, усиливающиеся при попытке пальпации или движений.
Первая помощь
После получения повреждения следует оказать первую помощь. Складывается она из нескольких показателей:
- Обезболивание.
- Осуществление иммобилизации. Больше всего подходит лестничная транспортная шина. Ее прибинтовывают к руке, укладывая под ладошку валик, чтобы пальцы находились в полусогнутом положении, а сама кисть слегка была отведена к тыльной стороне. Сама шина должна покрывать ладонную поверхность предплечья и само запястье, причем те пальцы, которые не пострадали, остаются открытыми. После конечность подвешивается на косынке.
- В больницу обращаются во всех случаях, не только при переломе со смещением.
Если пальцы приобрели синий оттенок или отекли, шину обязательно снимают.
Лечение
После перелома руки в лучезапястной области нередко применяют консервативные методики лечения. Вколоченный тип повреждения, который не сопровождается смещением, успешно лечится наложением гипса на ближайшие 2 недели. Лонгета покрывает руку до трети предплечья, начинаясь от пястных костей. При наложении гипса соблюдается тот же принцип, что и при иммобилизации шиной – кисть слегка согнута к тыльной поверхности руки.
После 5-6 дней от получения перелома назначают первые физиотерапевтические процедуры. ЛФК делать еще нельзя, поэтому проводят лишь массаж и бальнеотерапию. Разрешено только шевелить пальцами.
Если в момент удара отломки сместились, то проводят репозицию при помощи специального аппарата или вручную. Сопоставление проводят только после анестезии, которая делается в гематому или внутрь кости.
Репозиция
Когда кость ломается в этой области, репозицию принято проводить в ближайшие часы. Всю процедуру проводит хирург, иногда пользуясь ассистентской помощью. Ассистент удерживает конечность в необходимом положении, сгибая ее в локте, а сам хирург проводит медленное вытяжение. Радиоульнарный угол восстанавливается сразу после того, как кость примет свое обычное положение.
При переломе по типу Смита принято укладывать руку человека вверх ладонью, а при травме по типу Коллеса, соответственно, ладонью вниз.
По окончанию репозиции накладывают специальную лонгету, которую заменяют на гипс лишь спустя месяц. За этот период станет понятно, насколько хорошо происходит срастание, не произошло ли вторичного смещения. При смещении придется дольше по времени носить гипс. Оно может произойти и после того, как отломки уже были сопоставлены, т. е. в момент, когда хирург старается придать кисти положение тыльного сгибания. В таких случаях процедуру репозицииповторяют, добиваясь положения ладонного сгибания запястья, далее накладывают гипсовую повязку. Спустя 2 недели ее следует сменить, уже в этот момент установив то положение, которого сложно было добиться в первый раз – тыльного сгибания.
Оперативное лечение
 Под хирургическим вмешательством принято понимать остеосинтез. Его используют при сложных повреждениях лучевой кости, когда образуется большое количество отломков, при повторном смещении в некоторых других случаях.
Под хирургическим вмешательством принято понимать остеосинтез. Его используют при сложных повреждениях лучевой кости, когда образуется большое количество отломков, при повторном смещении в некоторых других случаях.
При травматизации лучезапястного сустава используют одну из следующих методик:
- Остеосинтез чрескостный посредством аппарата Илизарова или стержневого.
- Остеосинтез накостный, предполагающий использование пластины с угловой стабильностью.
Перед применением той или иной методики проводятся дополнительные исследования (КТ, МРТ), поскольку играет роль характер и степень тяжести смещения и повреждения, наличие отклонений в развитии кости, количество отломков и т. д.
Реабилитационные меры
Реабилитация необходима не только при сложных переломах, но и в простых случаях. Любая костная травма, особенно если она затрагивает сустав, в дальнейшем способна осложниться серьезными последствиями.
Реабилитация начинается после подбора врачом соответствующих мер, а планируются они обычно уже на 3-6 день от получения повреждения. Лучезапястный сустав требуется разрабатывать при помощи ЛФК. Дополнительно к этому рекомендуется:
- посещать массажиста;
- носить ортез;
- использовать водные процедуры;
- не игнорировать физиотерапию;
- полноценно питаться.
Физиотерапевтические меры – это уверенность в том, что реабилитация пройдет успешно. На начальных этапах, когда еще запрещено ЛФК, они помогают снятию воспаленности, отечности, боли. В дальнейшем они оказывают и куда большее регенерационное воздействие, ускоряя заживление, помогая быстрому формированию костной мозоли и предупреждая разные осложнения, в том числе атрофированность мышечной системы в месте иммобилизации.
Лечебная физкультура
Реабилитация никогда не обходится без ЛФК. Регулярные упражнения считаются основным столпом периода восстановления, поэтому пациент выполняет их регулярно по определенной программе. Характерным является то, что постепенно руку нагружают все больше и больше, пока к лучезапястному суставу не вернется былая функциональность.
ЛФК выполняют под врачебным контролем, желательно сразу же после водных процедур или массажа, чтобы достигнуть большей эффективности. Амплитуда упражнений постепенно увеличивается, но в каждом случае доктор принимает решение о включении новых занятий в программу ЛФК индивидуально, в зависимости от того, как успешно проходит реабилитация.
В период ношения ортеза, т. е. когда реабилитационный процесс вступает в полную фазу, можно самостоятельно разнообразить ЛФК силовыми упражнениями с кистевыми тренажерами. Благотворно сказываются на восстановлении деятельности лучезапястного сустава упражнения с теннисными мячами.
Все занятия ЛФК нужно выполнять в соответствии со следующими рекомендациями:
- медленный темп;
- выполнение сразу обеими руками;
- повторение гимнастики до 4 раз за день;
- дополнение занятий дыхательными практиками;
- выполнение до легкой боли (терпеть ее нельзя!).
Осложнения практически всегда минуют тех, кто старается выполнять данные врачом рекомендации.
Источник
