Виды деформации приводящие к образованию переломов

Переломом кости называется частичное или полное нарушение ее анатомической целости. Одной из разновидностей перелома является трещина, когда прилегающие к месту повреждения поверхности кости не расходятся.
Переломы костей бывают открытыми, если они сопровождаются нарушением целости кожи, и закрытыми, когда ее целость в области перелома не нарушена. По месту образования переломы делятся на прямые, возникающие в месте удара или давления травмирующего предмета, и непрямые, или косвенные, образующиеся в некотором отдалении от точки приложения силы.
По характеру переломов костей можно устанавливать вид и механизм травмы, характер повреждающего предмета, направление и силу его воздействия.
Кости вследствие их малой эластичности в первую очередь повреждаются в местах растяжения костной ткани. На участках концентрации сжимающих сил перелом образуется позже, здесь же заметны признаки компрессии костной ткани.
Принято различать следующие основные виды деформации костной ткани, приводящие к образованию переломов:
-сгибание,
-сдавление (сжатие),
-сдвиг, скручивание и отрыв
При сгибании трубчатой кости образуются характерные поперечно-оскольчатые переломы с треугольным (при рассмотрении сбоку, в профиль) отломком, обращенным своим основанием к вогнутой стороне кости. Со стороны основания этот отломок имеет ромбовидную форму. Переломы от сгибания могут быть как прямыми, так и непрямыми.
Сдвиг костной ткани образуется в результате резкого, направленного перпендикулярно кости, удара. На трубчатых костях образуется поперечный перелом, а на костных отломках видны множественные трещины, веерообразно расходящиеся со стороны, противоположной удару. Переломы от сдвига всегда прямые.
Сдавление с большой силой трубчатой кости приводит к образованию раздробленных оскольчатых переломов (например, при переезде колесами рельсового транспорта). Типичные непрямые переломы от сжатия костной ткани встречаются на губчатых костях, например компрессионные переломы тел позвонков при падении с высоты на ноги или ягодицы.
Скручивание — относительно редкий механизм переломов. Чаще всего такие непрямые переломы образуются на костях бедра и голени при прочно фиксированной стопе и резком повороте туловища, например у лыжников. Линия перелома имеет винтообразную форму.
Отрыв — также редкий механизм переломов. При резком мышечном сокращении отрываются костные выступы, к которым прикреплены сухожилия.
Отдельные механизмы переломов костей нередко сочетаются, при этом образуются сложные виды переломов как отдельных костей, так и их комплексов (черепа, грудной клетки, таза).
Наибольшее судебно-медицинское значение имеют переломы черепа. Среди них различают трещины, расхождения швов, вдавленные, в частности террасовидные переломы, дырчатые, оскольчатые переломы.
Трещина бывает сквозной или может захватывать только одну из двух пластинок компактного вещества черепных костей. Механизм образования трещин не всегда одинаков. Они могут возникать от растрескивания кости в результате вклинения тупого или острого предмета. При этом, как правило, направление трещин совпадает с направлением действующих при травме сил (рис. 4).

Трещина нередко разветвляется, образуя острый угол, который обращен вершиной в сторону, откуда действовала сила. Трещина может быть также результатом разрыва кости из-за деформации черепа при его сдавлении или ударе. Такая трещина проходит также по направлению действующих сил, но обычно имеет зубчатый, пилообразный вид. Наибольшее ее зияние выражено в средней части, а наименьшее — по концам. Иногда такие трещины образуются даже на некотором отдалении от места воздействия внешнего насилия. Так, например, при ударе в область теменных бугров может возникнуть продольная трещина чешуи затылочной кости. Расхождения швов по механизму образования сходны с трещинами и часто сочетаются с последними.
При ударах с относительно небольшой силой тупыми предметами с ограниченной поверхностью могут образоваться вдавленные переломы, представляющие собой углубления в костях черепа, состоящие из костных отломков, которые сохраняют связь как друг с другом, так и с окружающей неповрежденной костью (рис. 5).
В некоторых случаях костные отломки располагаются в виде ступенек (террасовидный перелом).
Дырчатые переломы возникают при сильных ударах предметами с площадью поперечного сечения не более 9—16 см2.
Иногда такие переломы, особенно в наружной пластинке костей черепа, почти точно соответствуют форме и размерам ударяющей поверхности травмирующего предмета.
Оскольчатые переломы черепа обычно возникают при ударах массивными тупыми предметами, частями транспорта, при падении с высоты, а также при сдавлении головы тяжелыми предметами (рис. 6). Оскольчатый перелом может образоваться от множественных ударов по голове небольшим тупым или острым предметом, но в таких случаях обнаруживаются множественные раны мягких покровов головы, характерные для действия этих предметов.
Источник
Рассмотрен вопрос о том, что перелом чаще формируются не в результате какой-то простой деформации (растяжения, сжатия или изгиба), от их комбинации с присоединением элементов кручения. Это оказывает значительное влияние на морфологические особенности переломов, что необходимо учитывать при определении механизмов их образования и условий травмы.
Образование перелома – многофакторный процесс взаимодействия внешней нагрузки и кости. На этот процесс оказывают влияние, как свойства этой нагрузки, так и свойства самой кости на органном и структурном уровнях. В результате в кости возникают на органном уровне возникают 4 вида деформация: растяжение, сжатие, изгиб и кручение, каждое из которых характеризуется определенными морфологическими свойствами перелома.
Сложность строения конкретной кости как конкретного органа (разная общая форма, толщина, форма поперечного сечения, кривизна разных участков, асимметрия относительно сагиттальной и фронтальной плоскостей) обусловливают неоднозначные процессы деформации даже при простых ее видах.
Опыт исследования переломов показывает, что наиболее часто они возникают при действии одного из видов деформации – изгиба, когда, например, прямолинейный стержень становится изогнутым. Это может быть результатом поперечного или продольного изгибов. Здесь и переломы нижних конечностей при фронтальном ударе легковым автомобилем, местный изгиб ребра или прогибание кости свода черепа при ударах твердым тупым предметом, переломы диафизом трубчатых в случаях падения человека с высоты на ноги и мн. др. При этом возникают как локальные, так и конструкционные переломы.
Типичным представителем конструкционного переломы являются винтообразные, образующиеся при деформации кручения, когда на кость действует пара сил, равная по величине, приложенная к концам кости, вызывающая их скручивание в противоположном направлении. На практике оказывается, что одна часть кости оказывается фиксированной (например, связками в суставе или опорная нога при кручении туловища в случаях тангенциального удара движущимся автомобилем), а другая – получает активный крутящий момент.
Механизм образования винтообразных переломов диафизов трубчатых костей детально описан нами [4]. Элементами винтообразного перелома следует считать его винтообразную часть, которая, огибая диафиз, проходит по гелликоидной поверхности, а ее излом со свободной поверхностью кости составляет угол 900, но и концевые отделы, один из которой приобретает лезвиеобразный вид и образуется за счет расщепления кости.
Проведенные нами сотрудниками кафедры судебной медицины последующие исследование, показали, что деформация кручения в чистом виде на практике наблюдается довольно редко. Кручение часто сочетается с поперечным и продольным изгибами. В этих случаях внешняя сила, вызывающая изгиб, действует не симметрично относительно осей кости, а смещена к одному из краев. Такая осенесимметричность может быть обусловлена и не симметричным строением самой кости. В результате несовпадения вектора нагрузки и механической кости возникают элементы кручения. Например, в силу несимметричности поперечного сечения большеберцовой кости при поперечном изгибе она всегда приобретает вращение, занимая наиболее устойчивое противодействующее положение.
В результате такого сочетания изгиба и кручения возникают оскольчатые переломы диафизарных отделов трубчатых и других костей[4].
Элементы винтообразности обнаруживаются в переломах ребер, когда они подвергаются косому изгибу при воздействии в область грудной кости (удар или сдавливание грудной клетки спереди назад с приложением силы в грудину).
При этом симметричные ребра на уровне воздействия будут подвергаться поперечному изгибу по типу изгиба консольной балки с образованием симметричных поперечных переломов. Выше и ниже расположенные ребра испытывают косой изгиб, они скручиваются с образованием косых встречно направленных переломов. Эта закономерность в расположении и виде переломов (поперечные и косые) послужила основой в разработке метода векторографического анализа и определения места воздействия [3].
Винтообразность присуща и переломам ребер в поясничных отделах. Прежде всего, это сильное сдавливание грудной клетки в переднезаднем направлении, например, при переездах через ее переднюю поверхность колесами движущегося автомобиля. При этом происходит уплощение грудной клетки с одновременным опусканием ребер, особенно, среднего «этажа» и прилежащих ребер – нижнего. В поясничном отделе ребра одновременно разгибаются и скручиваются с образованием или винтообразных, или винтообразно-оскольчатых переломов с расположением винтовой части на заднее-верхней поверхности [2].
Другое условие образование винтообразных переломов ребер в поясничном отделе описано А.И.Коноваловым [1]. Это падение человека с высоты в положении «сидя» со сгибанием туловища кпереди. При этом грудная клетка, ударяясь о переднюю поверхность бедер, испытывает сдавливание спереди назад. Ребра нижнего «этажа», кроме свободных ребер, поднимаются вверх. Их задние отделы сгибаются и скручиваются с образованием винтообразных или винтообразно-оскольчатых переломов в шеечном отделе, винтообразная часть которых располагается на нижней и передней поверхностях.
Элементы винтообразности могут формироваться на переломах скуловой дуги при ее осенесимметричном разгибании, иногда на переломах подъязычной кости в силу косого расположения ее больших рогов. Эти элементы могут быть найдены и в переломах костей черепа.
Таким образом, переломы костей редко образуются от действия какого-либо одного простого вида деформации. Обычно возникает их комбинация, о чем свидетельствует комплекс морфологических признаков. Выявление этих признаков в переломе, их анализ и сопоставление позволяет уточнить механизм образования перелома (переломов) и условия травмы.
Источник
Инфекции и интоксикации также часто осложняются деформациями опорно-двигательного аппарата. Среди них наиболее часто встречаются деформации после стафилококковой инфекции, туберкулеза, ревматизма, полиомиелита и т.д. При стафилококковой инфекции в результате остеомиелитических процессов развиваются деформации костей, рубцовые контрактуры, нарушения роста конечностей.
Туберкулезная инфекция приводит к поражению позвоночника и развитию горбов, тяжелым деформациям суставов.
Поражение спинного мозга в результате полиомиелита в 20% случаев осложняется паралитическими контрактурами суставов, деформациями верхних и нижних конечностей.
В последнее время, благодаря профилактическим мероприятиям эпидемии полиомиелита не встречаются. Однако, участились случаи атипичных форм полиомиелита, наблюдаются случаи заболевания у детей старших возрастных групп.
Ревматическая инфекция приводит к тяжелым деформациям крупных суставов. В одних случаях ревматический процесс развивается остро, и деформации возникают быстро, в других — болезнь носит хронический характер и деформация нарастает годами.
Статические деформации — это деформации, возникающие в связи с аномалиями установки тела и функциональной нагрузкой отдельных частей костно-мышечной системы. Статические деформации развиваются либо на почве функционального приспособления организма, либо вследствие привычки к неправильной позе или как результат нарушения требований гигиены при выполнении работы, школьных занятий и др. при несостоятельности тканей. Они могут возникнуть также от неправильности в конструкции одежды и обуви.
Деформации на почве нарушения обмена веществ могут возникнуть вследствие местных или общих расстройств питания организма. Длительное сдавление конечности жгутом или неправильно наложенной гипсовой повязкой, нарушая местное кровообращение, приводит к развитию ишемической контрактуры пальцев кисти. В случаях нарушения местного питания конечности усиленная физическая нагрузка послужит толчком к развитию ростковых апо- и эпифизиопатий (остеохондропатии бугристости большеберцовой кости, ладьевидной кости, эпифиза бедра и т.д.).
Самым распространенным заболеванием на почве нарушения общего питания организма является рахит и рахитические деформации конечностей. В основе рахита лежит недостаток в организме витамина Д, чему способствует общее голодание, недостаток УФ лучей и свежего воздуха. Наиболее подвержены рахиту дети от 6 месяцев до 2 лет.
Сущность нарушения обмена при рахите заключается в обеднении тканей, особенно костей, солями кальция и магния, которые перестают усваиваться организмом и усиленно выводятся вместе с остатками пищи через кишечник. В результате скелет становится мягким и пластичным, легко изменяющим форму под влиянием мышечной тяги и тяжести тела.
Таким образом, учитывая тот факт, что ортопедические заболевания у детей представляют собой многочисленную группу больных как по этиологическому фактору, так и по видам деформаций, то систематизация и описание их представляет определенные трудности. Поэтому для изучающих данную дисциплину мы условно представили и описали основные ортопедические заболевания в следующем порядке:
Врожденные аномалии развития опорно-двигательного аппарата;
Системные заболевания опорно-двигательного аппарата;
Приобретенные деформации;
Остеохондропатии;
Опухоли костей.
Источник
Деформации конечностей – это группа врожденных и приобретенных патологических состояний, сопровождающихся изменением длины, формы и оси конечности. Наряду с внешними признаками деформации в большинстве случаев наблюдается более или менее выраженное нарушение функции. Диагноз выставляется на основании симптомов, данных рентгенографии, КТ, МРТ и других исследований. Лечение может быть как консервативным, так и оперативным. Лечебная тактика зависит от причины и выраженности деформации конечностей, а также от степени функциональных нарушений.
Общие сведения
Деформации конечностей – нарушения длины, оси и конфигурации конечностей. Могут возникать по различным причинам, быть врожденными или приобретенными. Относятся к числу широко распространенных в травматологии и ортопедии патологических состояний. Нижние конечности страдают чаще верхних. Кроме того, деформации нижних конечностей имеют большее клиническое значение, поскольку даже нерезко выраженные патологические изменения влекут за собой нарушение опоры и осанки и чаще становятся причиной потери трудоспособности. Лечением деформаций конечностей занимаются травматологи-ортопеды. В зависимости от причины развития данной патологии участие в лечении также могут принимать ревматологи, инфекционисты, венерологи, эндокринологи и другие специалисты.

Деформации конечностей
Причины
Выделяют следующие причины деформации конечностей:
- Последствия травм костей и суставов. У взрослых причиной деформации конечностей чаще всего становятся диафизарные переломы (голени, бедра, предплечья, плеча), у детей – повреждения эпифизарной зоны, распространяющиеся на хрящевую пластинку роста кости. Кроме того, вероятность развития посттравматической деформации у детей и взрослых достаточно высока при около- и внутрисуставных переломовывихах и переломах со смещением.
- Последствия травм мягких тканей. Деформации конечностей могут возникать после ожогов, а также обширных ран с дефектом мягких тканей и с повреждением нервов.
- Врожденные аномалии: гипоплазии и аплазии костей конечностей, врожденные вывихи и подвывихи суставов, врожденные нарушения функции ростковых зон и т. д. Самой распространенной причиной развития деформаций, обусловленных врожденными пороками развития, является дисплазия тазобедренного сустава.
- Гнойные процессы. У взрослых деформации конечностей чаще формируются вследствие посттравматического остеомиелита, у детей – вследствие гематогенного остеомиелита. Кроме того, причиной развития данной патологии может стать гнойный артрит травматического или нетравматического генеза.
- Доброкачественные и злокачественные опухоли. Деформация конечности может развиться вследствие патологического процесса в хрящевой или костной ткани или стать исходом лечения (например, после резекции участка кости). Кроме того, форма конечности может нарушаться за счет мягкотканного компонента – вследствие слоновости, обусловленной удалением или облучением регионарных лимфатических узлов при всех видах злокачественных опухолей.
- Болезни костно-мышечной системы. Причиной деформации конечностей может стать множественная экзостозная хондродисплазия, болезнь Оллье (энхондроматозная дисплазия), ахондроплазия, болезнь Блаунта, болезнь Педжета (деформирующий остоз), болезнь Турена-Соланта-Голе (генерализованный семейный гиперостоз) и т. д.
- Системные заболевания соединительной ткани: ревматоидный артрит, СКВ, склеродермия, синдром Шегрена, рецидивирующий полихондрит и т. д.
- Специфические инфекции: третичный сифилис (вследствие прогрессивного паралича или гуммозного поражения костей и суставов), врожденный сифилис, костно-суставной туберкулез.
- Дегенеративно-дистрофические заболевания суставов (первичные и вторичные артрозы). Чаще всего клинически значимые деформации конечностей наблюдаются при гонартрозе и коксартрозе.
Кроме того, деформации конечностей могут развиваться при парезах, параличах, рахите и некоторых эндокринных заболеваниях.
Диагностика
При выявлении деформаций конечностей огромную роль играют данные внешнего осмотра, поэтому данной части обследования уделяют особое внимание. Осмотр производится по определенному алгоритму. При визуальном исследовании конечностей обращают внимание на наличие костных выбуханий, отек мягких тканей, степень развития и симметричность мышц, кровоизлияния и другие изменения на коже, наличие или отсутствие болезненности при пальпации.
Осмотр суставов включает в себя оценку их конфигурации, определение подвижности, выявление контрактур, отека, наличия выпота и т. д. При исследовании дистальных отделов конечностей (стоп и кистей) определяют их отклонение от нормального физиологического положения. При изучении тазобедренного сустава, недоступного прямому визуальному осмотру, опираются на косвенные признаки деформации конечности: контрактуру, ограничение движений, патологическую установку конечности, укорочение и т. д.
Для более точной оценки деформации конечностей используют радиологические методы: рентгенографию, КТ и МРТ. В некоторых случаях необходимы сравнительные исследования аналогичных сегментов, например, сравнительная рентгенография тазобедренных суставов при подозрении на дисплазию. При необходимости, в зависимости от причины развития деформации конечностей, назначают консультации соответствующих специалистов: невролога, нейрохирурга, ревматолога, эндокринолога и т. д.
Виды деформаций
Укорочение
Укорочение конечностей может быть выраженным, видимым даже при поверхностном визуальном осмотре, или незначительным, определяемым только с использованием специальных методов. Степень функциональных нарушений при укорочении зависит от локализации деформации. Верхняя конечность практически полностью сохраняет свои функции при укорочении до 8 см. Иногда наблюдается некоторая гипертрофия мышц здоровой конечности за счет ее преимущественного использования.
Функция нижней конечности страдает даже при незначительном укорочении (3 и более см), что объясняется затруднениями при опоре и ходьбе. Кроме того, укорочение нижней конечности влечет за собой ряд вторичных деформаций в суставах не только больной, но и здоровой конечности, вынужденной «брать на себя» часть нагрузки. Из-за смещения центра тяжести и нарушения осанки со временем возникают патологические изменения в позвоночнике. Следствием одностороннего укорочения часто становится ранний остеохондроз и тяжелые артрозы суставов обеих нижних конечностей. При использовании трости возможно развитие артроза плечевого сустава.
Для того чтобы выявить укорочение, используют следующие методики: визуальное сравнение, измерение с использованием сантиметровой ленты, сравнительный анализ данных рентгенологического исследования, КТ и МРТ. Визуальную оценку осуществляют, укладывая пациента на спину на жесткую кушетку и сравнивая расположение верхних остей подвздошных костей, лодыжек и верхних полюсов надколенника. При несовпадении выявляют сегмент, за счет которого произошло укорочение. Измерение сантиметровой лентой и оценку данных инструментальных исследований также осуществляют, сравнивая расположение аналогичных анатомических образований обеих конечностей.
Укорочение конечности может быть истинным, кажущимся и относительным. Причиной истинного укорочения являются органические изменения одного или нескольких сегментов. Данная патология выявляется при измерении как всей конечности, так и ее отдельных сегментов. Кажущееся укорочение возникает вследствие вынужденного сгибания, как правило, обусловленного патологическим процессом в суставе. При этом измерение конечности в целом свидетельствует об изменении длины по сравнению с другой ногой, а измерение по сегментам показывает нормальные результаты. Относительное укорочение обусловлено нарушением взаимного расположения соседних сегментов конечности. Возникает при вывихах, переломовывихах и внутрисуставных переломах. Для определения суммарного изменения длины конечности используют все три показателя: истинное, относительное и кажущееся укорочение.
Устранение деформации конечностей – процедура, необходимая не только по косметическим соображениям. Важнейшей задачей при выравнивании длины конечностей является предупреждение вторичных изменений в суставах и позвоночнике. Показанием к выравниванию нижних конечностей является укорочение на 3 и более сантиметра. Наиболее эффективен компрессионно-дистракционный метод. Удлинение нижней конечности может быть выполнено как за счет голени, так и за счет бедра. В некоторых случаях удлиняют оба сегмента. Удлинение голени аппаратом Илизарова позволяет «добавить» 5-6 см, удлинение бедра – до 9-10 см.
Следует учитывать, что данный метод устранения деформации конечностей предполагает длительное ношение аппарата – обычно в течение нескольких месяцев. Операции по медицинским показаниям чаще осуществляют у пациентов с односторонним врожденным или приобретенным укорочением одной конечности. Хирургические вмешательства с косметической целью производят у пациентов с симметричным укорочением (например, при ахондроплазии). В косметических целях обычно удлиняют голени, поскольку наложение аппарата на этот сегмент влечет за собой меньший риск послеоперационных осложнений и легче переносится больными.
Операция проводится в условиях травматологического или ортопедического отделения. Конструкция аппарата определяется врачом индивидуально, с учетом особенностей патологии. Аппарат накладывают под общим наркозом или спинномозговой анестезией. Вначале проводят спицы в верхней и нижней части сегмента, монтируют нижнее и верхнее кольца. Затем осуществляют остеотомию (рассечение кости), проводят оставшиеся спицы и фиксируют их в средних кольцах. Рану ушивают, дренируют полутрубкой или резиновым выпускником и накладывают повязку. Область выхода каждой спицы закрывают стерильной салфеткой, смоченной полуспиртовым раствором.
В последующем кольца «раздвигают» на 1 мм в день, закручивая гайки на расположенных между ними вертикальных стержнях. Такое медленное увеличение длины обеспечивает постепенное нарастание кости между рассеченными фрагментами. После завершения растяжения аппарат оставляют до полноценного сращения. Сразу после операции, в послеоперационном периоде и перед снятием аппарата выполняют контрольные рентгенограммы. Во время ношения аппарата и после его снятия проводят физиотерапевтические процедуры, массаж и ЛФК.
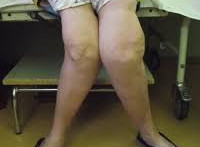
Искривление
Искривление может развиваться как одновременно с укорочением, так и отдельно, быть одно- или двухсторонним. Причиной односторонней деформации конечности чаще всего становится отсутствие репозиции, недостаточная репозиция или вторичное смещение отломков при переломах с угловым смещением. Кроме того, одностороннее искривление наблюдается при аномалиях развития одной конечности. Двустороннее искривление возникает при врожденных пороках развития и ряде заболеваний, в том числе рахите (вальгусное искривление голеней) и позднем врожденном сифилисе (саблевидные голени).
Оценка выраженности одностороннего искривления производится путем сравнения со здоровой конечностью. При двухсторонней деформации конечностей ориентируются на нормальные физиологические показатели. Следует учитывать, что норма в этом случае – весьма вариабельное понятие, зависящее от пола и возраста и подверженное индивидуальным колебаниям. Поэтому в каждом случае необходим комплексный подход, включающий в себя оценку функции конечности, наличия и степени негативного влияния искривления на суставы и осанку, значимость косметического дефекта и другие показатели.
Тактика лечения зависит от причины и степени деформации конечностей. При посттравматическом искривлении показано оперативное лечение – корригирующая остеотомия. При врожденных дефектах (особенно нерезко выраженных) на начальном этапе может применяться консервативная терапия: ношение специальной обуви и ортезов, ЛФК, фиксирующие и корригирующие аппараты, гипсовые повязки и т. д. При неэффективности консервативных мероприятий проводятся хирургические операции.
Источник
