Вальгусная голень при переломах


- Причины
- Симптомы
- Хирургическое лечение
- Консервативное лечение
- Ложная деформация
- Видео
- Фото
- Главное
Кривые ноги – это не только косметический недостаток, но зачастую и серьезная болезнь, проявляющаяся искривлением голени. В зависимости от формы ног различают варусную деформацию голеней (конечности в виде буквы «О») и вальгусную деформацию голеней (конечности в форме буквы «Х»). Есть ли у человека проблема с ногами понять не сложно: всякое отклонение от прямой линии, проведенной через проекции тазобедренного сустава, коленного сустава и первый межпальцевый промежуток указывает на патологию. Еще можно попросить пациента поставить стопы вплотную друг к другу и попытаться сжать колени: при варусе он просто не сможет этого сделать, т.к. коленные суставы будут выворачиваться наружу, наглядно демонстрируя большой зазор между голенями. Если же колени сожмет человек, страдающий вальгусом, то голени разойдутся в стороны, тогда при расхождении более пяти сантиметров говорят о наличии вальгусной аномалии развития конечностей.
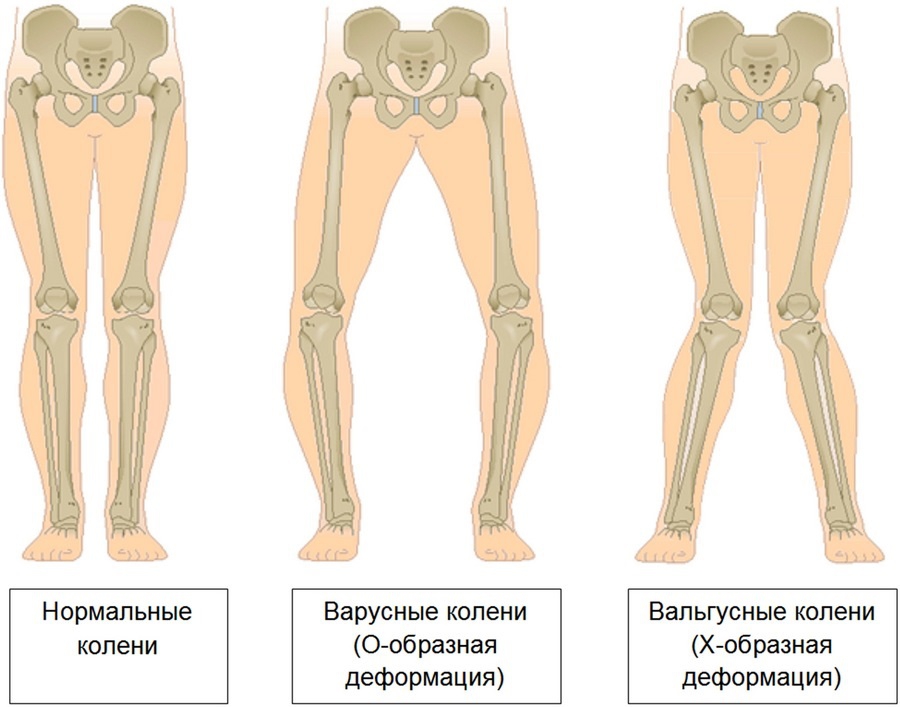
Справка. Небольшое отклонение лодыжек наружу (до 7° у мужчин и до 10° у женщин) не считается патологией. Вальгусное искривление характеризуется большим углом кривизны, при котором наблюдается значительное расхождение голеней при сомкнутых коленях. Интересно, что в отдельных случаях обратный подворот стопы, характерный для варусной деформации, приводит к постепенному развитию у пациента вальгусного искривления.
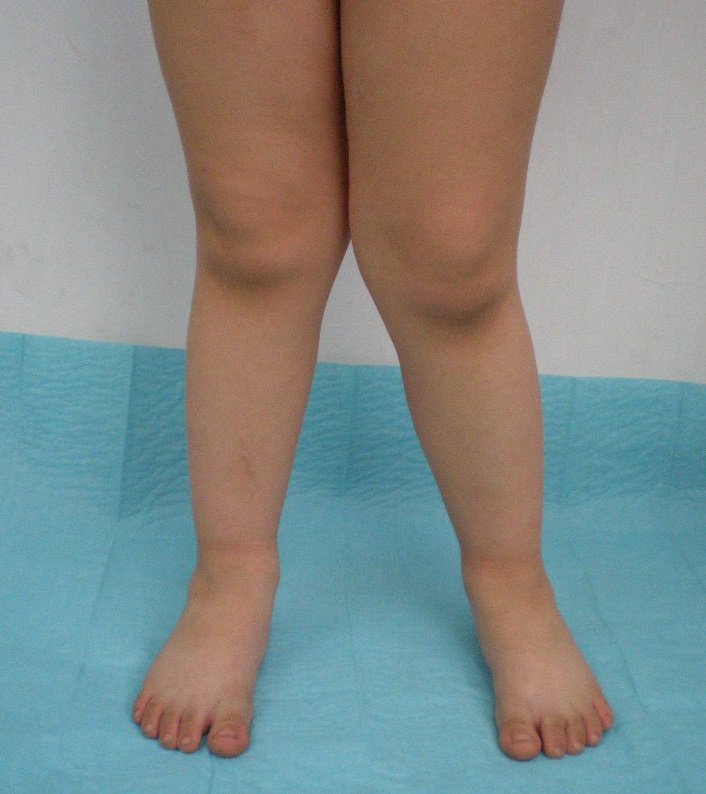
Причины вальгусной деформации голеней у детей и взрослых
Иногда ребенок рождается с наследственным вальгусным искривлением голени, но проявляется патология чаще всего после того, как ребенок встанет на ноги. Кроме того, голени у детей обычно деформируются вследствие быстрого роста костей на фоне замедленного формирования опорно-двигательного аппарата в целом. При вальгусном искривлении голени в первую очередь страдает коленный сустав, что приводит к «переразгибу» ноги в области коленей. Если у ребенка есть вальгусное отклонение голеней, то со временем у него с большой долей вероятности разовьются плоскостопие и сколиоз.
Причины вальгусной деформации голеней у детей:
- наследственное или генетическое заболевание конечностей;
- врожденная аномалия голеней;
- заболевание костной и хрящевой ткани;
- нарушение обмена веществ (неправильное усвоение витаминов и минералов);
- воспалительные процессы;
- рахит в тяжелой форме;
- дефицит в пище кальция и способствующего его усвоению витамина D (возможно из-за недостаточного пребывания на солнце);
- лишний вес.
Причины вальгусного искривления голени у взрослых во многих случаях «родом из детства», так как из-за медленного развития заболевания очевидные симптомы в полной мере проявляются с возрастом, например, вследствие увеличения массы тела. Кроме того, к деформации голени (как правило, одной) приводят травмы нижних конечностей.
Симптомы вальгусной деформации голени
Главный признак вальгусного искривления – это Х-образная форма ног, то есть очевидное смещение осей конечностей. Но только внешними проявлениями дело не ограничивается: человек испытывает боль при любых движениях голени и стопы, в том числе во время ходьбы. Нагрузка на конечность распределяется неравномерно и в основном приходится на коленный и голеностопный суставы, которые из-за этого постепенно разрушаются. Если не начать лечить вальгусную деформацию голени, то человек утратит способность нормально передвигаться и станет инвалидом.
Хирургическое лечение вальгусной деформации голени
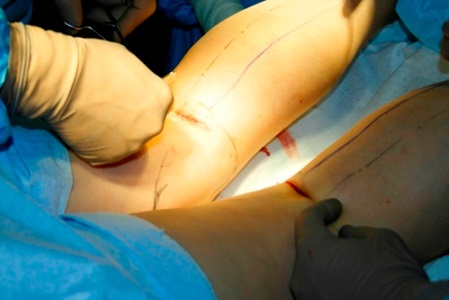
Исправляют дефект во время корригирующей (варизирующей) остеотомии – операции, в ходе которой удаляют часть бедренной кости, а затем сращивают оставшиеся части, используя компрессионно-дистракционный остеосинтез, для чего на конечность устанавливают аппарат Елизарова (с его помощью можно при необходимости и удлинить конечность). Если у пациента имеются значительные разрушения коленного сустава, то ему дополнительно делают реконструктивную хондропластику. Хирургическое лечение вальгусной деформации голени не проводится пациентам младше 18 лет, так как опорно-двигательный аппарат у них еще не полностью сформирован.
Искривление голеней: видео-консультация специалиста
Консервативное лечение вальгусного отклонения голени
Если вальгус голени диагностировать вовремя, не дожидаясь изменений в суставах, то искривления конечностей можно избежать. В большей мере это касается детей, которых при первых признаках патологии следует показать врачу-ортопеду. На всех стадиях вальгусного искривления голеней у детей применяют лечебную физкультуру и массаж, кроме того, подбирают ортопедическую обувь, позволяющую снизить нагрузку на суставы. Эти же приемы подходят для профилактики искривления ног у детей. Особое внимание требуется уделять питанию – в рацион рекомендуется включать продукты, богатые кальцием, фосфором и витамином D (молочные продукты, рыба, яйца, орехи).
Физические упражнения. Специалисты советуют кататься на велосипеде, плавать, играть в мяч и ходить по лестнице. Для больных вальгусной деформацией стопы разработан комплекс упражнений ЛФК. Если патология обнаружена у ребенка, то его нужно научить сидеть по-турецки (стопы прикасаются друг другу, а колени разведены в разные стороны).
Массаж. При вальгусной деформации голени важно не дать расхождению лодыжек прогрессировать, то есть повысить тонус связок и мышц и таким образом укрепить конечность. Для этого пациенту назначают курс массажа, включающий обычно 15-20 сеансов, проводимых через день (можно каждый день). Курсы желательно повторять через две недели или через месяц. Интенсивность процедур постепенно увеличивают, но болезненных ощущений они вызывать не должны. Во время массажа специалист вначале поглаживает, растирает и разминает мышцы ягодичной и поясничной областей, а затем воздействует на мышцы ног, работая с бедрами, голенями, коленями и голеностопными суставами.

Ложное искривление голеней
Вальгусная и варусная – это истинные деформации голени, но бывает и ложное искривление, при котором кости ровные, а конечности кажутся кривыми из-за неправильного распределения или недоразвития мягких тканей, приводящего к несмыканию икроножных мышц.
Ложное искривление голени корректируется физическими нагрузками (при выполнении специальных упражнений можно «накачать», то есть увеличить в объеме икроножную мышцу), контурной пластикой (филлер Макролайн) и установкой силиконовых имплантов (круропластика). Обычно форму голени изменяют пациенты с недоразвитыми, деформированными и асимметричными мышцами голени, среди них немало спортсменов и культуристов, то есть людей, для которых важно иметь пропорциональное тело.
Главное о вальгусной деформации голеней
| Вопрос | Ответ |
| Отличительная особенность | ноги имеют вид буквы Х. |
| Причины | у детей: наследственный фактор, проблемы внутриутробного развития, недостаток кальция и витамина D. у взрослых: травмы нижних конечностей. |
| На что обратить внимание | боль при ходьбе, проблемы с коленными суставами. |
| Как лечится вальгусное искривление голеней | лечебная физкультура, массаж; операция (варизирующая остеотомия) с последующим ношением аппарата Елизарова. |
| К какому врачу обращаться | к ортопеду, хирургу, травматологу. |
Фото до и после лечения вальгусной деформации голени
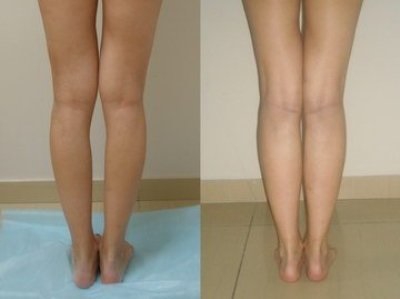
Источник
Ортез при вальгусной деформации необходим, когда развивающиеся в стопе изменения приводят к отклонению большого пальца в сторону. Это выглядит в виде шишки, нарушающей свод. Патология, помимо дефекта в нормальном строении стопы и трудностей в подборе обуви, вызывает боль в покое и при ходьбе. В таких случаях для уменьшения дискомфорта и улучшения состояния рекомендуется пользоваться ортезом на большой палец ноги. Он является ортопедической шиной для большого пальца. Изготавливается из различных по жесткости материалов, состоит из нескольких частей.
Выбор ортеза для стопы зависит от назначения (профилактика, лечение или реабилитация) и степени поражения сустава.
Что такое ортез?
Ортез – это общее название всех приспособлений и изделий, которые назначаются для восстановления и лечения определенного участка опорно-двигательного аппарата (стопы, коленного и тазобедренного сустава, поясницы, локтевого сустава). Это понятие включает в себя специальную обувь, бандажи, корсеты и ортопедические стельки. Применяется для иммобилизации поврежденного сустава.

По отношению к патологии суставов ног стоподержатель — особое медицинское устройство, которое используется при травмах, болезнях малоберцовой кости, хирургического лечения на голеностопном суставе. Он:
- плотно иммобилизирует ногу;
- равномерно распределяет физическое напряжение;
- снижают нагрузку на измененный сустав.
При воздействии на стопы постоянных перегрузок возникают боли в голени, бедре, пояснице, постепенно изнашиваются суставы и позвонки. Фиксация приостанавливает такое разрушение. Благодаря их применению происходит восстановление сустава, предупреждается рецидив. Чаще всего подобное оснащение применяется при лечении артрозов и артритов.
Медицинское приспособление для стоп напоминает бандаж, но имеет жесткую конструкцию, надежно фиксирующую пострадавший палец. Этому способствуют жесткие металлические или пластиковые вставки. С помощью застежек выбирается необходимый режим и сила сжатия, которые:
- не дают стопе деформироваться еще больше;
- устраняют уже имеющееся нарушение;
- создают дополнительный комфорт;
- защищают кожу в послеоперационном периоде и при деформации сустава 3 степени;
- облегчают ходьбу.
Ортезирование изменяет конфигурацию сустава и коррекцию положения первого пальца за счет:
- уменьшения нагрузки на свод стопы;
- компрессии (давление шины на патологически измененный сустав возвращает его в нормальное положение).
Через две-три недели лечения и ношения бандажа начинают уменьшаться боль и дискомфорт. В дальнейшем искривленный сустав постепенно возвращается в привычное положение.
Для полного исправления деформации рекомендуется носить фиксатор минимум 2–4 месяца. Такого срока достаточно, чтобы стабилизировать плосковальгусный процесс на начальном этапе. В некоторых случаях восстановление измененного сустава затягивается на 1 год и больше.
Внешне ортезное приспособление для голеностопа напоминает носок или сапог. Его отличают:
- всегда открытые пальцы при ношении;
- применение для изготовления тканных, пластиковых и металлических деталей;
- тщательное повторение анатомического строения травмированной зоны, хорошее прилегание без дискомфорта и неудобства.

Крепление стоподержателя различное, с этой целью используются кнопки, замки-молнии, липучки, ремни, шнурки. По своим характеристикам все фиксаторы бывают нескольких видов:
- Мягкие бандажи (изготовленные из специальных тканей, фиксирующие стопу повязки-носки), незначительно ограничивают подвижность пораженного сустава и оказывают согревающее действие. Они подходят для профилактики травм.
- Полужесткие, имеющие вставки из пластмассы или силикона, обеспечивают более надежную фиксацию, со шнуровочными лентами и ремнями, которые позволяет качественно регулировать давление на ноги.
- Жесткие (иммобилизующие) – лучше всех создают условия функционального покоя для поврежденного сустава.
Существуют также фиксаторы эластичного типа:
- Защитные – применяются при открытых переломах, защищают рану от пыли, влаги, грязи, обладают противомикробными и обеззараживающими свойствами.
- Лекарственные – напоминают бинт, пропитаны медикаментозным средством, способствуют быстрому затягиванию ран и регенерации кожи.
- Давящие – рекомендуются при гемартрозе: оказывают легкое давление на ногу и останавливают незначительное капиллярное кровотечение.
- Корригирующие – показаны в случаях врожденных или приобретенных деформаций стоп (косолапость, вальгусная стопа).
При получении травмы необходимо как можно раньше обратиться за медицинской помощью, чтобы своевременно наложить гипсовую повязку или специальную шину, чтобы предупредить дальнейшее разрушение стопы. В дальнейшем можно использовать специальные приспособления.
Когда врач прописывает бандаж на ногу?
Ношение бандажа назначается врачом:
- после травм или операций на суставе;
- на начальных стадиях развития вальгусной стопы;
- при плоскостопии.

Медицинское приспособление подбирается всегда индивидуально, учитывая:
- стадии Hallux valgus или степень травматических повреждений;
- регенеративные возможности организма;
- ритм жизни больного.
Врач назначает ношение бандажа, принимая во внимание:
- жесткость конструкции – если необходима полная иммобилизация, или фиксатор на палец рекомендуется для профилактики;
- материал, из которого сделано изделие и возможность аллергических реакций на него у пациента;
- имеющиеся подвижные элементы и их жесткость;
- размер.
При выборе конструкции и типа ортеза учитывается:
- сила компрессии – давление ускоряет образование костной мозоли и срастание обломков;
- защита кожи – нарушение ее целостности в виде мозолей, царапин, трещин и других повреждений создает благоприятные условия для размножения патологической флоры;
- иммобилизация – при связочных разрывах или переломах, когда любое движение стопой вызывает острую боль и еще большие повреждения;
- контроль подвижности в границах анатомически правильной оси.
Фиксирующее изделие, который рекомендует травматолог, лучше купить в специализированном салоне во избежание подделок из материалов низкого качества: они быстро приходят в негодность и вредят здоровью. Детский фиксатор лучше изготовить индивидуально для большего комфорта и надежного сохранения сустава.
Переломы фаланг
Распространенным видом терапии при переломе фаланг является ношение ортеза. Патология сопровождается:
- резкой болью;
- отеком;
- гематомой;
- полным ограничением движений в месте повреждения;
- деформацией.

Обломки эффективно фиксируются приспособлением, которое обеспечивает полную неподвижность пальца.
Повреждения сухожилий сгибателей
При травме может произойти три вида деформации сухожилий:
- растяжение;
- отрыв от поверхности кости;
- разрыв волокон.
Деформация сопровождается определенной симптоматикой:
- болью;
- отеком;
- отсутствием движения в ответ на сокращение.
Любое повреждение сухожилий требует хирургического вмешательства. Лучший способ быстрого восстановления подвижности и работоспособности — полная иммобилизация.
Плоскостопие
Поперечное плоскостопие сопровождается отклонением в сторону большого пальца — вальгусной деформацией. Медицинское приспособление для лечения включает эластичную ленту, которую оборачивают над лодыжкой. В процессе ношения палец занимает нормальное физиологическое положение. Способствует также правильному сокращению мышечных волокон, уменьшает боль и замедляет прогрессирование патологии.
Вальгусная деформация
Ношение бандажа рекомендуется врачом при первых признаках отклонения большого пальца нижней конечности внутрь и поражения сустава между первой фалангой и плюсневой костью, которое пациенты часто называют шишкой. Эта патология развивается постепенно:
- возникает дискомфорт и боль при ходьбе;
- появляются натоптыши и мозоли на самом пальце и подошве, вросший ноготь;
- ношение обуви из-за деформации стопы усиливает боль;
- развивается поперечное плоскостопие.

Своевременное обращение к ортопеду дает возможность предупредить тяжелые последствия: врачом подбирается ортез. Он будет отводить первый палец в исходное положение, уменьшать боль, препятствовать дальнейшей деформации. Эффективное использование фиксатора возможно только на ранней стадии. В случае далеко зашедшей патологии обеспечивает иммобилизацию после оперативного лечения (применяется двухшарнирный тип изделия). В острой стадии он абсолютно бесполезен и даже может вызвать боль. Выявить начало патологических изменений может только врач после проведенной рентгенографии.
Показания и противопоказания к применению
Применение фиксаторов для восстановления пальцев после переломов, лечения различных заболеваний и исправления вальгусного отклонения имеет положительный отзыв специалистов и пациентов. Назначаются по следующим показаниям:
- травматическое повреждение связок или сухожилий;
- переломы;
- плоскостопие;
- Hallux valgus (патологическое отклонение пальца);
- предрасположенность к повреждению кожи на мизинцах стоп.
Без осмотра и предписания врача использовать фиксатор не рекомендуется, так как приспособление имеет целый ряд противопоказаний:
- дерматит и другие заболевания кожи в местах патологии;
- швы;
- артрит;
- сахарный диабет с трофическими изменениями;
- нарушение венозного кровотока.
Виды ортезов
Виды фиксаторов определяются материалом, из которого они изготовлены. Для устранения вальгусных изменений применяются:
- мягкие,
- жесткие;
- полужесткие шины.
Назначение зависит от патологии, которую корректируют:
- при травме применяют жесткий вид фиксатора;
- в период реабилитации – мягкие устройства.
Мягкий вид ограничивает движения с целью уменьшения нагрузки после повреждения или хирургического вмешательства, оказывают согревающее действие и эффект массажа тканей. Создаются из эластичной дышащей ткани.

Жесткие ортезы применяются как аналоги повязки из гипса, но при длительном использовании не приводят к атрофии мышц. Помимо эластичного полотна, в них используются металлические пластины, пластиковые элементы, шарниры, гильзы.
Полужесткие корректоры делают сустав практически неподвижным, забирая большую часть нагрузки на себя. Применяются с профилактической целью, для предупреждения повреждений у спортсменов во время тренировки и в профессиях с высоким риском травм. Используются пластиковые элементы, съемные пелоты.
В отдельную категорию внесены неопреновые фиксаторы. Это инновация в медицинской технологии. Специальный состав материала и высокий уровень компрессии улучшает кровоснабжение тканей и лимфоток в стопе, что способствует правильному метаболизму в зоне повреждения, уменьшению отека и воспалительного процесса. Это увеличивает возможность кожи получать нужное количество кислорода, поскольку материал «дышащий». Кроме того, он – водонепроницаем, что создает дополнительный комфорт.
Бандажы для пальца стопы бывают:
- гелевый или силиконовый ортез для ежедневного ношения;
- шарнирный вальгусный фиксатор;
- ночной бандаж.
По предназначению все фиксаторы делятся 3 типа:
- лечебные – используются после травмы;
- профилактические – при хронических болезнях суставов;
- модели для улучшения качества жизни – разработаны для людей с ограниченными физическими возможностями.
При постоянном ношении тесной обуви или травмах подвергается деформации мизинец. Происходит шелушение кожи, образование мозоля. Назначается ношение фиксатора 5 пальца в виде тонкой гелевой накладки. Она носится под обувь, предупреждает натирание молей и натоптышей, искривление сустава.
Гелевый ортез
Данный тип фиксатора имеет в своей основе обычный силикон. Он комфортен, подходит к любой обуви. Но исправляет только невыраженные деформации.

Сделан в виде вставки между первым и вторым пальцем стопы, есть боковой лепесток, удерживающий конструкцию. Удобен тем, что имеет универсальный размер. Продается парой. Самая популярная – силиконовая модель Valgus pro, изготавливающаяся в Китае:
- при фиксации на большом пальце повторяет конфигурацию сустава;
- не вызывает аллергии;
- предупреждает образование мозолей в местах соприкосновения с обувью;
- уменьшает боль в большом пальце и другие неприятные ощущения при ходьбе.
Отлично подходит для профилактики деформации, лечебного воздействия не оказывает, требует ухода (нанесения талька и мытье). Средняя стоимость шины 700 рублей.
Шарнирный фиксатор
Функциональное приспособление для сустава Hallufix производится в Германии. Состоит из ремешков и элементов, изготовленных из качественного пластика, которые фиксируются на стопе и большом пальце ноги. Халлюфикс чаще применяется после операции при вальгусе:
- восстанавливает функциональную деятельность сустава;
- уменьшает риск развития артроза.
Основной каркас прикрепляется к ступне, фиксатором для пальца регулируется через шарниры. Для обеспечения нормального положения сустава их необходимо сразу правильно установить. Подвижность сохраняется.
Недостатки фиксатора Hallufix:
- разобранное состояние при покупке – самостоятельная сборка деталей иногда вызывает трудности;
- недолговечный механизм из-за частых случаев экономии на материале;
- высокая цена (около 4 тыс. руб.);
- при ходьбе шарниры натирают косточку, вызывая боль.

Установка жестко фиксирует поврежденный палец при сохранении подвижности в стопе. Ходить шарниры позволяют, но из-за креплений обувь невозможно надеть на ногу, поэтому ходить в нем можно только дома. При третьей стадии вальгусной стопы возникает сильная боль, которую нельзя устранить из-за нестабильности конструкции.
Вальгусный бандаж
Специальный бандаж (шина Виленского) применяется при запущенной патологии, когда существует единственная возможность останавливать дальнейшее развитие – неподвижно фиксировать палец, исключив отклонение от правильной оси. Используется только в ночное время, ходить в нем не рекомендуется, любые движения в стопе запрещены. В первые недели возможен дискомфорт из-за непривычного положения пальца.
К преимуществам вальгусной шины относятся:
- высокая эффективность для исправления запущенной патологии;
- самостоятельное регулирование угла отклонения большого пальца ноги;
- надежное крепление застежками;
- отсутствие подвижных частей – изделие не ломается;
- универсальный размер;
- не требует специального ухода;
- высокое качество, стоимость около 1000 руб.
При ежедневном использовании фиксатора корректируется искривление пальца, исчезает боль и воспаление. Лечебный эффект достигается при полном расслаблении мышц благодаря жесткой фиксации измененного сустава.
Как выбрать ортез для ноги?
При покупке фиксатора для стопы, кроме консультации врача, нужно учитывать:
- сложностью является травма, характер возникновения;
- риск несоответствия ортезного приспособления и анатомических особенностей сустава пациента – необходимо делать примерку;
- возможность аллергии на состав материалов фиксатора;
- имеющиеся болезни кожи, нарушение ее целостности (порезы, царапины, язвы).
Необходимо удостовериться, что это не подделка: изучить инструкцию производителя. В ней всегда указываются все типы использованных материалов (и мягкие элементы, и жесткие), общие показания и противопоказания к ношению, рекомендации по уходу.

При вальгусной деформации 1 степени используется консервативная коррекция. Фиксатор подбирают с учетом стадии смещения. При правильном подборе и регулярном ношении не происходит увеличения деформации.
Покупать ортез необходимо по его назначению (профилактика, лечение, послеоперационная реабилитация), виду и тяжести повреждения. Приспособление должно быть качественным и соответствовать международным нормам. Самостоятельно приобретать изделие для голеностопа специалисты не советуют: необходима предварительная рекомендация врача.
Если в ортопедическом устройстве нуждается ребенок, то лучше воспользоваться изготовленной индивидуальной конструкцией – они учитывают особенности растущего детского организма.
При полном соблюдении этих правил изделие поможет быстрее восстановиться, а в период лечения не будет дискомфорта или развития осложнений.
Результаты применения
Эффект от использования ортезов наступает после их использования от полугода до одного–двух лет. Серийное производство подходит пациентам с типичными нарушениями в суставах. Чаще всего приспособления делаются индивидуально с учетом анатомических и физиологических особенностей измененного сустава.
Фиксация и разгрузка сустава с помощью специального приспособления уменьшает или купирует болевой синдром. Поврежденный сустав иммобилизуется в физиологически правильном положении и находится в покое, не смещается и не двигается. Благодаря сдавливанию и согреванию улучшается кровоток и лимфоток. Болевой симптом уменьшается или может исчезнуть полностью. Состояние покоя – обязательное условие заживления травматического повреждения.
Если в результате травмы возникло смещение, специальный бандаж в сочетании с другими лечебными мероприятиями остановит и исправит деформацию. Он поддерживает данный компонент в физиологически правильном положении, предотвращает развитие осложнений и дальнейших деформаций.
Как ухаживать за изделием?
Правила по уходу подробно расписаны в инструкции. Отклонение от них может испортить изделие и привести к невозможности его использования. Общие советы:
- Ткань необходимо периодически стирать.
- Пластиковые части протирать дезсредством, тщательно удаляя его остатки.
- Железные шарниры смазывать маслом для их гладкого скольжения.
- Сушить без использования батарей, фена.
Отзывы покупателей
В настоящее время большой популярностью в России пользуется известная марка ортопедических изделий Orlett. Это профессиональные медицинские приспособления для коррекции суставов, которые на протяжении многих лет производит немецкая компания. Фиксаторы для лечения голеностопного сустава этой марки существуют в различных классификационных модификациях и вариантах.

Лучший отзыв имеет мягкий бандаж Orlett MAN-10, который изготовлен из инновационного материала. Он создает легкий компрессионный эффект, вызывающий улучшение кровоснабжения и уменьшение отека.
Применяя ортез, нужно помнить, что даже самый совершенный корректор может лишь облегчить жизнь больному и предупредить дальнейшее развитие патологии. Полностью восстановить нормальную форму сустава в запущенных случаях не удастся терапевтическим путем. Помочь может только раннее обращение к специалисту, который порекомендует адекватное и эффективное лечение.
Источник
