Уколы при переломе шеи
 Обострение остеохондроза практически всегда сопровождается болью, причем настолько сильной, что малейшее движение – поворот, наклон, вставание – вызывает новый приступ боли. Человек в буквальном смысле оказывается «прикованным» к постели. Таблетки и мази при таких состояниях не помогают. Поэтому для снятия болевого синдрома применяются инъекции, которые начинают действовать незамедлительно.
Обострение остеохондроза практически всегда сопровождается болью, причем настолько сильной, что малейшее движение – поворот, наклон, вставание – вызывает новый приступ боли. Человек в буквальном смысле оказывается «прикованным» к постели. Таблетки и мази при таких состояниях не помогают. Поэтому для снятия болевого синдрома применяются инъекции, которые начинают действовать незамедлительно.
Преимущества уколов перед таблетками
- Быстрота действия препарата. При поступлении непосредственно в кровь лекарство сразу достигает цели – нервных окончаний, а при приеме таблеток требуется время, чтобы таблетка, пройдя по пищеварительному тракту, растворилась в желудке и начала всасываться в кровь.
- Точность дозировки. При инъекциях количество введенного препарата оказывает лечебное воздействие в полном объеме, в то время как таблетки частично разрушаются в пищеварительном тракте под влиянием ферментов и теряют часть действующего вещества.
- Непосредственное воздействие на очаг болезни. При обострении остеохондроза больной участок позвоночника обкалывается обезболивающими препаратами в зоне выхода корешков позвоночных нервов. Так, при шейном остеохондрозе уколы ставятся подкожно непосредственно в область шеи, и лекарственное средство не оказывает воздействия на весь организм.
- Длительное введение препарата равномерными дозами (внутривенные капельницы) дает во многих случаях значительно больший эффект, чем прием таблеток.
Виды инъекций при остеохондрозе
 В форме инъекций при остеохондрозе назначаются обезболивающие средства, нестероидные противовоспалительные препараты, гормональные препараты и витамины. Какие именно лекарственные средства и в каких сочетаниях – определяет врач. Инъекции могут вводиться внутримышечно, подкожно и внутривенно. При остром приступе лекарства вводятся внутривенно через капельницу.
В форме инъекций при остеохондрозе назначаются обезболивающие средства, нестероидные противовоспалительные препараты, гормональные препараты и витамины. Какие именно лекарственные средства и в каких сочетаниях – определяет врач. Инъекции могут вводиться внутримышечно, подкожно и внутривенно. При остром приступе лекарства вводятся внутривенно через капельницу.
Инъекции НПВС. Нестероидные противовоспалительные средства:
- купируют болевой синдром,
- снижают воспаление в очаге боли,
- уменьшают отек.
В большинстве случаев применяют Диклофенак, Ибупрофен, Кетонал и Кеторолак, Вольтарен. Наилучшим соотношением цены и качества обладает Кеторолак. К НПВС следует прибегать только в периоды обострений. После того, как сильный болевой синдром пройдет, следует прекратить введение препаратов. Из стероидных (гормональных) препаратов эффективен Амбене. Однако стероидные препараты могут вызвать стойкое привыкание и обладают рядом побочных эффектов.
Анальгетики (обезболивающие). Из них применяют Метамизол натрия (Анальгин) и Баралгин. Эти препараты купируют болевой синдром, не оказывая никакого лечебного воздействия на патологический процесс. Они используются при несильных болях, при отсутствии других лекарственных средств. Выбирая между НПВС и анальгетиками, следует отдавать предпочтение НПВС.
 Миотропные спазмолитики. При остеохондрозе хороший эффект дает Мидокалм – препарат, который снимает мышечные спазмы вокруг очага болезни, уменьшает боль и увеличивает подвижность в пораженном отделе. Временное улучшение состояния помогает вернуть нормальный тонус мышцам и включает в борьбу с заболеванием собственные резервы организма.
Миотропные спазмолитики. При остеохондрозе хороший эффект дает Мидокалм – препарат, который снимает мышечные спазмы вокруг очага болезни, уменьшает боль и увеличивает подвижность в пораженном отделе. Временное улучшение состояния помогает вернуть нормальный тонус мышцам и включает в борьбу с заболеванием собственные резервы организма.
Хондопротекторы. Эти препараты способствуют восстановлению хрящевой ткани межпозвоночных дисков. При остеохондрозе в качестве вспомогательных средств в составе комплексной терапии назначаются Дона, Алфлутоп, Эльбона.
Блокадные инъекции.
Блокада – это введение лекарственного средства непосредственно в очаг патологического процесса. Блокадные инъекции ставят в случае очень сильных и нестерпимых болей, а также при наличии противопоказаний для использования других средств. Болевой синдром при остеохондрозе является прямым показанием к проведению блокады. Чаще всего такая процедура переносится легко, поскольку эффект от нее наступает моментально. Механизм лечебного действия блокады заключается в:
- купировании болевых импульсов, проводимых по пораженному нерву из патологического очага;
- снятии мышечного спазма;
- ликвидации воспалительного процесса;
- улучшении кровообращения в проблемной зон.
Блокада может проводиться каким-либо одним препаратом-анестетиком (чаще всего используются Новокаин или Лидокаин) или несколькими препаратами одновременно. Широко применяется для усиления эффекта комбинация анальгетиков с кортикостероидами (гормональными препаратами) пролонгированного действия, например, Новокаина с Дексаметазоном. Основным действующим веществом является гормональный препарат, обладающий сильным противовоспалительным эффектом. Также анальгетики могут использоваться в сочетании с нестероидными препаратами, спазмолитиками т др.
 Блокады условно подразделяются на два вида:
Блокады условно подразделяются на два вида:
- Паравертебральные блокады. При этой разновидности блокады действующее вещество вводится по ходу ветвей спинномозговых нервов, в область надостистых и межостистых связок. В эту категорию входят также артикулярные (суставные) блокады, когда лекарство вводится непосредственно в полость межпозвонкового сустава или в окружающие сустав ткани.
- Эпидуральные блокады. В этом случае лекарственный препарат вводится в эпидуральное пространство спинномозгового канала или непосредственно в межпозвонковый диск. Это наиболее сложные блокады.
Блокады являются самым эффективным способом снятия болевого синдрома. Делать их самостоятельно в домашних условиях категорически запрещено. Осуществлять данную процедуру может только специалист с высшим медицинским образованием, медицинские сестры к проведению подобных инъекций не допускаются.
Витаминные препараты. В лечении остеохондроза применяются витамины РР и группы В. Мильгамма, Комбилипен – комплексные препараты витаминов группы B — восстанавливают трофику нервных волокон, никотиновая кислота (витамин РР) улучшает кровоснабжение поврежденных тканей.
Поражение шейного отдела позвоночника часто характеризуется не только болевым синдромом, но и головокружение из-за защемления с одной или двух сторон шейной артерии, которая обеспечивает питанием головной мозг.
Уколы при шейном остеохондрозе, как правило, делают внутривенно, используя лекарственные средства, которые направлены на коррекцию кровоснабжения мозга. Чаще всего применяются Актовегин и Пирацетам.
Уколы при остеохондрозе назначаются врачом и строго по показаниям, в зависимости от клинической картины заболевания.
Противопоказания для инъекций
Применять НПВС следует с осторожностью при язвенной болезни желудка и гастрите. При внутримышечном введении препараты всасываются в кровь и также оказывают воздействие на слизистую желудка, как и таблетки, поэтому могут спровоцировать обострение этих хронических заболеваний. Возможно повышение давления и отечность ног из-за задержки ионов натрия в организме. В этом случае используются такие препараты, как Мелоксикам (циклооксигеназа1 типа). Они обладают меньшими побочными действиями, но и менее выраженным анальгетическим эффектом.
Противопоказания для проведения блокад:
- сильная деформация позвоночника, технически исключающая возможность проведения блокады:
- гнойничковые заболевания кожи в месте блокады;
- аллергические реакции на местные анестетики.
Отзывы
- Периодически у меня и у моего мужа после усиленной работы на даче бывают обострения остеохондроза. Для их лечения мы используем три препарата. Эту схему лечения назначил невролог, и она нам очень хорошо помогает. 1)Обезболивающий препарат – 1 укол в день в течение трех дней. Раньше пользовались Мовалисом, а сейчас я нашла его недорогой отечественный аналог «Артрозан». Он также хорошо обезболивает и не действует на желудок. 2) Мидокалм – 1 укол в день в течение 5-ти дней. Он расслабляет напряженные мышцы. 3)Витаминный препарат Комбилипен, очень хороший и безопасный. Мы с мужем кололи Мовалис в течение трех дней, а Мидокалм и Комбилипен в течение пяти дней внутримышечно. А потом только Мидокалм и Комбилипен еще пять дней в таблетках. И обострения остеохондроза нас редко беспокоят.
- У мужа полгода назад рука стала неметь и болеть, а также боли в шее появились. К врачу идти не хотел. Купила Мильгамму, упаковку из 10 ампул. После нескольких уколов у мужа все прошло, побочных эффектов не было.
Источник
Особенности анестезии при переломах шейного отдела позвоночника
Операция при переломе шейного отдела позвоночника может включать применение стабилизирующих устройств/приемов (вытяжение Гало, вытяжение за теменные бугры, гипсовый жилет) или окончательную фиксацию костного позвоночника. Костная фиксация обычно выполняется как полуплановая операция.
Общие положения
Типичны пациенты с большой травмой, хотя перелом может случиться и при минимальном повреждении у пациентов с ранее существовавшей патологией позвоночника.
В вопросе наилучшего обеспечения дыхательных путей во время операций у таких пациентов существуют противоречия. Интубация пациента, находящегося в сознании, безопаснее, так менее опасна неудача. Однако она может сопровождаться кашлем, что делает ее трудной и неприятной для пациента. Прямая ларингоскопия под общей анестезией со стабилизацией шеи по линии вручную имеет недостаток — большую возможность движений шеи. Анатомические особенности пациента, способные сказаться на интубации и опыт анестезиолога, — два дополнительных фактора, воздействующих на ведение пациентов.
Анестезия
- Пациенты для вытяжения Гало, наложения вытяжения за теменные бугры или других стабилизирующих процедур обычно имеют полную иммобилизацию шеи, которую снимают после наложения стабилизирующего устройства. Применение общей анестезии при такой процедуре не типично, обычно ее выполняют под МА. Может потребоваться седация, необходимо помнить и о возможных сопутствующих повреждений. Общая анестезия иногда требуется для более сложных вариантов стабилизации или у возбужденных/ неконтактных пациентов. Она применяется и при передней шейной стабилизации.
- Пациентам для открытой стабилизации позвоночника требуется передний или задний доступ, а некоторым — оба.
- До индукции анестезии, анестезиолог должен выполнить полное неврологическое обследование, оценить уровень и распространенность любого повреждения спинного мозга. Это особенно важно у пациентов, которых предстоит оперировать в положении лицом вниз.
- Передние доступы обычно выполняют в положении на спине с приподнятой головой, через косой поперечный разрез передней поверхности шеи. Задний доступ выполняют в положении лицом вниз, продольным разрезом. В некоторых случаях, при переломах С1/С2 может потребоваться доступ через рот.
- Все типы шейной стабилизации предполагают длительную операцию. Эндотрахеальную интубацию выполняют при установленном иммобилизующем устройстве, либо в жестком фиксирующем воротнике с ручной стабилизацией для минимизации риска ухудшения неврологического повреждения. Методикой выбора является оптоволоконная интубация пациента в сознании, но у некоторых пациентов это может быть практически невозможно. У этих пациентов седация ремифентанилом (до 0,25 мкг/кг/мин) может помочь подавить кашлевой рефлекс. Кроме того, необходимо позаботиться о профилактике брадипноэ и гипоксии. Молодым пациентам, а также пациентам с измененным сознанием может потребоваться внутривенная индукция с последующей прямой ларингоскопией. Должен быть наготове набор трубок и ларингоскопов, рекомендуется применение трубок со стилетом или резино-эластичных бужей.
- Артериальный и венозный доступы должны быть установлены на недоминирующей или неповрежденной стороне и должны быть зафиксированы достаточно хорошо, чтобы не допустить перегиба. Следует использовать систему, обогревающую нагнетаемым воздухом, необходима катетеризация мочевого пузыря. Назогастральная декомпрессия обычна для длительных операций или пациентов, с повреждениями спинного мозга.
- При положении лицом вниз необходима крайняя осторожность в момент укладки (привлечь хирурга). Это предполагает, что хирург контролирует голову, в то время как три человека выполняют укладку лицом вниз. Анестезиолог должен контролировать положение ЭТТ и синхронность действий во время поворота. В некоторых центрах практикуется интубация и укладка пациента в сознании, с последующей индукцией.
- Кровопотеря при этих операциях редко бывает значительной, и управляемая гипотензия обычно не требуется.
Анестезия при операциях по восстановлению переломов шейного отдела позвоночника
Операция — Переднее/заднее восстановление перелома шейного отдела позвоночника
Время — 2-6 ч
Боль — ++/+++
Положение — На спине с приподнятой головой или лицом вниз при заднем доступе
Кровопотеря — 250-1000 мл, совмещают четыре единицы
Практические рекомендации — Обычно интубация в сознании, через рот или нос, затем ИВЛ.
Перед операцией
- Большинство составляют пациенты с травмой, часто с другими повреждениями. Иногда пожилые пациенты с переломами вследствие заболеваний шейного отдела позвоночника. Проверяют, нет ли других признаков манифестации причинного заболевания (например, ревматоида).
- Проверяют наличие/степень выраженности повреждения шейного отдела позвоночника, уровень повреждения и возможный доступ.
- Анализируют вероятность надобности в ИВЛ и лечении в ОРИТ после операции. Чаще это необходимо при высоких уровнях поражения, требующих агрессивной торакальной физиотерапии.
- Выбирают методику интубации. Пациент может быть на вытяжении за теменные бугры, которое не ограничивает открывание рта, но ограничивает движения шеи. Полная иммобилизация шеи (жестким воротником или бинтом/мешками с песком) ограничивает и открывание рта и движения шеи.
Во время операции
- Устанавливают артериальный и венозный доступ, лучше на одной руке.
- Интубация: чаще всего применяют интубацию пациента в сознании, но при этом приходится применять трубки меньшего размера. Интубацию пациента в сознании через рот выполнить труднее, но это дает возможность использовать трубки большего диаметра. Если хирург планирует доступ через рот, то следует согласовать с ним предпочтительный вариант интубации — через рот или через нос.
- Суксаметоний противопоказан пациентам с повреждением спинного мозга, полученным более 72 ч назад. На практике суксаметоний бывает необходим редко, так как в настоящее время доступен достаточный спектр быстродействующих недеполяризующих релаксантов.
- Укладку следует выполнять с участием хирурга. Некоторые требуют проверить остающиеся неврологические функции после интубации пациента в сознании и укладки лицом вниз.
- До обкладывания простынями проверяют все потенциально сдавливаемые зоны, т. к. операции длительные.
- Может потребоваться костный трансплантат, который обычно берут из крыла подвздошной кости.
После операции
- АКП с морфином обычно удовлетворительна.
- НПВС полезны.
Особенности
- У пациента с острым поражением спинного мозга могут быть признаки нейрогенного шока, с гипотензией и тахикардией, который лучше всего лечить, разумно применяя инфузию и прессоры, с ориентиром на мониторируемое ЦВД. Операции на шейном отделе спинного мозга редко выполняют в первые несколько часов после травмы, что делает эту проблему нетипичной. Тем не менее у пациента с длительно существующим повреждением возможна спинальная гиперрефлексия, которую следует лечить симптоматически.
- Трахеостомия не рекомендуется пациентам с планируемым передним доступом. Допустимость такого выбор следует согласовать с хирургом.
- У этой группы пациентов при установке линии измерения ЦВД следует избегать яремную вену.
Источник
Лечение перелома позвоночника – сложный процесс. Реабилитация пациента после травмы занимает достаточно много времени, а иногда и всю жизнь. Переломы, в которых не поврежден спинной мозг, делят на три степени:
- Первая – высота, при которой позвонок уменьшается менее чем наполовину;
- Вторая – высота уменьшается наполовину;
- Третья – определяется сокращение высоты позвонка более чем на 50 %.
Перелом позвоночника может сопровождаться нарушением целостности спинного мозга, который отвечает за передачу импульсов к периферическим нервным окончаниям и обратно. При его повреждении связь прерывается, и органы и системы организма начинают работать неправильно или отключаются. Частое явление после перелома позвоночника – неполные и полные параличи. Диагностику и лечение перелома позвоночника с помощью современных методик осуществляют врачи Юсуповской больницы.
Травматологи круглосуточно оказывают неотложную помощь пострадавшим с переломом позвоночника любой сложности. В Юсуповской больнице созданы условия для комфортного лечения пациентов консервативными методами. Травматологи в совершенстве владеют техникой всех оперативных вмешательств. При повреждении спинного мозга пациентов консультирует нейрохирург. Специалисты клиники реабилитации применяют инновационные методики восстановительной терапии. Реабилитационные мероприятия начинают проводить с первого дня поступления пациента в стационар. После выписки из больницы пациент получает разработанные специалистами клиники реабилитации индивидуальные рекомендации по восстановительному лечению.
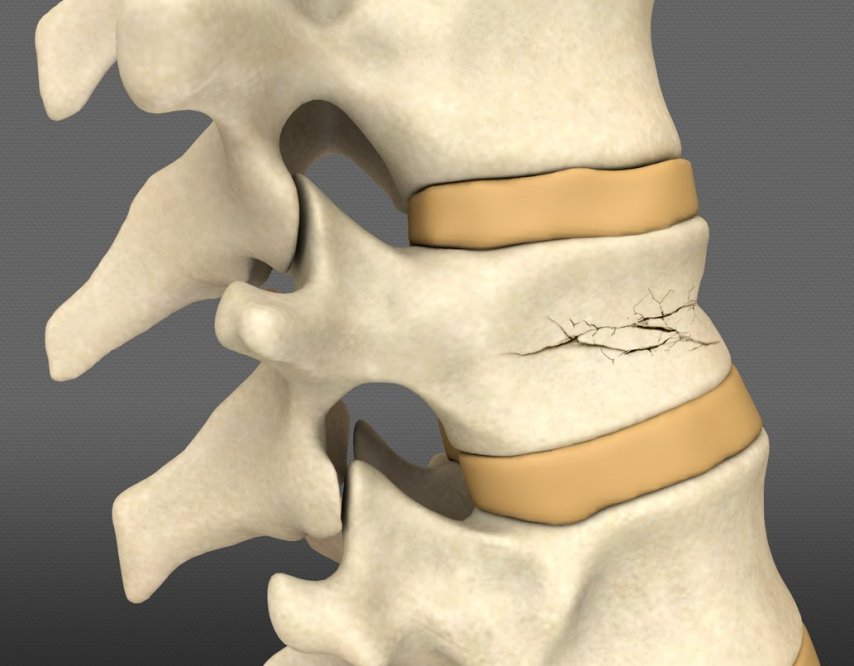
Компрессионный перелом поясничных позвонков
Компрессионный перелом позвоночника возникает в результате сильного давления (компрессии) на позвонки. Выделяют компрессионный стабильный и нестабильный перелом позвоночника. При стабильном переломе повреждается только передний или задний отдел позвонка. После травмы он не смещается, а позвоночный столб сохраняет стабильность. При нестабильном переломе страдают и задний и передний отделы позвонка, что может привести к его смещению.
Компрессионный перелом позвоночника возникает вследствие дорожно-транспортной аварии, падения с высоты, при прыжке. Достаточно часто страдает поясничный отдел позвоночника. В нем насчитывают 5 позвонков, которые могут быть повреждены одиночно или множественно. Наиболее опасен осколочный перелом позвоночника, поскольку в этом случае части кости могут продвигаться и повреждать спинной мозг.
Провоцирующие факторы появления перелома поясничного отдела позвоночника – различные заболевания опорно-двигательного аппарата (остеохондроз, радикулит, остеопороз). При наличии дегенеративно-дистрофических изменений костная ткань теряет нормальную прочность и подвергается разрушению. В некоторых случаях перелом позвоночника развивается постепенно (разрушается костная ткань позвонка) и пациент длительный период времени не обращается к врачу, поскольку клинические проявления слабые. В этом и заключается опасность дегенеративно-дистрофических патологий: их лечение начинается уже на поздних стадиях, когда вылечить человека достаточно сложно.
При переломе в поясничном отделе позвоночника могут возникать следующие симптомы:
- Сильная острая боль;
- Онемение нижней части туловища;
- Нарушение двигательной функции нижних конечностей;
- Расстройство работы кишечника (после перелома у пациентов может развиться паралитическая непроходимость кишечника, когда отсутствует опорожнение, при этом живот сильно болезненно надувается, появляется тошнота и рвота);
- Паралич нижней части туловища.
Реабилитация после перелома позвоночника поясничного отдела требует много усилий и времени. Длительность и интенсивность реабилитации будет зависеть от масштабов повреждения позвоночника. Для полноценного восстановления может потребоваться не один курс реабилитации.
Перелом грудного отдела позвоночника
Грудной отдел позвоночника насчитывает 12 позвонков, которые расположены между шеей и поясницей. Перелом грудного отдела может возникнуть в результате травмы, сильного давления (компрессии) на позвоночник или дегенеративных изменений. В зависимости от количества поврежденных позвонков переломы бывают одиночные и множественные, по степени тяжести – стабильные и нестабильные. При нестабильном переломе, а также при повреждении нескольких позвонков в результате прогрессирования дегенеративно-дистрофического заболевания отчетливо визуализируется искривление позвоночника, наблюдается формирование «горба».
Лечение компрессионного и патологического перелома грудного отдела позвоночника начинают незамедлительно, поскольку повреждения в этом отделе оказывают влияние на внутренние органы, расположенные в грудной клетке. Перелом грудного отдела позвоночника может сопровождаться нарушением следующих функций:
- Дыхания (вплоть до удушья);
- Работы сердца (аритмией, тахикардией);
- Глотания.
При повреждении спинного мозга в грудном отделе возникает слабость в верхних и нижних конечностях. При значительном нарушении целостности вещества мозга может развиться паралич области тела ниже зоны повреждения. Реабилитация после перелома позвоночника грудного отдела занимает несколько месяцев. Это сложная травма, которая требует значительных усилий лечащего врача и пациента для достижения положительного результата.
Перелом шейного отдела позвоночника
Последствия перелома шейного отдела позвоночника наиболее серьезные. При переломе позвонков чаще повреждается спинной мозг, реже – продолговатый. Нарушение целостности спинного мозга может привести к полному параличу или летальному исходу.
В шейном отделе позвоночника насчитывается 7 позвонков. Первые три травмируются значительно реже остальных, но именно их повреждение приводит к наиболее тяжелым последствиям. Перелом первого позвонка (атланта) также называют переломом Джефферсона. При данной травме человек ощущает резкую боль в области шеи и затылка. Существует большая вероятность повреждения спинного мозга.
Еще один вид травмы шейного отдела – перелом «палача». В этом случае шейный позвонок меняет свое положение относительно других позвонков, смещается. Травма возникает в результате резкого движения шеей или сильной компрессии позвоночника. При переломе второго шейного позвонка человек может потерять сознание, отмечается нарушение чувствительности в верхних конечностях. Тяжелый перелом второго шейного позвонка часто приводит к гибели человека.
Восстановление позвоночника и устранение болей после перелома выполняется в условиях стационара. Пациенту необходимо будет пройти длительный курс лечения и реабилитации после компрессионного перелома позвоночника шейного отдела.
Последствия
Последствия компрессионного перелома позвоночника могут быть очень тяжелыми. Их серьезность зависит от тяжести полученной травмы, масштабов поражения позвоночника, адекватности выполненной терапии. Осложнения после перелома позвоночника могут возникнуть при сильной травме, неправильной транспортировке пострадавшего, оказании ему непрофессиональной помощи. Поэтому в случае появления подозрений на перелом позвоночника необходимо вызвать скорую помощь и не трогать пострадавшего (конечно, если его положение не угрожает жизни).
К последствиям перелома позвоночника относят:
- Нестабильность позвонков в позвоночном столбе;
- Нарушение проводимости нервных волокон в результате сдавливания нервных корешков позвоночника;
- Радикулит;
- Искривление позвоночника;
- Формирование кифоза (горба);
- Постоянные боли в спине;
- Нарушение дыхания;
- Костную мозоль;
- Межпозвоночную грыжу;
- Инфицирование поврежденного участка;
- Воспаление и нагноение;
- Паралич конечностей.
К урологическим последствиям перелома позвоночника относят нарушение актов мочеиспускания, работы мочевыводящей системы. В некоторых случаях у пациентов наблюдается эректильная дисфункция.

Диагностика
В Юсуповской больнице при подозрении на наличие перелома позвоночника проводят комплексное обследование пациента. Оно включает следующие исследования:
- Компьютерную томографию – для детального изучения структуры всех поврежденных позвонков;
- Рентгенографию позвоночника – с целью выявления поврежденного позвонка;
- Миелографию – даёт возможность оценить общее состояние спинного мозга в районе травмы;
- Магнитно-резонансную томографию – определяет наличие повреждений мягких тканей.
После получения результатов исследований лечащий врач их анализирует и устанавливает окончательный диагноз.
Лечение и реабилитация
Восстановление после перелома позвоночника требует многих манипуляций, ответственного подхода со стороны пациента и лечащего врача. Лечение перелома позвоночника может быть консервативным или хирургическим. Консервативная терапия заключается в полном обездвиживании спины и обеспечении полного покоя пациента (лежачий режим). Консервативное лечение применяют при незначительных нетяжёлых повреждениях. При переломах второй и третьей степени, со смещением, при множественном или оскольчатом переломе требуется хирургическое вмешательство. Во время операции выполняется стабилизация позвонков, устранение осколков, которые могут повредить спинной мозг, выполняется реконструкция тканей позвоночника.
Пациента с переломом позвоночника укладывают на специальную кровать, под матрасом которой находится жесткая поверхность. Больному фиксируют позвоночник, принимают меры, чтобы при длительном пребывании на постельном режиме не развились пролежни. Лечение перелома позвоночника проводится в комплексе с лечебной физкультурой и физиотерапевтическими процедурами. Для восстановления дыхательной функции пациент под руководством инструктора ЛФК каждый день выполняет дыхательные упражнения. Для улучшения кровообращения используют специальные кровати, на которых можно приподнимать голову и конечности, постоянно изменять положение тела пациента, не навредив ему.
Длительность курса восстановительной терапии после окончания основного этапа лечения составляет от нескольких недель до нескольких месяцев. Реабилитация после компрессионного перелома позвоночника у пожилых людей требует больше времени, поскольку ткани у людей старшего возраста срастаются хуже. Она включает следующие мероприятия:
- Медикаментозную блокаду;
- Иглоукалывание;
- Ношение специального корсета;
- Физиотерапию;
- Рефлексотерапию;
- Массаж;
- Лечебную физкультуру.
Корсет при компрессионном переломе грудного и других отделов позвоночника дополнительно фиксирует позвоночный столб. Он способствует стабилизации позвонков и снижению воздействия на них нагрузок. Использование корсета обязательно при компрессионном переломе позвоночника. Он может быть выполнен из гипса или современных эластичных материалов с элементами жесткости, которые обеспечивают полную иммобилизацию позвоночника. При использовании подобных фиксирующих изделий можно со временем ослаблять жесткость фиксации, что способствует постепенному восстановлению двигательной активности. Корсет после перелома позвоночника обычно носят 3-4 месяца в зависимости от тяжести перелома.
ЛФК при компрессионном переломе способствует возобновлению движений позвоночника, нормализует работу мышц. За время ношения жесткого корсета мускулатура спины практически атрофируется. Для нормализации её работы необходимо выполнять специальный комплекс упражнений.
После компрессионного перелома позвоночника ЛФК способствует:
- Укреплению мышц спины;
- Нормализации гибкости позвоночника;
- Восстановлению обменных процессов в тканях;
- Улучшению координации движений.
ЛФК при компрессионном переломе позвоночника поясничного и других отделов требует от больного самодисциплины. Упражнения при компрессионном переломе грудного и других отделов позвоночника на первом этапе восстановления будут болезненны и очень неприятны. Тем не менее, без гимнастики двигательную активность восстановить не получится. Упражнения подбираются врачом совместно с инструктором ЛФК. В начале курса реабилитации упражнения выполняются под контролем лечащего врача. Когда пациент освоит элементы гимнастики, он занимается самостоятельно. После прохождения основного курса необходимо продолжать выполнение упражнений в домашних условиях для исключения появления осложнений.
Реабилитация после операции на позвоночнике
Реабилитация после операции на позвоночнике включает не только лечебную физкультуру, массажи, занятия на тренажерах, медикаментозную терапию, но также помощь психолога, которая порой остро необходима. После травмы или операции на позвоночнике жизнь больного резко меняется, он не может заниматься прежней деятельностью, испытывает сильные боли, ограничен в движении.
Восстановление после операции на позвоночнике начинается со снятия болевого синдрома, затем с легких упражнений с последующим переходом на более высокие нагрузки. Помощь психолога позволяет привести больного к душевному равновесию, помочь поверить в себя, ускорить процесс восстановления.
Реабилитация после операции (с металлоконструкцией)
При переломе позвоночника травматологи во время операции часто устанавливают металлоконструкции. С помощью специальных металлических пластин пациенту стабилизируют нужный отдел позвоночника. Срок реабилитации зависит от области и степени поражения.
После операции специалисты клиники реабилитации делают массаж, отпускают физиотерапевтические процедуры, проводят занятия лечебной физкультурой. Пациент в течение определенного врачом времени носить специальный медицинский корсет, который помогает адаптироваться к имплантату. Выполнение всех рекомендаций врача, ежедневное выполнение специальных упражнений способствует восстановлению позвоночника, ускоряет процесс адаптации.
Реабилитация после перелома позвоночника в Москве
Качественное восстановление после травмы позвоночника выполняют в Юсуповской больнице. На базе больницы функционирует клиника реабилитации, где с пациентами работают лучшие специалисты в области восстановительной терапии. Реабилитацию компрессионного перелома позвоночника осуществляют опытные физиотерапевты, массажисты, инструкторы ЛФК.
В Юсуповской больнице реабилитация перелома позвоночника выполняется строго по индивидуальному плану, что позволяет получить наилучший результат в лечении пациента. Записаться на прием к специалистам клиники реабилитации, уточнить информацию о работе центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Источник
