Уход за больным при переломе позвоночника

Тяжесть перелома позвоночника зависит от уровня его повреждения (шейный, грудной, поясничный отделы), от того, какая часть позвонка повреждена (тело, дужка, отростки). Наиболее тяжелым является перелом позвоночника в сочетании с травмой спинного мозга (осложненный перелом).
В большинстве случаев при переломе позвоночника больному предписывают строгий постельный режим. Пациента укладывают на кровать с деревянным щитом, головной ее конец приподнимают, под позвоночник на уровне перелома подкладывают мешочек с песком (реклинирующий валик). В дальнейшем при переломе грудного и поясничного отделов позвоночника осуществляют вытяжение с помощью лямок, проводимых через подмышечные впадины.
При повреждении шейного отдела вытяжение осуществляют на петле Глиссона, которая представляет собой специальное приспособление в виде матерчатого ошейника, охватывающего шею, подбородочную и затылочную часть головы. К верхней части петли подвешивают груз, тягу к которому перебрасывают через блок.
В ближайшие дни петлю Глиссона меняют на скелетное вытяжение за теменные бугры черепа. Фиксацию конструктивных элементов системы вытяжения выполняют таким образом, чтобы больной не касался ногами спинки кровати. Под действием силы тяжести тела происходит постепенное расслабление мускулатуры позвоночного столба, вправление вывихнутого позвонка (при вывихе) и увеличение расстояния между позвонками, освобождая тем самым спинной мозг и его корешки от сдавления.
Такой строгий постельный режим длится не менее месяца. При этом непосредственный уход за больными включает обеспечение санитарно-гигиенических условий, помощь при физиологических отправлениях, своевременную смену нательного и постельного белья, надлежащий туалет промежности и половых органов (особенно у женщин в период менструации).
В зависимости от уровня повреждения спинного мозга наблюдаются тяжелейшие функциональные расстройства различных органов. Если имела место травма I-III сегментов, то от остановки сердечной деятельности вследствие паралича сосудодвигательного центра в продолговатом мозге наступает смерть.
При повреждении спинного мозга на уровне IV-VI шейного позвонка первоначально развивается спинальный шок, который сопровождается исчезновением всех двигательных рефлексов, падением артериального давления, отсутствием акта произвольной дефекации и мочеиспускания. Спустя некоторое время на передний план выходят парезы и параличи. Расстройства дыхания связаны с нарушением иннервации межреберных мышц и угнетением кашлевого рефлекса. В этом случае дыхательная недостаточность быстро прогрессирует и для спасения жизни пострадавшего необходимы реанимационные мероприятия.
Перелом позвоночника с повреждением спинного мозга на уровне грудного отдела сопровождается «тазовыми» расстройствами (нарушение мочеиспускания и дефекации), а также параличом ног с отвисанием стоп. Первоначально у больных имеет место задержка мочеиспускания. Затем вследствие паралича сфинктеров мочевого пузыря происходит самопроизвольное вытекание мочи. Такие нарушения опасны тем, что быстро развивается восходящая инфекция мочевыводящих путей (цистит, пиелонефрит, уросепсис). Для их предупреждения регулярно, 2 раза в сутки, при помощи эластического катетера опорожняют мочевой пузырь и промывают его антисептиками (водный раствор фурацилина 1:5000, раствор перманганата калия 1:5000).
Поскольку срок восстановления произвольного мочевыделения длителен, то используют постоянный катетер, либо накладывают надлобковый свищ на мочевой пузырь. В том и другом случае целесообразно дренирование мочевого пузыря с помощью системы Монро. Устройство состоит из постоянного катетера, соединенного с двумя трубками через регулятор, с помощью которого по одной из них в мочевой пузырь подается антисептик, а по другой содержимое пузыря выводится наружу. Эта система позволяет выработать «автоматизм» мочеиспускания.
Вследствие нарушения двигательной функции кишечника невозможна самостоятельная дефекация. В связи с этим больные нуждаются в регулярном его освобождении с помощью очистительной клизмы. При ее неэффективности прибегают к механическому удалению каловых масс из прямой кишки указательным пальцем правой руки, одновременно совершая левой рукой массирующие движения в нижних отделах живота. Затем делают очистительную или сифонную клизму, а после дефекации – дополнительное подмывание промежности.
Травма спинного мозга сопровождается парезом ног, и возникшее длительное отвисание стоп приводит к развитию тяжелых контрактур в голеностопном суставе. Для предупреждения отвисания стопы накладывают гипсовую лонгету, которая удерживает стопу под прямым углом по отношению к голени.
У больных с повреждением спинного мозга складывается исключительно оптимальное сочетание глубоких трофических нарушений, связанных с его травмой, и других факторов, способствующих развитию пролежней. Поэтому профилактика пролежней становится крайне трудной, но чрезвычайно важной задачей ухода. Для этого используют все возможные средства и способы.
В рацион питания таких больных включают высококалорийную пищу, богато содержащую белки и витамины. Пациенты чаще всего самостоятельно питаться не могут, и их приходится кормить. Для этого прикроватный столик пододвигают как можно ближе к головному концу кровати и кормят больного с ложки. Жидкую пищу дают через поильник.
Г. ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ
· Что такое перелом?
· Какие факторы способствуют замедлению сращения костных отломков?
· Какие мероприятия выполняют при оказании первой помощи при переломах?
· Как выполняется транспортная иммобилизация при переломах?
· Какие существуют принципы лечения переломов?
· Каковы правила наложения гипсовой повязки?
· Какие осложнения возникают при лечении перелома гипсовой повязкой?
· В чем заключаются особенности ухода при лечении перелома гипсовой повязкой?
· Какие осложнения возникают при лечении перелома скелетным вытяжением?
· В чем заключаются особенности ухода при лечении скелетным вытяжением?
· В чем заключаются особенности ухода при переломе позвоночника?
· Каково значение и содержание гигиенической гимнастики при лечении переломов?
Источник
Лечение повреждения спинного мозга и уход за больным – Европейские рекомендации
Конечной целью лечения повреждений спинного мозга является восстановление его функций. Восстановление после неврологических поражений занимает много лет. В то же время осуществляются попытки уменьшения последствий вторичных нарушений после первичной травмы с компрессией, разрывом и ушибом спинного мозга. В этом случае лечение острой травмы спинного мозга преследует цель сохранения поврежденных нервных клеток, уменьшение повреждения тканей и кровотечения, а также содействие восстановлению функции.
Вторичные отсроченные нарушения в спинном мозге происходят из-за различных биохимических процессов, приводящих к ишемии, нейрогенному шоку, кровотечению, вазоспазму, электролитным нарушениям, накоплению нейромедиаторов, образованию свободных радикалов, воспалению гг апоптозу. По этой причине назначаются различные фармакологические препараты, включая метилпреднизолон, тирилазад, ганглиозиды (GM1), инсулин, эритропоэтин и другие.
Обсуждение применения стероидов разными медицинскими сообществами в настоящий момент свелось к выводу: использование стероидов является опцией лечения (неясная клиническая уверенность, основанная на исследованиях II или III уровня) и не является стандартом или руководством для леченггя острой травмы спинного мозга. Аргументом в пользу использования стероидов является то, что никаких других клинически обоснованных методов лечения не существует, и даже небольшой эффект ведет к значительным изменениям в образе жизни людей с повреждением спинного мозга.
Протестированные препараты имеют разные механизмы действия и оказывают эффект в разное время после травмы и на этапе восстановления. Таким образом, возможным подходом в будущем лечении острых повреждений спинного мозга будет назначение более чем одного препарата и в разное время после травмы.
а) Дыхание. Чем выше повреждение спггнного мозга, тем больше дыхательных мышц может быть парализовано, а если это шейный отдел, то пациент для дыхания использует в основном диафрагму. При повреждении выше С5 диафрагмальная иннервация может быть нарушена, может потребоваться ИВЛ. Паралич дыхательных мышц подразумевает возрастание риска застоя секрета, не в последнюю очередь из-за недостаточного кашля, что приводит к образованию ателектазов и пневмонии.
У всех пациентов с поврежденггем выше Т6 должна контролироваться жизненная емкость легких и проводиться легочная физиотерапия, поддерживаться постоянное положительное давление в дыхательных путях или положительное давление на выдохе.
Для леченггя дыхательной недостаточности у пациентов с тетраплегией может использоваться стимуляция диафрагмального нерва. Преимуществами стимуляции диафрагмального нерва по сравнению с механической вентиляцией являются лучшая фонация, повышенная мобильность, включая возможность перевозки пацггента без аппарата для вентиляции, психологические и физиологические преимущества, т. к. дыхание поддерживается самостоятельно с помощью дыхательных путей, полости рта и носа, а также собственными дыхательными мышцами, диафрагмой. Таким образом, в целом обеспечивается улучшение качества жизни.
б) Сердечно-сосудистые заболевания. В связи с повышенным риском тромбоза глубоких вен в течение первых 3-14 дней после травмы вводятся антикоагулянты (низкомолекулярный гепарин) и в течение первых трех месяцев после травмы используются компрессионные чулкгг. Все это может быть дополнено электрической стимуляцией нижних конечностей.
Артериальные сосуды расширяются дистальнее уровня повреждения из-за снижения тонуса симпатической нервной системы. Артериальное давление при повреждении спинного мозга снижается, и у пациентов с тетраплегией систолическое давление 90-110 мм рт. ст. считается нормальным. По этой причине обычна ортостатическая гипотензия, особенно в посттравматггческом периоде. При подготовке мобилизации пациента должна использоваться тренировка с постепенным подниманием головного конца кровати/стола. Так как сердце иннервируется проксимальным отделом симпатического ствола (выше Т5), то у пациентов с повреждением выше этого уровня может наблюдаться редкий пульс.
Автономная дизрефлексия (или гиперрефлексия) может наблюдаться у пациентов с повреждением на уровне Т6 или выше. Это состояние обусловлено гиперактивностью симпатической нервной системы, которая остается без нормальной супраспинальной регуляции. Это означает, что может возникнуть рефлекторная вазоконстрикция с повышением артериального давления (300/160 мм рт.ст.), которая через барорецепторы вызывает брадикардию, но без координированной регуляции периферического сопротивления. В связи с тяжелой гипертонией повышается риск цереброваскулярных нарушений. Наиболее распространенной причиной автономной дизрефлексии является дистония мочевого пузыря, в результате почти все афферентные стимулы ниже уровня повреждения спинного мозга могут вызвать гиперрефлексию. Симптомами являются пульсирующие головные боли, тошнота, заложенность носа, мурашки и покалывания.
В этих случаях пациента нужно успокоит], и удалить компрессионное белье, корсеты и т. п. Необходимо обеспечение поддающихся лечению состояний. Для контроля артериального давления может быть использован нифедипин.
в) Пролежни. 7-8% пациентов с повреждением спинного мозга умирают от связанных с пролежнями осложнений. Пролежни развиваются в основном от давления на различные части тела. Наиболее распространенные места развития пролежней—это крестец, седалищная кость и область большого бугра бедренной кости. Существенным является поддержание нормального уровня белка, калорий и потребления жидкости, чтобы предотвратить развитие отрицательного азотистого баланса и обезвоживания. Подчеркивалось, что использование мышечнокожных лоскутов не позволяет окончательно избавиться от пролежней. Лечение проводится с дополнительной программой для обучения методам предотвращения развития пролежней.
Для профилактики используется адекватный уход за пациентом, который включает в себя правильное положение тела в кровати и смену положения каждые два часа. Для профилактики требуется снижение давления. Необходимо использование специальных кроватей и матрацев.
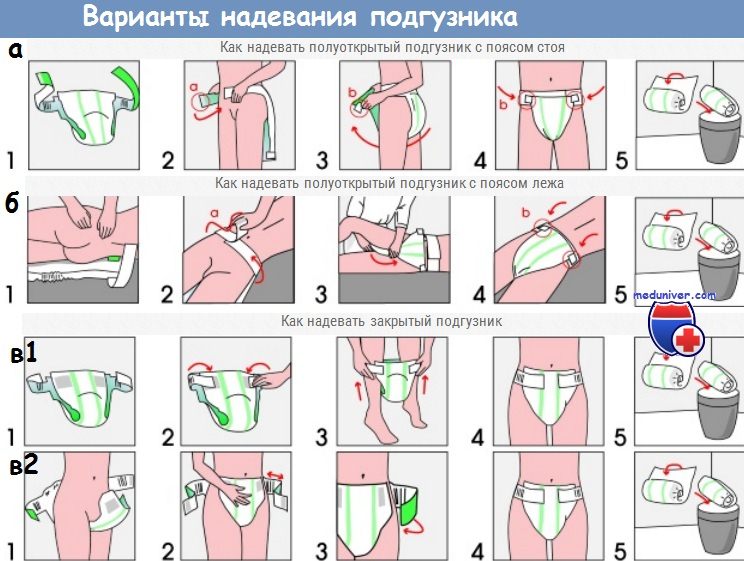
Посетите раздел других видео по общему уходу за пациентом.
г) Уход за мочевыделительной системой. Наиболее часто рекомендуемым методом опорожнения мочевого пузыря при задержке мочеиспускания является катетеризация, обеспечивающая наполнение мочевого пузыря не более чем 500 мл. Основными осложнениями являются инфекции мочевыводящих путей и образование конкрементов. Тем не менее, бактериурию следует лечить с помощью антибиотиков, когда имеются симптомы инфекции мочевыводящих путей. Существует повышенный риск развития осложнений в мочеточниках и почках, поэтому важно использовать урографию, УЗИ и ренографию. Исследование уродинамики имеет важное значение для диагностики и лечения нейрогенной дисфункции мочевого пузыря в связи с возможным развитием высокого внутрипузырного давления.
Фармакотерапия является краеугольным камнем в лечении нейрогенной гиперактивности детрузора. Инъекция ботулотоксина в мышцы детрузора все шире используется как очень эффективный метод лечения недержания мочи.
При необходимости постоянного катетера на более длительный период рекомендуется выведение эпицистостомы, чтобы уменьшить риск развития мочевыделительных осложнений и эпидидимита и орхита у мужчин. В этом случае должен учитываться повышенный риск развития рака мочевого пузыря.
В течение многих лет в отдельных случаях для мочеиспускания используется стимуляция передних крестцовых корешков. Электроды помещаются на эфферентные корешки S2-S4, а афферентные корешки, как правило, отсекают, чтобы избежать нейрогенной гиперактивности детрузора. Преимуществами являются улучшение удержания мочи, эластичности мочевого пузыря, сокращение верхних мочевых путей и улучшение функции почек, отсутствие мочеточникового рефлюкса, снижение количества остаточной мочи, уменьшение диссинергии между детрузором и сфинктером. Однако эта необратимая процедура в настоящее время не столь привлекательна из-за множества новых разработок в виде фармакологических препаратов и нейромодуляции.
д) Лечение при дисфункции кишечника. В остром периоде, когда существует риск развития кишечной непроходимости, рекомендуется непрерывное энтеральное питание. Это сохраняет целостность слизистой оболочки кишечника и снижает риск развития септицемии. При атонии кишечника необходима ручная эвакуация содержимого и клизмирование. При повреждении спинного мозга обычны серьезные проблемы с кишечником. Нарушение верхнего мотонейрона кишечника характеризуется задержкой стула с запорами и недержанием. Тренировка и «программирование» кишечника остается трудоемким процессом, который может иметь пагубные последствия для качества жизни.
Установка стимулирующих передние крестцовые корешки имплантатов для управления актом дефекации или имплантата для содействия эвакуации содержимого является возможным направлением в лечении, и находится в стадии разработки.
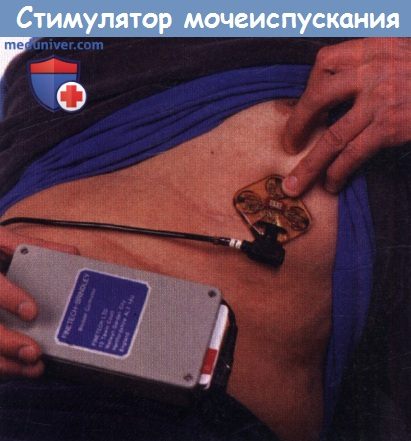
Стимулятор передних крестцовых корешков для мочеиспускания у пациентов со спинномозговой травмой.
Электроды помещаются в эфферентные корешки S2-S4, и, как правило, с проведением задней ризотомии.
е) Половая функция и бесплодие. Ранее считалось, что повреждение спинного мозга у мужчин приводит к бесплодию и импотенции. К счастью, в течение последних десятилетий, это мнение изменилось. С такими препаратами как силденафил, тадалафил и варденафил 75-80% всех мужчин с повреждением спинного мозга могут достигать эрекции. Другими средствами для достижения эрекции являются вакуумные устройства и интракавернозные инъекции простагландина Е1.
Сегодня большинство мужчин с повреждением спинного мозга способны к эякуляции с помощью вибростимуляции полового члена (100 Гц, амплитуда 2,5 мм), а остальные реагируют главным образом на ректальную электростимуляцию. Полученная сперма может быть использована для вагинального или внутриматочного оплодотворения или для экстракорпорального оплодотворения, в том числе, для интрацитоплазматической инъекции сперматозоидов.
У женщин с повреждением спинного мозга может быть снижена выработка вагинальной смазки. При сухости влагалища, необходимо использовать крем для смазки на водной основе, чтобы избежать раздражения или появления язв на слизистой оболочке влагалища во время полового акта. Способность зачатия и родов обычно сохраняется, но аменорея, возникающая после травмы в 60% случаев, длится в среднем пять месяцев.
ж) Спастичность. Спастичность можно ненадолго уменьшить с помощью позиционирования, растяжки, охлаждения и кожной электростимуляции. Можно назначить фармакологические препараты, такие как баклофен, диазепам, дантролен, клонидин, габапентин и тизанидин. При спастичности лишь нескольких мышц могут использоваться инъекции ботулотоксина.
У большинства пациентов при отсутствии эффекта других методов эффективным методом лечения тяжелой спастичности является интратекальная имплантация помпы для введения баклофена. При этом у пациентов с параплегией улучшаются функции, такие как купание, одевание и обувание, а в некоторых случаях и передвижение. При тетраплегии улучшается сидячее положение, уход становится проще, и повышается жизненный комфорт. Может развиваться некоторая толерантность к препарату. Чаще всего эффективность остается стабильной после 6-9 месяцев.
з) Боль. Боль после повреждений спинного мозга, судя по публикациям, снижает качество жизни почти у 70% пациентов. Были предприняты шаги по разработке таксономии боли при СМП. Подразумевается в первую очередь разделение боли на но-цицептивную и нейропатическую. Во-вторых, ноцицептивная боль делится на костно-мышечную и висцеральную, а нейропатическая делится на боль выше/ниже или на уровне поражения.
Простые анальгетики и опиоиды являются полезными в краткосрочной перспективе для скелетно-мышечной боли. Противосудорожные препараты, трициклические антидепрессанты и местные анестетики используются для купирования невропатической боли с ограниченным успехом. Повреждение зоны входа задних корешков является наиболее эффективным методом при лечении корешковой, а не диффузной нейропатической боли ниже поражения. Существует необходимость междисциплинарного подхода, который включает в себя и психологические аспекты.
и) Посттравматическая сирингомиелия. С развитием и более широким использованием МРТ, посттравматическая сирингомиелия диагностируется в настоящее время все чаще. Типичными симптомами являются боль, потеря чувствительности и мышечная слабость. Регулярное и частое наблюдение за пациентами является лучшим способом для диагностики посттравматической сирингомиелии и раннего ее лечения, чтобы избежать дальнейшей инвалидизации.
к) Функциональная электростимуляция. Функциональная электрическая стимуляция может привести к снижению медицинских осложнений, связанных с иммобилизацией и способствовать улучшению здорового образа жизни. Электростимуляция и тренировки на велоэргометре приводят, среди прочего, к увеличению потребления кислорода, минутного объема сердца, мышечной массы и силы, толерантности к инсулину и минеральной плотности костной ткани, которая, как известно, при поражении спинного мозга падает до 50% в год. Риск переломов бедренной кости у людей с поражением спинного мозга в 23 раза больше по сравнению со здоровым населением.
Функциональная электрическая стимуляция может помочь при стоянии и ходьбе. Система FreeHand для функциональной электростимуляции верхних конечностей является перспективным методом для пациентов с поражением на уровне С5/С6 и тетраплегией.
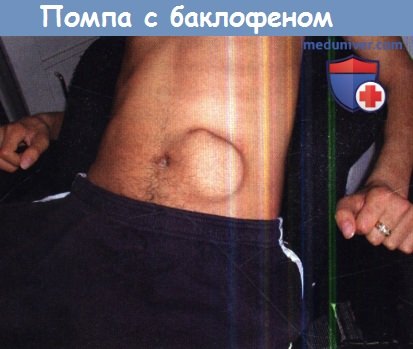
Интратекальное расположение помпы с баклофеном.
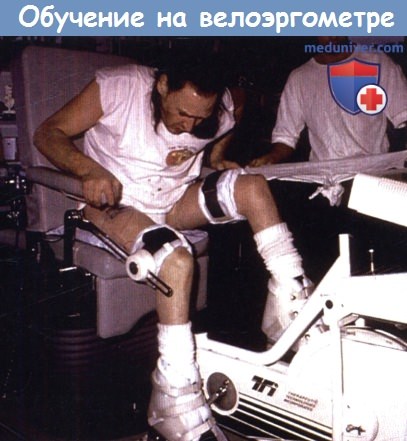
Функциональная электрическая стимуляция при обучении на велоэргометре.

Функциональная электрическая стимуляция имплантируемой системой FreeHand для С5/С6 для улучшения функции верхней конечности у пациента с тетраплегией.
В мышцы верхней конечности могут быть имплантированы до восьми электродов.
Это пациент с тетраплегией в состоянии самостоятельно принимать пищу.
.
Видео урок как поменять подгузник лежачему больному?
Посетите раздел других видео по общему уходу за пациентом.
– Посетите весь раздел посвященной “Нейрохирургии.”
Оглавление темы “Нейрохирургия травмы позвоночника.”:
- Травма нижнего шейного отдела позвоночника (субаксиальная травма) – методы диагностики, лечения по Европейским рекомендациям
- Классификация перелома позвоночника в грудном и поясничном отделе
- Показания для операции при переломе позвоночника – Европейские рекомендации
- История хирургии позвоночника – развитие методов фиксации
- Отдаленные последствия перелома позвоночника
- Эффективность стероидов при травме спинного мозга
- Сроки операции при переломе позвоночника
- Сирингомиелия – методы диагностики, лечения по Европейским рекомендациям
- Прогноз и последствия повреждения спинного мозга
- Лечение повреждения спинного мозга и уход за больным – Европейские рекомендации
Источник
