Турник после перелома
Глиобластома, злокачественная опухоль головного мозга. Выявление и лечение её даже при раннем выявлении малоперспективно. В данной ситуации, у потерявщего сознание человека, имевшего признаки нарушения дыхания и не стабильности А/Д на МРТ была выявлена опухоль головного мозга больших размеров, или с локализацией недоступной для удаления. Термином глиобластома, вы пользуетесь, уже, как результатом посмертного гистологического исследования опухоли. Предполагаю, что состояние человека с данной патологией и степенью её развития было уже не совместимо с жинью. В таких случаях и экстренные операции лишены логического смысла, в виду отсутствия каких-либо шансов на успех.
Рак головного мозга, не тяжёлая черепно-мозговая травма, где декомпрессивная трепанация черепа, снимающая отек головного мозга, спасает жизнь.
О, Господи. Это что же такое творится в мире, совсем с ума посходили?! Ладно, стразики в зубы вставляют, но в этом то и явного вреда нет, как бы! Но в глаза, зеркало души, вставлять стекляшки… Глаза женщины – это самое прекрастное украшение, которое только может быть и не нужно никаких дополнений, это уже своего рода уродство, чтоли… Красота, да, требует жертв, но и ума бы не помешало нашим красавицам, чтобы этой жертвой не стало здоровье! Ведь велик риск вообще навсегда лишиться зрения! Для поддержания красоты нужен уход за собой, несколько часов в день для себя любимой, а главное – чувство меры! Женщина всегда должна быть ухоженной, руки и ногти должны быть аккуратными, волосы чистыми и здоровыми, здоровый цвет лица, для которого необходим установленный режим сна… Но нет, сейчас другие нравы, видите ли. Женщины ленивы и хотят не уделяя себе времени иметь всё, быть идеалом, поэтому закачивают силькон в грудь, попу, губы, скулы… Делают подтяжки, убирают жир с помощью липосакции, ведь чтобы заняться спортом – нужно действительно прилагать много усилий, так зачем, можно же всё убрать с помощью “волшебной палочки”?! Наращивают ресницы и волосы, ведь, чтобы иметь свои роскошные, ухоженные длинные волосы – нужно тоже уделять этому время, наращивают ногти, так как и за руками следить тоже лень! В итоге, наш земной шар превращается в фабрику штампованных кукол, клонов и большинство из них можно на “Шоу Уродов” выставлять или в “Кунст-Камеру”! Хотим всё и сразу, а получаем осложнения после всевозможных операций и прочие радости, а всё изза своей лени! Женщины, опомнитесь, что же Вы с собой делаете-то???!!! Я восхищаюсь нашими бабушками, которые умели выглядеть превосходно, даже не нанося косметику, которые имея минимум возможностей всегда оставались ухоженными и было неналюбоваться их натуральной красотой! Следите за собой и любите себя и свой организм, так как природа дала нам всё необходимое, мы уникальны и неповторимы! Красота должна быть естественной, так что я – против!!!
Я в студенчестве, когда-то очень давно, работала санитаркой в оперблоке онкологической больницы.
Уверяю вас, этого времени более чем достаточно.
Операции бывают очень разные, опухоли тоже, смотря что и где удалять, что-то вообще за 20 минут удаляют, на что-то уходит полтора-два часа.
Я как-то удаляла вены, на две ноги ушло 1.20, причем я была в сознании, обезболивание было местное, а удаляли через микропроколы, это менее травматично, но потребовало больше времени, потому что участок удаления был большой.Час ушел на одну ногу, более проблемную, а на вторую – всего 20 минут.
И даже мой сосед-нейрохирург, который выполняет самые сложные операции – на позвоночнике и головном мозге, как-то выразился: “Если операция идет больше трех часов – то хрень это, а не операция”. Он другое слово употребил, но суть не в этом.
Операция идет долго только в том случае, если очень большой объем работы (несколько видов работы в разных местах) и много возникающих в процессе работы осложнений – например, все время кровотечения открываются, вот тогда процесс затягивается.
Есть, конечно, сложнейшие в реализации операции, где хирурги трудятся десятки часов, но это небольшой процент. За два месяца моей работы в операционной хирурги обычно делали по 1-3 плановых (неэкстренных) операции в день, и к 13-14 часам дня весь этот процесс обычно заканчивался, после чего начиналось мытье и стерилизация операционной к следующему дню.
Если вы имеете в виду время года, то это зима, когда морозно, инфекции меньше и швы лучше заживают и нет пыли. Если возраст, то лучше, конечно, когда человек еще относительно здоров и легче переносит и операцию и наркоз.
На пакреатит это похоже, при нём боли тоже в спину отдают (опоясывающего характера)… что это остеохондрос у Вас после операции обострился как-то не очень верится…
Там всегда поджелудочная железа в той или иной степени страдает… и диагноз обычно как “Холецистопанкреатит” звучит.
А если операция по поводу камней желчного пузыря была – тем более.
Вон у меня на картинке то, что моргает – это общий желчный проток… общий для желчного пузыря и поджелудочной. Оттуда камни чаще всего и достают.
Т. е. там отток не только из желчного нарушен, но и из поджелудочной.
Вообще такой ещё термин есть “Холецисто-панкреато-дуоденальная зона”… даже “Гепато-холецисто-панкреато-дулденальная”… всё там анатомически очень близко расположено и функционально связано…
Так что с этими Вашими болями в спине я бы посоветовал оперировавшему Вас доктору позвонить… ну или хоть терапевта на дом вызвать (самой ходить сейчас в поликлинику не стОит).
Источник
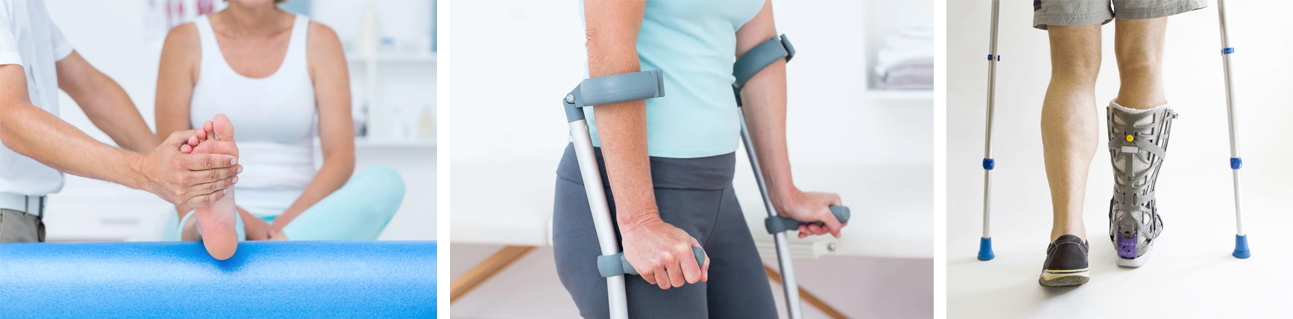
Терапия и восстановление очень важно для человека после перелома. Это необходимая часть лечения. Если правильно подобрать программу двигательной активности и снабдить человека необходимыми вещами, реабилитация пройдет быстро. Давайте рассмотрим основные правила выздоровления.
Особенности выздоровления
После снятия гипса больной ощущает дискомфорт. Суставы теряют эластичность. Становятся неподвижными. Поможет реабилитация. Она позволит добиться таких результатов:
- Восстановление мышц после травмы;
- Стимуляция кровообращения со дня снятия гипса;
- Укрепление сосудов;
- Защита от тромбозов;
- Снижение отечности;
- Возврат подвижности.
При осложненных переломах, долговременной неподвижности, требуется назначенная профессионалом реабилитация. Проводить ее нужно строго по рекомендациям врача со снятия гипса. Пренебрежение правилом приведет к осложнениям.
Этапы
 Чтобы не навредить здоровью после травмы бедра или голени, при реабилитации важно соблюдать определенную схему действий. Она заключается в таких этапах:
Чтобы не навредить здоровью после травмы бедра или голени, при реабилитации важно соблюдать определенную схему действий. Она заключается в таких этапах:
- Первый этап со даты снятия гипса. Тщательное растирание больного участка. Проведение массажа. Выполнение легких упражнений. Нанесение местных препаратов для стимуляции восстановления кости.
- Второй этап. Выполнение усложненных комплексов упражнений. Назначается ЛФК. Проводится физиотерапия.
- Третий этап. Увеличивается активность. Осуществляются прогулки. Даются направления на курортное лечение.
Каждый этап реабилитации после снятия гипса важно сопровождать диетой. Она позволит ускорить обмен веществ. Быстро укрепит костную ткань и мышцы после полученной травмы.
Занятия и вспомогательные вещи
Если перелом конечности был несложным, достаточно носить стельки. Они помогут не перегружать поврежденную конечность. Если человек сломал бедро, время реабилитации будет более сложным и длительным. Без специальной программы и приспособлений не обойтись.
Еще в поликлинике кровать пациента оснащают ремнем. Человек хватается за него руками, чтобы с удобством сесть или приподняться. Лечебную физкультуру врачи назначают на первой неделе после травмы, когда еще используются трости и костыли.
Сначала прописываются дыхательные упражнения для пациента. Для этого применяются воздушные шары. После назначается зарядка, направленная на разработку подвижности туловища. Примерно через месяц врач прописывает такие комплексы:
- Общая. Разработана для общего оздоровления человека.
- Специальная. Для восстановления больной конечности со дня снятия гипса.

Грамотно продуманное лечение, реабилитация, основанная на физкультуре, позволяют добиться таких целей:
- Восстановление кровообращения через массаж;
- Предотвращение опасных осложнений;
- Серьезное укрепление мышц места перелома;
- Возобновление двигательной способности.
Чтобы добиться перечисленных целей важно начать заниматься будучи в лежачем положении. По прошествии этого периода бросать занятия не рекомендуется. Особенности каждого варианта гимнастики следует изучить более подробно.
Восстановление в лежачем положении
Заниматься и вводить нагрузку после травмы конечности нужно начинать сразу. Мышцы расслабляются. Осколки срастаются правильно. Вот примерный комплекс лечебной гимнастики при реабилитации пациента:
- Подъемы на локти и плечи.
- Сгибание и разгибание ног.
- Движения стопами.
- Вращения руками.
Манипуляции с нагрузкой следует выполнять примерно по 10 раз. Они осуществляются здоровыми частями тела. Что касается больной ноги, то здесь необходимо выполнять опускание, поднятие, отведение, приведение ноги к туловищу. На начальном этапе гимнастику стоит выполнять вместе с помощником. Затем на реабилитации можно заниматься самостоятельно.
На начальном этапе реабилитации у пациента присутствует отечность. Чтобы снять ее, полезно носить поддерживающие бандажи и выполнять такие движения:
- Лежа в кровати невысоко поднять ноги, подержать, опустить.
- Сокращение, расслабление мышц конечности.
- Сгибание, последующее разгибание пальцев.
- Вращение стопами.
- Подтягивание ног к груди.

Как только врач понимает, что пациент может ходить, ему назначают другую гимнастику. Нагрузка увеличивается. Лечение медикаментами прекращается. Процесс возобновления ходьбы осуществляется при помощи костыля. Можно использовать трость. После снятия гипса делать гимнастику:
- Лежа на спине, обнять ногу руками. Разгибать, сгибать ее.
- Сидя двигать ногой быстро назад-вперед.
- Двигать стопой, рисуя восьмерку.
Нагрузку со дня снятия гипса увеличивают постепенно, не быстро, под контролем врача. Выражается это в применении утяжелителей. Также увеличивается количество повторений, общая нагрузка.
Работа с походкой
Одновременно с перечисленными упражнениями нужно добавить комплекс для быстрого восстановления походки и реабилитации. Вот несколько эффективных вариантов:
- Пальцами ноги захватывать, удерживать небольшой предмет;
- Стопой больной конечности покатать мячик;
- Вставание на носки, на пятки;
- Ходьба боком и назад.
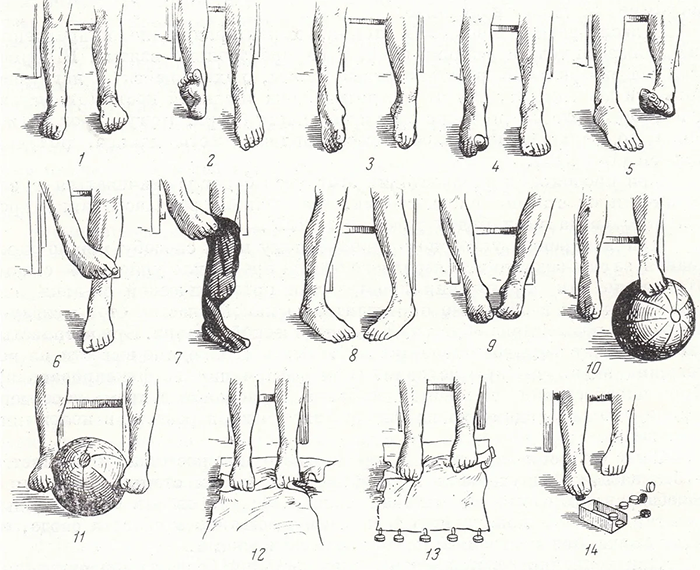
Если есть возможность, можно заниматься на велотренажерах. Пренебрегать перечисленными упражнениями, назначенным лечением после травмы нельзя. Физкультура при реабилитации быстро восстанавливает, оздоравливает организм со дня снятия гипса.
Выздоровление после перелома должно продолжаться до полного восстановления организма. Прекращать заниматься можно после возвращения подвижности, снятия отеков, отсутствия боли. Успешность реабилитации зависит не только от воли больного и лечебной программы.
Полезные советы
Чтобы лечение после перелома прошло быстрее, стоит не только использовать специальные тренажеры для реабилитации, но придерживаться рекомендаций:
- Ежедневный массаж. Его нужно начинать с самого начала, со дня снятия гипса. Это не даст клеткам «заснуть». Выздоровление пойдет значительно быстрее;
- Необходимо принимать витамины, полезные биодобавки;
- Костыли, эластичные бинты необходимо использовать столько времени, сколько советует доктор. Первые шаги необходимо делать только при помощи приспособлений. Нужно помнить о риске получить повторный перелом или неправильное сращивание конечности. Сначала используется костыль, потом можно переходить на трость;
- При ходьбе с тростью, потом без нее, желательно использовать выполненный из пластика или силикона ботинок, повязку. Зависит от места перелома. Это предотвратит смещение кости и ускорит процесс выздоровления после травмы конечности.

Важно регулярно посещать врача, который назначил лечение. Требуется делать рентгены, чтобы отследить динамику сращивания.
Заключение
Больной должен понимать, что единственным путем к полноценной жизни при переломе конечности, является лечение и движение. Физкультурой нужно заниматься не со дня снятия гипса. Но значительно раньше. Через установленное время систематических занятий, лечебной физкультуры можно полностью восстановить подвижность ранее поврежденной конечности.
Источник
Лечение компрессионного перелома позвоночника различными методами
Позвоночнику человека, состоящему из множества сегментов – позвонков, подвластно выдерживать большие нагрузки. Однако при получении травмы в результате сильного удара, падения с высоты, поднятия тяжелых предметов или уменьшения плотности костей, позвоночный столб может механически травмироваться, следствием чего может стать компрессионный перелом позвоночника. Он происходит при одновременном сжатии и сгибании позвоночника. Лечение компрессионного перелома позвоночника позволяет вернуть позвоночнику былую осанку и гибкость.
Содержание:
- Виды переломов позвоночника
- Последствия
- Оказание первой помощи
- Лечение перелома позвоночника
- Консервативное лечение
- Реабилитация
Виды переломов позвоночника
Врачи выделяют следующие разновидности компрессионных переломов позвоночника:
- шейного отдела;
- грудного поясничного отдела;
- копчикового отдела;
- крестцовой части.
Также специалисты выделяют осложненные и неосложненные компрессионные переломы позвоночника.
При неосложненных пострадавший испытывает сильные болевые ощущения в месте перелома, которые возникают из-за раздражения нервного окончания в этой зоне. В процессе лечения болевые ощущения притупляются и полностью исчезают в момент выздоровления.
При осложненных переломах сдавливается спинной мозг, и потерпевший может не ощущать боли совсем. Такие переломы происходят чаще всего при получении многочисленных травм во время аварии, при падении с высоты, у пожилых людей из-за хрупкости костей.
Осложненный перелом характеризуется тем, что его достаточно сложно выявить во время первичного осмотра. Продиагностировать его можно с помощью рентгенографического обследования.
Последствия
При отсутствии лечения компрессионный перелом позвоночника приводит к деформации позвоночного столба, а значит к травме спинного мозга, а далее к параличу.
Придавленные нервные корешки и разрушенный межпозвоночный диск приводят к посттравматическому радикулиту и остеохондрозу.
Оказание первой помощи
Если в результате травмы и жалоб пострадавшего предполагается перелом позвоночника, то первым делом нужно вызвать скорую помощь и не предпринимать более никаких действий. Однако в ситуации, когда пострадавшего невозможно оставить на месте происшествия, необходимо оказать больному первую помощь.
Основное ее правило – это правильная транспортировка больного. Пострадавшего необходимо как можно меньше передвигать, а также не давать ему садиться или вставать с целью не допущения смещения возможных осколков. Перевозить или переносить больного необходимо на твердой и ровной поверхности. При этом нужно отслеживать, чтобы и голова, и шея поворачивались с туловищем, т.е. все отделы позвоночника были в одной плоскости.
Лечение перелома позвоночника
В результате проведения необходимых исследований позвоночного столба устанавливается диагноз и после этого начинается соответствующее лечение при компрессионном переломе позвоночника. Оно обычно длится достаточно долго, поэтому от больного ждут самодисциплины и соблюдения постельного режима.
Выбор методов и приемов лечения перелома специалист делает в зависимости от состояния пострадавшего и тяжести перелома. Существует первая, вторая и третья стадии перелома позвоночника. И если при первой степени возможно применение только консервативного лечения, то при третьей степени сложности перелома позвоночника, скорее всего, потребуется хирургическое вмешательство.
Консервативное лечение, вертебропластика, кифопластика – основные направления лечения переломов позвоночника.
Консервативное лечение
Консервативное лечение компрессионных переломов включает:
- проведение обезболивающих процедур;
- временную фиксацию позвоночника при помощи специального корсета;
- выполнение специальных лечебных упражнений;
- курс специального массажа;
- применение физиотерапевтических процедур.
На первых порах консервативного лечения компрессионного перелома позвоночника пациент находится на жесткой постели, которая стоит под наклоном. Больному противопоказаны любые нагрузки, чтобы дать поврежденному позвоночнику время восстановиться. Далее лечащий врач в зависимости от времени, прошедшего с момента травмы, от характера травмы и особенностей течения болезни назначает занятия лечебной физкультурой. Она помогает:
- восстановлению правильной оси и естественных изгибов позвоночника;
- укреплению длинных мышц на спине и др. групп мышц туловища;
- восстановлению гибкости и нормальной подвижности позвоночника;
- созданию мышечного корсета, который удерживает позвоночник в нормальном положении.
Четыре-пять месяцев занятий физкультурой помогают восстановить нормальную трудоспособность пациентов.
Время ношения корсета, который желательно изготовить на заказ, составляет период от одного месяца до двух. Корсет содействует расправлению места перелома и создает дополнительную фиксацию позвоночного столба.
Лечение малоинвазивными операциями
Компрессионные переломы сложной степени требуют хирургического вмешательства. Если повреждены спиной мозг и нервные корешки проводится открытая операция. В других случаях можно обойтись и применением малоинвазивных методов: вертебропластикой или кифопластикой.
При вертебропластике на коже пациента делают небольшой надрез. В него под флуороскопическим контролем вводят иглу. А через нее в поврежденный позвонок позвоночного столба вводят специальный цемент, который предотвращает разрушение позвонка. Вертебропластика позволяет устранить болевые ощущения в области спины и содействует укреплению позвонка.
Кифопластика позволяет скорректировать положение и форму поврежденного позвонка. При кифопластике делают несколько небольших надрезов кожи и вводят с разных сторон к поврежденному позвонку две иглы. С помощью микрохирургических инструментов в позвонке проделывают два отверстия. В них аккуратно вводят 2 спущенные камеры. Затем, надув их и восстановив положенную высоту позвонка, с помощью специального костного цемента их фиксируют в необходимом положении.
Лечение компрессионного перелома позвоночника у детей во многих учреждениях проводится по аналогии с лечением взрослых. Однако некоторые специалисты считают, что лечение детских переломов позвоночника должно строиться не на вытяжении его, а скорее на дополнительной нагрузке.
Реабилитация
После травмы позвоночника реабилитация помогает достигнуть постепенной мобилизации больного. Чаще всего в этом случае применяют физиотерапию. Но приступать к ней можно спустя полтора месяца после момента травмы. Для снятия болевых ощущений применяют холодотерапию, массаж или электростимуляцию.
Благодаря эффективной физиотерапии у пациентов восстанавливается осанка, повышается гибкость и подвижность позвонков.
Полезные статьи:
Компрессионный перелом позвоночника: симптомы и лечение
Компрессионный перелом позвоночника – повреждение одного или нескольких позвонков, при котором тело позвонка подвергается чрезмерному давлению. Вследствие этого позвонок приобретает клиновидную форму, а его внутренняя структура разрушается.
В зависимости от того, в каком отделе позвоночника произошел перелом, и от наличия сопутствующих осложнений клиническая картина и прогнозы по выздоровлению могут варьироваться в значительной степени.
Содержание статьи:
Причины травмы
Факторы риска
Симптомы
Первая доврачебная помощь
Диагностика
Лечение
Причины
В большинстве случаев причиной компрессионного перелома позвоночника является чрезмерная осевая нагрузка на позвоночный столб. Такие нагрузки могут быть вызваны прыжком с большой высоты – на землю или в воду, падением на копчик, резким и сильным ударом по голове сверху и другими факторами, которые оказывают «сжимающее» действие на вертикальную ось позвоночника. 
В момент травмы позвонки принимают на себя нагрузку и, при невозможности погасить силу удара, ослабленные позвонки или те, которые находятся ближе всего к месту приложения силы, разрушаются под ее воздействием.
Наиболее точно компрессионный перелом позвоночника можно описать на примере ныряльщика. Когда человек падает в воду с достаточно большой высоты, вниз головой, то максимальная сила удара при соприкосновении с поверхностью воды приходится на шейный отдел позвоночника. Именно компрессионный перелом позвоночника в шейном отделе – наиболее частая травма у профессиональных спортсменов, занимающихся прыжками с вышки и просто любителей прыгать в воду с высоты.
Аналогичная ситуация наблюдается среди парашютистов, но при неправильном приземлении у них чаще страдает поясничный отдел.
Но компрессионный перелом позвоночника может быть также последствием дорожно-транспортного происшествия, поднятия тяжестей и любой другой травмы или нагрузки, особенно при наличии факторов, предрасполагающих к перелому.
Факторы риска
При разговоре о причинах компрессионного перелома позвоночника, упоминается только прямое воздействие на позвоночный столб, в результате чего разрушаются позвонки. Но нередко причиной повреждения становится неспособность позвоночника компенсировать чрезмерные нагрузки из-за слабости одного или нескольких позвонков.
К такому состоянию, когда в позвоночном столбе появляются «слабые звенья», приводят следующие факторы:
-
 остеопороз, по причине которого костные ткани теряют плотность и способность выдерживать нагрузки;
остеопороз, по причине которого костные ткани теряют плотность и способность выдерживать нагрузки; - злокачественные новообразования в позвоночнике или любом органе, с метастазами в позвоночный столб;
- травмы позвоночника в прошлом;
- повреждение одного или нескольких позвонков;
- возраст старше 50 лет;
- недостаточная масса тела;
- мышечная дистрофия;
- кифоз, сколиоз.
Симптомы
Симптомы, которыми проявляются компрессионные переломы позвоночника, способны значительно различаться от пациента к пациенту.
Например, в ряде исследований установлено, что 30% случаев жалоб пожилых людей на боль в спине обусловлено незначительными компрессионными переломами – единичными или множественными. С другой стороны, при тяжелых травмах боль в поврежденном отделе позвоночника описывается больными как «невыносимая» и «мучительная». 
Таким образом, болевой синдром может колебаться от болезненности и дискомфорта, возникающих только после физических нагрузок, до сильнейшей боли, начинающейся в момент травмы и устраняющейся только с помощью медикаментозных средств.
Кроме этого, у компрессионного перелома могут быть следующие проявления:
- дыхательные нарушения (неспособность сделать полный вдох, ощущение прерывистости вдоха и выдоха, возможная временная остановка дыхания);
- мышечная слабость различной степени – от неспособности сжать пальцы в кулак до полного отсутствия двигательной активности;
- онемение и покалывание в конечностях;
- неврологические симптомы (тошнота, головокружение, рвота, помрачение сознания, недержание мочи и кала, и пр.) могут свидетельствовать о тяжелых повреждениях в позвоночнике с ущемлением нервных корешков и сужении спинномозгового канала.
Оказание первой доврачебной помощи
Правильное оказание первой доврачебной помощи при компрессионном переломе позвоночника позволяет предупредить ухудшение состояния больного, а в некоторых случаях может даже спасти ему жизнь. 
При любом несчастном случае или травме, предположительно повлекшей за собой компрессионный перелом позвоночника (с наличием одного или нескольких симптомов, характерных для этого повреждения), необходимо предпринять следующие действия:
- Придать позвоночнику ровное положение и обездвижить его. Вне зависимости от того, в каком отделе произошел перелом, движения позвонков в других отделах могут вызвать смещение в поврежденном участке. Для иммобилизации нужно положить пострадавшего на ровную жесткую поверхность (несколько соединенных между собой досок, дверь, снятая с петель и пр.) лицом вверх и зафиксировать больного на ней с помощью бинтов, лоскутов ткани и любых других подходящих для этого средств. Важно, чтобы импровизированные носилки были длиной в человеческий рост, и голова больного была также неподвижной во время транспортировки.
- Зафиксировать шею в неподвижном состоянии с помощью в несколько раз сложенного картона, обернутого тканью. Такой «воротник» не позволит совершать движения головой и предупредит повреждения шейного отдела позвоночника.
Нельзя:
- перекладывать больного на импровизированные носилки, взяв его за руки и ноги. Необходимо поддерживать человека за плечи, голову, поясницу и бедра;
- давать пострадавшему какое-либо питье, еду или лекарственные препараты, принимаемые внутрь. При повреждениях позвоночника могут развиваться нарушения акта глотания, что влечет за собой риск аспирации и удушья;
- транспортировать пострадавшего в положении сидя, пытаться ставить его на ноги и предпринимать любые другие действия, вызывающие нагрузку на позвоночный столб.
Диагностика
Диагностика компрессионного перелома основывается на сборе анамнеза (выяснении обстоятельств, при котором произошло повреждение позвоночного столба) и инструментальном исследовании.
Рентгенография назначается для выявления компрессионного перелома и оценки того, насколько позвонок потерял в высоте. Уменьшение высоты позвонка на треть и менее классифицируется как перелом I степени, на ½ – как перелом II степени.
МРТ предназначена для выявления повреждений мягких тканей и нервных окончаний. 
Миелография показана для оценки состояния спинного мозга в участке, подвергшемуся травме.
Параллельно с инструментальными методами диагностики назначается комплексное обследование у невропатолога, который определяет состояние центральной и периферической нервной системы, реакции на различные раздражители (световые, тактильные и пр.) для выявления возможных нарушений, требующих коррекции лечения или его дополнения другими процедурами и лекарственными средствами.
Лечение
В зависимости от степени повреждения позвоночного столба и наличия/отсутствия сопутствующих осложнений, могут быть показаны следующие комбинации лечения:
- медикаментозное и физиотерапевтическое;
- медикаментозное и ортопедическое;
- медикаментозное, хирургическое и ортопедическое.

При выборе любого из методов лечения в обязательном порядке назначается снижение активности (вплоть до продолжительного соблюдения постельного режима) и сон /отдых на ортопедических поверхностях с регулируемой жесткостью и углом наклона.
Медикаментозное лечение
Медикаментозное лечение незначительных компрессионных переломов позвоночника включает в себя купирование болевого синдрома обезболивающими препаратами и, при необходимости, назначение вспомогательных веществ (витаминов, микроэлементов, хондропротекторов) с целью улучшить кровоснабжение травмированного участка и ускорить его заживление.
При тяжелых травмах с повреждением близлежащих структур (нервных корешков, сосудов, мышц) могут назначаться: 
- препараты, оказывающие восстанавливающее действие на центральную нервную систему (Церебролизин, Церебролизат, Цераксон и пр.);
- мочегонные средства, способствующие устранению отеков в травмированной области и снижению артериального давления (Фуросемид, Циклопентиазид и пр.);
- антибактериальные и противовоспалительные препараты, снижающие риск вторичного инфицирования в области перелома.
Физиотерапия и ЛФК
Физиотерапия и лечебная физкультура назначаются только лечащим врачом, который регулярно оценивает прогресс в сращивании и заживлении травмированных тканей.
При незначительных переломах физиотерапия и ЛФК могут быть назначены спустя 6-8 недель после травмы, при условии отсутствия рисков. Эти методы лечения способствуют более быстрому и полноценному восстановлению костных и мышечных тканей за счет улучшения в них кровоснабжения и стимуляции мышечного тонуса.
Важно: даже самые незначительные физические нагрузки, не рекомендованные врачом, могут значительно ухудшить состояние больного и привести к серьезным осложнениям, вплоть до полной потери двигательной активности. Это же относится к любым процедурам, оказывающим тепловое воздействие на ткани тела.
Ортопедическое лечение
Наиболее эффективным методом лечения данной травмы является фиксация позвоночного столба в физиологически правильном положении и максимальное снижение осевой нагрузки на травмированные позвонки.
 Ношение ортопедического корсета полностью соответствует этим условиям. Специально изготовленные корсетные устройства берут на себя значительную часть нагрузок, разгружая таким образом позвоночник.
Ношение ортопедического корсета полностью соответствует этим условиям. Специально изготовленные корсетные устройства берут на себя значительную часть нагрузок, разгружая таким образом позвоночник.
Продолжительность и регулярность ношения корсета зависит от степени повреждений: некоторым больным назначается ношения устройства только в тех случаях, когда необходимо пройти определенное расстояние или принять положение сидя. Другим может быть показано круглосуточное ношение корсета, на протяжении нескольких недель или месяцев.
Хирургические методы лечения
Хирургическое вмешательство показано в следующих случаях:
- боковая нестабильность позвонков (их «выпадение» в сторону);
- осевая нестабильность позвонков (их вращение вокруг собственной оси);
- наличие неврологических нарушений или высокий риск их возникновения.
В большинстве случаев используются такие хирургические техники:
- декомпрессия (извлечение из позвоночного столба костных фрагментов, препятствующих нормальному функционированию нервных корешков и спинного мозга);
- имплантация (внедрение в поврежденные позвонки специальных металлических имплантатов, обездвиживающих и стабилизирующих их) ;
- вертебропластика (введение в тело поврежденного позвонка медицинского цементного раствора, который не позволяет позвонку дальше разрушаться);
- кифопластика (введение в тело позвонка специальной капсулы, которая при нагнетании в нее воздуха увеличивается в объеме и «поднимает» позвонок. После этого в освободившуюся полость заливается медицинский цемент, фиксирующий высоту позвонка).

Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Получить книгу
Источник
