Травма нерва при переломе челюсти
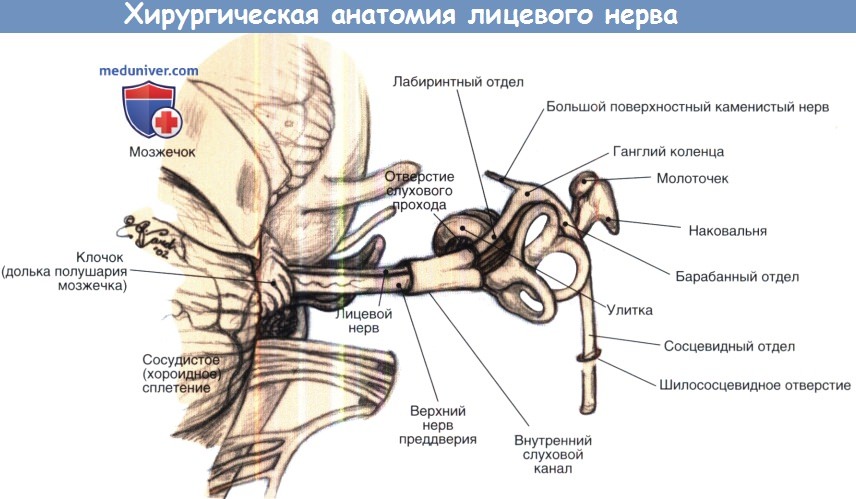
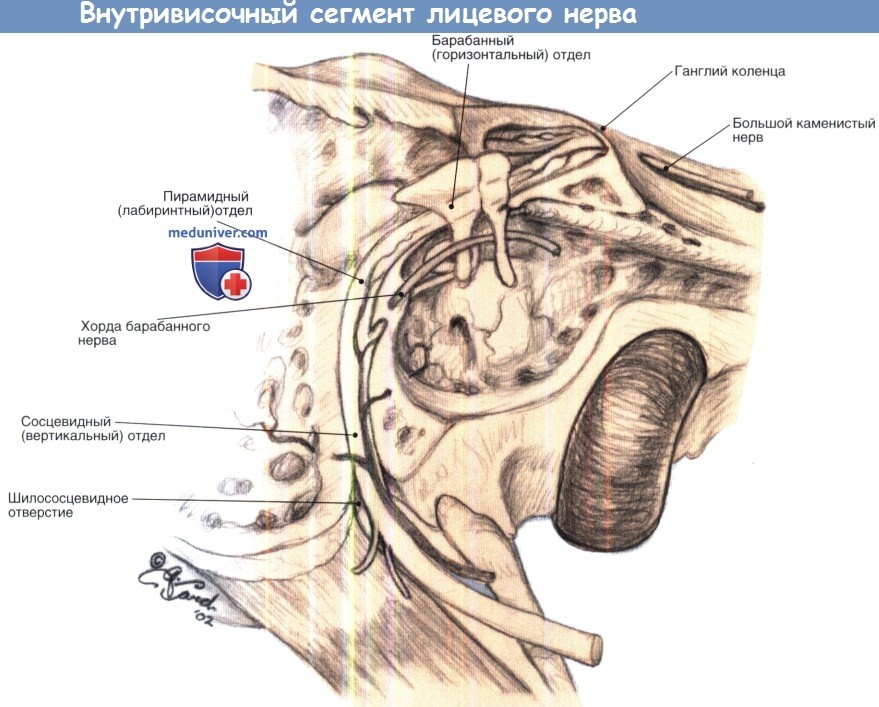
Лечение травматического повреждения лицевого нерваНаиболее частыми причинами повреждения лицевого нерва являются переломы височной кости, тупая или проникающая травма головы и шеи, ятрогенная операционная травма. Наиболее частыми причинами таких травм являются дорожно-транспортные происшествия, хотя в последние годы в связи с использованием ремней и подушек безопасности частота повреждения лицевого нерва при дорожно-транспортных происшествиях значительно уменьшилась. Лечение травматических повреждений лицевого нерва во многом основано на тех же принципах, что и при параличе Белла. После тщательного сбора анамнеза и объективного обследования больным выполняется аудиометрия и электродиагностическое тестирование. Дополнительно проводятся рентгенологические исследования (КТ височных костей — тонкие срезы в аксиальной и коронарной проекциях в костном окне), позволяющие установить места перелома височной кости, которые могут быть множественными; к сожалению, точно установить место повреждения не всегда возможно. Экспериментальные исследования на животных показали, что необходимость в хирургическом лечении при травматическом повреждении лицевого нерва возникает в том случае, если перерождение нерва достигает 90% или более в течение одной недели после травмы. К тому же время от начала паралича дает определенную предпосылку для понимания предположительного механизма травмы; так, отдаленный паралич чаще всего отражает отек нерва вследствие травмы или реактивации вирусной инфекции, а мгновенный паралич происходит чаще всего от разрыва нерва или сдавления, к примеру, костным отломком. В некоторых случаях, когда пациент поступает в бессознательном состоянии, установить срок возникновения паралича бывает невозможно. Электродиагностическое тестирование можно проводить и в бессознательном состоянии в тех случаях, когда спустя 72 часа после травмы имеется подозрение на наличие травматического паралича лицевого нерва и валлеровского перерождения. Из-за отсутствия асимметрии лица в редких случаях двухсторонний паралич не обнаруживается. Переломы височной кости делят на продольные (вдоль оси пирамиды височной кости), поперечные (под прямым углом к пирамиде височной кости) или смешанные/сложные/косые. Травмы височной или теменной области черепа приводят чаще всего к продольным переломам пирамиды, которые встречаются в 90% среди всех переломов височной кости. При этих переломах наблюдается кондуктивная тугоухость, связанная со смещением барабанной перепонки и барабанной полости и гематотимпанумом. Лицевой нерв повреждается в 20-25% случаев при продольных переломах, обычно это происходит в преганглионарной зоне, в которой ствол нерва может быть разорван, может быть нарушена целостность оболочки нерва, либо нерв может быть растянут.
Травма затылочной области чаще приводит к поперечному перелому пирамиды височной кости, который встречается приблизительно в 10% наблюдений. Манифестацией поперечного перелома являются сенсоневральная тугоухость и вестибулярные расстройства, связанные с повреждением капсулы костного лабиринта или ВСП. Несмотря на то, что эти переломы встречаются реже продольных, они довольно часто, приблизительно в 50% случаев, приводят к повреждению лицевого нерва. При поперечных переломах лицевой нерв обычно повреждается в лабиринтном сегменте. Чаще всего травматическое повреждение лицевого нерва требует диагностической операции и восстановления нерва. Как будет обсуждено ниже, при восстановлении нерва чаще всего используется трансплантат нерва, хотя при поврежденной височной кости это будет особенно трудно. Хирургический доступ определяется размерами поврежденной части лицевого нерва и степенью остаточного слуха. Потенциальные хирургические доступы включают транслабиринтный, трансканальный, трансмастоидальный и доступ через среднюю черепную ямку (который может быть использован самостоятельно или комбинированно). В тех случаях когда лицевой паралич развивается стремительно в результате экстратемпоральной травмы лицевого нерва (разрыв), восстановление должно быть выполнено в течение 72 часов от момента повреждения, учитывая электрофизиологиче-ское определение функции дистальных сегментов до проявления валлеровского перерождения. При наличии полного лицевого паралича, связанного с переломом или травмой височной кости, электрофизиологическое исследование должно проводиться спустя 72 часа, и решение о хирургическом вмешательстве должно основываться на вышеупомянутых критериях. При возможности, диагностическая операция и восстановление проводятся в пределах первой недели повреждения до образования грануляций и рубцевания, которые будут препятствовать адекватному восстановлению нерва. Только в случаях полного лицевого паралича, связанного с переломом фаллопиевого канала и разрывом нерва, отчетливо видимым на КТ, показано хирургическое вмешательство без предшествующей первичной электрофизиологической диагностики. Во многих случаях при повреждении лицевого нерва, связанного с тупой травмой височной кости, паралич может быть не распознан и не подтвержден в течение нескольких дней при наличии травм головного мозга или других повреждений, требующих интубации и седации пациента. В этих случаях и в случаях отдаленного наступления паралича в результате тупой травмы височной кости для решения вопроса о хирургическом вмешательстве поможет электродиагностическое тестирование. Для определения соответствующей тактики в таких случаях многие хирурги используют диагностические критерии, предназначенные для паралича Белла. Хирургическая декомпрессия всех вовлеченных при переломе височной кости сегментов нерва должна быть выполнена посредством доступов через среднюю черепную ямку, трансмастоидальным или транслабиринтным доступом (в случаях отсутствия слуха). Когда рентгенологически не удается идентифицировать участок поврежденного нерва, хирургическое вмешательство преследует цель выполнить минимальную декомпрессию лабиринтного сегмента лицевого нерва с последующем решением вопроса о тотальной декомпрессии. Ятрогенное повреждение лицевого нерва может произойти даже в руках высококвалифицированного отохирурга и при отсутствии прямой травмы. К примеру, термическое повреждение лицевого нерва может произойти вследствие перегрева при неадекватной ирригации в случае использования алмазного бора при сверлении. Аналогично, при удалении патологических образований (холестеатомы, опухоли, грануляционной ткани), прилежащих к лицевому нерву, может быть нарушено его кровоснабжение, и в результате ишемии наступит временный паралич. При хирургии среднего уха наиболее частым местом повреждения является барабанный сегмент, так как именно здесь чаще всего встречаются дегисценции в стенке фаллопиева канала.
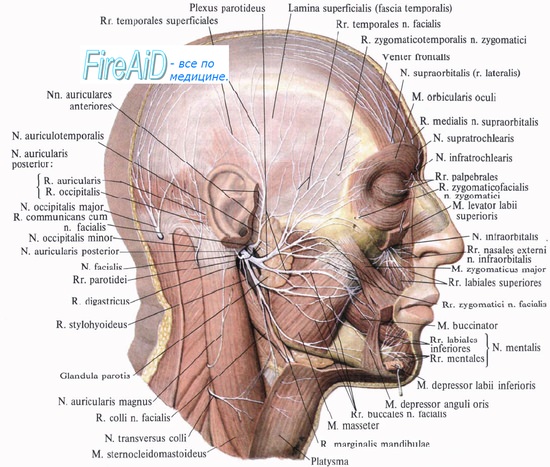
Во время операции на сосцевидном отростке лицевой нерв повреждается чаще всего в области второго колена. Существует несколько факторов, способствующих ятрогенному повреждению лицевого нерва. Это, прежде всего, технические погрешности хирурга и недостаточное знание анатомии этой области. В некоторых случаях повреждение лицевого нерва может являться результатом врожденных пороков развития, таких как дегисценция или дупликатура. Кроме этого, рубцовые изменения после перенесенной операции на ухе или эрозирование стенки фаллопиевого канала с вовлечением нерва вследствие патологического процесса (например, холестеатомы) могут приводить к тому, что нерв становится более уязвимым. Тактика ведения случаев ятрогенного паралича лицевого нерва полностью зависит от добросовестности хирурга. Если больной пробуждается после операции на среднем ухе или сосцевидном отростке с внезапным парезом лицевого нерва, ему необходимо уделить безотлагательное внимание. Часто лицевой парез бывает вызван временным действием местной анестезии и полностью проходит спустя несколько часов после операции. Если имеется смещение или ослабление мастоидальной повязки или тампонады канала, то в этих случаях возможно воздействие на обнаженный нерв либо силы избыточного давления, либо травмирующей силы. В случае, если лицевой паралич не проходит спустя несколько часов, хирургу необходимо решить, мог ли нерв быть поврежден во время операции. Если имеются какие-либо сомнения и паралич не проходит, должна быть выполнена диагностическая ревизия. В тех случаях, когда во время операции хирург выделял лицевой нерв и имеется уверенность, что нерв интактен, паралич, вероятнее всего, связан с отеком. Лечение в этом случае включает в себя назначение кортикостероидов, электродиагностическое тестирование и ряд последовательных объективных обследований. Некоторые хирурги рекомендуют наблюдение и серийную ЭНОГ в течении первых трех послеоперационных суток. Только при перерождении нерва более чем на 90% необходимо произвести ревизию. Если обнаруживается разрыв ствола нерва более чем на 50% диаметра, необходимо иссечь поврежденный фрагмент нерва и наложить анастомоз «конец в конец» или воспользоваться трансплантатом нервного ствола. Аналогично следует поступить, если разрыв лицевого нерва был обнаружен во время операции и пересечено более 50% нерва. При повреждении менее 50% нерва должны быть предприняты непрямые методы воздействия; однако декомпрессия фаллопиева канала должна проводиться на один см проксимальнее и дистальнее от места повреждения, предполагая, что отек в месте заживления будет нарастать. Во всех случаях ятрогенного паралича лицевого нерва для определения дальнейшей тактики введения предусмотрительно проконсультироваться с опытными коллегами в области хирургии уха. Любое хирургическое вмешательство на лицевом нерве или вблизи ствола нерва может привести к его повреждению. В этих случаях использование интраоперационного нейрофизиологического мониторинга (ЭМГ) лицевого нерва очень важно для профилактики его повреждений. Во время операции монитор в реальном времени постоянно информирует операционную бригаду звуковыми и визуальными сигналами о состоянии лицевого нерва. Учитывая, что монитор не функционирует во время использования электрокаутера, операционное поле покрывается пластиковой пленкой таким образом, чтобы половина лица осталась обозрима операционной сестре для наблюдения за движениями мышц лица в дополнение к электрофизиологическому монитору. Во время вмешательства на основании черепа (например, удаление опухолей в мостомозжечковом углу, к примеру, вестибулярной шванномы) лицевой нерв повреждается очень легко, особенно при опухолях больших размеров и при прорастании нерва опухолью. Хотя нейрофизиологический мониторинг лицевого нерва является стандартом помощи при нейрохирургии основании черепа, ряд исследований показал, что мониторинг лицевого нерва и при хирургии барабанно-сосцевидной области может помочь избежать интраоперационного повреждения лицевого нерва. Хотя мониторинг и не может заменить опыт, полученный в результате тренировок в лабораториях на блоках височных костей или в операционной, но может быть чрезвычайно полезным для хирургов всех уровней. Мониторинг предназначен для идентификации и определения местоположения лицевого нерва, определения щадящего пути выделения и высверливания и минимизации раздражения нерва вследствие прямой травмы его ствола или растяжения. Мониторинг можно также использовать для обнаружения места блока нервной проводимости при остром лицевом параличе: блок должен находиться между участком ствола нерва, который отвечает на электрическую стимуляцию и участком, который уже не отвечает.
Электрическая стимуляция нерва после завершения операции позволяет убедиться в сохранении его целостности. Ряд исследований показал, что интраоперационное измерение СМПД коррелирует с послеоперационной функцией лицевого нерва, например, после удаления вестибулярной шванномы. Медленно проявляющийся лицевой парез или паралич после отологических или нейроотологических операций (отсроченный лицевой паралич) является хорошо описанным феноменом, часто встречающимся вследствие вирусной реактивации в пределах узла коленца в результате хирургического вмешательства. Некоторые авторы описывают в своих работах отдаленный лицевой паралич после барабанно-сосцевидной, стремянной, кохлеарной имплантации, рассечения вестибулярного нерва или операции по поводу невриномы слухового нерва. Чаще всего отдаленный лицевой паралич наблюдается после операции по поводу невриномы слухового нерва (2,2-29% всех случаев), также описаны случаи после вестибулярной нейрэктомии (0-18%), стапедэктомии/стапедотомии (0,5-1%), операции на эндолимфатическом мешке (1%), кохлеарной имплантации (0,4-0,7%) и хирургии барабанно-сосцевидной области (0,38-1,4%). Типично протекающий отдаленный лицевой паралич наблюдается между 3-ми и 12-ми послеоперационными сутками, хотя иногда может проявиться и спустя несколько недель. Ряд авторов в работах, основанных на серологических исследованиях, наряду сданными экспериментальных исследований на животных приходят к выводу, что отдаленный лицевой паралич проявляется следствием реактивации латентной герпес-вирус -ной инфекции в пределах лицевого нерва, при термических или механических манипуляциях во время операции этой области. Большинство пациентов, перенесших отдаленный лицевой паралич, могут рассчитывать на возвращение нормальной или почти нормальной функции (по шкале HBI-II) в пределах одного или двух месяцев, хотя в некоторых случаях восстановление занимает более длительный срок. Некоторые авторы настаивают на использовании антивирусных препаратов для профилактики и лечения отдаленного лицевого паралича после нейроотологических операций, однако принимая во внимание высокую частоту спонтанного восстановления, для определения эффективности данной терапии необходимы проспективные контролируемые клинические исследования. По данным одного исследования, хирургическая профилактическая декомпрессия фаллопиева канала в лабиринтном сегменте в процессе операции по поводу удаления невриномы слухового нерва посредством транслабиринтного доступа и доступа через среднюю черепную ямку продемонстрировала более благоприятный период восстановления в отличие от удаления опухоли без костной декомпрессии, хотя различий в частоте встречаемости отдаленного лицевого паралича выявлено не было. Учебное видео анатомии лицевого нерва и проекции его ветвейПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Лечение поражения лицевого нерва опухолью” Оглавление темы “Патология лицевого нерва.”:
|
Источник
С болями в челюсти стоматологи сталкиваются едва ли не чаще, чем с кариесом и другими заболеваниями зубов. При этом такая боль может быть симптомом целого ряда заболеваний. В этой статье мы рассмотрим наиболее распространенные из них и подробно остановимся на лечении каждого заболевания челюстей.
Содержание:
- Травмы челюсти
- Гнойно-воспалительные заболевания
- Патологии ВНЧС
- Боли при опухолях
- Неврогенные боли
- Неправильный прикус
- Боль при ношении ортодонтических конструкций и протезов
- Часто задаваемые вопросы о лечении челюсти
Травмы челюсти
Практически любые травмы челюсти сопровождаются болевыми ощущениями. Их локализация и выраженность зависит от характера травмы.
Ушиб
Ушиб челюсти – это наиболее безопасная травма. Кость от нее не страдает. При ушибе область верхней или нижней челюсти отекает, начинает сильно болеть, на ней появляется синяк. Симптомы самостоятельно проходят через несколько дней, ускорить заживление можно, если прикладывать к месту ушиба холодные компрессы. Лечение можно осуществить и дома, но лучше все-таки сходить в травмпункт и убедиться, что у вас нет более серьезных повреждений вроде трещин или перелома.
Ушиб челюсти
Вывих нижней челюсти
Вывих нижней челюсти обычно случается из-за резкого открывания рта, либо у людей, которые имеют суставные заболевания. При вывихе человек испытывает резкую боль, а рот фиксируется в открытом положении так, что закрыть его почти невозможно. При этом человек не в состоянии объяснить, что с ним произошло, так как речь полностью нарушается. По открытому рту травматологи и диагностируют вывих. Вывих быстро вправляется в травмпункте, после чего пациента направляют на рентген для исключения более серьезных травм.
Справа – вывих нижней челюсти
Перелом челюсти
Перелом – это серьезная травма, возникающая из-за сильного воздействия на челюсть. Для нее характерна острая боль, отек и кровоизлияние. При попытке движения челюстью боль усиливается. Переломы бывают разными, в том числе со смещением. Особенно опасны переломы верхней челюсти, а если наблюдается кровоизлияние вокруг глазниц или выделения из ушей, то есть все основания подозревать перелом основания черепа. В этом случае вызывать скорую нужно как можно быстрее.
Перелом верхней челюсти
ВАЖНО: Для лечения перелома на челюсть накладывается фиксирующая повязка. При смещении костей или их раздроблении может потребоваться хирургическое вмешательство. Перелом основания черепа лечат только в стационаре.
Гнойно-воспалительные заболевания
Остеомиелит
Эта инфекция весьма опасна, так как способна со временем поразить всю костную систему человека. Остеомиелит может возникнуть из-за травмы челюсти, попасть в челюстные ткани через кровь, либо, что бывает чаще всего, развиться из-за поражения зуба или осложнения стоматита. Нередко остеомиелит развивается после удаления зуба при занесении в лунку инфекции.
Остеомелит
Остеомиелит проявляется болями в челюсти, головными болями, повышением температуры, отеком слизистой полости рта и носа.
Лечение остеомиелита должно быть системным. Необходимо вылечить проблемный зуб или устранить очаг инфекции в организме. Затем вскрывается очаг остеомиелита, и при необходимости костная ткань восстанавливается при помощи специальных костных материалов. Все это обязательно сопровождается приемом антибиотиков и противовоспалительных препаратов.
Абсцессы и флегмоны
Эти гнойные патологии обычно поражают мягкие ткани дна ротовой полости, под языком. По симптомам они похожи на остеомиелит – возникает резкая боль в челюсти, повышается температура. Флегмоны и абсцессы необходимо вскрывать в кабинете хирурга. После вскрытия пациенту прописывают антибиотики.
Патологии ВНЧС
Существует несколько наиболее распространенных патологий височно-нижнечелюстного сустава:
- Артрит – воспалительное заболевание сустава;
- Артроз – хроническое воспаление;
- Вывих головки сустава;
- Анкилоз – сращение костей и ограничение подвижности;
- Нарушение функций нижней челюсти;
- Невралгия.
Для лечения челюстного сустава тоже применяются различные методы. Практически всегда дисфункцию ВНЧС удается устранить терапевтическими мероприятиями – приемом медикаментов, отказом от твердой пищи, лечебной гимнастикой и релаксационными техниками. В тяжелых случаях назначается применение надкусочной шины. Возможно потребуется коррекция прикуса. Но если терапия не дала результата, то потребуется хирургическое лечение:
- Минимально инвазивные вмешательства. Проводятся под местным обезболиванием. Сюда относится промывание ВНЧС через большие иглы. Промывание устраняет тонкие рубцы и вымывает из сустава воспаленные клетки. Только если промывание сустава не дает эффекта, назначают более серьезное лечение;
- Артроскопия. При данной процедуре в верхний отдел ВНЧС через проколы вводят камеры и небольшие хирургические инструменты, что позволяет удалить спайки и сгладить пораженные поверхности сустава. Также таким образом можно вернуть на место суставный диск;
- Если неинвазивное и консервативное лечение не дает результатов, то может потребоваться открытая операция. Доступ к суставу открывается либо сзади, либо спереди, а врач замечает измененные или пораженные компоненты сустава искусственными или собственными тканями. Также может проводиться удаление переднего суставного бугорка;
- Если при опухоли или сильном разрушении требуется удалить головку сустава, то после этого ее необходимо будет спротезировать. Для этого для пациента изготавливают индивидуальный искусственный протез.
Боли при опухолях
Опухоли челюстей – это достаточно распространенная проблема. Опухоли делятся на две большие группы – злокачественные и доброкачественные.
Доброкачественные опухоли
- Остеоидная остеома – медленно растущая опухоль, проявляющаяся только острыми болями по ночам. Со временем она разрастается так, что вызывает асимметрию лица;
- Остеобластокластома – сначала проявляется несильными ноющими болями, которые постепенно становятся интенсивнее. У пациента повышается температура, на лице возникает свищ, а на деснах – бледно-розовая опухоль. Боль усиливается при жевании;
- Адамантинома – опухоль, быстро увеличивающаяся в размерах и нарушающая процесс жевания из-за утолщения челюсти. Позже возникает резкая боль.
Как правило, доброкачественные опухоли следует удалять хирургически, особенно если они вызывают дискомфорт и быстро разрастаются.
Злокачественные опухоли
- Рак. Он развивается не в челюсти, а в слизистой или коже. Мягкие ткани вокруг челюсти быстро поражаются, из-за чего зубы расшатываются и выпадают. Сначала неинтенсивные, со временем боли заметно усиливаются;
- Саркома – стремительно растущая опухоль соединительной ткани. Для нее характерны интенсивные стреляющие боли. На начальной стадии болей может не быть, а чувствительность слизистых и кожи заметно понижается;
- Остеогенная саркома – опухоль, развивающаяся в костной ткани нижней челюсти. При ощупывании слабая боль усиливается и переходит на все лицо.
ВАЖНО: Злокачественные опухоли по симптомам часто похожи на доброкачественные, поэтому любое удаленное новообразование нужно анализировать на предмет озлокачествления.
Злокачественные опухоли лечатся хирургически, а также с применением химио- и лучевой терапии.
Неврогенные боли
Иногда боли в челюсти имеют неврогенное происхождение, то есть из-за поражения нервов боль отдает в челюстную область. Боли в челюсти могу возникнуть из-за:
- Невралгии тройничного нерва, который иннервирует все лицо. Челюсть начинает болеть, если поражает нижняя ветвь нерва. Боль сильная, резкая, отдает в челюсть, возникает обычно по ночам. Нерв чаще всего поражается с одной стороны, так что и болит только одна половина челюсти. Назад челюсти боль не распространяется;
- Невралгии гортанного нерва. Боль при этом возникает под нижней челюсти, тоже с одной стороны, иногда распространяется на область грудной клетки. Иногда боль сопровождается икотой и слюнотечением;
- Невралгии языкоглоточного нерва. Эта патология встречается редко. Боли возникают в языке, а затем отдают в гортань, глотку и нижнюю челюсть. Боль становится интенсивнее при приеме пищи и разговорах.
Лечение челюсти при невралгиях обычно проводится медицинскими препаратами, снимающими воспаление с нервов. Если терапевтическое лечение оказывается неэффективным, то показано хирургическое пресечение нервов.
Неправильный прикус
Боли в челюсти могут возникать из-за неправильного прикуса, особенно если патология значительная. Как правило, это легко определяется стоматологом на первом же приеме. Единственный вариант лечения челюсти в этом случае – исправление прикуса.
Виды прикуса
Боль при ношении ортодонтических конструкций и протезов
Если пациент носит брекеты или съемные протезы, то первое время в челюсти могут возникать боли. Обычно привыкание к таким конструкциям происходит за пару недель, и дискомфорт в виде боли проходит. Лечение нижней или верхней челюсти при этом обычно не назначается.
ВАЖНО: Если же боль продолжает вас беспокоить, то следует обратиться к вашему лечащему врачу – возможно, нужно скорректировать протез или ослабить давление брекетов.
Часто задаваемые вопросы о лечении челюсти
Вопрос: Можно ли вылечить челюсть дома самостоятельно?
Ответ: Практически никогда нельзя. Проблемы с челюстью обязательно требуют вмешательства профессионала, так как зачастую лечатся только путем хирургических вмешательств или физиотерапии.
Вопрос: Как самому отличить вывих от перелома нижней челюсти?
Ответ: При вывихе человек обычно не может закрыть рот, а при переломе наоборот, попытки открытия рта причиняют сильную боль.
Вопрос: Можно ли самостоятельно вправить вывих другому человеку?
Ответ: Только если у вас есть необходимые навыки и вы уверены в себе! Лучше обратиться в травмпункт, где это сделает профессионал. Кроме того, после вывиха может потребоваться дополнительная терапия, так что лучше сразу пойти к врачу.
Вопрос: Опасно ли, если челюсть не болит, но часто щелкает?
Ответ: Скорее всего, у вас какие-то проблемы с ВНЧС, которые в будущем могут стать серьезнее. Лучше все-таки посетить стоматолога, так как к щелчкам может быстро присоединиться боль.
Вопрос: Чем опасны гнойно-воспалительные заболевания челюстей?
Ответ: Помимо болей и расшатывания зубов они могут вызвать проникновение инфекции по всему организму, ухудшение общего самочувствия, а в самых запущенных случаях – летальный исход.
Автор статьи: Рожкова Алина
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности:
Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Посмотрите стоматологии Москвы
Источник