Техника иммобилизации при переломе лодыжек

1)Согнуть конец шины (длиной 80 см) на расстоянии 20-25 см под углом 900;
2)Отмоделировать шину под изгибы в области икроножной мышцы и пятки;
3)Прибинтовать шину, подложив под костные выступы вату;
Примечание:при тяжелых переломах лодыжек, когда возникает опасность бокового смещения стопы, целесообразно использовать для иммобилизации три шины: одна – по задней поверхности и две другие по внутренней и наружной поверхностям голени.
4. Техника иммобилизации шиной Крамера при переломах костей голени и стопы:
1)Предварительно изогнуть конец шины длиной 120 см под углом 900и выполнить изгиб соответственно под выпуклость икроножной мышцы и пятки;
2)Уложить шину по задней поверхности выпрямленной в коленном суставе нижней конечности и по подошвенной поверхности стопы;
3)Дополнительно по одной шине наложить с наружной и внутренней сторон конечности;
4)В области костных выступов под шину подложить ватные прокладки;
5)Прибинтовать шины к конечности;
6)Конечность вместе с шиной подвесить на косынке.
|
|
5. Техника иммобилизации шинами Крамера при переломах бедра:
1)Связать две шины (длиной 120 см) вместе по длине;
2)Изогнуть нижний конец спаренной шины на расстоянии 10-15 см от конца;
3)Приложить выполненную удлиненную шину к наружной поверхности поврежденной конечности и к боковой поверхности туловища до подмышечной впадины;
4)Приложить вторую шину по внутренней поверхности бедра (от промежности до пятки);
5)Отмоделировать третью шину так, чтобы имелось углубление для пятки, икроножной группы мышц и небольшой угол сгибания в коленном суставе, после этого согнуть дистальный конец шины на расстоянии 25-30 см от края под углом 900;
6)Приложить последнюю отмоделированную шину к задней поверхности поврежденной конечности;
7)Уложенные на конечность шины укрепить бинтовой повязкой.
6. Техника иммобилизации шиной Дитерихса при переломе бедра:
1)Раздвинуть бранши шины на такую длину, чтобы наружная половина, упираясь верхним костылем в подмышечную впадину, а внутренняя – в промежность пострадавшего, выступая за край подошвы на 10-12 см;
2)Фиксировать достигнутое положение браншей, вставив шпенек одной половины каждой бранши в соответствующее отверстие другой половины;
3)К внутренней поверхности обеих половин шины, промежностному и подмышечному костылям прибинтовать ватные прокладки;
4)Внутреннюю и наружную половины шины нижними концами провести через проволочные скобы подстопника;
5)Подстопник фиксировать к подошвенной поверхности обуви;
6)Обе половины шины приложить и фиксировать к боковым поверхностям туловища и конечности специальными лямками;
Примечание:С целью устранения провисания, лучшей иммобилизации и создания некоторого сгибания (50-100) в коленном суставе по задней поверхности конечности можно уложить отмоделированную обернутую ватой лестничную шину;
7)Через отверстие в нижней поперечной перекладине наружной половины шины пропустить закрутку;
8)Осторожно потягивая за стопу и закручивая закрутку произвести вытяжение конечности до тех пор, пока ось поврежденной конечности не будет исправлена, а костыли не упрутся в пах и подмышечную впадину;
9)Циркулярными ходами бинта окончательно фиксировать шину к туловищу и конечности.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Перелом голеностопа – это повреждение костей и связок сустава. Перелом лодыжки – частая (20% случаев), тяжелая травма, способная привести к полному обездвиживанию.
Основные симптомы перелома: отек, боль при прикосновении и попытке движения, невозможность наступить на стопу.
Переломы разделяют на 2 основные группы по причинам:
- травматические – прямые удары при прыжках, падениях, сдавления механизмами или тяжелыми предметами при несчастных случаях;
- патологические – повреждения костной ткани при заболеваниях остеомиелитом, остеопорозом, туберкулезом костей, опухолевых поражениях.
В зависимости от тяжести:
- без смещения или со смещением костных отломков;
- закрытые или открытые.
К группе риска относятся люди, ведущие малоподвижный образ жизни, имеющие избыточную массу тела, женщины, носящие обувь на высоком, неустойчивом каблуке, спортсмены.
Последствиями неправильного сращения костей сустава могут стать хронические боли, повторные переломы, инвалидизация. Поэтому особенно важным становится выбор ортеза для лечения и реабилитации.
Виды фиксаторов
Эластичные – в лечении переломов не используются, могут применяться в реабилитационном периоде после сращения костных отломков, в качестве профилактического средства.
Эластичные ортезы (бандажи) изготовлены из плотных, рельефных тканей. Обладают компрессионным, поддерживающим, массажным, согревающим эффектом. Поскольку тканевые бандажи довольно тонкие, их можно носить с обувью, они незаметны под одеждой.
Полужесткие – предназначены для частичного ограничения подвижности, предотвращения повреждений при нагрузках. Их конструкция предусматривает пластиковые или металлические ребра жесткости. Фиксируются с помощью шнурков, липучек, молний. Ношение полужесткого ортеза требует открытой обуви или на 1-2 размера больше обычного.
Жесткие – заменяют гипсовую повязку. Используются в лечение переломов любой степени тяжести. Применяются в случаях травм со смещением, после оперативного вмешательства. Обычно жесткие ортезы имеют вид сапога, полностью закрывающего стопу и голень до колена. Изготавливаются из пластика или металла с эластичными вставками, тканевым внутренним слоем. Система застежек и ремней обеспечивает фиксацию на конечности. Такой ортез не предусматривает ношение обуви, но при необходимости ее можно использовать.
К жестким ортезам относятся изделия из низкотемпературного пластика ORDEKT. Они прочно фиксируют сустав, не меняют своей формы в течение всего периода использования. Пластиковые ортезы полноценно заменяют гипсовую повязку, при этом легко накладываются, имеют короткий период застывания.
Порядок наложения
- Поместить в емкость с горячей водой или разогреть на водяной бане до 65 градусов. Пластик станет эластичным, способным принять форму конечности.
- Расположить ортез на полотенце на горизонтальной поверхности, протереть его сверху от воды. Дать остыть до 40 градусов (это занимает 5-10 секунд), чтобы исключить ожог кожи.
- Зафиксировать изделие на конечности, располагая от верхней трети голени до пальцев стопы. В районе пятки следует немного растянуть ортез, чтобы придать ему анатомическую форму. Застегнуть молнию, дождаться полного остывания.
Термопластиковый ортез ORDEKT моделируется индивидуально, с учетом физиологических особенностей пациента. Он может быть растянут на более широких или отечных участках ноги. Память формы пластика позволяет перемоделировать изделие после спадения отека или в случае изменения полноты конечности. Для этого следует снять ортез, снова нагреть его и повторить процедуру наложения.
Внимание! Наложение, снятие, коррекция ортеза должны проводиться только врачом.
Показания к применению
Используется при консервативном и хирургическом методах лечения:
- ранняя функциональная терапия при внутрисуставных переломах;
- безоперационное лечение вывихов, переломов;
- иммобилизация при переломах;
- повреждения капсульно-связочного аппарата голеностопного сустава;
- ревматические поражения сустава;
- состояния после эндопротезирования сустава;
- иммобилизация после артролиза;
- в качестве тутора при вялых параличах стопы.
Как действует ортез
Необходимую жесткость и прочность пластик приобретает после полного застывания (8-10 минут). Конструкция полностью повторяет очертания конечности. Исключены неприятные ощущения трения, поскольку под ортезом не остается пустых пространств. Голеностопный сустав находится в неподвижном состоянии, пальцы ноги открыты.
В нагретом состоянии изделие фиксируется с небольшим натяжением, моделируя по контурам конечности. Сращение переломов происходит при полной неподвижности суставов, мышц и связок, исключающей осложнения или смещения. При этом плотное прилегание ортеза не препятствует кровотоку, способствует восстановлению нервной проводимости в области травмы/операции.
Преимущества изделий ORDEKT
- Легко, быстро моделируются, корректируются, снимаются.
- Плотно прилегают без дополнительных подкладок в местах естественных изгибов.
- Прочные и легкие, долго сохраняют форму, не растягиваются, не трескаются, в отличие от традиционных гипсовых повязок.
- Подходят для взрослых и детей. Подобрать необходимый размер вы можете, сверившись с таблицей размеров*.
- Гипоаллергенный термопластик не вызывает раздражения. Перфорация обеспечивает комфорт при ношении, препятствует возникновению пролежней, потертостей, инфицирования кожи.
- Позволяют пациенту совершать гигиенические водные процедуры, купаться в бассейне, море.
- Просты в уходе, незаметны под одеждой. Поскольку ортез имеет малую толщину, его можно носить с обычной обувью, ослабив шнурки ботинок или липучки кроссовок.
- При снятии ортеза не затрагивается волосяной покров, пациент не испытывает неприятных ощущений.
- Доступная цена.
- Не препятствуют рентгенологическим исследованиям.
Получите консультацию по подбору ортеза, заполнив форму обратной связи или по телефону +7 (495) 54-04-754.
Статью проверил Страхов Максим Алексеевич – кандидат медицинских наук, доцент кафедры травматологии-ортопедии и военно-полевой хирургии ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, доцент кафедры травматологии и ортопедии ФГБУ ФНКЦ ФМБА России (г. Москва).
Источник
согнуть конец шины (длиной 80 см) на расстоянии 20-25 см под углом 900;
отмоделировать шину под изгибы в области икроножной мышцы и пятки;
прибинтовать шину, подложив под костные выступы вату;
/Примечание: при тяжелых переломах лодыжек, когда возникает опасность бокового смещения стопы, целесообразно использовать для иммобилизации три шины: одна – по задней поверхности и две другие по внутренней и наружной поверхностям голени/.
4. Техника иммобилизации шиной Крамера при переломах костей голени и стопы:
предварительно изогнуть конец шины длиной 120 см под углом 900 и выполнить изгиб соответственно под выпуклость икроножной мышцы и пятки;
уложить шину по задней поверхности выпрямленной в коленном суставе нижней конечности и по подошвенной поверхности стопы;
дополнительно по одной шине наложить с наружной и внутренней сторон конечности;
в области костных выступов под шину подложить ватные прокладки;
прибинтовать шины к конечности;
конечность вместе с шиной подвесить на косынке.
5. Техника иммобилизации шинами Крамера при переломах бедра:
связать две шины (длиной 120 см) вместе по длине;
изогнуть нижний конец спаренной шины на расстоянии 10-15 см от конца;
приложить выполненную удлиненную шину к наружной поверхности поврежденной конечности и к боковой поверхности туловища до подмышечной впадины;
приложить вторую шину по внутренней поверхности бедра (от промежности до пятки);
отмоделировать третью шину так, чтобы имелось углубление для пятки, икроножной группы мышц и небольшой угол сгибания в коленном суставе, после этого согнуть дистальный конец шины на расстоянии 25-30 см от края под углом 900;
приложить последнюю отмоделированную шину к задней поверхности поврежденной конечности;
уложенные на конечность шины укрепить бинтовой повязкой.
6. Техника иммобилизации шиной Дитерихса при переломе бедра:
раздвинуть бранши шины на такую длину, чтобы наружная половина, упираясь верхним костылем в подмышечную впадину, а внутренняя – в промежность пострадавшего, выступали за край подошвы на 10-12 см;
фиксировать достигнутое положение браншей, вставив шпенек одной половины каждой бранши в соответствующее отверстие другой половины;
к внутренней поверхности обеих половин шины, промежностному и подмышечному костылям прибинтовать ватные прокладки;
внутреннюю и наружную половины шины нижними концами провести через проволочные скобы подстопника;
подстопник фиксировать к подошвенной поверхности обуви;
обе половины шины приложить и фиксировать к боковым поверхностям туловища и конечности специальными лямками;
/Примечание: С целью устранения провисания, лучшей иммобилизации и создания некоторого сгибания (50-100) в коленном суставе по задней поверхности конечности можно уложить отмоделированную обернутую ватой лестничную шину/;
через отверстие в нижней поперечной перекладине наружной половины шины пропустить закрутку;
осторожно потягивая за стопу и закручивая закрутку произвести вытяжение конечности до тех пор, пока ось поврежденной конечности не будет исправлена, а костыли не упрутся в пах и подмышечную впадину;
циркулярными ходами бинта окончательно фиксировать шину к туловищу и конечности.
Соседние файлы в папке Разное
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Записаться

Наиболее частым травматическим повреждением голени является перелом лодыжки. Полное или частичное нарушение целостности костной ткани не только ограничивает двигательную активность и выбивает из привычного жизненного уклада, но и может стать причиной серьезных осложнений. Чтобы избежать неблагоприятных последствий и восстановить здоровье в кратчайшие сроки, требуется правильная организация ортопедического лечения и реабилитации.
Рассказывает специалист ЦМРТ
Дата публикации: 26 Апреля 2021 года
Дата проверки: 28 Апреля 2021 года
Причины перелома лодыжки
Лодыжка – это анатомическая область, расположенная в дистальном отделе голени. 2-х сторонняя костная структура, более известная как наружная (латеральная) и внутренняя (медиальная) щиколотки, является основным стабилизатором голеностопа. Из-за высоких механических нагрузок, приходящихся на голень и стопу, она находится в наиболее уязвимом положении. Спровоцировать перелом лодыжки может:
- удар по внешней или внутренней поверхности ноги
- подворот стопы
- падение с высоты
Самой частой причиной нарушения стабильности голеностопа (около 80%) является перелом наружной лодыжки. Повреждение внутренней щиколотки встречается гораздо реже.
Симптомы перелома лодыжки
Сразу же после травмы в месте нарушения целостности кости возникает сильная боль, не позволяющая встать на пострадавшую ногу. Иногда при однолодыжечных повреждениях пострадавшие могут самостоятельно передвигаться с опорой на пятку.
Очень быстро в области голеностопа развивается локальный отек, появляется гематома и деформация. При пальпации максимальная болезненность ощущается на участке, расположенном на 3-4 см выше верхушки лодыжки. В случае оскольчатых переломов со смещением костных отломков наблюдаются разлитые кровоподтеки, распространяющиеся на тыльную сторону стопы и подошву. Между голенью и дистальным отделом конечности появляется характерный угол, возникает патологическая подвижность, отчетливо слышна костная крепитация (хруст).
Перелом внутренней лодыжки характеризуется более интенсивной болезненностью со стороны медиальной щиколотки, образованной апикальным концом большеберцовой кости. Выраженность клинических проявлений травмы во многом зависит от степени смещения костных отломков и повреждения связочного аппарата.
Классификация
Все переломы щиколоток принято классифицировать с учетом механизма полученной травмы:
- пронационно-абдукционные (чрезмерный поворот стопы наружу)
- супинационно-аддукционные (поворот стопы подошвой кнутри)
- ротационные (чрезмерное подошвенное сгибание)
Переломы могут быть открытыми, закрытыми, изолированными, комбинированными и сочетанными, косыми, поперечными, одно-, двух- и трехлодыжечными. В последнем случае происходит одномоментный перелом медиальной лодыжки, латеральной и края большеберцовой кости.
Диагностика
Для постановки окончательного диагноза используются инструментальные методики:
- рентгенография голеностопа в двух проекциях (оценка состояния отломков кости)
- КТ (выявление рентгенологически не выявленных, скрытых переломов)
- Ангиография (обнаружение травматического разрыва кровеносных сосудов)
- МРТ (детализация повреждения близлежащих мягких тканей)
Самой информативной и безопасной технологией визуализации признана магнитно-резонансная томография. Высокочувствительное исследование становится методом выбора при диагностике сложных и нестабильных переломов лодыжки.
Лечение
Лечение перелома лодыжки может быть консервативным и оперативным. При выборе оптимальной тактики учитываются особенности травмы, возраст, пол пациента, наличие в анамнезе сопутствующих патологий. К консервативным методам относят:
- ручную репозицию отломков
- наложение фиксирующих гипсовых повязок
- иммобилизацию полимерными материалами
- ношение ортопедических брейсов
Параллельно проводится медикаментозная терапия, направленная на обезболивание, снятие воспаления и профилактику тромбоэмболических осложнений. Если консервативные методы не дают должного эффекта, рекомендуется хирургическая коррекция (остеосинтез). Экстренная операция назначается при болевом шоке или синдроме сдавления, который может привести к утрате конечности.
Цитата от специалиста по реабилитации
Браеску Марина Николаевна Физический терапевт • Стаж 9 лет
Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательного аппарата могут существенно снизить уровень активности, как в спортивном плане, так и на бытовом уровне. Реабилитация в “Лаборатории движения” направлена на максимально возможное восстановление, компенсацию нарушенных или полностью утраченных функций. Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления. Специалисты клиники стремятся сформировать ответственное отношение пациента к реабилитационному процессу и своему здоровью.

Браеску Марина Николаевна Физический терапевт • Стаж 9 лет
Последствия
Своевременное полноценная коррекция и последующее восстановление практически сводит к нулю риск развития ряда серьезных осложнений. Среди них следует выделить:
- нарушение геометрии и функциональности голеностопа
- непроходящие боли, деформацию и отек
- несращение кости и формирование ложного сустава
- деформирующий остеоартроз
- хромоту
Профилактика
Главной целью профилактики переломов лодыжки является снижение уровня травматизма. Для этого рекомендуется быть внимательным и осторожным, пользоваться удобной обувью, соблюдать правила техники безопасности при проведении спортивных тренировок, употреблять в пищу продукты, богатые витаминами и минералами, повышающими прочность костей.
Материал подготовлен при участии специалистов реабилитационного центра ЦМРТ
- Индивидуальный подбор методик реабилитации
- Персональный и групповой тренинг
- Новейшее спортивное оборудование различной степени нагрузки
Специалисты центра

Браеску Марина Николаевна
Физический терапевт стаж 9 лет

Сомов Евгений Вадимович
Невролог • Реабилитолог • Мануальный терапевт стаж 7 лет

Позняк Анастасия Дмитриевна
Физический терапевт • Массажист • Йогатерапевт стаж 3 года

Абдрахманова Юлия Фаритовна
Физический терапевт • Тренер по пилатес стаж 6 лет

Калинина Елена Александровна
Врач ЛФК • Врач спортивной медицины стаж 22 года
Малышев Илья Владимирович
Врач ЛФК • Врач спортивной медицины • Мануальный терапевт • Остеопат стаж 8 лет

Рейхерт Стелла
Врач ЛФК • Врач спортивной медицины стаж 3 года

Дорохина Анна Николаевна
Врач спортивной медицины • Врач ЛФК стаж 2 года

Зубков Игорь Александрович
Физический терапевт

Батомункуева Софья Сергеевна
Врач ЛФК • Врач спортивной медицины стаж 3 года
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все вопросы

Источник

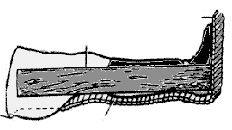 Фиксация переломов голени и стопы изогнутыми шинами
Фиксация переломов голени и стопы изогнутыми шинами Фиксация перелома голени методом “нога к ноге”
Фиксация перелома голени методом “нога к ноге”