Тактика врача при переломе нижней челюсти по срединной линии
–
двучелюстные проволочные шины с зацепными
петлями, межчелюстное скрепле-ние
резиновыми кольцами;
+ гладкая одночелюстная
шина – скоба;
– шина Порта.
96.
Тактика
врача при переломе нижней челюсти по
средней линии (зубы на нижней челюсти
отсутствуют):
–
двучелюстные проволочные шины с зацепными
петлями, межчелюстное скрепле-ние
резиновыми кольцами;
– гладкая одночелюстная
шина – скоба;
+ шина Порта,
гипсовая праща и шапочка.
97.
Тактика
врача при переломе нижней челюсти по
средней линии (дефект кости до 2 см, на
одном отломке зубы отсутствуют):
– гладкая одночелюстная
шина – скоба;
–
двучелюстные проволочные шины с зацепными
петлями, межчелюстное скрепле-ние
резиновыми кольцами;
+ остеосинтез.
98.
Тактика
врача при переломе нижней челюсти на
уровне клыка (имеются все зу-бы на
челюстях):
– шина Порта;
– остеосинтез;
– наложение
внеротового накостного аппарата;
+ одночелюстная
проволочная шина – скоба.
99.
Тактика
врача при переломе нижней челюсти на
уровне клыка (на длинном от-ломке зубы
отсутствуют):
–
двучелюстные проволочные шины с зацепными
петлями, межчелюстное вытяже-ние
резиновыми кольцами;
– внеротовой
накостный аппарат;
+ остеосинтез;
– гладкая шина –
скоба.
100.
Тактика
врача при переломе нижней челюсти на
уровне клыка (на одном из от-ломков зубы
отсутствуют, дефект кости до 1 см или
имеется интерпозиция мягких тканей):
–
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяже-ние
резиновыми кольцами;
– гладкая одночелюстная
шина – скоба;
+ остеосинтез.
101.
Тактика
врача при переломе нижней челюсти в
области угла (имеются все зубы на верхней
и нижней челюстях):
– шина Порта;
+
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяже-ние
резиновыми кольцами;
– внеротовой
накостный аппарат;
– шина Ванкевич.
102.
Тактика
врача при переломе нижней челюсти в
области угла (имеются все зубы на верхней
и нижней челюстях, короткий отломок
смещен вверх и латерально на 1 -1,5 см):
–
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяже-ние
резиновыми кольцами;
– шина Порта или
Ванкевич;
+ остеосинтез.
103.
Тактика
врача при переломе нижней челюсти в
области мыщелкового отростка со смещением
отломка на 0,3 см:
–
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяже-ние
резиновыми кольцами;
–
двучелюстные проволочные шины с зацепными
петлями, резиновая прокладка тол-щиной
0,3 см между молярами на здоровой стороне,
межчелюстное вытяжение резиновыми
кольцами;
+
двучелюстные проволочные шины с зацепными
петлями, резиновая прокладка тол-щиной
до 1 см между молярами на стороне
поражения.
104.
Тактика
врача при переломе нижней челюсти в
области мыщелкового отростка со смещением
кнаружи короткого отломка (зубы
отсутствуют):
– накостный
внеротовой аппарат;
+ остеосинтез;
– шина Порта или
Ванкевич.
105.
Тактика
врача при переломе нижней челюсти в
области мыщелкового отростка (имеются
все зубы, суставная головка вывихнута):
–
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяже-ние
резиновыми кольцами;
-двучелюстные
проволочные шины с зацепными петлями,
резиновая прокладка тол-щиной 1,5 см
между молярами на здоровой стороне;
+ остеосинтез.
106.
Способ
лечения при двустороннем переломе
нижней челюсти в области клыка и
противоположного угла (зубы на большом
отломке нижней челюсти отсутствуют):
-двучелюстные
проволочные шины с зацепными петлями
и межчелюстное вытяже-ние резиновыми
кольцами;
– одночелюстная
гладкая проволочная шина – скоба;
–
остеосинтез в области угла и двучелюстные
проволочные шины с
зацепными
пет-лями, межчелюстное вытяжение
резиновыми кольцами;
+
остеосинтез в
области
клыка и угла нижней челюсти.
107.
Способ
лечения при двустороннем переломе
нижней челюсти в области углов
(имеются все зубы на верхней и нижней
челюстях):
– односторонняя
гладкая проволочная шина;
– шина Порта или
Вебера;
+
двучелюстные проволочные шины с зацепными
петлями, межчелюстное вытяже-ние
резиновыми кольцами;
– внеротовой
накостный аппарат.
108.
Способ лечения
при переломе нижней челюсти в области
угла (перелом дисталь-ного корня 8-го
зуба, находящегося в линии перелома):
–
двучелюстные проволочные шины с зацепными
петлями, межчелюстное вытяже-ние
резиновыми кольцами;
+ удаление 8-го зуба
из линии перелома, ушивание лунки,
двучелюстные проволочные шины с зацепными
петлями и межчелюстное вытяжение
резиновыми кольцами;
–
удаление 8-го зуба из линии перелома,
наложение внеротового накостного
аппара-та.
109.
Наиболее
частой причиной истечения ликвора из
носа является:
– врожденная
патология;
– гидроцефалия;
– опухоль мозга;
+ травматическое
повреждение черепа.
110.
Репаративная
регенерация кости – это регенерация:
– при
которой погибшие участки замещаются
грануляционной тканью, а затем
руб-цом;
– характеризуется
замедленным течением процессов
заживления;
-характеризуется
избыточным развитием замещающей
ткани;
+
восстановление участков тканей, погибших
в результате патологического
процес-са;
–
тканей, отмирающих в процессе их
нормальной жизнедеятельности.
111.Назовите
первую стадию репаративной
регенерации
кости:
+
реакция
на травму, разрушение клеток и структур,
составляющих кость;
– пролиферация и
дифференциация клеточных элементов;
– появление первичных
костных структур;
– резорбция
провизорной кости и образование
пластинчатой костной ткани.
112.
Назовите
вторую стадию репаративной регенерации
кости:
–
реакция на травму, разрушение клеток и
структур, составляющих кость;
+ пролиферация и
дифференциация клеточных элементов;
– появление первичных
костных структур;
– резорбция
провизорной кости и образование
пластинчатой костной ткани.
113.
Назовите
третью стадию репаративной регенерации
кости:
–
реакция на травму, разрушение клеток и
структур,
составляющих кость;
–
пролиферация и
дифференциация
клеточных элементов;
+ появление первичных
костных структур;
– резорбция
провизорной кости и образование
пластинчатой костной ткани.
114.
Назовите
четвертую стадию репаративной регенерации
кости:
–
реакция на травму, разрушение клеток и
структур,
составляющих кость;
–
пролиферация и
дифференциация
клеточных элементов;
– появление первичных
костных структур;
+
резорбция провизорной кости и
образование
пластинчатой костной ткани.
115.
Длительность
течения первой стадии репаративной
регенерации кости:
– от
12 до 24 часов ;
+ до 3-х дней;
– до
10 дней;
– до
15 дней;
– до 30 дней.
116.
Длительность
течения второй стадии репаративной
регенерации кости:
-до 3-х дней;
– до 5 дней;
+ до 8 дней;
– до
20 дней;
– до
30 дней.
117.
Длительность
течения третьей стадии репаративной
регенерации кости:
– 3-5 дней;
– 6-12
дней;
– 12-18
дней;
+ 20-30 дней;
– 30-80 дней;
– около
100 дней.
118.
Длительность
течения четвертой стадии репаративной
регенерации кости:
– 3-5 дней;
– 6-12
дней;
– 12-18 дней;
– 20-30 дней;
– 30-80 дней;
+ около 100 дней;
– около 1 года.
119.
В
течение какого времени в регенерате,
при заживлении перелома, морфологи-чески
преобладает фиброзная ткань ?:
– 10 дней;
+ 20 дней;
– 30 дней;
– 40
дней;
– 60 дней.
120.
С
какого дня в регенерате, при заживлении
перелома, морфологически начинает
преобладать костная ткань ?:
– с 10
дня;
–
с
20
дня;
+ с
30
дня;
– с 40
дня;
–
с 60
дня.
121.
Какую
физиотерапевтическую процедуру
нецелесообразно назначать больному
в первой стадии течения репаративного
процесса при переломе нижней челюсти:
– микроволновая
терапия;
– атермическая
доза ЭП УВЧ;
– электромагнитное
поле СВЧ;
+ парафинотерапия;
– электрофорез
анестетиков.
122.
Во
второй стадии репаративной регенерации
при переломе нижней челюсти обычно не
назначается:
+
атермическая
доза ЭП УВЧ;
– олиготермическая
доза ЭП УВЧ;
– УФО;
– инфракрасное
облучение;
– парафинотерапия.
123.
В
третьей стадии заживления перелома
нижней челюсти больным назначают:
– только электрофорез
кальция;
– только
электрофорез фосфора;
+ электрофорез
кальция и фосфора;
– атермическую
дозу ЭП УВЧ.
124.
Избыточное
образование костной мозоли на третьей
стадии репаративной реге-нерации при
переломе челюсти устраняется
назначением:
– электрофореза
кальция;
– электрофореза
фосфора;
–
электрофореза кальция и
фосфора;
+ электрофореза
йода или хлора;
– электрофореза
ноотропов.
125.
Средние
сроки фиксации шин для консолидации
отломков при одиночном пе-реломе нижней
челюсти:
– 10
дней;
– 15
дней;
+ 20 дней;
– 25
дней;
– 30 дней.
126.
Средние
сроки фиксации шин для консолидации
отломков при двустороннем переломе
нижней челюсти:
– 15
дней;
–
20дней;
+ 25 дней;
– 30 дней;
– 40
дней.
127.
Средние
сроки фиксации шин для консолидации
отломков при множественном переломе
нижней челюсти:
– 19-20
дней;
– 24-25 дней;
+ 29-30 дней;
– 40-45
дней;
– около 60 дней.
128.
Линия
перелома перестает дифференцироваться
на рентгенограммах:
– через 1-2 месяца
после травмы;
– через 2-3 месяца
после травмы;
+ через 6-8 месяцев
после травмы;
– через 10-12 месяцев
после травмы;
– не ранее, чем
через год после травмы.
129.
Могут
ли все стадии восстановления (регенерации)
костной ткани нижней че-люсти быть
прослежены рентгенологически ?:
– могут;
+ не могут.
130.
В
первые 3-5 дней после травмы (перелома)
нижней челюсти (при благополуч-ном
его заживлении) наблюдается:
– некоторое сужение
щели перелома;
– изменений нет;
+ некоторое
увеличение ширины щели перелома.
131.
Через 2-3
недели после перелома нижней челюсти
(при благополучном его зажив-лении)
наблюдается:
–
увеличение очагов остеопороза, контуры
обращенных друг к другу костных
фраг-ментов резко контурируют;
– изменений по
сравнению с первыми днями после травмы
нет;
+ исчезновение
очагов остеопороза, контуры обращенных
друг к другу костных фрагментов
выравниваются.
132.
Первые
рентгенологические симптомы костного
сращения отломков нижней челюсти при
ее переломе наблюдаются:
– с
15-25 дня;
– с 25 – 35 дня;
+ с 35-45 дня;
– с
45-55 дня;
– с 55-65 дня.
133.
Имеет
ли значение возраст на сроки появления
первых рентгенологических симптомов
костного сращения отломков при
благополучном заживлении перелома
нижней челюсти:
+ не
имеет;
– имеет различия
у детей, подростков, взрослых и пожилых
людей;
– у
детей раньше появляются симптомы, у
пожилых – позже;
– у
детей позже появляются эти симптомы, у
пожилых – раньше.
134.
Рентгенологическая
симптоматика костного сращения
отломков нижней челюс-ти:
+
сужение
щели перелома, края отломков ровные,
дают менее четкую тень, уоснова-ния
челюсти – очаги оссификации;
– сужение щели
перелома, но края ее еще остаются
неровными и дают четкую тень, у основания
челюсти -очаги оссификации;
–
расширение щели перелома, края отломков
неровные и четко контурируют, у
осно-вания челюсти – очаги остеопороза;
–
расширение щели перелома, края отломков
ровные, дают менее четкую тень, у
ос-нования челюсти – очаги остеопороза.
135.
Симптом
раздвоения – это рентгенологический
симптом, который выявляется при переломе:
– мыщелкового
отростка;
– венечного отростка;
+ тела нижней
челюсти;
– головки мыщелкового
отростка;
– оскольчатом
переломе;
– срединном переломе.
136.
Ложный
сустав диагностируется по следующей
рентгенологической симптома-тике:
– концы отломков
округляются, становятся неровными,
шероховатыми, появляются очаги
остеопороза, отсутствуют симптомы
репаративного процесса;
– концы отломков
с четкими гранями, неровные, шероховатые,
очаги остеопороза, слабо выражены
симптомы репаративного процесса;
+ концы отломков
округляются, покрываются компактной
пластинкой, становятся гладкими,
отсутствуют симптомы репаративного
процесса.
Источник
Перелом нижней челюсти – патологическое состояние, возникающее при нарушении целостности нижнечелюстной кости. Пациенты жалуются на появление болезненной припухлости в зоне повреждения, нарастание болевых ощущений при жевании, открывании рта. Прикус нарушен, в полости рта выявляются разрывы слизистой с оголением края кости. Зубы на поврежденном фрагменте подвижны. Диагноз «перелом нижней челюсти» ставят, исходя из жалоб, локального статуса, данных рентгенографии. Первичное лечение перелома нижней челюсти заключается в устранении боли, антисептической обработке раны, временном шинировании. Постоянная фиксация отломков достигается консервативным или хирургическим путем.
Общие сведения
Перелом нижней челюсти – повреждение кости, сопровождающееся полным или частичным нарушением ее целостности. Среди травм ЧЛО переломы нижней челюсти диагностируют наиболее часто. Комбинированные повреждения верхнечелюстной кости и нижней челюсти выявляют у 15% обследованных. Основную группу пациентов составляют мужчины в возрасте от 20 до 40 лет. У детей переломы нижней челюсти встречаются в 15% случаев.
По распространенности первую позицию занимают переломы тела (свыше 65%), на втором месте – повреждения угла (37%), на третьем – переломы ветви. Нарушение целостности ментального отдела диагностируют у каждого двадцатого пациента. Соотношение односторонних и двусторонних повреждений нижнечелюстной кости составляет 1:1. В проведении оперативного лечения перелома нижней челюсти нуждаются около четверти больных.

Перелом нижней челюсти
Причины перелома нижней челюсти
Перелом нижней челюсти возникает вследствие воздействия силы, величина которой превышает пластичные характеристики костной ткани, что бывает, например, в результате фронтальных и латеральных ударов в нижнюю треть ЧЛО, при падении с высоты на лицо тяжелых предметов, в случае ДТП. Локализация линии перелома соответствует участку кости со сниженной плотностью. Травматическим повреждениям в большей степени подвержены угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел.
В стоматологии также встречаются патологические переломы нижней челюсти, возникающие в результате приложения сил, не превышающих физиологические. Подобные повреждения наблюдаются при резорбтивных процессах костной ткани у пациентов с воспалительно-деструктивными (при остеомиелите, радикулярных кистах) заболеваниями или в случае развития злокачественной опухоли.
Переломы нижней челюсти бывают не только прямыми, но и отраженными. При прямом переломе целостность кости нарушается в точке воздействия травмирующей силы. Локализация отраженных переломов нижней челюсти напрямую зависит от площади и направления удара. При двустороннем сжатии нижнечелюстной кости в области моляров максимальное напряжение костной ткани сосредотачивается в участке срединной линии. При прямом воздействии высокоамплитудной силы в зону подбородка наиболее уязвимыми являются шейки нижней челюсти. Односторонний перелом шейки зачастую бывает отраженным, возникает вследствие бокового удара. Дислокация отломков при переломе нижней челюсти определяется траекторией воздействия травмирующей силы, площадью поврежденного участка, группой мышц, прикрепленных к его поверхности.
Классификация переломов нижней челюсти
По локализации переломы нижней челюсти разделяют на 2 группы:
- Переломы тела. Чаще бывают открытыми, клинически сопровождаются разрывом слизистой, кровотечением. Различают срединные (линия разлома проходит между центральными резцами), ментальные (нарушение целостности наблюдается в участке между клыком и премоляром или между премолярами), боковые (зона повреждения локализуется в области моляров), ангулярные (повреждается кость в участке угла) переломы нижней челюсти.
- Переломы ветви. К этой категории относят нарушения целостности ветви нижнечелюстной кости (линия разлома при этом имеет параллельное или перпендикулярное направление относительно продольной оси) и двух ее отростков – суставного и венечного. В свою очередь перелом суставного отростка может проходить на уровне основания, шейки или головки. Чаще диагностируют закрытые переломы ветви нижнечелюстной кости.
Переломы нижней челюсти также разделяют на линейные (наблюдается одна линия перелома), оскольчатые (образуется несколько фрагментов, пересекающихся между собой под разными углами) и комбинированные, открытые и закрытые, односторонние и двусторонние.
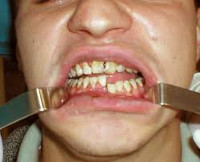
Симптомы перелома нижней челюсти
При переломе нижней челюсти пациенты жалуются на появление болезненной припухлости в участке повреждения. Неприятные ощущения усиливаются при жевании, откусывании пищи. В случае нарушения целостности крупных кровеносных сосудов возникает кровотечение. При боковом линейном переломе нижней челюсти лицо приобретает асимметричную конфигурацию. Травматическое повреждение нижнелуночкового нерва вызывает онемение ментальной зоны и нижней губы. Цвет кожи изменен вследствие образования кровоподтеков, гематом.
При открытых переломах на слизистой оболочке выявляют разрывы с обнажением края кости. По переходной складке определяют кровоизлияния. Артикуляция при переломе нижней челюсти нарушена. Характер смыкания зубов определяется уровнем, симметричностью повреждения. У пациентов наблюдается ступенчатость зубного ряда. Фиссурно-бугорковый контакт нарушен. Зубы, находящиеся в линии перелома, подвижны (2-3 степени). Часто выявляют полные вывихи зубов.
Диагностика перелома нижней челюсти
Диагноз перелом нижней челюсти ставят на основании жалоб пациента, локального статуса, данных рентгенографии. В ходе физикального осмотра врач-стоматолог выявляет характерные внешнеротовые признаки перелома нижней челюсти: отечность мягких тканей в участке повреждения, изменение цвета и нарушение целостности кожи. Наблюдается отклонение срединной линии. При пальпаторном обследовании удается обнаружить неровности, западения кости. Если линия перелома нижней челюсти проходит в области угла или ветви, незначительное давление на подбородок приводит к усилению болезненности в месте повреждения. И, наоборот, если у пациента ментальный перелом, двустороннее надавливание в ангулярных участках вызывает появление выраженной боли во фронтальной зоне.
Для определения локализации перелома нижней челюсти стоматологи используют диагностический тест, при котором шпатель ставят по трансверзали на жевательных поверхностях нижних моляров. Легкое постукивание по выступающей части шпателя при сомкнутых зубных рядах вызывает у пациента болезненность в том месте, где проходит линия перелома нижней челюсти. Для диагностики целостности суставного отростка пальпируют участок кожи впереди козелка. С целью определения траектории движения суставной головки используют пробу, при которой врач-стоматолог ставит указательные пальцы в слуховые проходы потерпевшего. Пациент при этом медленно выполняет движения в вертикальной и трансверзальной плоскостях. Отсутствие движений суставной головки подтверждает наличие повреждения мыщелкового отростка.

КТ лицевого скелета (3D-реконструкция). Перелом мыщелкового отростка нижней челюсти со смещением
Ключевое значение в процессе диагностики перелома нижней челюсти имеют данные рентгенографии. Зачастую выполняют несколько снимков в разных проекциях (переднюю, боковую рентгенограммы). При подозрении на ментальный перелом нижней челюсти наряду с обзорной рентгенографией делают прицельную рентгенограмму. Для определения целостности мыщелкового отростка применяют специальные укладки (по Шюллеру, Парма). На рентгенограмме при переломе нижней челюсти обнаруживают нарушение целостности кости в виде тонкой полоски просветления. Дифференцировать перелом нижней челюсти необходимо с другими повреждениями костей ЧЛО, а также с ушибами мягких тканей. Физикальный осмотр проводит челюстно-лицевой хирург.
Лечение перелома нижней челюсти
Лечение переломов нижней челюсти включает антисептическую обработку раны, устранение болевого синдрома. Для достижения стойкой репозиции и фиксации отломков края кости сглаживают, устраняют интерпозицию мягких тканей между фрагментами. Удалению подлежат зубы, находящиеся на линии перелома. С целью предотвращения присоединения вторичной инфекции слизистую в участке разрыва ушивают.
Первичная иммобилизация при переломе нижней челюсти заключается в создании неподвижного блока, состоящего из нижней челюсти, прижатой к верхнечелюстным костям. Для этого используют бинтовые повязки или метод межчелюстного лигатурного соединения. При линейных переломах тела челюсти без смещения, а также в случае ангулярных переломов нижней челюсти без смещения для фиксации и иммобилизации фрагментов применяют двухчелюстное проволочное шинирование челюсти.
В связи с низкой эффективностью ручной репозиции отломков при ангулярном и мыщелковом переломах нижней челюсти со смещением чаще используют хирургический метод лечения. Среди основных техник открытого остеосинтеза применяют костный шов, мини-пластины, полиамидную нить. Для соединения фрагментов с помощью костного шва производят разрезы мягких тканей, скелетируют кость со щечной и оральной стороны. С линии перелома нижней челюсти удаляют осколки, края кости сглаживают. В отломках по обе стороны от линии повреждения делают отверстия для фиксации проволоки. После укладки слизисто-надкостничного лоскута рану ушивают. Для достижения более жесткой иммобилизации при переломе нижней челюсти дополнительно применяют назубные шины.
Мини-пластины показаны при косых, оскольчатых переломах ветви и тела нижней челюсти. Разрез делают только со щечной стороны, после отсепарирования слизисто-надкостничного лоскута проводят обработку перелома. На отломках по обе стороны от линии перелома нижней челюсти просверливают отверстия, с помощью шурупов фиксируют мини-пластины. Укладывают на место слизисто-надкостничный лоскут, накладывают швы.
Для предотвращения развития посттравматического остеомиелита пациентам назначают антибактериальные препараты. Эффективность лечения переломов нижней челюсти зависит от своевременности оказания специализированной помощи, характера перелома, наличия осложнений. Первичная костная мозоль при переломе нижней челюсти формируется в течение 20 дней, вторичная – на протяжении 6-8 недель. При раннем обращении пациента с переломом тела прогноз благоприятный. Повреждение ветви и ее отростков может привести к стойким функциональным нарушениям.
Источник
