Таблица консолидации переломов

Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
У людей пожилого возраста срок срастания костной ткани значительно больше по причине недостаточного количества кальция в организме и возрастных изменений, которые затягивают процесс восстановления всего организма.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
фаланги пальцев – 22 дня;
кости запястья – 29 дней;
лучевая кость – 29-36 дней;
локтевая кость – 61-76 дней;
кости предплечья – 70-85 дней;
плечевая кость – 42-59 дней.
Сроки заживления переломов нижних конечностей:
пяточная кость – 35-42 дня;
плюсневая кость – 21-42 дня;
лодыжка – 45-60 дней;
надколенник – 30 дней;
бедренная кость – 60-120 дней;
кости таза – 30 дней.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.
Самые частые переломы у детей:
Полные. Кость в таких случаях разъединяется на несколько частей.
Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
Пластический изгиб. Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Первая помощь при переломе
Большую роль на скорость сращивания сломанных костей влияет оказание первой помощи при переломах. Если это открытый перелом, очень важно чтобы в рану не попала инфекция, чтобы избежать воспаления и нагноений на этом участке. Поэтому поврежденный участок нужно обеззаразить, для этого окружности ранения стоит обработать антисептиком, и накрыть стерильной салфеткой до приезда команды медиков.
Чтобы транспортировать в медицинское заведение пострадавшего, необходимо организовать иммобилизацию конечности. Используют для выполнения задачи подручные средства – фанеру, плоские доски, ветви деревьев, которые тканью либо бинтом закрепляют к поврежденной конечности. Если у человека наблюдается травма позвоночника, то для транспортировки используются твердые носилки, либо подручные средства, например плоские доски, на которые нужно аккуратно уложить больного.
Сроки консолидации переломов напрямую зависят от оказания первой помощи и скорой транспортировке потерпевшего в больницу.
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
- Первичное сращивание. Если кости надежно соединены, наращивание костной мозоли на сломанном участке не нужно, перелом сращивается легко и с хорошим кровообращением.
- Вторичное сращивание. В этом случае необходимо нарастить костную мозоль, из-за активного движения костных отломков.
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
- Первая стадия заключается в образовании сгустка, образующегося из крови, окружающей поврежденный участок. Спустя некоторое время они трансформируются в новую ткань для строения кости. Такой сгусток образуется в течение нескольких дней после получения травмы.
- На второй стадии этот сгусток наполняется клетками остеобластами и остеокластами. Они очень сильно сопутствуют заживлению и восстановлению. Заполняя сгусток вокруг перелома, они сглаживают и выравниваются костные обломки, после чего создается гранулярный мост. Именно он будет удерживать края кости, для предотвращения смещения.
- Третья стадия характеризуется появлением костной мозоли. Через несколько недель (2-3) от получения травмы, гранулярный мост превращается в костную ткань. В этот промежуток времени она еще очень хрупкая, и отличается от обыкновенной костной ткани. Этот участок и называется костной мозолью. Чтобы он не повредился, важно чтобы перелом был надежно иммобилизован.
- В период четвертой стадии происходит полное сращивание перелома. Спустя определенное время после происшествия, в зависимости от его тяжести и участка (3-10 недель), на этом месте полностью нормализуется кровообращение, что способствует укреплению кости. Ткань восстанавливается немного дольше (6-12 месяцев).
По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
Наличие сопутствующих заболеваний, протекающих в хронической стадии, а также воспалительных процессов. Любые патологические процессы в организме значительно затягивают срок восстановления после перелома.
Наличие избыточной массы тела негативно влияет на процесс заживления костной ткани.
Нарушение метаболизма.
Несоблюдение сроков ношения гипсовой повязки. Многие случаи слишком долгого срастания костной ткани связаны с тем, что человек не хочет долго ходить в гипсе, снимает его раньше срока, установленного врачом. Срастающийся участок кости находится под давлением, происходит смещение.
Как быстро срастаются кости, зависит и от такого фактора, как необходимость установки импланта. Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Как ускорить срастание костей?
Чтобы процесс восстановления кости происходил быстрее, следует получить адекватное лечение, обеспечить пациенту правильное питание, прием витаминных комплексов, обогащенных кальцием, витамином D. Источником последнего компонента являются куриный желток и солнечные лучи.
Процесс срастания костей после перелома, не в последнюю очередь зависит от количества кальция в организме («строительного» минерального элемента для костной ткани). Для повышения концентрации данного элемента в организме пациенту назначаются специальные медицинские препараты. В обязательном порядке корректируется питание, основу рациона должны составлять молочные продукты.
Пациентам с повреждением костей рекомендована физическая активность уже через несколько суток после травмы. Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
В то время, когда наложен гипс, нагрузка дается для профилактики застойных процессов. Выполняются следующие упражнения:
идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
статические упражнения для поддержания тонуса;
упражнения для противоположной конечности.
Тщательное выполнение всех этих пунктов обязательно ускорит процесс восстановления, а кость срастется быстро и правильно.
Источник
Страницы: 1 2
Лечебные мероприятия при переломах состоят из репозиции (см.), прочной фиксации отломков на весь период срастания и вспомогательных методов лечения (лечебная физкультура, физиотерапия, массаж и т. д.), направленных на восстановление функциональной полноценности поврежденной конечности. При лечении открытых переломов большое значение имеет правильная и своевременная первичная хирургическая обработка кожной и костной раны (см. Раны, ранения). Благоприятное течение раневого процесса в мягких тканях является основным требованием для заживления открытого перелома. При лечении открытых и огнестрельных переломов, особенно военного времени, с успехом применяется глухая гипсовая повязка (см. Гипсовая техника).
Репозиция и фиксация отломков кости могут быть произведены с помощью консервативных или оперативных методов лечения. Консервативное лечение переломов костей проводится как в амбулаторных, так и стационарных условиях в зависимости от характера перелома, оперативное – только в больнице. Оба метода имеют одинаково широкое распространение в травматологической практике и применяются по четким показаниям в каждом отдельном случае. При многих переломах полноценное лечение может быть проведено амбулаторно (большинство переломов мелких костей без смещения отломков, некоторые виды переломов с успешной одномоментной репозицией, например перелом лучевой кости в типичном месте, переломы хирургической шейки плечевой кости и некоторые др.). Большую группу амбулаторных больных составляют прошедшие определенный курс лечения в стационаре и выписанные на долечивание.
Рис. 5. Гипсовая повязка
Репозиция отломков при консервативном лечении может быть произведена вручную или с помощью механической тяги, одномоментно или в течение длительного времени (см. Вытяжение). Во всех случаях одномоментное сопоставление отломков следует делать с наркозом или местной анестезией (введение в гематому между отломками 20-40 мл 2% раствора новокаина). Наступающее после анестезии расслабление мускулатуры облегчает репозицию. Достигнув удовлетворительного стояния отломков, накладывают гипсовую повязку (рис. 5), на которую наносят схему перелома, даты повреждения, наложения и предполагаемого снятия гипсовой повязки.
Продолжительность иммобилизации гипсовой повязкой зависит от локализации перелома, характера смещения отломков, способа лечения, возраста больного и некоторых других причин. После наступления сращения отломков, подтвержденного рентгенологически, гипсовую повязку снимают и назначают гимнастику, массаж. Средние сроки сращения переломов и восстановления функции поврежденной конечности при консервативном лечении представлены в таблице.
| Локализация | Сроки сращения * | |
| Ключица | 4-6 недель | |
| Лопатка | тело | 4 недели |
| шейка | 6-8 недель | |
| Плечо | диафиз, шейка | 8-10 недель |
| эпифиз | 10-12 недель | |
| Предплечье | обе кости | 10-14 недель |
| одна кость | 6 недель | |
| Кисть | ладьевидная | 8-12 недель |
| пястные кости, фаланги | 4-6 недель | |
| Тела позвонков | 4-6 недель | |
| Ребра | 4 недели | |
| Таз, со смещением половины таза вверх | 4-6 месяцев | |
| Таз, только лобковая или седалищная кость | 1,5-2 месяца | |
| Бедро | шейка | 6-8 месяцев |
| диафиз | 5-6 месяцев | |
| мыщелки | 3-3,5 месяца | |
| Голень | мыщелки | 2-3 месяца |
| диафиз | 5 месяцев | |
| лодыжки | 2-3 месяца | |
| Стопа | пяточная кость | 2,5-3,5 месяца |
| таранная | 3.5 месяца | |
| кости плюсны, фаланги | 4-6 недель | |
* Сроки сокращаются в молодом возрасте, в пожилом – увеличиваются.
Сокращение сроков иммобилизации приводит к различного рода осложнениям – несращению отломков, искривлениям оси конечности, при чрезмерно длительной иммобилизации возникают контрактуры (см.) суставов, стойкая мышечная атрофия.
Сращение (консолидация) переломов определяется клиническими и рентгенологическими признаками. Клинически отмечается отсутствие патологической подвижности в месте бывшего перелома. Рентгенологически сращение отломков характеризуется костной мозолью, спаивающей концы отломков (рис. 4). Процесс формирования костной мозоли длительный, и рентгенологически структура мозоли в течение долгого времени отличается от концов отломков, которые она соединяет. В некоторых неблагоприятных случаях процессы мозолеобразования нарушаются с замедлением консолидации или формированием ложного сустава (см.).
- Переломы у детей
Источник
Период восстановления после перелома бывает достаточно длительным и не всегда успешным: насколько быстро и правильно срастутся поврежденные кости, зависит от многих факторов. В числе последних – особенности организма, тип перелома, а также поведение пациента после травмы. Как же правильно организовать уход в этот ответственный период, чтобы избежать осложнений?
Немного о переломах
Перелом – это нарушение костной ткани вследствие повышенной механической нагрузки. Если повреждение входит в стадию консолидации, это означает, что кости начинают сращиваться без патологических деформаций. Так чаще всего происходит в детском возрасте, когда организм еще достаточно молод и силен, чтобы легко справиться с проблемой.
Иногда же, в особенности во взрослом возрасте, ситуация развивается иначе – с неблагоприятным прогнозом. В случае неконсолидированного перелома пациенту нужна незамедлительная госпитализация и хирургическое вмешательство – одной очной или тем более заочной консультацией хирурга здесь не обойтись.
4 этапа консолидации поврежденной кости
Говорить об окончательном выздоровлении можно, только если восстановление поврежденной костной ткани прошло четыре этапа.
- Формирование сгустка. Даже при закрытых переломах бывают кровотечения, поэтому на концах кости образуется небольшой кровяной сгусток. В дальнейшем он станет основой для волокон, которые примут участие в сращивании.
- Заживление кровяного сгустка. Остеобласты заполняют сгусток, а остеокласты сглаживают место перелома, делая его обтекаемым и круглым. Спустя несколько дней становится заметен «гранулярный мост», связывающий концы треснувшей кости.
- Появление костной мозоли. Последняя формируется на месте «гранулярного моста». При отсутствии жесткой фиксации это хрупкое чувствительное образование легко травмировать, поэтому рану необходимо обездвижить. Через 10-15 дней мозоль преобразуется в полноценную костную ткань.
- Формирование костных концов. Вместе с ним начинается кровоснабжение участка, а вместе с кровью он получает свою порцию кальция и остальных микроэлементов.
Пациенту стоит запастись терпением на ближайшие 3-7 недель, но даже по истечение этого срока кость еще не будет полноценной. Для полного восстановления понадобится не менее года, в течение которого придется наблюдаться у хирурга. Восстановление после такого повреждения занимает гораздо больше времени, чем после удаления фибромы, атеромы или липомы.
Особенности периода консолидации разных переломов
Период сращивания может проходить по-разному. При повреждении ребра, фаланги пальца или пятной кости он начинается примерно через три недели, в случае с ключицей – не ранее четвертой. Сращивание костей верхних конечностей затягивается на 2-3 месяца, а нижних – еще дольше, до четырех. Консолидация бедренных костей наступает только спустя полгода, поэтому подобные травмы крайне опасны.
Нарушение указанных сроков говорит о неполадках в организме, например истощении, авитаминозе, сахарном диабете, гнойной инфекции, нарушенном кровообращении или другой патологии. В этом случае необходимо дополнительное обследование и принятие срочных мер, иначе пациента может ожидать повторное хирургическое вмешательство.
Источник
Консолидация перелома зависит как от общих, так и от местных условий.
1. Общие факторы. Более медленное сращение костей наблюдают у людей пожилого и старческого возраста, что обусловлено снижением у них репаративной способности тканей. У лиц, страдающих хроническими истощающими заболеваниями (туберкулёзом, амилоидозом, хроническими воспалительными заболеваниями), нарушением обмена веществ (сахарным диабетом, ожирением), при недостаточности белкового питания, гипо- и авитаминозах консолидация переломов замедлена.
2. Анатомо-физиологические особенности костей также оказывают влияние на сращение переломов: репаративная способность плоских костей ниже, чем трубчатых.
3. Местные факторы, снижающие регенерацию костей и замедляющие сращение переломов:
а) тяжёлая травма, обширные повреждения мягких тканей, надкостницы, кости;
б) расстройство кровообращения, в зоне перелома вследствие повреждения или заболевания сосудов;
в) нарушение иннервации в зоне перелома вследствие повреждения или заболевания нервов;
г) внутрисуставные переломы, когда костные отломки лишены надкостницы, а синовиальная жидкость, омывая отломки, нарушает процессы остеогенеза;
д) неполная репозиция (сопоставление) или недостаточная фиксация (иммобилизация) отломков, приводящая к их подвижности;
е) развитие инфекционных осложнений, что часто бывает при открытых переломах костей;
ж) интерпозиция тканей – нахождение между отломками костей мышц, фасций, апоневроза.
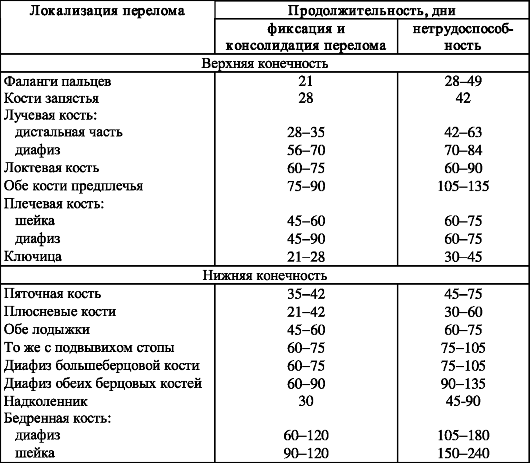
В табл. 8 представлены сроки консолидации переломов и длительность нетрудоспособности при них.
Таблица 8. Сроки консолидации переломов и потери трудоспособности при них (по А.В. Каплану)
Обследование
Обследование больного с переломом начинают с выяснения жалоб, основные из них – жалобы на боль и нарушение функций конечности.
Необходимо тщательно собрать анамнез, так как выяснение механизма травмы позволяет предположить наличие и характер перелома. Например, удар головой при нырянии может привести к перелому шейных позвонков; прямой удар бампером в области таза, нижних конечностей при наезде автомобиля – к перелому костей таза, бедра или голени; падение с высоты на ягодицы или пятки – к компрессионному перелому позвонков или перелому седалищных костей; подвёртывание стопы кнаружи или кнутри – к перелому лодыжек и т.д.
При обследовании больного следует производить сравнительный осмотр обеих конечностей. Все приёмы должны быть щадящими.
Различают вероятные и достоверные (безусловные) клинические признаки переломов. К вероятным признакам относятся боль и болезненность, припухлость, деформация, нарушение функций, к достоверным – патологическая подвижность конечности в необычном месте (вне сустава) и крепитация отломков.
Боль – постоянный субъективный признак, возникает, как правило, в месте перелома, усиливается при попытке движения. Для выявления болезненности начинают тщательную пальпацию одним пальцем, осторожно, на расстоянии от предполагаемого места перелома. Локализованная в одном месте болезненность является важным признаком. Её можно определить лёгким постукиванием по оси конечности, например при лёгком ударе по пятке больной ощущает боль в области перелома бедра или голени.
Припухлость бывает обусловлена кровоизлиянием, гематомой, нарушением крово- и лимфообращения, отёком ткани. Окружность конечности увеличивается по сравнению со здоровой иногда в 1,5 раза.
При осмотре определяется деформация конечности, зависящая от смещения отломков под углом. Возможно искривление конечности или её укорочение. Периферический конец конечности может быть повёрнут в ту или иную сторону (ротационное смещение).
Осмотр конечности, измерение и пальпация позволяют ориентировочно определить положение (смещение) отломков. Так, ротация дистальной части конечности без изменения её длины указывает на вращательное (ротационное) смещение отломков, удлинение или укорочение конечности – на смещение по длине, изменение оси конечности, т.е. искривление в месте перелома под углом, говорит об осевом (угловом) смещении, увеличение объёма конечности – о поперечном смещении. Характер перелома и положение отломков точно определяются при рентгенографии. Снимки выполняют в двух проекциях.
О нарушении функций судят по сохранению активных движений. Как правило, сразу же после травмы больной не может двигать конечностью или её частью из-за выраженных болей. Лежащему больному предлагают совершить движение стопой, кистью или согнуть конечность в суставе (локтевом, коленном, плечевом). Иногда даже попытка к движению вызывает выраженную боль.
Патологическая подвижность – достоверный признак перелома. Выявлять её нужно осторожно, чтобы не повредить окружающие перелом ткани. Очень осторожно смещают периферический участок конечности и наблюдают за подвижностью в зоне перелома. Качательные движения в области бедра, плеча, голени, предплечья указывают на наличие перелома
Крепитацию отломков определяют руками. Фиксируют конечность выше и ниже места перелома и смещают её то в одну, то в другую сторону. Появление хруста трущихся друг о друга отломков является абсолютным признаком перелома. Из-за травматизации тканей к выявлению двух последних симптомов следует прибегать в исключительных случаях.
При клиническом обследовании больного с переломом измеряют длину конечности, определяют пульсацию периферических сосудов, кожную чувствительность, активные движения пальцев руки или ноги для выяснения возможного повреждения сосудов и нервов конечности.
Рентгенологические исследования для определения целостности кости играют важную роль в диагностике. Этот метод позволяет определить наличие повреждения кости, линию перелома и вид смещения отломков. Рентгеновские снимки выполняют не только при подозрении на перелом, но и при клинически ясном диагнозе. В процессе лечения повторное рентгенологическое исследование позволяет оценить процесс образования мозоли, консолидации перелома.
Источник
