Сроки заживления перелома мыщелка

Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
У людей пожилого возраста срок срастания костной ткани значительно больше по причине недостаточного количества кальция в организме и возрастных изменений, которые затягивают процесс восстановления всего организма.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
фаланги пальцев – 22 дня;
кости запястья – 29 дней;
лучевая кость – 29-36 дней;
локтевая кость – 61-76 дней;
кости предплечья – 70-85 дней;
плечевая кость – 42-59 дней.
Сроки заживления переломов нижних конечностей:
пяточная кость – 35-42 дня;
плюсневая кость – 21-42 дня;
лодыжка – 45-60 дней;
надколенник – 30 дней;
бедренная кость – 60-120 дней;
кости таза – 30 дней.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.
Самые частые переломы у детей:
Полные. Кость в таких случаях разъединяется на несколько частей.
Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
Пластический изгиб. Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Первая помощь при переломе
Большую роль на скорость сращивания сломанных костей влияет оказание первой помощи при переломах. Если это открытый перелом, очень важно чтобы в рану не попала инфекция, чтобы избежать воспаления и нагноений на этом участке. Поэтому поврежденный участок нужно обеззаразить, для этого окружности ранения стоит обработать антисептиком, и накрыть стерильной салфеткой до приезда команды медиков.
Чтобы транспортировать в медицинское заведение пострадавшего, необходимо организовать иммобилизацию конечности. Используют для выполнения задачи подручные средства – фанеру, плоские доски, ветви деревьев, которые тканью либо бинтом закрепляют к поврежденной конечности. Если у человека наблюдается травма позвоночника, то для транспортировки используются твердые носилки, либо подручные средства, например плоские доски, на которые нужно аккуратно уложить больного.
Сроки консолидации переломов напрямую зависят от оказания первой помощи и скорой транспортировке потерпевшего в больницу.
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
- Первичное сращивание. Если кости надежно соединены, наращивание костной мозоли на сломанном участке не нужно, перелом сращивается легко и с хорошим кровообращением.
- Вторичное сращивание. В этом случае необходимо нарастить костную мозоль, из-за активного движения костных отломков.
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
- Первая стадия заключается в образовании сгустка, образующегося из крови, окружающей поврежденный участок. Спустя некоторое время они трансформируются в новую ткань для строения кости. Такой сгусток образуется в течение нескольких дней после получения травмы.
- На второй стадии этот сгусток наполняется клетками остеобластами и остеокластами. Они очень сильно сопутствуют заживлению и восстановлению. Заполняя сгусток вокруг перелома, они сглаживают и выравниваются костные обломки, после чего создается гранулярный мост. Именно он будет удерживать края кости, для предотвращения смещения.
- Третья стадия характеризуется появлением костной мозоли. Через несколько недель (2-3) от получения травмы, гранулярный мост превращается в костную ткань. В этот промежуток времени она еще очень хрупкая, и отличается от обыкновенной костной ткани. Этот участок и называется костной мозолью. Чтобы он не повредился, важно чтобы перелом был надежно иммобилизован.
- В период четвертой стадии происходит полное сращивание перелома. Спустя определенное время после происшествия, в зависимости от его тяжести и участка (3-10 недель), на этом месте полностью нормализуется кровообращение, что способствует укреплению кости. Ткань восстанавливается немного дольше (6-12 месяцев).
По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
Наличие сопутствующих заболеваний, протекающих в хронической стадии, а также воспалительных процессов. Любые патологические процессы в организме значительно затягивают срок восстановления после перелома.
Наличие избыточной массы тела негативно влияет на процесс заживления костной ткани.
Нарушение метаболизма.
Несоблюдение сроков ношения гипсовой повязки. Многие случаи слишком долгого срастания костной ткани связаны с тем, что человек не хочет долго ходить в гипсе, снимает его раньше срока, установленного врачом. Срастающийся участок кости находится под давлением, происходит смещение.
Как быстро срастаются кости, зависит и от такого фактора, как необходимость установки импланта. Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Как ускорить срастание костей?
Чтобы процесс восстановления кости происходил быстрее, следует получить адекватное лечение, обеспечить пациенту правильное питание, прием витаминных комплексов, обогащенных кальцием, витамином D. Источником последнего компонента являются куриный желток и солнечные лучи.
Процесс срастания костей после перелома, не в последнюю очередь зависит от количества кальция в организме («строительного» минерального элемента для костной ткани). Для повышения концентрации данного элемента в организме пациенту назначаются специальные медицинские препараты. В обязательном порядке корректируется питание, основу рациона должны составлять молочные продукты.
Пациентам с повреждением костей рекомендована физическая активность уже через несколько суток после травмы. Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
В то время, когда наложен гипс, нагрузка дается для профилактики застойных процессов. Выполняются следующие упражнения:
идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
статические упражнения для поддержания тонуса;
упражнения для противоположной конечности.
Тщательное выполнение всех этих пунктов обязательно ускорит процесс восстановления, а кость срастется быстро и правильно.
Источник
Перелом мыщелков большеберцовой кости – это нарушение целостности боковых отделов верхней части большеберцовой кости. Относится к числу внутрисуставных переломов. Может сопровождаться смещением или вдавлением отломков. Проявляется резкой болью, гемартрозом, выраженным ограничением движений в коленном суставе и нарушением опоры. Диагноз уточняют при помощи рентгенографии, реже используют КТ. Тактика лечения зависит от вида перелома, может использоваться гипсовая повязка, скелетное вытяжение и различные хирургические методики.
Общие сведения
Перелом мыщелков большеберцовой кости – внутрисуставное повреждение боковых отделов верхнего эпифиза большеберцовой кости. Обычно сопровождается смещением или вдавлением участка суставной поверхности, поэтому характеризуется склонностью к развитию посттравматического артроза. Составляет примерно 13% от общего количества повреждений трубчатых костей, выявляется у людей любого возраста и пола, нередко встречается в составе политравмы. Переломы мыщелков могут сочетаться с повреждением связок коленного сустава, повреждениями менисков, переломами малоберцовой кости и межмыщелкового возвышения.
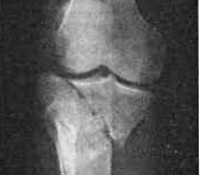
Перелом мыщелков большеберцовой кости
Причины
Перелом мыщелков большеберцовой кости возникает вследствие прямого удара в область коленного сустава, падения на колено либо на выпрямленные ноги (в последнем случае, как правило, образуются переломы с вдавлением отломков). Выделяют следующие основные причины:
- Дорожно-транспортные происшествия. Занимают значительную долю в структуре заболеваемости. У пешеходов повреждение появляется при ударе по верхним отделам большеберцовой кости бампером автомобиля (половина случаев от суммарного количества травм) или при падении на колено на асфальт. У пассажиров и водителей поражение провоцируется ударом о переднюю панель автомобиля. При ДТП данный перелом нередко обнаруживается в составе сочетанной и комбинированной травмы.
- Падения с высоты. Составляют 15-20% от общего числа случаев данной нозологии. Переломы могут формироваться как при ударе коленом о землю, так и при непрямом механизме травмы. Во втором случае причиной повреждения становится боковое искривление голени кнаружи или кнутри, сопровождающееся значительной нагрузкой на ограниченную часть суставной поверхности.
Иногда данный вид переломов большеберцовой кости выявляется у спортсменов (лыжников, футболистов и пр.), развивается вследствие высокоэнергетического воздействия, например, падения на большой скорости, столкновения с соперником или препятствием. У пожилых людей, страдающих остеопорозом, повреждения могут развиваться при незначительном травматическом воздействии – подворачивании ноги или падении на улице, в ряде случаев остаются недиагностированными из-за стертой клинической картины.
Патогенез
При переломах мыщелков наблюдается повреждение суставного хряща, поверхностного кортикального слоя, подлежащей губчатой кости эпифизарной и метафизарной зон. В результате губчатая кость, имеющая трабекулярную структуру, «сминается», образуется импрессионный (компрессионный) перелом, который характеризуется уменьшением высоты пораженного участка. Суставная поверхность большеберцовой кости становится неконгруэнтной, на ней образуется «ступенька».
Плотная кортикальная кость растрескивается в продольном направлении, что может вызывать распространение линии перелома за пределы мыщелков вплоть до диафиза. Реже возникают не компрессионные, а отрывные переломы, при которых костный фрагмент вместе с прикрепляющимися к нему мягкотканными структурами, например, внутренней боковой связкой, отделяется и смещается в сторону от остальной кости.
К верхней части большеберцовой кости прилежит или крепится большое количество различных мягкотканных образований, что объясняет высокую вероятность одновременного повреждения менисков и связок при всех видах переломов мыщелков. Все перечисленные особенности обуславливают высокую вероятность формирования вторичных артрозов в отдаленном периоде. Риск развития дегенеративно-дистрофических изменений напрямую зависит от своевременности и адекватности репозиции отломков.
Классификация
Возможные переломы со смещением и без смещения. Чаще всего диагностируются переломы наружного мыщелка большеберцовой кости, второе место по распространенности занимают переломы обоих мыщелков и третье – поражения внутреннего мыщелка. Открытые переломы составляют около 8% от общего числа травм. Согласно классификации AO (универсальной международной классификации переломов длинных трубчатых костей) различают три типа поражений мыщелков:
- Внутрисуставные (тип А). Включает отрывные переломы, простые и сложные (многооскольчатые) переломы метафизов большеберцовой кости.
- Неполные внутрисуставные (тип В). Состоит из изолированных переломов мыщелков без импрессии, с импрессией, с импрессией и образованием осколков.
- Полные внутрисуставные (тип С). Включает повреждения обоих мыщелков без сдавления, с наличием сдавления, со сдавлением и образованием фрагментов.
Симптомы перелома мыщелков
В момент травмы появляется резкая боль в колене. Колено увеличено в объеме, при переломе внутреннего мыщелка большеберцовой кости может выявляться варусная деформация, при переломе наружного – вальгусная. Опора существенно ограничена, активные движения отсутствуют, пассивные резко ограничены из-за боли. Самостоятельный подъем выпрямленной конечности невозможен. Наблюдается патологическая подвижность при боковых движениях в суставе.
При осмотре выявляется увеличение поперечника большеберцовой кости на уровне мыщелков по сравнению со здоровой стороной. Аккуратно надавливая на мыщелки одним пальцем, обычно можно четко определить зону максимальной болезненности. Имеется выраженный гемартроз, который иногда становится причиной нарушений местного кровообращения. Объем сустава увеличен, переднебоковые зоны над и под надколенником выбухают из-за скопления жидкости.
Осложнения
Иногда переломы мыщелков сопровождаются сдавлением нервов и сосудов. Перелом наружного мыщелка может сочетаться с отрывом шейки либо головки малоберцовой кости, в таких случаях возможна травма малоберцового нерва, проявляющаяся двигательными и чувствительными расстройствами в зоне иннервации. После завершения лечения нередко наблюдаются контрактуры различной степени выраженности, обусловленные продолжительной иммобилизацией, недостаточно точным сопоставлением фрагментов, рубцеванием мягких тканей.
Основным осложнением отдаленного периода считается артроз коленного сустава. В случае сложных переломов, некорректного лечения, неточного сопоставления отломков большеберцовой кости отмечается склонность к быстрому прогрессированию дегенеративных изменений, ранняя инвалидизация больных, требующая установки эндопротеза. Даже при адекватном лечении, хороших функциональных результатах остеоартроз может развиваться через 20-30 лет после травмы.
Диагностика
Диагноз перелома мыщелков большеберцовой кости устанавливается врачом-травматологом на основании данных анамнеза, результатов внешнего осмотра и дополнительных исследований. Используются следующие процедуры:
- Объективное обследование. В пользу переломов эпифиза и метафизов большеберцовой кости свидетельствуют резкие боли, усиливающиеся при надавливании на больной мыщелок, типичное нарушение конфигурации пораженной зоны, быстро возникающий значительный гемартроз. Крепитация отломков нехарактерна.
- Рентгенография коленного сустава. Является основным методом инструментальной диагностики. Рентгеновские снимки выполняют в двух проекциях. В абсолютном большинстве случаев это позволят достоверно установить не только факт наличия перелома мыщелков, но и характер смещения отломков.
- Другие визуализационные методики. При неоднозначных результатах рентгенографии пациента направляют на КТ коленного сустава. При подозрении на сопутствующее повреждение мягкотканных структур (связок или менисков) назначают МРТ коленного сустава.
Наличие данных, свидетельствующих в пользу повреждения сосудисто-нервного пучка, является основанием для осмотра сосудистого хирурга и нейрохирурга.

КТ коленного сустава. Оскольчатый перелом латерального мыщелка со смещением.
Лечение перелома мыщелков большеберцовой кости
Первая помощь предполагает иммобилизацию конечности шиной от стопы до верхней трети бедра и срочную доставку пострадавшего в медицинское учреждение. Лечение данной патологии осуществляется в условиях травматологического отделения. При поступлении травматолог выполняет пункцию коленного сустава и вводит новокаин для обезболивания перелома. Дальнейшая тактика определяется с учетом особенностей повреждения.
Консервативное лечение
При неполных переломах, трещинах большеберцовой кости, краевых переломах без смещения план лечения предусматривает наложение гипсовой повязки на 6-8 нед. Назначают анальгетики, ходьбу на костылях и приподнятое положение конечности в периоды отдыха. Направляют пациента на УВЧ и ЛФК. После прекращения иммобилизации рекомендуют продолжать использовать костыли и не опираться на конечность в течение 3 месяцев с момента травмы.
При переломах со смещением в зависимости от вида повреждения большеберцовой кости лечение включает одномоментную ручную репозицию с последующим вытяжением или вытяжение без предшествующей репозиции. Наличие незначительного смещения допускает использование клеевого вытяжения. При переломе одного мыщелка или обоих мыщелков со значительным смещением, переломе одного мыщелка с подвывихом или вывихом другого мыщелка накладывают скелетное вытяжение.
Вытяжение обычно сохраняют в течение 6 недель, все это время проводят ЛФК. Затем вытяжение снимают, пациенту рекомендуют ходить на костылях без опоры на ногу. Отличительной особенностью внутрисуставных переломов верхнего отдела большеберцовой кости является замедленное сращение, поэтому легкую нагрузку на ногу разрешают только через 2 месяца, а полную опору – спустя 4-6 мес.
Хирургическое лечение
Показанием к оперативному лечению является безуспешная попытка вправления отломков, резко выраженная компрессия отломков, ущемление фрагмента в суставной полости, сдавление сосудов или нервов и перелом межмыщелкового возвышения большеберцовой кости со смещением при безуспешности закрытой репозиции. Операции выполняют в плановом порядке спустя несколько дней после поступления.
Поскольку использование скелетного вытяжения в значительном количестве случаев не позволяет добиться точного сопоставления отломков, в настоящее время список показаний к операции расширяется. Специалисты в области травматологии и ортопедии все чаще предлагают пациентам хирургическое лечение не только при перечисленных выше повреждениях, но и при любых переломах мыщелков с достаточно выраженным смещением фрагментов.
- При обычных свежих повреждениях производят артротомию. Фрагменты, свободно лежащие в полости сустава, удаляют. Крупные отломки вправляют и фиксируют винтом, выполняют интрамедуллярный или накостный остеосинтез гвоздем, спицами или специальными Г- и Т-образными опорными пластинами.
- При многооскольчатых повреждениях большеберцовой кости и открытых переломах осуществляют наружный остеосинтез с использованием аппарата Илизарова.
- При свежих переломах со значительной компрессией, неправленых и застарелых переломах, а также вторичном оседании мыщелков из-за преждевременной нагрузки на ногу выполняют костнопластическую операцию по Ситенко.
По методике Ситенко сустав вскрывают, производят остеотомию, приподнимают верхний фрагмент мыщелка так, чтобы его суставная поверхность располагалась на одном уровне и в одной плоскости с поверхностью второго мыщелка, а затем вводят в образовавшуюся щель клин, изготовленный из аутогенной или гетерогенной кости. Фрагменты скрепляют стягивающими шурупами и пластиной. После остеосинтеза рану послойно ушивают и дренируют. При стабильной фиксации иммобилизация в послеоперационном периоде не требуется.
Дренаж удаляют на 3-4 сутки, затем начинают ЛФК с пассивными движениями для предотвращения развития посттравматической контрактуры сустава. Послеоперационное лечение включает обезболивающие, антибиотики, тепловые процедуры (озокерит, парафин). После уменьшения болей переходят к активной разработке сустава. Легкую осевую нагрузку на конечность при обычном остеосинтезе разрешают через 3-3,5 мес., при проведении костной пластики – через 3,5-4 мес. Полная опора на ногу возможна через 4-4,5 мес.
Прогноз
Прогноз при адекватном сопоставлении отломков, соблюдении рекомендаций врача и сроков лечения обычно удовлетворительный. Отсутствие полной анатомической репозиции, а также преждевременная осевая нагрузка могут спровоцировать оседание отломка большеберцовой кости, что становится причиной формирования вальгусной или варусной деформации конечности с последующим развитием прогрессирующего посттравматического артроза.
Профилактика
Первичная профилактика переломов мыщелков большеберцовой кости включает меры по предупреждению падений с высоты, бытовых и автодорожных травм. Профилактика отдаленных осложнений со стороны врачей предусматривает выбор оптимальной тактики лечения с учетом характера травмы, со стороны пациентов – строгое следование рекомендациям, регулярные занятия лечебной физкультурой для предупреждения контрактур.
Источник
