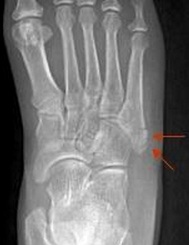
Снимок перелома плюсневой кости стопы до и после
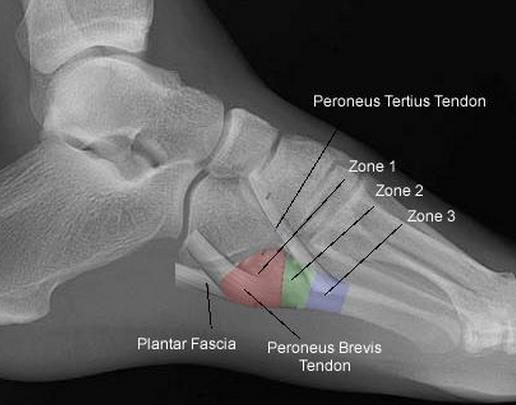
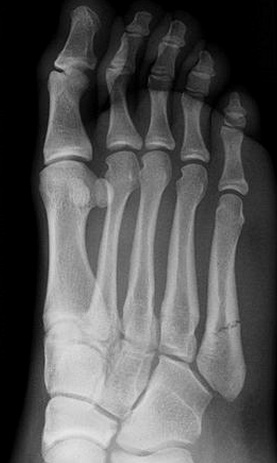
Переломы тела и головки 5-й плюсневой кости мало примечательны, так как их диагностика и лечение подчиняются тем же признакам что и переломы других малых плюсневых костей. Особый интерес представляет собой перелом основания 5-й плюсневой кости, так как он имеет ряд принципиальных отличий. Перелом основания 5-й плюсневой кости часто встречаемая травма. В зависимости от механизма повреждения существуют 3 основных зоны локализации перелома. При форсированной инверсии стопы происходит перелом в первой зоне, при форсированной аддукции стопы во второй зоне, при постоянно повторяющейся перегрузке в третьей зоне. Также перелом основания 5 плюсневой кости часто ассоциирован с повреждениями в суставе лисфранка, разрывах латерального комплекса связок.
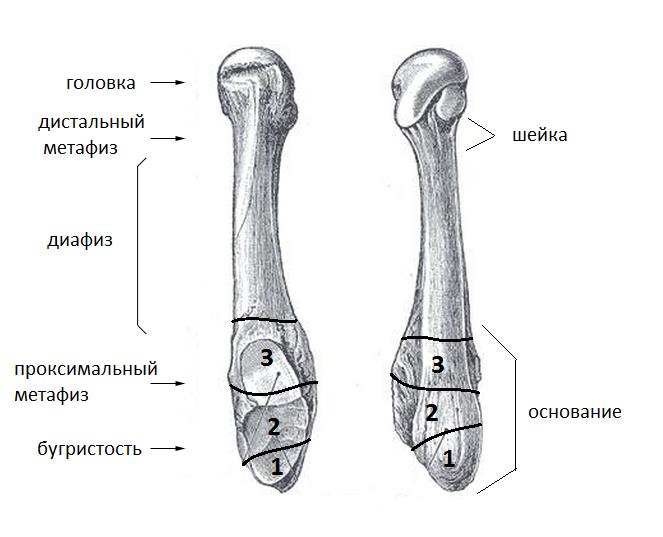
Выделяют 5 основных анатомических областей пятой плюсневой кости: бугристость, основание, диафиз, шейка, головка. К основанию крепятся сухожилия короткой и длинной малоберцовых мышц, третья малоберцовая мышца крепится к проксимальной части диафиза.

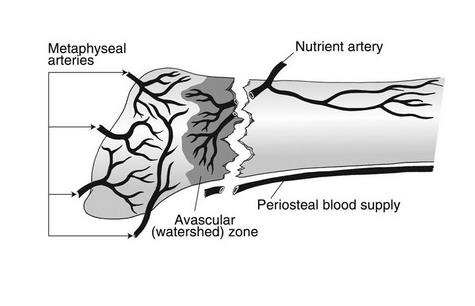
Кровоснабжение осуществляется диафизарной и метафизарной ветвями, вторая зона является областью водораздела этих ветвей, по этой причине переломы во второй зоне склонны к несращению.
Зона перелома | Описание | Рентгенограммы |
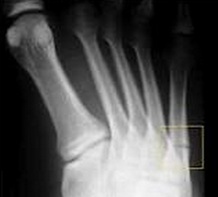
Зона 1 (псевдо-перелом Jones) | Перелом бугорка. Отрывной перелом, происходит из-за избыточно длинной подошвенной связки, латерального пучка подошвенной фасции или резкого перенапряжения малоберцовых мышц. Несращения встречаются редко. |
|
Зона 2 (перелом Jones) | Зона метафизарно-диафизарного перехода. Переходит на предплюсне-плюсневый сустав. Плохо кровоснабжаемая зона. Высокий риск несращения. |
|
Зона 3 | Проксимальный перелом диафиза. Располагается дистальнее межплюсневого сочленения. Стресс-перелом у бегунов. Ассоциирован с кавоварусной деформацией и сенсорными нейропатиями. Высокий риск несращения. |
|
Боль по наружному краю стопы, усиливающаяси при нагрузке весом тела. При пальпации стандартные боль, крепитация, патологическая подвижность, хотя последние два симптома могут отсутствовать при неполном переломе или переломе без смещения. Боль усиливается при эверсии стопы. Для инструментальной диагностики применяются ренгтгенография в прямой, боковой и косых проекциях, в редких случаях КТ и МРТ.
Лечение переломов 1-й зоны чаще всего консервативное. Накладывается гипс или используется жёсткий ортез, которые позволяют ходить с полной нагрузкой непосредственно после травмы. Иммобилизация на протяжении 3 недель, после чего рекомендуется ношение специальной обуви с жёсткой подошвой. Некоторая болезненность при нагрузке сохраняется до 6 месяцев.
При переломах во второй и третьей зоне без смещения отломков, требуется более длительная иммобилизация: 6-8 недель. Нагрузку на ногу при этом следует полностью исключить (ходьба на костылях). После появления рентгенологических признаков сращения возможен переход на обувь с жёсткой подошвой.
Учитывая высокий риск несращения при переломах во 2 и 3 зонах рекомендовано оперативное лечение. Это связано с тем что в 25% случаев острых переломов и в 50% случаев хронических переломов (с выраженной периостальной реакцией и склерозом внутрикостного канала) в зонах 2 и 3 при лечении методом гипсовой иммобилизации сращения не происходит. При оперативном лечении переломов в зонах 2 и 3 чаще всего применяется внутрикостный остеосинтез при помощи компрессирующего винта. Желательно использовать винты большого диаметра (6-6,5мм) для создания адекватной компрессии и исключения ротационной нестабильности. Применяется две различные техники: в одной винт вводится строго по ходу интрамедуллярного канала, перед этим необходимо тщательно рассверлить канал и пройти его при помощи мечика, чтобы при введении винта не произошло перелома диафиза. При этом нельзя использовать винты большой длинны, так как возможен перелом стенки диафизарного канала в более узкой шеечной части кости. Вторая техника подразумевает введение винта перпендикулярно плоскости перелома с выходом через переднемедиальную кортикальную пластинку диафиза. При этом так же необходимо рассверлить канал и пройти его мечиком.
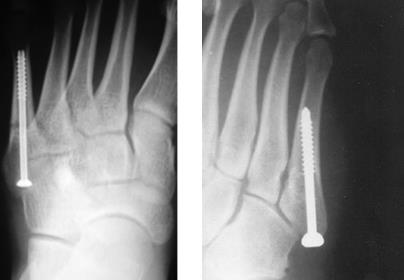
В ряде случаев возникает необходимость накостного остеосинтеза с использованием костнопластического материала. В качестве костно-пластического материала может быть использовано губчатое вещество из гребня подвздошной кости, проксимального мыщелка большеберцовой кости или костноиндуктивный материал на основе трикальцийфосфата. Для остеосинтеза в этих случаях может быть использована как внутрикостная фиксация компрессирующим винтом, так и накостный остеосинтез пластиной.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом основания 5-й плюсневой кости и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом основания 5-й плюсневой кости, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Источник
Рентгенограмма, КТ, МРТ при переломе плюсневых костейа) Определения: • Перелом Джонса: травматический поперечный перелом проксимальной части диафиза 5-й плюсневой кости • Маршевый перелом: усталостный перелом дистальной части 2-й и 3-й плюсневых костей, часто встречающийся у новобранцев б) Визуализация: 1. Общая характеристика: • Локализация: о 5-я плюсневая кость >3-я >2-я > 1-я >4-я о Переломы основания 5-й плюсневой кости: отрывной перелом бугристости > перелом Джонса > стресс-перелом о Диафиз и шейка плюсневой кости повреждаются чаще, чем головка • Морфологические особенности: о В большинстве случаев переломы являются поперечными или косопоперечными о Переломы, возникшие в результате прямого удара, могут выглядеть в виде звезды о Три типа перелома проксимального отдела 5-й плюсневой кости: – Отрывной перелом бугристости: Может повреждаться суставная поверхность предплюсне-плюсневого или межплюсневого сустава, либо перелом может быть внесуставным – Перелом Джонса: травматический перелом кости на границе диафиза и метафиза: Дистальнее межплюсневого сустава – Стресс-перелом: выглядит аналогично перелому Джонса, может располагаться несколько дистальнее: В некоторых случаях перелом Джонса возникает на фоне стресс-перелома 5-й плюсневой кости о Отрывной перелом области прикрепления связки Лисфранка: – Продольный перелом медиального края основания 2-й плюсневой кости
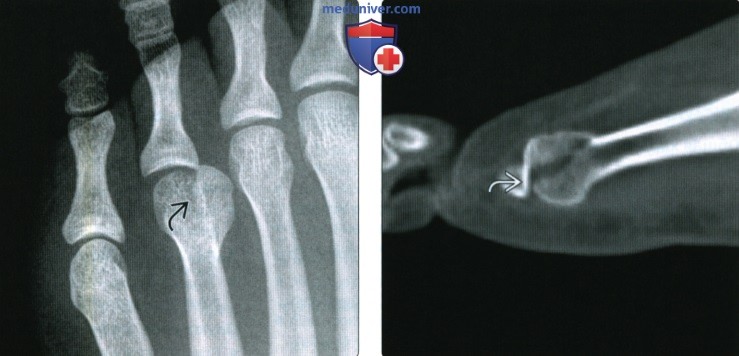
(Справа) При КТ в сагиттальной плоскости видно, что линия перелома делит суставную поверхность пополам. Вследствие повреждения суставной поверхности была выполнена ОРИФ. (Справа) Девочка 12 лет. При рентгенографии среднего отдела стопы в косой проекции визуализируется добавочный центр оссификации бугристости 5-й плюсневой кости, который можно отличить от отломка по локализации, ориентации, наличию кортикального слоя и округлой форме. В свою очередь, отломок характеризуется отсутствием кортикального слоя и поперечной ориентацией. (Справа) Пациент, у которого развилась остеопения вследствие снижения двигательной активности. При рентгенографии стопы в передне-задней проекции визуализируются небольшая ступенеобразная деформация и ограниченная периостальная реакция на уровне стресс-перелома 3-й плюсневой кости. При рентгенографии, выполненной двумя неделями ранее, изменения отсутствовали. 2. Рентгенография при переломе плюсневых костей: • Рекомендуется рентгенографию выполнять в трех проекциях: передне-задней, косой и боковой • Перелом может выявляться лишь в одной проекции • Стресс-перелом, как правило, характеризуется отсутствием смещения отломков: о Сразу после травмы (на момент дебюта болевого синдрома) перелом может не визуализироваться о Через 7-10 дней может визуализироваться ограниченная периостальная реакция 3. КТ при переломе плюсневых костей: • Выполняется при подозрении на отсутствие консолидации перелома 4. МРТ при переломе плюсневых костей: • Проводится при подозрении на стресс-перелом • Гипоинтенсивная линия перелома при всех последовательностях • Гипоинтенсивная зона отека/кровоизлияния на Т1 ВИ, гиперинтенсивная при последовательностях, чувствительных к жидкости 5. Рекомендации по визуализации: • Лучший метод визуализации: о Первично выполняется рентгенография, однако на рентгенограмме перелом без смещения может не визуализироваться о КТ выполняется при тяжелой травме стопы или подозрении на отсутствие консолидации перелома о МРТ используется в тех случаях, когда обнаружение стресс-перелома может повлиять на тактику лечения • Рекомендации по выбору протокола: о Строить аксиальные и сагиттальные срезы следует относительно длинной оси плюсневых костей
(Справа) У этого же пациента при МРТ в сагиттальной плоскости в режиме STIR визуализируются линия перелома и окружающая ее зона отека костного мозга (кровоизлияние). Причем зона отека выглядите виде полосы, что является характерным признаком перелома. Напротив, при опухолевом или инфекционном поражении кости была бы обнаружена гиперинтенсивная зона округлой формы. (Справа) У этого же пациента при КТ в сагиттальной плоскости визуализируется несросшийся переломка: края отломков склерозированы, а костная мозоль отсутствует. Точность обнаружения несросшегося перелома при КТ выше, чем при рентгенографии. (Справа) При КТ в коронарной плоскости выявляются оскольчатые переломы промежуточной клиновидной кости и основания 3-й плюсневой кости, которые при рентгенографии не визуализировались. В таких случаях большое значение имеет выполнение КТ. Травма была получена в результате падения снегохода на стопу. в) Дифференциальная диагностика перелома плюсневых костей: 1. Кость Везалия: • Добавочная кость возле бугристости основания 5-й плюсневой кости • Округлая или треугольная форма, склерозированные края • Как правило, размер добавочной кости превышает ожидаемый размер бугристости 2. Болезнь Фрейберга: • Остеонекротический/остеопоротический перелом либо рассекающий остеохондрит головок 2-3 плюсневых костей 3. Псевдоэпифиз: • Формируется на конце плюсневой кости, противоположном эпифизу 4. Добавочный центр оссификации пятой плюсневой кости: • Продольно ориентированный тонкий костный фрагмент, расположенный вдоль латерального края бугристости 5. Опухолевое/инфекционное поражение плюсневой кости: • При МРТ на фоне отека костного мозга линия перелома может быть не заметна г) Патология. Общая характеристика: • Этиология: о Размозжение, тупая травма, сдвигающее или скручивающее усилие, длительная повышенная нагрузка о Стресс-переломы чаще встречаются у бегунов о Стресс-перелом основания 2-й плюсневой кости встречается у артистов балета о 5-я плюсневая кость: – Отрывной перелом бугристости: внутренняя ротация стопы, находящейся в положении подошвенного сгибания; тянущее усилие латеральной части подошвенного апоневроза + короткой малоберцовой мышцы – Перелом Джонса: избыточное отведение стопы, находящейся в положении подошвенного сгибания – Стресс-перелом проксимальной части диафиза: повторяющаяся травматизация при беге, танцах • Сопутствующие патологические изменения: о Повреждение суставных поверхностей сустава Лисфранка или связки Лисфранка: – При переломе основания 2-й плюсневой кости может повреждаться область прикрепления связки Лисфранка о Переломы клиновидной кости и других костей стопы о Вывих плюснефалангового сустава д) Клинические особенности: 1. Демография: • Эпидемиология: о На долю переломов плюсневых костей приходится 35% от всех переломов костей стопы 2. Течение и прогноз: • ↑ риск несрастания отломков при проксимальных переломах 5-й плюсневой кости вследствие слабого кровоснабжения этой зоны 3. Лечение: • Консервативное: обувь на плоской подошве, иммобилизация • Фиксация спицами при выраженном смещении отломков • Остеосинтез винтами/пластиной при переломе Джонса: как в остром периоде, так и при замедлении консолидации перелома е) Список использованной литературы: 1. Gorbachova Т: Midfoot and forefoot injuries. Top Magn Reson Imaging. 24(4):215-21,2015 – Также рекомендуем “Признаки переломов и вывихов пальцев стопы” Редактор: Искандер Милевски. Дата публикации: 17.11.2020 |
Источник
Содержание статьи
Перелом плюсневой кости стопы диагностируется у каждого четвертого пациента при обращении к травматологу с повреждением дистального отдела нижней конечности. К нарушению целостности одной или нескольких плюсневых костей приводит прямой удар, сдавливание или переезд стопы колесом. Травма сопровождается деформацией ступни, что негативно влияет не только на функцию движения, но и приводит к развитию болезней позвоночника и суставов.

Описание травмы
Плюсной называется средний отдел стопы. Это пять трубчатых костей, соединяющих предплюсну и фаланги пальцев. Плюсна участвует в формировании сводов стопы и отвечает за амортизационную функцию, обеспечивая правильную биомеханику стопы во время прыжков, бега, быстрой ходьбы.
Нарушение целостности одной или нескольких костей приводит к затруднению опоры на поврежденную ногу и самостоятельного передвижения. А при отсутствии правильного лечения впоследствии у больного может развиться посттравматическое плоскостопие.
В травматологии существует классификация перелома плюсневой кости стопы. Если разлом случился в результате травмы, перелом считается травматическим. Если провокатором послужили регулярные интенсивные нагрузки и ушибы, он называется усталостным.
В зависимости от локализации повреждения, выделяют следующие виды:
- Перелом Джонса – поражается пятая кость, повреждение которой требует длительного лечения.
- Отрывной – появляется при подвывихе стопы, сопровождается растяжением связок и переломом голеностопа.
- Субкапитальный – когда сломаны шейки костей.
Иногда повреждается средняя часть или непосредственно головки плюсневых костей. Если целостность кожи нарушена, а через открытую рану просматривается оголенный отломок кости – это открытый перелом. Закрытой называется травма, локализующаяся в толще мягких тканей без повреждения поверхностных слоев.
По соотношению отломков костей бывает перелом без смещения и со смещением. Одиночный перелом плюсневой кости редко бывает смещенным. При повреждении одной кости близлежащие образования начинают выполнять роль шины, удерживая отломки в правильном положении.
Симптоматика
Перелом плюсневой кости стопы сопровождается клинической картиной, сила выраженности и особенности которой зависят от разновидности перелома. Когда повреждена одна кость плюсны:
- болевой синдром усиливается при попытке опереться на стопу, при пальпации поврежденного участка;
- стопа отекает локально над сломанной костью с тыльной и подошвенной стороны;
- подкожные кровоизлияния могут проявиться не сразу, а через несколько часов, как правило, они необширные;
- при ощупывании слышна крепитация (хруст).
Стопа деформируется, пальцы могут визуально укорачиваться.
Если перелом множественный, появляется:
- сильный отек, охватывающий всю поверхность стопы;
- выраженные обширные подкожные гематомы;
- стопа сильно болит, до нее больно дотрагиваться;
- опереться на поврежденную ногу невозможно;
- ступня деформирована.
Если перелом открытый, травма осложняется кровотечением и травматическим шоком. Состояние характеризуется побледнением кожных покровов, учащением или замедлением пульса, резким понижением артериального давления. У некоторых пострадавших возможно развитие обморочного состояния.

Причины
Перелом плюсневой кости стопы может появиться по травматологическим и патологическим причинам.
Механическому повреждению способствует:
- сильный прямой удар по стопе сверху;
- падение на ногу предмета с большим весом:
- компрессия стопы сверху и снизу;
- нагрузка в момент вращательного движения.
Нередко такие переломы появляются после дорожно-транспортных происшествий. Переезд ноги транспортным средством становится причиной трещины в кости или ее полного перелома.
К патологическим причинам можно отнести:
- снижение плотности костной ткани при остеопорозе;
- вымывание солей кальция у человека, длительное время принимающего мочегонные препараты;
- избыточная нагрузка при ожирении.
Переломам чаще подвержены люди старшего возраста, а также профессиональные спортсмены. Постоянные интенсивные нагрузки, которые сопровождаются регулярными травмами незначительного характера – подвывихом, ушибом являются предрасполагающим фактором последующего нарушения целостности кости.
Подобная картина наблюдается и у новобранцев в армии по причине повышенной нагрузки на стопу.
Лечение
Терапевтические мероприятия начинаются еще до оказания квалифицированной помощи. На месте происшествия важно провести правильные доврачебные действия:
- Обеспечить пострадавшему покой, не разрешать вставать и шевелить травмированной ногой.
- По возможности снять обувь, если для этого нужно приложить усилия, то делать это не нужно.
- К месту перелома приложить холод: замороженные продукты, обернутые в ткань, гипотермический пакет «Снежок». Длительность воздействия не должна превышать 15 минут во избежание локального переохлаждения.
- Стопу обездвижить, наложив шину, или зафиксировать между двумя ровными дощечками.
- При сильной боли можно принять обезболивающее средство – Баралгин, Кетанов.
Пострадавшего следует немедленно доставить к врачу. Любое промедление может закончиться развитием нежелательных осложнений.
Лечит перелом плюсневой кости стопы травматолог. Перед назначением терапевтических процедур проводится диагностика. Кроме визуального осмотра и выслушивания жалоб больного, доктор фиксирует время и подробности травмы, назначает рентгенографическое исследование. Снимок делают в 2-3 проекциях, в зависимости от разновидности перелома. После подтверждения диагноза составляется тактика лечения.
Виды терапии:
- При простом переломе без смещения накладывается гипсовая лонгета на 1 месяц. Длительность сращения может увеличиваться, если у больного наблюдается дефицит кальция в организме. Для ускорения регенерации назначаются препараты кальция – Кальцемин, Кальций Д3 Никомед. Снимают гипсовую повязку только после контрольного рентгеновского снимка, который подтверждает образование костной мозоли.
- При смещении концов поврежденной кости, проводится закрытая или открытая репозиция (сопоставление) отломков. Если операция проводится открытым методом, требуется скрепление частей кости специальными скобами, штифтами. В некоторых случаях показано скелетное вытяжение. Гипс в таком случае придется носить около 12 недель.
На время лечебного периода от больного требуется исключение любой нагрузки на поврежденную стопу. Передвигаться следует только с помощью костылей. После снятия гипса рекомендуется надевать бандаж средней фиксации, который со временем заменяется на эластичный ортез. В обувь обязательно вставлять ортопедические стельки, чтобы избежать развития плоскостопия.
Из медикаментов назначаются:
- НПВС для купирования болевого синдрома и предупреждения воспалительной реакции – Кетопрофен, Кеторол, Диклофенак;
- хондропротекторы, чтобы ускорить метаболизм костных тканей – Терафлекс, Артра;
- препараты кальция для сращения перелома плюсневых костей стопы – Кальцемин Адванс.
- мочегонные для выведения лишней жидкости – Фуросемид, Диувер.

Реабилитация
Скорость выздоровления после перелома плюсневой кости стопы зависит от разных факторов:
- тяжести повреждения;
- возраста больного;
- сопутствующих патологий.
Например, у больных с сахарным диабетом, а также у пожилых людей, регенерация тканей в разы замедляется. А наличие остеопороза в анамнезе требует особого внимания и усиленной терапии.
Реабилитационный период включает комплекс процедур, целями проведения которых является полное восстановление функциональности стопы и возвращению больному трудоспособного состояния. Для этого назначают:
- физиотерапия;
- массаж;
- комплекс лечебных упражнений.
Перелом плюсневой кости стопы заживет быстрее, если пациент пройдет полный курс физиотерапии. Метод восстановления назначается врачом и доступны в домашних условиях. Это может быть:
- магнитотерапия;
- электрофорез;
- УФО;
- фонофорез;
- лазеротерапия.
Полезны грязевые ванны, наложение аппликаций с парафином. Каждый из этих способов усиливает кровообращение, улучшает питание и регенерацию поврежденных тканей.
Курс массажа направлен на возвращение подвижности и укрепления связочного аппарата. Сеансы должен проводить квалифицированный специалист, который обладает техникой лечебного массажа.
Лечебную гимнастику назначают после снятия гипсовой повязки. Перечень упражнений и их кратность назначает врач совместно с физиотерапевтом. Первые занятия проводятся под руководством инструктора, который обучает правильной технике и учит дозировать нагрузку. В дальнейшем рекомендуется регулярное выполнение лечебной гимнастики в домашних условиях.
Комплекс базовых упражнений:
- Сгибание и разгибание пальцев на травмированной ноге.
- Сидя на стуле, выполнять перекаты с пятки на носок.
- Сгибать стопу, вытягивая переднюю ее часть вперед и назад, в обратном направлении. При этом должно ощущаться заметное натяжение.
- Поворот стопы в левую и правую сторону.
- Катание по полу массажного валика, небольшого мячика или бутылки, наполненной водой.
- Вращение стопой по кругу в разные стороны.
- Упражнение «ножницы» в положении лежа – скрещивание слегка приподнятых ног.
Каждое движение должно выполняться медленно и плавно. При этом больной не должен испытывать болезненных ощущений. При появлении боли занятия следует прекратить и сообщить об этом лечащему врачу.
При выполнении всех рекомендаций специалиста, на восстановление трудоспособности уходит от 1,5 до 3 месяцев. В большинстве случаев прогноз благоприятный. Нарушением функциональности может быть следствием промедления при обращении к доктору и попытки самолечения.
Профилактика
Перелом плюсневой кости стопы можно предотвратить, если следовать простым правилам:
- правильно питаться и вести подвижный образ жизни;
- следить за весом, не допускать появления лишних килограммов;
- носить удобную обувь на каблуке не выше 4 см;
- выполнять посильные физические упражнения для укрепления связок и мышц;
- заниматься плаванием.
При подозрении на перелом, не пытаться вылечить травму самостоятельно, а срочно обращаться в лечебное учреждение.
Источник

 (Слева) При прицельной рентгенографии стопы в передне-задней проекции определяются необычный продольный перелом головки 4-й плюсневой кости и ее вывих. Пациентка упала с велосипеда, на котором ехала босиком.
(Слева) При прицельной рентгенографии стопы в передне-задней проекции определяются необычный продольный перелом головки 4-й плюсневой кости и ее вывих. Пациентка упала с велосипеда, на котором ехала босиком.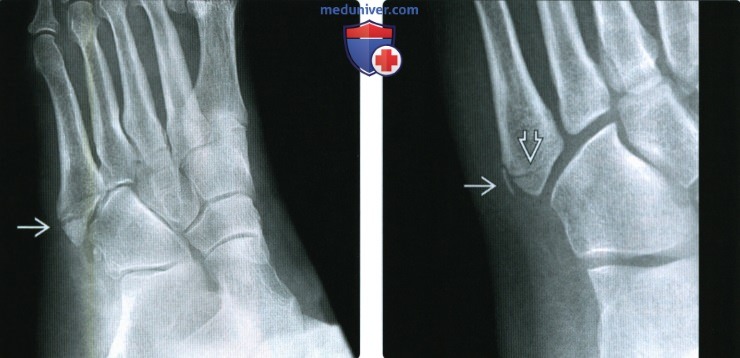 (Слева) При рентгенографии среднего отдела стопы в косой проекции определяется горизонтальный перелом бугристости 5-й плюсневой кости. Перелом возник в результате тяги короткой малоберцовой мышцы и латеральных волокон подошвенного апоневроза.
(Слева) При рентгенографии среднего отдела стопы в косой проекции определяется горизонтальный перелом бугристости 5-й плюсневой кости. Перелом возник в результате тяги короткой малоберцовой мышцы и латеральных волокон подошвенного апоневроза.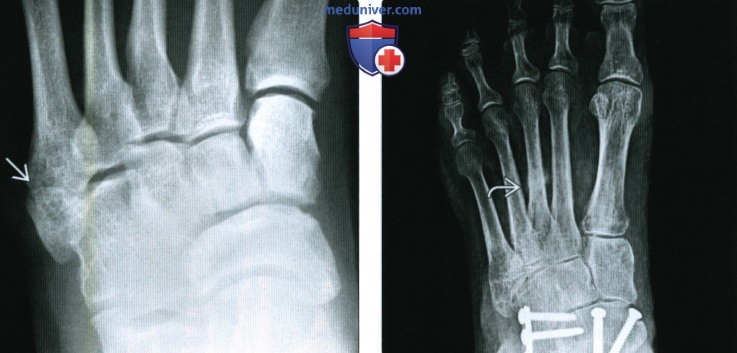 (Слева) При рентгенографии среднего отдела стопы в косой проекции определяется кость Везалия, которую следует дифференцировать с отломком бугристости 5-й плюсневой кости. Размер добавочной кости превышает ожидаемый размер бугристости. К тому же добавочная кость характеризуется треугольной формой, ровным контуром и наличием кортикального слоя.
(Слева) При рентгенографии среднего отдела стопы в косой проекции определяется кость Везалия, которую следует дифференцировать с отломком бугристости 5-й плюсневой кости. Размер добавочной кости превышает ожидаемый размер бугристости. К тому же добавочная кость характеризуется треугольной формой, ровным контуром и наличием кортикального слоя.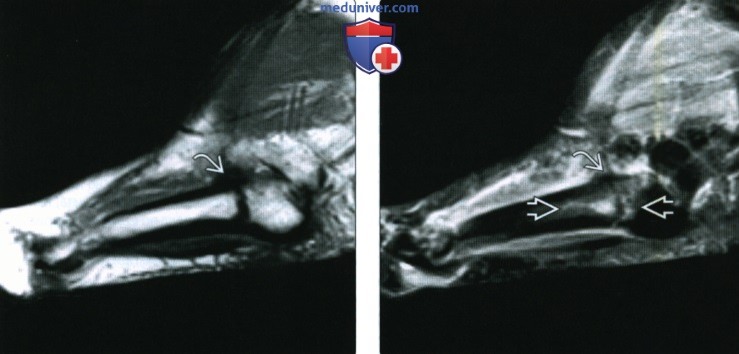 (Слева) Футболист, обратившийся с жалобами на тупые боли в латеральной части среднего отдела стопы. При рентгенографии были получены сомнительные результаты. При МРТ в сагиттальной плоскости на Т1ВИ определяется стресс-перелом основания 5-й плюсневой кости.
(Слева) Футболист, обратившийся с жалобами на тупые боли в латеральной части среднего отдела стопы. При рентгенографии были получены сомнительные результаты. При МРТ в сагиттальной плоскости на Т1ВИ определяется стресс-перелом основания 5-й плюсневой кости.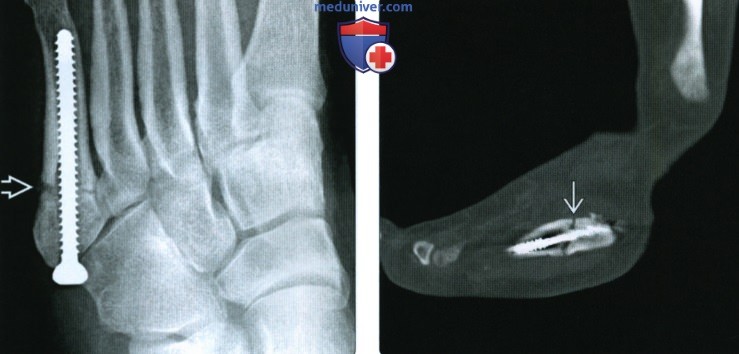 (Слева) Спустя год у этого же пациента при рентгенографии среднего отдела стопы по нечеткости краев отломков можно предположить, что перелом частично консолидировался. Однако пациент обратился с жалобами на длительные боли.
(Слева) Спустя год у этого же пациента при рентгенографии среднего отдела стопы по нечеткости краев отломков можно предположить, что перелом частично консолидировался. Однако пациент обратился с жалобами на длительные боли.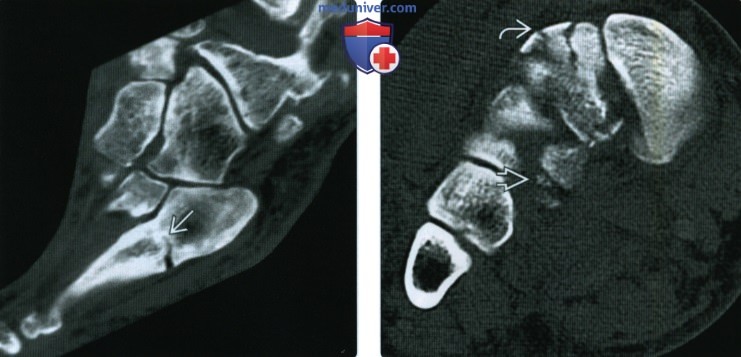 (Слева) При КТ в сагиттальной плоскости определяется частичная консолидация перелома основания 5-й плюсневой кости. При переломах Джонса высок риск несрастания отломков.
(Слева) При КТ в сагиттальной плоскости определяется частичная консолидация перелома основания 5-й плюсневой кости. При переломах Джонса высок риск несрастания отломков.