Синтезированный перелом

Через 10 месяцев врач может удалить крепежные элементы с прооперированного участка. К этому времени костная ткань полностью восстанавливается, а суставы функционируют достаточно хорошо. Спустя еще две недели пациент может выполнять привычные физические нагрузки и жить обычной жизнью.
Суть остеосинтеза: что это за процедура
При остеосинтезе костные обломки фиксируются специальной металлоконструкцией. Это необходимо для того, чтобы поврежденная кость срослась быстро, правильно и надежно.
Самое главное для успешного заживления перелома — сохранить кровоснабжение обломков кости. При травме кровоток уже нарушен, а любая хирургическая операция только усугубляет положение. Остеосинтез позволяет сохранить кровоток, обеспечивает хорошую фиксацию, и при этом не является травматичной процедурой. В некоторых случаях его можно проводить, не делая дополнительных разрезов вдоль линии перелома.
При операции используют два метода фиксации:
- Шинирование. При наложении шины именно на нее ложится основная силовая нагрузка, а обломки кости уже не могут сохранять подвижность. В качестве шины используют импланты — пластины или штифты, а также аппараты внеочаговой фиксации. Когда это необходимо, врач устанавливает фиксатор, который допускает скольжение обломков кости вдоль импланта (интрамедулярный штифт) или зафиксирует их в определенном положении. При производстве имплантов используют нержавеющую сталь, титановые сплавы, аутокость и гомокость, а также полимерные рассасывающиеся материалы. При осевой нагрузке жесткость металлических имплантов такая же, как у костной ткани, но при сгибании и скручивании имплант может деформироваться.
- Компрессия. Компрессионные пластины стягиваются при помощи специальных шурупов перпендикулярно поверхности излома. При этом методе используют аппараты внеочаговой фиксации и стягивающие петли. Так костные осколки фиксируются в состояние плотного контакта, но без излишнего натяжения.
Область применения остеосинтеза
Метод остеосинтеза хорошо зарекомендовал себя при травмах следующих участков тела:
- зоны надплечья, плечевого сустава, плеча и предплечья;
- локтевого сустава;
- тазовых костей;
- ключицы;
- тазобедренного сустава;
- голени и голеностопа;
- бедра;
- кисти;
- стопы.
Показания к остеосинтезу
Неосложненные переломы не требуют проведения остеосинтеза, ведь костная ткань хорошо восстанавливается и при консервативном клиническом лечении под наблюдением специалиста.
Показания к проведению операции могут быть абсолютными — в том случае, когда остеосинтез необходим, чтобы сохранить здоровье и качество жизни пациента, и относительными.
Абсолютными показаниями являются переломы:
- локтевого отростка, с травмой сустава и суставной сумки;
- надколенника;
- шейки бедра со смещением осколков;
- пяточного сустава;
- голеностопа;
- стопы;
- берцовой и большеберцовой кости;
- ключицы.
Остеосинтез будет показан при травмах, которые невозможно вылечить консервативными методами и если врачам сложно устранить смещение костных осколков. Абсолютными показаниями являются переломы, при которых травмированы сосудистые связки, есть угроза повреждения тканей, нервных окончаний или сосудов.
Врач может использовать остеосинтез, если при консервативном лечении произошло неправильное срастание перелома или образовался ложный сустав.
Относительные показания для остеосинтеза:
- желание пациента сократить сроки выздоровления. Чаще всего это необходимо профессиональным спортсменам или военнослужащим;
- незначительное количество костных обломков;
- сильный болевой синдром при неправильном срастании перелома;
- ущемление нервов в ходе срастания перелома;
- переломы, заживление которых происходит долго и тяжело.
Противопоказания к проведению остеосинтеза:
- состояние шока;
- политравма (большое число повреждений);
- воспалительные заболевания травмированного участка тела;
- остеомиелит;
- заболевания костей – туберкулез, онкологическое поражение (также вторичные метастазы кости);
- флегмоны и абсцессы в месте предстоящей операции;
- тяжелое поражение нервной системы, органов дыхания, хронические заболевания других органов и систем;
- артрит суставов в области операции;
- онкологические заболевания крови;
- возраст пациента старше 70–75 лет.
Виды остеосинтеза
В зависимости от времени, прошедшего с момента травмы до операции, остеосинтез делится на 2 типа:
- Первичный. В этом случае «собрать» кость при помощи имплантов удается в первые 12 часов после получения травмы.
- Отсроченный. Если операция проводится спустя 12 часов после травмы.
Если был проведен отсроченный остеосинтез, это не означает, что помощь «запоздала» или что время упущено. Какой вид операции будет предпочтительнее именно для каждого случая, решает врач.
По видам доступа к травмированной кости операция может быть:
- Малоинвазивной — когда крепежные элементы можно ввести через небольшие разрезы. Так пациент легче перенесет операцию, а реабилитационный период сократится.
- Открытой. В этом случае на месте перелома делают операционный разрез.
По месту, куда накладывается крепеж, остеосинтез бывает:
- Наружный.
- Дистракционно-компрессионный. В этом случае на место перелома врач устанавливает аппарат с наружной фиксацией.
Ультразвуковой. В этом случае при остеосинтезе используют аппараты УЗ. Это гарантирует быструю фиксацию костей благодаря заполнению поврежденных каналов кости биополимерным конгломератом.

При погружном методе остеосинтеза применяются следующие техники проведения операции:
- интрамедуллярная, когда крепежная спица или шифт устанавливается в спинномозговой канал;
- накостная, когда пластины крепятся к кости снаружи;
- чрескостная, когда крепеж охватывает кость в месте перелома;
- пересадка костной ткани, когда в качестве фиксатора используется кость пациента.
Устаревший метод остеосинтеза — операция по Веберу, когда обломки кости врач фиксирует металлическими спицами и проволокой.
Какая именно операция будет проведена пациенту, решает врач. Решающее значение будут иметь данные томографии или рентгеновского снимка места травмы.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При ультразвуковом остеосинтезе костные участки склеивают между собой при помощи ультразвука. Метод основан на явлении адгезии – межмолекулярном взаимодействии в поверхностном слое тканей. За счет адгезии происходит сцепление разнородных поверхностей тел.
При этом между обломками кости хирург размещает специальную мономерную смесь. Электрический генератор создает электромагнитные колебания, которые специальный прибор преобразует в ультразвук и направляет в зону перелома.
Мономерная костная смесь меняет свою структуру и создает конгломерат, крепко сваривающий обломки кости. При этом образуется прочный шов, сравнимый с тем, что остается при работе сварочного аппарата.
Таким образом поры и каналы слома кости заполняет биополимерный конгломерат. И между поврежденными элементами возникают надежные механические связи.
Однако ультразвуковой остеосинтез может провоцировать развитие атрофических процессов в тканях, соприкасающихся с полимером. Поэтому метод не может быть рекомендован пациентам с тяжелыми травмами и слабым иммунитетом.
Реабилитационный период
Для того, чтобы пациент максимально быстро восстановил качество жизни, реабилитационные мероприятия важно начинать на 2–3 день после того, как проведен остеосинтез. Какими они будут и как долго продлятся, определяет врач. При этом он учитывает:
- насколько сложен перелом;
- насколько сложна проведенная операция и какие конструкции были использованы;
- где находится повреждение;
- возраст, психологическое и физическое состояние пациента;
- насколько быстро идет процесс восстановления здоровья.
Программа реабилитации включает в себя физиотерапию, лечебную физкультуру, занятия в бассейне, психологическую адаптацию, возвращение трудовых навыков, массаж, полноценное питание. Пациент гораздо быстрее вернется к привычному образу жизни, если откажется от вредных привычек, даст себе возможность отдохнуть и больше времени начнет проводить на свежем воздухе.
Время реабилитации можно разделить на несколько этапов:
- Ранний. Он продолжается 2–3 недели после остеосинтеза. Далее возможна выписка пациента из стационара.
- Ближайший послеоперационный. Его проводят в последующие 2–3 месяца после операции.
- Поздний послеоперационный. Временные рамки этого этапа — 3–6 месяца с момента остеосинтеза;
- Период восстановления функций. Наступает после шестого месяца с момента операции.
После остеосинтеза пациент от 2 до 5 дней должен находиться в состоянии покоя. Организм привыкает к своему новому состоянию, место операции отекает. Справиться с неприятными ощущениями помогают обезболивающие препараты и врачебный уход. Вакуумный дренаж с места операции удаляют спустя 2 дня, швы снимают на 8–14 день, в зависимости от того, на каком участке проведена операция.
Уже с 3 дня необходимо начинать двигать прооперированной конечностью. Сначала это может быть статическое напряжение, потом — лечебная гимнастика. Это позволит улучшить ток лимфы и крови. Риск возникновения осложнений при этом уменьшается.
Сначала врач сам помогает пациенту согнуть и разогнуть конечность, выполнить вращение. Затем день ото дня нагрузку необходимо увеличивать, а в случае операции на суставах ноги ее нужно выполнять на тренажерах.
Излишняя нагрузка может привести к образованию костных мозолей. Поэтому осваивать дополнительные движения без разрешения врача запрещено.
При реабилитации пациента хорошо зарекомендовали себя:
- Лечебный массаж. Может проводиться только после дуплексного сканирования вен и исключения подозрения на тромбоз.
- Физиотерапия: КВЧ-терапия, ультразвук, электрофорез, УФ-облучение, индуктотермия, диатермия, грязелечение, парафиновые аппликации, магнитотерапия, электромиостимуляция. Лечебные процедуры могут быть назначены с третьего дня после операции.
- Занятия в бассейне. Приступать к их выполнению следует не раньше, чем спустя месяц после остеосинтеза, продолжительность занятия не должна превышать 30 минут. Важно, чтобы пациент погружался в воду до такого уровня, чтобы прооперированный участок не испытывал дискомфорта.
Социально-бытовая реабилитация. Пациенту необходимо заново учиться выполнять привычные бытовые задачи — при помощи специальных приспособлений и с учетом ограничений, постоянных или временных. Иногда приходится осваивать новую профессию, если это необходимо для сохранения здоровья и чтобы исключить возможность получения аналогичной травмы. Выработка новых привычек и освоение навыков дают хорошие результаты — после операции человек может жить полноценно и качественно.
Источник
Остеосинтез винтами при переломе шейки бедра
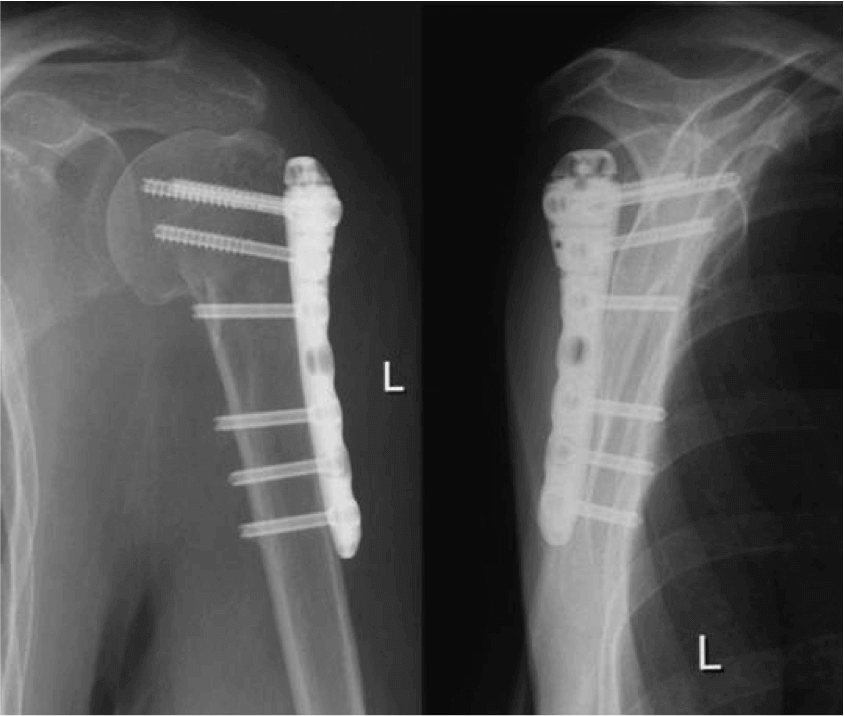
Рентгеновский снимок остеосинтеза при переломе ключицы
Гвозди из титанового сплава для вставки в голени со стопорными винтами. В верхнем правом углу показано в уменьшенном виде весь набор разной длины гвоздей и винтов.
Остеосинтез — (др.-греч. ὀστέον — кость; σύνθεσις — сочленение, соединение) хирургическая репозиция костных отломков при помощи различных фиксирующих конструкций, обеспечивающих длительное устранение их подвижности. Цель остеосинтеза — обеспечение стабильной фиксации отломков в правильном положении с сохранением функциональной оси сегмента, стабилизация зоны перелома до полного сращения.
Метод является одним из основных при лечении нестабильных переломов длинных трубчатых костей, а, часто, единственно возможным при внутрисуставных переломах с нарушением целостности суставной поверхности.
В качестве фиксаторов обычно используются штифты, гвозди, шурупы, винты, спицы и т. д., изготавливаемые из материалов, обладающих биологической, химической и физической инертностью.
Классификация методов остеосинтеза[править | править код]
- По времени постановки:
- первичные
- отсроченные
- По способу введения фиксаторов:
- наружный чрескостный компрессионно-дистракционный
- погружной:
- накостный
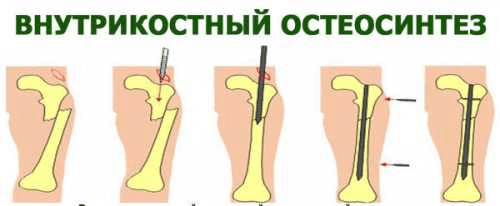
- внутрикостный
- чрескостный
Отдельно различают новый метод — ультразвуковой остеосинтез.
Краткая характеристика методов остеосинтеза[править | править код]
Наружный чрескостный компрессионно-дистракционный остеосинтез(ЧКДО)[править | править код]
Наружный чрескостный компрессионно-дистракционный остеосинтез выполняется при помощи компрессионно-дистракционных аппаратов (Илизарова, Волкова — Оганесяна, Гудушаури, Ткаченко, Обухова, Акулича и др.). Этот метод дает возможность не обнажать зону перелома, возможность ходить с полной нагрузкой на нижнюю конечность, без риска смещения отломков, также не нужна гипсовая иммобилизация. Используются фиксаторы в виде металлических спиц или гвоздей, проведенных через отломки костей перпендикулярно к их оси.
Компрессионно-дистракционный остеосинтез в челюстно-лицевой хирургии[править | править код]
В настоящее время метод широко используется в челюстно-лицевой хирургии для устранения различных деформаций лица, связанных с недоразвитием и дефектами костей черепа.[1]
С помощью компрессионно-дистракционных аппаратов соединяются костные фрагменты, полученные после остеотомии. Компрессия и дистракция выполняется при сохранении функции, что обеспечивает активные процессы остеогенеза, гистогенеза и ангиогенеза.
Применение КДО по сравнению с другими методами лечения имеет достаточно весомые преимущества: отсутствие осложнений, присущих методам костной пластики; восстановление симметрии лица достигается исключительно местными тканями; мягкие ткани постепенно адаптируются к новой форме костного скелета, что значительно снижает риск рецидива; значительно меньше травматичность операции и её длительность; меньше процент послеоперационных осложнений; в большинстве случаев достигается стойкий положительный функциональный и косметический результат.[2]
Погружной остеосинтез[править | править код]
Погружной остеосинтез — это оперативное введение фиксатора кости непосредственно в зону перелома. В зависимости от расположения фиксатора по отношению к кости данный метод бывает внутрикостным (интрамедуллярным), накостным и чрескостным. Для внутрикостного остеосинтеза используют различные виды стержней (гвозди, штифты), для накостного — различные пластинки с винтами, шурупами, для чрескостного — винты, спицы. Нередко возможно сочетание этих видов остеосинтеза.
Внутрикостный остеосинтез[править | править код]
Внутрикостный остеосинтез может быть закрытым и открытым. При закрытом после сопоставления отломков по проводнику через небольшой разрез вдали от места перелома вводят под рентген-контролем фиксатор. При открытом зону перелома обнажают, отломки репонируют и в костный канал сломанной кости вводят фиксатор.
Накостный остеосинтез[править | править код]
Накостный остеосинтез производят с помощью фиксаторов-пластин различной толщины и формы, соединяемые с костью при помощи шурупов и винтов. Иногда при накостном остеосинтезе в качестве фиксаторов возможно применение металлической проволоки, лент, колец и полуколец, крайне редко — мягкий шовный материал (лавсан, шелк).
Чрескостный остеосинтез[править | править код]
При чрескостном остеосинтезе фиксаторы проводятся в поперечном или косопоперечном направлении через стенки костной трубки в зоне перелома.
Показания[править | править код]
Абсолютные показания:
- переломы, не срастающиеся без оперативного вмешательства
- переломы, при которых есть риск повреждения костными отломками кожи, мышц, сосудов, нервов и т. д.
- неправильно сросшиеся переломы
Относительные показания:
- медленносрастающиеся переломы
- вторичное смещение отломков
- невозможность закрытой репозиции отломков
- коррекция плоскостопия
- вальгусная деформация
Противопоказания[править | править код]
- открытые переломы с обширной зоной повреждения
- резкое загрязнение мягких тканей
- занесение инфекции в зону перелома
- общее тяжелое состояние
- наличие тяжелой сопутствующей патологии внутренних органов
- выраженный остеопороз
- декомпенсированная сосудистая патология конечностей
- заболевания нервной системы, сопровождающиеся судорогами
Остеосинтез в ветеринарии[править | править код]
Соединение и удержание костных отломков могут быть достигнуты разными способами с использованием шелка, кетгута, капрона, скрепок, пластмассовых, древесных и других штифтов, проволоки, пластин, шурупов, болтов, костных трасплантатов и т.д. При закрытых переломах остеосинтез следует выполнять не позднее, чем через сутки после травмы, так как в более поздние сроки делать вытяжение и репозицию отломков труднее, при этом приходится дополнительно травмировать ткани. В случае открытых переломов операцию проводят как можно раньше, до развития клинических признаков инфекции.[3]
См. также[править | править код]
- Малоинвазивный металлосинтез пластиной
- Пластина с угловой стабильностью
- Репозиция
- Чрескожный металлостеосинтез
- Distraction_osteogenesis
Примечания[править | править код]
Литература[править | править код]
- Волков М. В., Гудушаури О. Н. и Ушакова О. А. Ошибки и осложнения при лечении переломов костей, М., 1979;
- Каплан А. В., Махсон Н. Е. и Мельникова В. М. Гнойная травматология костей и суставов, с. 171, 188, М., 1985;
- Соков Л. П. Курс травматологии и ортопедии, с. 80, М., 1985;
- Ревенко Т. А., Гурьев В. Н. и Шестерня Н. А. Атлас операций при травмах опорно-двигательного аппарата, М., 1987;
- Рычагов Г. П., Гарелик П. В., Кремень В. Е. Общая хирургия. — Мн.: Интерпрессервис; Книжный Дом, 2002. — 928с.
- Уотсон-Джонс Р. Переломы костей и повреждения суставов, пер. с англ., М., 1972.
Ссылки[править | править код]
- [1]: Научно-популярная статья на сайте о остеосинтезе
- [2]: (недоступная ссылка с 09-05-2018 [870 дней]) Статья о видах остеосинтеза
- Сайт — справочное пособие по остеосинтезу
- Остеосинтез костей голени — обучающее видео
Источник
Консолидированный перелом: что это такое, лечение, последствия
Что представляет собой консолидированный перелом? Об этом мы поведаем в рассматриваемой статье. Также вы узнаете о том, как происходит срастание переломов, почему восстановление пациента может замедлиться и как происходит лечение травм.
Основная информация
Консолидированный перелом – такой диагноз ставят многим пациентам, получившим травму. Но далеко не все больные знают, что означает это заключение.
Увидев такое странное словосочетание в своей медицинской книжке, большинство людей находятся в полном недоумении. Чаще всего этот термин ассоциируется с какой-либо серьезной патологией. Однако перелом консолидированный не представляет собой ничего страшного.
Что такое перелом?
Хирург, травматолог – это те специалисты, к которым обращаются люди с переломом кости.
Перелом – частичное или же полное нарушение целостности костных тканей, которое возникло при нагрузке, в несколько раз превышающей прочность поврежденного участка скелета. Такое патологическое состояние может возникать не только из-за получения травмы, но и в результате различных болезней, которые сопровождаются значительными изменениями в прочностных свойствах костей.
Обратившись в бесплатный или платный травмпункт, пациент с травмой сразу же получает лечение. Оно зависит от степени тяжести перелома, которая, в свою очередь, обусловлена размерами сломанных костей, а также их числом.
Следует особо отметить, что множественные переломы трубчатых костей (крупных) очень часто приводят к травматическому шоку и развитию сильной кровопотери. Однако, вовремя обратившись в бесплатный или платный травмпункт, таких патологий можно избежать. Кстати, больные после получения подобных травм восстанавливаются очень медленно. Их период выздоровления может занять несколько месяцев.
Консолидированный перелом – что такое?
Термин «консолидация» имеет латинское происхождение. Он состоит из двух слогов, которые переводятся как «вместе» и «укрепляю». Другими словами, консолидация означает: объединение, укрепление, интеграция или сплочение чего-либо.
Так что это – консолидированный перелом? Специалисты утверждают, что это медицинский термин, который обозначает уже сросшийся перелом с образованием костной мозоли.
Идеальное и полное срастание травмированного скелета происходит в следующих случаях:
- при хорошей фиксации сломанных костей;
- при полном и идеальном сопоставлении костных отломков;
- при восстановлении кровообращения в зоне повреждения костей;
- при восстановлении или сохранении иннервации в зоне повреждения костных тканей.
Вторичное срастание
Вторичное срастание переломов с образованием хрящевой мозоли происходит при:
- неполном сопоставлении частей костных отломков;
- плохой фиксации перелома;
- относительной подвижности костных фрагментов;
- несвоевременной иммобилизации;
- нарушении кровообращения, а также иннервации в зоне перелома кости.
Почему перелом не срастается?
Хирург, травматолог – именно эти специалисты могут ответить на вопрос о том, почему в некоторых случаях перелом кости не срастается. Согласно их мнению, такое явление имеет несколько причин. Представим их прямо сейчас:
- нарушение иммобилизации кости (поврежденной), а также смещение ее элементов относительно друг друга;
- неполное или неправильное сопоставление костных фрагментов;
- нарушение иннервации в области перелома и местного кровообращения.
Травматолог на дом выезжает лишь в крайне тяжелых случаях. При этом очень важно, чтобы специалист был грамотным. Ведь при серьезных переломах необходимо так совместить поврежденные костные ткани, чтобы произошла их полная консолидация. Однако следует отметить, что такое срастание зависит не только от квалификации доктора. Ведь в процесс регенерации должны быть включены и все слои костных тканей (например, эндоост, периост и гаверсовы каналы).
Нельзя не сказать и о том, что совместно с естественными физиологическими процессами восстановления целостности скелета также происходит рассасывание посттравматической гематомы. Кстати, костная мозоль при регенерации имеет вид небольшого веретенообразного утолщения.
Периоды образования и слои костной мозоли
Консолидированный перелом ребер и других частей скелета – довольно распространенное явление. В процессе восстановления костей образуется костная мозоль.
Такая регенерация проходит в три периода:
- развитие воспаления (асептического) в месте перелома;
- процесс костеобразования;
- перестройка костной мозоли.
Таким образом, в месте травмы у человека происходит интенсивное размножение клеток гаверсовых каналов и эндооста, а также соединительной ткани и надкостницы. Этот процесс приводит к тому, что на участке перелома образуется костная мозоль. Она состоит их четырех слоев:
- параоссальный;
- интермедиарный;
- периостальный;
- эндостальный.
Спустя 5-6 дней после непосредственного получения травмы дефект между костными отломками начинает заполняться фибробластами, клетками остеобластов и мелкими сосудами, которые образуют собой остеоидную ткань.
Также следует отметить, что выделяются 3 стадии образования костной мозоли. К ним относят:
Как долго образуется костная мозоль?
Формирование костной мозоли – довольно длительный процесс. Сроки ее образования таковы:
- Первичная (длится 4-5 недель).
- Вторичная (спустя 5-6 недель).
Следует также отметить, что мозоль в месте перелома подвергается перестройке в течение нескольких лет. Происходит это вследствие того, что остеобласты способствуют рассасыванию концов костных отломков, фрагментов и осколков, а также ликвидируют избыточное образование мозольного вещества.
В том случае если травматолог, на дом вызванный, а также сам пациент создали все оптимальные условия для срастания костных элементов, то происходит консолидация перелома (в течение нескольких недель или месяцев).
Как долго срастаются кости? Согласно утверждениям специалистов, чем старше человек, тем хуже происходит его восстановление. Например, перелом шейки бедра может приковать старика к постели, спровоцировав такие осложнения, как застойная пневмония, тромбоэмболия легочной артерии, пролежни и прочие.
Почему замедляется консолидация?
Далеко не всегда и не у всех людей костные переломы срастаются быстро и без каких-либо последствий. В некоторых случаях консолидация травмированного участка значительно замедляется. С чем связано такое явление?
К общим причинам замедленного срастания костей относят следующие:
- сахарный диабет, тонкие кости, нарушение рабаты паращитовидных желез;
- пожилой возраст, женский пол, киста яичника, неправильное питание;
- истощение, многоплодная беременность, стрессы;
- низкий рост, прием некоторых лекарственных средств, дисменорея;
- онкология, курение, удаленные яичники, трансплантация внутренних органов и прочее.
Что касается местных причин, то к ним относят:
- попадание инфекции в рану;
- нарушение кровообращения;
- сильное размозжение мягких тканей при травме;
- множественные переломы;
- попадание инородных предметов в рану;
- интерпозиция тканей и прочее.
Лечение переломов
Что делать при переломе и как добиться быстрого срастания костей? В первую очередь необходимо обратиться к доктору. При смещении костей врач должен их вправить и зафиксировать в этом положении посредством наложения гипса.
Что делать при переломе, кроме обращения в травмпункт? Чтобы перелом срастался быстрее, специалисты рекомендуют принимать анаболические гормоны и мумие. Также допустимо физиолечение и воздействие на травму электромагнитным полем.
Последствия неправильного лечения
Консолидированный перелом – это наилучший исход травмы человека. Однако следует отметить, что при отсутствии должного лечения консолидация может не произойти или замедлиться.
Специалисты утверждают, что признаками медленного срастания костной ткани являются следующие состояния:
- подвижность (патологическая) костей в месте перелома;
- сильные боли в области повреждения;
- щель между костными отломками, заметная при рентгенологическом обследовании.
Также следует отметить, что в детском возрасте процесс восстановления и регенерации поврежденной костной ткани происходит быстрее и легче, нежели у пожилых и взрослых людей. Очень часто неправильное срастание скелета приводит к образованию ложного сустава. Такие сочленения могут породить ряд серьезных проблем со здоровьем, а также причинять эстетический дискомфорт.
Источник статьи: https://fb.ru/article/248971/konsolidirovannyiy-perelom-chto-eto-takoe-lechenie-posledstviya
Синтезированный перелом что это
Есть пара вопросов:
-зачем так глубоко погружать гвоздь – не боитесь проблем при удалении?
– почему блокирующие винты введены снаружи – рана или другая причина?
– куда, вернее как исчезло смещение на передне-задней проекции?
И наконец, судя по снимкам – гвоздь SIGN, или я ошибаюсь? У нас есть опыт их применения при похожих переломах (8-10 случаев) – все срастались не менее 7-8 месяцев, часто требовали динамизации и пр.
Если менять гвоздь (мое мнение) лучше подыскать вариант с большим количеством отверстий проксимально и в разных плоскостях.
Батал Шушания 17 Апрель 2009, 23:31
Ошибки:
1)гипсовая иммобилизация оперированной конечности;
2)отсутствие ранней дозированной нагрузки на оперированную конечность;
3)отстутсвие своевременной динамизации гвоздя в канале большеберцовой кости;
Сегодня мы имеем консолидированный перелом малоберцовой кости, являющийся распоркой и отстутствие консолидации большеберцовой кости, и ваша динамизация гвоздя, выполненная с опозданием не ришила проблем.
Первым этапом нужно попробовать остотомию малоберцовой кости на уровне дифиза и дать полную нагрузку на конечность. Могут появиться боли. куда деваться. нужно потерпеть.
Другой вариант. реостеосинтез гвоздем с динамическим блокированием с рассверливанием костномозгового канала большеберцовой кости в сочетании с остеотомией малоберцовой кости.
Дерзайте.
С уважением Шушания Батал Алексеевич. ФГУ “3 ЦВКГ имени А. А. Вишневского”
Михаил Василинец 18 Апрель 2009, 00:11
1)остеотомия м/берцевой в с3
2)учитывая зону перелома,наличие каких-то елементов параосальной мозоли,отсутствие атрофического псевдоартоза-ЧКДО стстержневым или спицестержневым апаратом
3)полная нагрузка после операции
Alexander Chelnokov 18 Апрель 2009, 00:19
СИ> себе опробовала все препараты костной регенерации. В марте удален один из фиксирующих
СИ> винтов. На сегодняшний день идет 11 мес. после травмы. Решается вопрос о инвалидности. Буду
Не нужно ждать так долго, давно пора делать реостеосинтез.
Не показан нижний конец гвоздя. Винты надо было убирать из него, зачем из верхнего-то отломка.
Остеосинтез сделан был небезупречно. Гвоздь SIGN и так не самый лучший выбор для такого перелома. Но можно было сделать не хуже, чем каким-то специализированным для проксимального отдела. Следовало использовать трансмедуллярные (Poller) винты. То есть искусственно сузить канал в центральном отломке.
Судя по изменению положения гвоздя в послеоперационном периоде (хотя и в благоприятную сторону) нестабильность была очевидна. И не стоило
пытаться решить проблему гипсом, надо было сразу делать ревизионный остеосинтез. В итоге пациент бы не потерял год на лечение.
Сейчас надо перештифтовать. При удалении взять посев. Не просто рассверлить старый канал и поменять гвоздь на больший, а устранить все смещения при помощи отклоняющих винтов. Рассверлить надо. Малоберцовую, наверно, лучше пересечь внизу.
Сорокин Игорь 18 Апрель 2009, 06:54
Андрей Рагозин 18 Апрель 2009, 23:52
нагрузкой, должно сростись. В любом случае это первый этап и вы ничего не теряете
АОР
| Re: Синтезированный перелом в/3 голени. ложный сустав Отправитель: Alexander Chelnokov 18 Апрель 2009, 23:57 |
| Андрей, дорогой, какой “первый этап” – дело уже к году подходит! Тут и так проблема в основном обусловлена нестабильностью, и дальнейшее ее (нестабильности) увеличение вряд ли станет решением. |
| [ Ответить ] |
| Re: Синтезированный перелом в/3 голени. ложный сустав Отправитель: Андрей Рагозин 19 Апрель 2009, 09:08 |
| нмой взгляд основная проблема поздняя попытка динамтизации, но в связи с резорбцией кости в зоне перелома, как проявлением “shielding” синдрома, размкра овального окна в стержне оказалось недостаточно. Необходимо продолжить динамизацию, для этого необходимо удаление проксимального винта. |
| [ Ответить ] |
| Re: Синтезированный перелом в/3 голени. ложный сустав Отправитель: Alexander Chelnokov 19 Апрель 2009, 09:19 |
| AR> нмой взгляд основная проблема позняя попытка динамтизации, ио в связи с AR> резорбцией кости в зоне перелома, как проявлением “shielding” синдрома, Судя по разнице послеоперационных и последующих снимков, с самого начала уже была задана “гипердинамизация”, раз положение отломков изменялось буквально на сантиметры. >AR> размкра овального окна в стержне оказалось недостаточно. Необходимо Для той динамизации, которую мы все подразумеваем, должно обеспечиваться только сближение отломков по оси, а не по ширине, под углом и ротации. Эта ненужная подвижность уже была сразу после операции. И дальнейшая дестабилизация вряд ли улучшит что-то. |
| [ Ответить ] |
Ерсин Жунусов 19 Апрель 2009, 19:48
