Шины при переломе пальцев стопы


Переломы – это серьезные повреждения костной ткани, имеющее определенную классификацию, в зависимости от локации и степени тяжести. Оказание доврачебной помощи – одно из самых важных мероприятий, определяющее время последующего лечения и восстановления. Именно поэтому очень важно знать, как накладывать шину при переломе.

Нарушение целостности кости может быть открытым (когда разрывается кожный покров, есть кровотечение) и закрытым (без такового). Кроме того, данные травмы делятся на полные, компрессионые (со смещением) и оскольчатые.
Симптоматика
Основные проявления зависят от того, какой именно участок тела был сломлен. Общая симптоматика представлена следующими пунктами:
- резкое появление нестерпимых болевых ощущений;
- опухание и гематомы;
- смещение, деформация или укорочение кости;
- ограниченная подвижность;
- характерный звук хруста в момент травмирования;
- иногда тошнота, рвота, потеря сознания, повышение температуры и подобное.
Зачем нужна фиксация
Наложение шин при переломах не дает твердой ткани двигаться, а это значит, что болевые ощущения будут намного меньше. Помимо всего прочего, пострадавший избежит серьезных патологий, связанных со смещением и распространением обломков.
Когда шина накладывается правильно – значительно снижается риск травмирования сосудов, нервных соединений и мышечной ткани. При любом исходе данное мероприятие является неотъемлемым при переломах разных типов.
Правила наложения шин при переломах
Для транспортной доставки пострадавшего в медучреждение сначала необходимо придать ему неподвижное положение, или хотя-бы какой-то конкретной зоне. Материалы, используемые для фиксации достаточно различны – это может быть специальные шины или подручные средства.
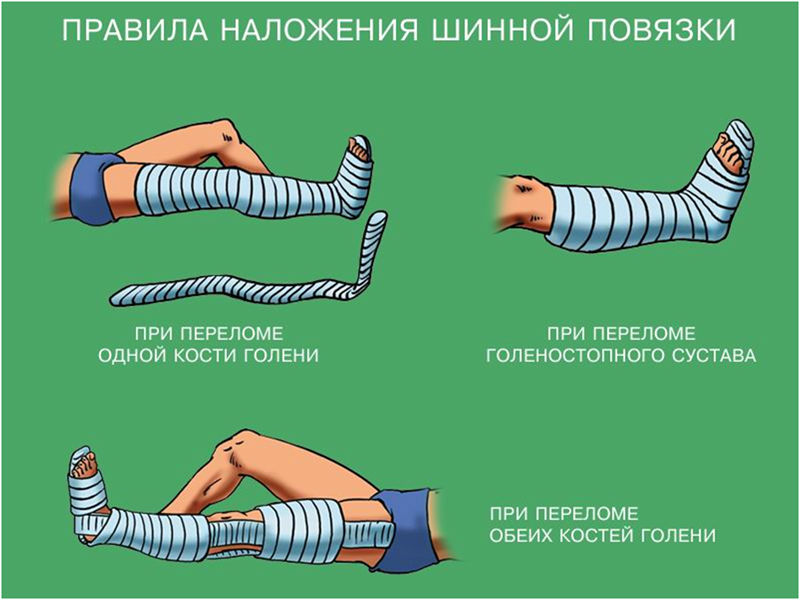
В списке ниже, рассмотрены все тонкости иммобилизации и правильное выполнение:
- При фиксации пояса верхних и нижних конечностей следует позаботиться о том, чтобы фиксирующий элемент (шина, бинт) охватывал две точки крепления (над и под местом травмирования). Если есть возможность, придайте конечности естественно положение (процедура не должна вызывать болевых ощущений).
- В связи с распространенностью травмы очень важно понимать, как наложить шину при переломе костей голени. Для этого нужен твердый фиксирующий элемент (доска, труба) и моток бинта. Главное выполнить правило локации – зафиксировать коленный и голеностопный сустав.
- При травмах плеча нужно выполнить шинирование, выбрав один единственный правильный способ – постепенно примотать к основе плечевой, локтевой и лучезапястный суставы.
- Открытые переломы нуждаются в остановке кровотечения, наложите жгут или тугую бинтовую повязку. Обработайте рану перекисью. Аккуратно устраните посторонние объекты с раны. Не пытайтесь самостоятельно выполнить вправление.
- Раздевать пациента также запрещено, во первых эта процедура может вызвать дополнительное смещение и образование новых отломков, а во вторых – края шины будут впиваться в кожу, нанося дополнительный ущерб.
- Шина должна прилагать плотно, в противном случае фиксации не произойдет.
Желательно, чтобы операцию иммобилизации выполнял опытный специалист, учитывая все особенности и анатомическое строение каждого участка.
Виды шин
- Шина Крамера при переломе – помогает фиксировать конечности и другие участки тела. Представляет собой сборный механизм для перемещения, состоящий из трех элементов (крепится по бокам и под поврежденной конечностью). Марля при этом должна быть стерильной, для безопасности перед твердыми элементами подкладывается ватная прослойка.
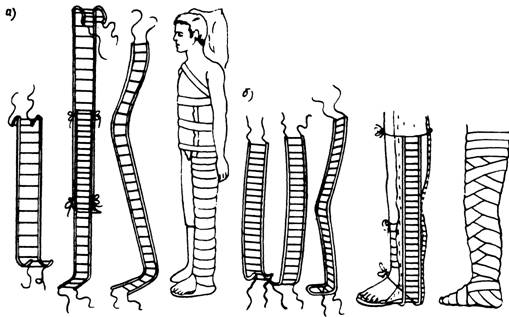
- Дитерихса – выполняется из деревянных объектов, хорошо обездвиживает травмированную зону. Фиксация выполняется в двух плоскостях.

- Надувная – имеется в наличии только у выездной бригады скорой помощи. Подкладывается под конечность, немного надувается и крепиться марлевой повязкой.

Другие аспекты оказания первой помощи

Лечение может ограничиться наложением гипсовой повязки и вправлением. Конечно же, при отсутствии множественных осколков, сильных смещений и разрывов сосудов. Оперативное вмешательство необходимо для репозиции отломков, сшивания мягких тканей и внутренних органов. Фиксация выполняется при помощи пластин, болтов и спиц. После пациент принимает кальцийсодержащие и обезболивающие препараты, а затем курс реабилитации.
Источник
Область применения ортеза для пальца ноги
Травмы пальцев ног серьезно ограничивают подвижность человека, поэтому пациентам назначают бандажи и ортезы, чтобы минимизировать ущерб и наладить процесс выздоровления. Разнообразие приспособлений данной группы позволяет подобрать идеальный фиксатор для каждого вида перелома или вывиха. В статье рассмотрены основные варианты и приведены сведения об особенностях их конструкции и случаях применения. От грамотного подхода к реабилитации зависит ее:
Что представляет собой ортез
Конструкция напоминает бандаж, но имеет более жесткую конструкцию, которая надежно фиксирует пострадавший палец. Это достигается за счет вставок из жестких материалов:
Удобные застежки помогают выбрать подходящий режим и сжатие, что:
- бережет палец от дальнейших деформаций;
- обеспечивает дополнительный комфорт.
Виды фиксаторов
За помощью по выбору изделия лучше обратиться к лечащему врачу, который учтет ритм жизни пациента, ущерб от травмы и регенеративные возможности конкретного организма.
Гелевый ортез
Имея в основе состава обычный силикон, данный тип фиксатора максимально комфортен, не влияет на выбор обуви, но исправляет только несильные деформации.
Строение и ношение гелевого ортеза на большой палец ноги:
- Уплотнение помещается между большим и указательным пальцами стопы.
- Небольшой лепесток укрывает «шишку», амортизируя и снижая неприятные ощущения от соприкосновения с обувной колодкой. Благодаря этому человек избавляется от натирания и мозолей в выступающей «косточке». Также снижается нагрузка на данный участок стопы, благодаря чему исчезает боль и усталость.
Дополнительные преимущества:
- Фиксация большого пальца в правильной позиции.
- Благодаря прозрачному силикону возможно ношение с босоножками.
- Мягкий безопасный материал редко вызывает аллергию или натирание.
Шарнирный фиксатор
Основной каркас данной разновидности ортеза крепится к ступне, а связь с фиксатором для пальца осуществляется через регулируемые шарниры, которые устанавливают в верном положении, обеспечивая правильное положение суставу. Подвижность в рамках дозволенного сохраняется.
Ходить шариниры позволяют, но из-за креплений на стопе обувь невозможно надеть на ногу, а потому не получится ходить в нем где-то, кроме дома. Также при запущенной патологии вальгус может вызывать болевой синдром, который не устраняется из-за большей нестабильности конструкции.
Наиболее частый случай применения шарнирного фиксатора – реабилитация после оперативного вмешательства для удаления «шишки» на косточке.
В других случаях использовать его не удастся, так как:
- наклон для пальца не регулируется;
- фиксатор довольно хрупок из-за шарнирных вставок;
- внутренняя поверхность натирает;
- покупателям обычно приходится собирать ортез для большого пальца стопы (как и некоторые другие модели) самостоятельно;
- дороговизна;
- частые случаи экономии на материале.
Вальгусный бандаж
Наилучший вариант при запущенной патологии, когда единственный выход – зафиксировать палец, исключив возможность отклонения от правильной оси.
Отсюда вытекает основное правило ношения: врачи не рекомендуют ходить в вальгусном ортезе, поэтому его используют в ночное время. Так как палец вынужден занимать забытое положение, в начале периода восстановления возможен небольшой дискомфорт, который вскоре должен пройти.
К достоинствам вальгусной шины относятся:
- высокая эффективность изделия для исправления сильных патологий;
- регулирование наклона большого пальца;
- уменьшение неприятных ощущений;
- избавление от воспалений;
- долговечность;
- универсальность;
- простота в эксплуатации;
- доступная цена.
Когда нужен ортез?
Врачи отмечают высокую эффективность применения ортезов для восстановления пальцев после переломов, лечения различных патологий и исправления вальгусной деформации. Случаи, когда использование фиксаторов необходимо:
- травма связок или сухожилий;
- переломы;
- плоскостопие;
- hallux valgus (отклонение пальца);
- предрасположенность к повреждению кожных покровов на мизинцах стоп.
Выбирая конкретную конструкцию и тип ортеза, специалист учитывает следующие показатели:
- Сила компрессии в месте фрагментации стопы. Правильное давление ускоряет образование мозоли и срастание обломков.
- Защита кожи. Ранки, трещины, ссадины и мозоли – благоприятная среда для размножения болезнетворных бактерий.
- Иммобилизация. Незаменимы при разрывах или переломах, когда малейшее движение не только вызовет сильную боль, но и повредит конечности.
- Коррекция подвижности в пределах анатомически верной оси.
Переломы фаланг
Применение ортезов на пальцы – распространенный вариант терапии в случае перелома. Он может быть вызван:
- травмой (ударом, неудачным падением);
- особенностью костных тканей.
Наблюдаются следующие симптомы:
- резкая боль;
- отек;
- гематома;
- полная невозможность пошевелить фалангой;
- визуально различимые деформации.
При наличии хотя бы одного признака следует обратиться за помощью к:
Фиксация обломков достигается применением ортезов, обеспечивающих полную неподвижность пальца.
Повреждения сухожилий сгибателей
Различают три основных вида деформации сухожилий:
- растяжение;
- отрыв от поверхности кости;
- разрыв волокон.
- боль;
- отечность;
- сократительные движения не имеют двигательного эффекта.
Так как подобная травма требует хирургического вмешательства, то полная иммобилизация – лучший способ быстро восстановить подвижность и работоспособность.
Ортез при плоскостопии
Данное заболевание характеризуется разрастанием наружной косточки большого пальца (появление «шишки») в результате отклонения фаланги по направлению к остальным пальцам стопы.
- болевой синдром в этой зоне;
- тяжело обратимые изменения;
- сложности в подборе обуви;
- высокая вероятность травмы.
Легкую степень патологии ортез способен исправить, а в случае запущенного заболевания – обеспечивает фиксацию после оперативного удаления нароста (шарнирный тип изделия).
Ортез на мизинце стопы
Тесная обувь, лишенная нормальных анатомических характеристик, приводит к искажению положения мизинца и образованию мозолей. Здесь показано применение мягких силиконовых подкладок, которые защищают кожу и аккуратно, без сильных болевых ощущений приводят ось в верное положение.
Противопоказания к применению
Без консультации врача применять ортез не рекомендуется, так как приспособление имеет ряд противопоказаний:
- кожные болезни в местах соприкосновения устройства с ногой;
- воспаления;
- швы;
- артрит;
- диабет, сопровождающийся трофическими язвами;
- нарушение кровотока.
Подбор ортеза
Ортопед подбирает подходящее изделие, опираясь на:
- Заболевание. От этого зависит подбор жесткости конструкции. Учитывается, есть ли необходимость в полной иммобилизации, или ортез на палец необходим для профилактики.
- Состав материалов и отсутствие аллергии на него у пациента.
- Жесткость и наличие подвижных элементов.
- Размер.
Лучше покупать ортезы в специализированных магазинах (ортопедических салонах), чтобы избежать подделок из некачественных материалов, которые могут не только быстро прийти в негодность, но и навредить здоровью.
Как ухаживать за изделием
Тонкости обычно указаны в инструкции. Отклонение от нее может повлечь порчу и невозможность использования изделия.
- Ткань периодически простирывают.
- Пластиковые детали протирают дезинфицирующим средством, тщательно удаляя остатки.
- Железные шарниры смазывают маслом для гладкого скольжения.
Любая сушка производится без использования дополнительных источников нагревания (батареи, фен и др.).
Пациент носит фиксатор столько, сколько назначает врач.
Таким образом, ортез на палец – частая мера для исправления деформаций и восстановления работоспособности после хирургического вмешательства.
Большой выбор позволяет найти ту конструкцию, которая максимально эффективно, безопасно и комфортно поможет решить имеющуюся проблему. Подбор лучше доверить грамотному специалисту, а следование инструкции продлит жизнь изделию.
Источник статьи: https://noginashi.ru/travmy/oblast-primeneniya-orteza-dlya-palca-nogi.html
Источник
Каждый день мы сталкиваемся с различными ситуациями, когда в какой-то момент при внешнем воздействии или физических нагрузках возникает вероятность травмирования. Перелом костей – одна из опасных травм, когда для полного заживления может потребоваться длительное лечение и долгий период реабилитации. Частым диагнозом травматологов является перелом пальцев ноги, так как кости и суставы стопы оказываются наиболее уязвимыми при случайных ударах или неудачных прыжках. По каким внешним признакам и характерным симптомам можно распознать перелом пальца на ноге?

Коротко об анатомии стопы
Стопа – часть опорно-двигательного аппарата человека, наиболее удаленный от туловища отдел нижней конечности, отвечающий за устойчивое положение, равновесие, передвижение тела в пространстве.
Стопа имеет гибкую, эластичную и подвижную сводчатую конструкцию, которая позволяет распределять нагрузку на конечность, приспосабливаться к неровностям, добиваться плавной походки благодаря мощному связочному аппарату. Во взаимодействии с другими частями ноги отвечает за перемещение тела.
Двадцать шесть костей структурно формируют три отдела стопы: предплюсну, плюсну и фаланги (пальцы).

В первый отдел входят семь костей, расположенных в два ряда:
- задний – пяточная и таранная кости,
- передний – ладьевидная, три клиновидные и кубовидная.
Все они соединены между собой суставами, что позволяет человеку сгибать, разгибать и совершать круговые движения стопой.
Второй отдел – плюсна, состоящая из пяти коротких трубчатых костей, находится между предплюсной и пальцами.
Третий отдел – фаланги – трубчатые кости (14 штук), соединенные мышцами и суставами образуют пять пальцев стопы.

При этом, большой палец состоит из двух фаланг, а остальные – из трех. Все они существенно короче по сравнению с пальцами рук, а средняя фаланга мизинца часто неотделима от ногтевой. Фаланги соединены между собой суставами.
Классификация переломов и характерные симптомы
- Переломы пальцев ног в зависимости от причины получения травмы можно разделить на две категории:
- Травматические – механическое повреждение условно здоровой кости (при ушибе, подворачивании стопы).
- Патологические – нарушение прочности костей и их ослабление в связи с заболеваниями, такими как туберкулез, злокачественные опухоли, остеопороз.
По виду и состоянию переломы делятся на:
- Открытые – целостность мягких тканей нарушена костными отломками, сквозь рану просматривается часть кости.
- Закрытые – кожный покров не нарушен, кость не просматривается. Это вид перелома позволяет избежать хирургического вмешательства и дополнительного риска.
- Со смещением – поврежденные кости могут смещаться в сторону, ущемляя расположенные рядом нервы, мышцы или сосуды.
- Без смещения.
- Полные – с разломом кости в одном и более местах.
- Неполные – с образованием трещины в кости.
- Оскольчатые – возникновение осколков при раздроблении кости и попадание их в рану.
Открытые переломы чаще всего сопровождаются смещением костей, при этом повреждается кожный покров, мышцы и сосуды. Осложняются кровотечением.
Оскольчатые переломы чаще возникают при нанесении травмы тупым предметом (камень, молоток, бита). При падении и ушибе осколков обычно не бывает.
Причины переломов пальцев ноги
Ситуаций, в которых есть опасность получить перелом пальцев стопы, множество как в быту, так и во время производственного процесса. К таким случаям относятся: неудачное падение, прыжок с высоты, несоблюдение техники безопасности на производстве и неосторожность при занятиях спортом.

Основные причины получения травмы стопы:
- сильный удар или падение тяжелого предмета на стопу;
- ситуация, когда человек оступился или споткнулся;
- спортивная травма, приводящая к форсированному переразгибанию стопы;
- удар передней частью ноги о твердый предмет (например, мебель, ступенька на лестнице, бордюр на тротуаре).
Признаки перелома пальца на ноге: фаланги или сустава
Симптомы перелома делятся на абсолютные и вероятные.
Вероятные признаки предполагают наличие перелома, абсолютные – доказывают и подтверждают перелом.
| Вероятные признаки перелома | Боль при ощупывании места травмы |
|---|---|
| Увеличение пальца в объеме за счет отека мягких тканей, покраснение | |
| Гематома в месте повреждения | |
| Резкая боль в пальце при движении | |
| Абсолютные признаки перелома | Неестественное положение пальца, изменение его вида |
| Неконтролируемая подвижность поврежденного пальца | |
| Хруст осколков кости при попытке надавить на палец | |
| Кровотечение и свободно просматриваемые концы кости при открытом переломе |
Диагностика при травме стопы
Как определить перелом пальца на ноге? Диагноз устанавливается в медицинском учреждении.

Травматолог опрашивает пострадавшего, проводит визуальный осмотр, определяющий признаки перелома. Врач обязательно направит пациента на рентген, чтобы подтвердить диагноз, увидеть локализацию перелома и возможные смещения отломков кости.
На основе всех полученных данных назначается необходимое лечение.
Оказание первой помощи
При подозрении на перелом травмированный палец и стопа нуждаются в фиксировании в одном положении. По возможности к месту повреждения приложите лед.
При наличии открытой раны, поврежденная конечность забинтовывается стерильной повязкой, чтобы избежать возможного попадания инфекций в кровь. Затем к стопе накладывается шина и крепится с помощью бинта. Такая фиксация стопы поможет избежать дальнейшей травматизации костей и мягких тканей поврежденного участка пальца.
Посмотрите видео, где врач-травматолог дает рекомендации, как нужно действовать сразу после получения травмы, чтобы облегчить состояние пострадавшего и избежать осложнений в дальнейшем:
Методика лечения при разных видах переломов
В зависимости от характера и расположения травмы назначается различное лечение.
- Травма ногтевой фаланги.
Из-под ногтя удаляют скопления крови, фиксируя осколки, прикрепляют с помощью пластыря травмированную фалангу к соседнему пальцу. Полное удаление ногтя требуется в случае, когда гематома под ногтем слишком большая. - Травма средней и основной фаланг.
При отсутствии смещения фаланги иммобилизуются при помощи пластыря от двух до четырех недель для правильного заживления. - Перелом со смещением.
Поврежденный палец вытягивается по оси. При множественном смещении проводится ручная репозиция отломков кости, а затем наложение гипсовой «туфельки» на срок до 3 недель. - При закрытых переломах со смещением, а также оскольчатых переломах.
Отломки костей возвращаются на место закрытым образом. Это кропотливая и сложная работа, которая требует аккуратности для предотвращения неправильного сращения костей и деформации пальца в будущем. - Перелом нескольких пальцев.
Наложение гипсовой пластины – лангеты. - Повреждение большого пальца ноги.
Наложение гипсовой повязки размером от пальцев до колена. При внутрисуставном переломе требуется операция с фиксацией сустава специальными спицами. Гипс накладывается на 6-8 недель. - Открытый перелом.
Сначала проводится восстановление кости из осколков. Затем назначается антибактериальная терапия, которая позволяет избежать заражения вторичными инфекциями, вводится вакцина от столбняка. При необходимости устраняется смещение и искривление, накладывается шина для обеспечения неподвижности до заживления.

Чем опасен перелом пальца на ноге
Нередко после получения травмы пострадавший игнорирует слабые болевые ощущения и не обращается с травмой в медицинские учреждения. Это чревато осложнениями и неприятными последствиями, такими как:
- неправильное сращение поврежденной кости;
- образование костных мозолей, которые замедляют восстановление костей и являются явным косметическим дефектом;
- образование ложного сустава;
- остеомиелит – воспаление кости и костного мозга, связанное с попаданием инфекции при открытом переломе. Патогенные бактерии могут попасть в кровь, а также в саму кость при осколочном переломе. Во избежание заражения необходимо как можно быстрее обработать рану антисептическими растворами и обратиться к врачу для дальнейшего лечения;
- гангрена – отмирание тканей организма, связанное с кислородным голоданием и нарушением кровообращение в месте перелома. Без экстренного вмешательства, гангрена может распространиться с пораженного участка на здоровые ткани, что увеличивает риск полной потери конечности.
Ложный сустав может возникнуть при отсутствии своевременного вправления перелома с костными отломками. В течение первых двух дней после перелома костные каналы начинают закрываться, края костей округляются и стираются. В результате формируются две отдельные кости вместо одной сломанной. Они не соединены между собой, что снижает опорную функцию конечности и мешает полноценному движению.
Ложный сустав все время находится в состоянии воспаления из-за отсутствия между концами образовавшихся костей хряща, снижающего трение.
Что делать, чтобы уберечься от травмы
- Обувь должна быть удобной и соответствовать размеру ноги.
- В рационе всегда должны быть продукты, в которых содержится кальций. Кисломолочные продукты, картофель, яблоки, фасоль, капуста и другие полезные продукты помогут поддерживать необходимый уровень кальция для нормального функционирования организма.
- Принимать дополнительно к правильному питанию необходимые витамины – C, D, B12.
- Не пренебрегать правилами безопасности в местах с повышенным риском получения травмы – на производстве, спортивных площадках.
- Регулярно проходить медицинские осмотры для раннего выявления хронических заболеваний, которые могут привести к ослаблению костей и получению неожиданных травм.
Жизнь наполнена увлекательными занятиями и моментами, хочется успеть везде и попробовать как можно больше. Главное, не забывать следить за здоровьем, ведь гораздо проще следовать простым правилам личной безопасности, чем проходить долгое восстановление после неприятных травм.
Источник
