Шеечно диафизарный угол при переломах

12Анатомические особенности
Шейка и головка бедра: 1 – trochanter major;
2 – fovea capitis; 3 – caput femoris;
4 – collum femoris; 5lineaintertrochanterica;
6 – trochanter minor
Тазобедренный сустав самый крупный синовиальный сустав человека. Объем полости суставасоставляет 12–15 см3. По краю вертлужной впадины располагается лимбус высотой 5–6 мм, увеличивающий её глубину.
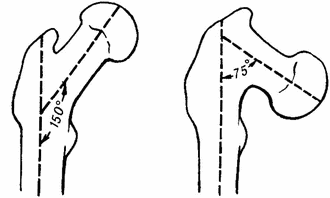
Анатомические оси шейки и диафиза бедра образуют шеечно-диафизарный угол, равный в среднем 127°. Шейка бедренной кости не имеет надкостницы. В некоторой степени ее замещает синовиальная оболочка суставной капсулы, расположенная по поверхности кортикального слоя шейки и распространяющаяся до края головки бедренной кости. Под ней располагаются сосуды, питающие шейку и головку.
Важными анатомическими образованиями являются большой и малый вертела. Они имеют большое значение в биомеханике тазобедренного сустава, а также в механогенезе переломов, так как к ним крепиться большая группа мышц.
Положение шейки и головки бедра при нормальном шеечно-диафизарном угле (АБ); при coxa vara (АВ); при coxavalga (АГ)
Нижний край малого вертела является границей, отделяющей проксимальный отдел бедра от диафиза.
В губчатой ткани шейки бедра костные трабекулы расположены в виде арок, которые пересекаются между собой под прямым углом. Благодаря наличию такой структуры обеспечивается оптимальная прочность и эластичность кости.
Из костных перекладин образуются три основные армирующие арочные системы, которые укрепляют шейку бедра. Первая из них является наиболее мощной, начинается от компактного отдела нижне-внутренней части шейки (дуга Адамса) и направляется к верхнему полюсу головки. Вторая начинается от основания большого вертела и идет к нижнему отрезку головки бедра. Третья система начинается от малого вертела и идет к большому вертелу, пересекая вторую систему.
Схема расположения трабекул
в проксимальной части бедренной кости
В пожилом возрасте костные балки и пластинки становятся менее прочными и частично лизируются. Это ведёт к уменьшению шеечно-диафизарного угла и является неблагоприятным фактором увеличения риска переломов.
Тазобедренный сустав имеет очень прочную капсулу, состоящую из фиброзной и синовиальной частей. Капсула сустава на передней поверхности шейки прикрепляется по межвертельной линии, сзади – на уровне средней трети шейки бедра. Таким образом, головка и шейка бедренной кости находятся в полости сустава.
Суставная сумка тазобедренного сустава укреплена тремя прочными продольными и одной круглой связками. В полости сустава располагается поперечная и круглая связки, которые стабилизируют сустав и выполняют функцию эластичной прокладки при нагрузке. В круглой связке имеется сосудистая система, питающая ограниченный участок головки бедра.
Область тазобедренного сустава и проксимальный отдел бедренной кости окружены большой группой мышц, что имеет большое значение в репаративной регенерации при переломах и восстановлении функции в период реабилитации.
Кровоснабжение шейки и головки бедренной кости осуществляется из следующих групп артерий:
- артерий, проникающих в шейку бедра из места прикрепления капсулы сустава; часть этих сосудов проходит под синовиальной оболочкой непосредственно по шейке бедра и входит в головку у места перехода костной части шейки в хрящевой покров головки;
- артерий, проникающих в кость в межвертельной области;
- артерией круглой связки (у людей пожилого возраста, как правило, эта артерия облитерирована).
Венозный отток происходит в глубокую вену бедра, бедренную и внутреннюю подвздошную вены. Внутрисуставные переломы шейки бедра сопровождаются гемартрозом и блокированием венозного оттока, что приводит к энзиматическим повреждениям суставного хряща.
Результатом перелома может быть частичное или тотальное нарушение кровообращения вследствие тромбоза артерий шейки. Развивается ишемический инфаркт и некроз головки бедренной кости.
Классификация перелом шейки бедра
Классификации АО переломов шейки бедренной кости по анатомической локализации:
- базисцервикальные – расположены у основания шейки бедра,
- трансцервикальные – проходящие непосредственно через шейку,
- субкапитальные – расположены в непосредственной близости к головке бедренной кости.
Классификация переломов шейки бедренной кости по анатомической локализации
Классификация Паувелса (1935) переломов шейки бедренной кости
- Паувелс предложил классификацию шеечных переломов исходя из величины угла, образованного линией перелома с горизонталью, проведенной через вершины вертлужных впадин. Классификация определяет степень стабильности перелома:
- I тип – горизонтальный (стабильный) – угол до 30°.
- II тип – промежуточный – угол 30–50°.
- III тип – вертикальный – 50–70°. Этот тип – наиболее неблагоприятная группа переломов, так как они всегда нестабильны и имеют постоянную тенденцию к смещению отломков.
Переломы шейки бедра в соответствиис классификацией F. Pauwels
Классификация Гардена (1964) переломов шейки бедренной кости
Гарден разработал классификацию с учетом степени смещения отломков, и подразделил шеечные переломы на 4 типа:
- I тип – неполный или вколоченный, вальгусный;
- II – костные трабекулы и нижний кортикальный слой разорваны, но не смещены;
- III – полный с частичным смещением, есть варусная деформация шейки, но фрагменты остаются соединенными за счет задне-нижнего блока;
- IV тип – с полным смещением отломков.
Переломы шейки бедра в соответствии с классификацией Garden
Наиболее сложно получить благоприятный исход при переломах III и особенно IV типа.
Механизм травмы переломов шейки бедра
В большинстве случаев переломы проксимального отдела бедренной кости возникают на фоне остеопороза и снижения прочности кости. Типичный механизм травмы – падение пострадавшего «с высоты собственного роста» на область большого вертела. У пожилых людей это возникает при приступах головокружения, а также при заболеваниях, сопровождающихся нарушением координации движений и мышечного тонуса.
Кроме травматических переломов встречаются «маршевые, усталостные переломы» шейки бедра. Эти переломы возникают в результате многократно повторяющегося травмирующего воздействия повышенной нагрузки на кость. Кость здорового человека обладает эластическими свойствами, что позволяет ей изгибаться в определенных пределах во время нагрузок. При циклических нагрузках. Когда временной интервал между моментами воздействия травмирующей силы недостаточен для полного восстановления костных структур, образуется линейная цепочка микропереломов – «усталостный, маршевый» перелом.
Симптомы при переломе шейки бедра
Боль локализуется в проксимальном отделе бедра, паховой области, иногда с иррадиацией в поясницу или коленный сустав. В состоянии покоя боль при переломах шейки выражена не резко. Конечность, как правило, неопороспособна, активные движения резко ограничены или отсутствуют. Частичная опороспособность может быть сохранена при вколоченных переломах.
При осмотре можно отметить пассивное положение конечности с наружной её ротацией, что определяется по положению надколенника и стопы. Достаточно достоверным признаком перелома является невозможность активной внутренней ротации ноги на стороне перелома, но этот симптом может отсутствовать при вколоченных переломах.
Положение поврежденной ноги пассивное. Имеется симптом «прилипшей пятки»: пациент не может поднять прямую ногу из положения лежа на спине,при попытке согнуть бедро стопа скользит по кушетке. Пассивные движения в тазобедренном суставе резко ограничены и болезненны за исключением вколоченных, при которых нередко сохраняются активные движения ногой и даже возможность ходьбы с частичной опорой на неё.
Измерение длины бедра позволяет выявить его относительное укорочение, что указывает на варусное смещение отломков.
При варусных переломах шейки бедра большой вертел смещается кверху, что сопровождается появлением симптомов высокого стояния большого вертела. К ним относятся:
1. Положение большого вертела по отношению к линии Розер – Нелатона. Линия Розер – Нелатона соединяет передне-верхнюю ость крыла подвздошной кости с седалищным бугром. Вершина большого вертела расположена на этой линии. При варусных переломах проксимального конца бедренной кости она смещается выше этой линии.
Смещение большого вертела выше линии Розер-Нелатона при варусных переломах
2. Линия Шумахера соединяет большой вертел с передне-верхней остью крыла подвздошной кости. Продолжение её на переднюю брюшную стенку в норме пересекает среднюю линию живота выше пупка. При переломах с варусным смещением фрагментов это пересечение находится ниже пупка.
Нормальное (справа) и типичное отклонение линии Шумахера при варусном переломе (слева)
3. Симптом Алиса: на стороне перелома шейки бедра уменьшается напряжение мышц, прикрепляющихся к большому вертелу. Пальцы исследующего легко вдавливаются в мягкие ткани между крылом подвздошной кости и верхушкой большого вертела.
Симптом Алиса
Обследование пациента завершается рентгенографией тазобедренного сустава в двух проекциях. В отдельных случаях используется компьютерная томография и МРТ.
Рентгенограммы различных вариантов переломов шейки бедра по классификации Гарден
Магнитно-резонансная томограмма при базисцервикальном переломе
Лечение переломов шейки бедра
Консервативное лечение. Условия для сращения переломов данной локализации неблагоприятны в связи: с возрастом пациентов (60–80 лет), особенностями кровообращения и необходимостью длительной иммобилизации перелома. Костное сращение переломов шейки бедра наступает через 6–8 месяцев.
Подходы к лечению переломов шейки бедра изменялись вместе с развитием травматологии и оперативной ортопедии. Изначально каких-либо альтернатив консервативному лечению переломов шейки бедренной кости не существовало. В арсенале хирурга были иммобилизация кокситной гипсовой повязкой и скелетное вытяжение. Эти способы несколько увеличивали шанс на сращение перелома, но сопровождались большим количеством осложнений. Поэтому в настоящее время методы лечения, связанные с длительным обездвиживанием пациента, – скелетное вытяжение и кокситные гипсовые повязки – как самостоятельные не применяются.
У лиц пожилого и старческого возраста с выраженной декомпенсированной общесоматической патологией и высокой степенью операционного риска используется функциональное лечение без скелетного вытяжения и репозиции отломков.
При этом методе пострадавшего укладывают в постель, под колено подкладывают валик для ограничения наружной ротации ноги, проводят обезболивание.
С первых дней пациентов присаживают в кровати, выполняют дыхательную гимнастику, поворачивают на бок, обучают ходьбе на костылях, не ограничивая нагрузку на ногу. Сращение перелома не наступает. Это приводит к укорочению конечности и её наружной ротации. Благодаря активной тактике ранней активизации удается сохранить жизнь пациентам пожилого и старческого возраста, но они до конца жизни вынуждены пользоваться костылями.
Осложнения при консервативном лечении переломов шейки бедра. Основной причиной развития осложнений при консервативном лечении перелома шейки бедренной кости является потеря пациентом способности к самостоятельному передвижению.
У пожилых людей, находящиеся на постельном режиме в связи с переломом шейки бедра, нередко возникает застойная пневмония, пролежни в области крестца и ягодиц, психоэмоциональные нарушения. Грозным осложнением перелома шейки бедра является развитие тромбоза глубоких вен нижних конечностей. Образующиеся в венах тромбы с током крови могут попадать в легкие, вызывая тромбоэмболию легочных артерий.
Наиболее частое ортопедическое осложнение консервативного способа лечения – несращение перелома и образование ложного сустава. Оно возникает ввиду грубого нарушения кровообращения в области перелома.
Несросшиеся переломы шеек обеих бедренных костей после безуспешного консервативного лечения. Произошло рассасывание шеек бедренных костей
Самым эффективным методом предотвращения или уменьшения вероятности всех этих осложнений является максимально быстрая вертикализация и активизация пациента, что достигается оперативным лечением.
Таким образом, оперативное лечение при переломах шейки бедра у людей пожилого возраста направлено на активизацию
пациента и проводится по жизненным показаниям. У молодых пациентов операция позволяет уменьшить вероятность несращения перелома, добиться лучших функциональных результатов и быстрее вернуться к привычному образу жизни.
Оперативно лечение. Выбор конкретной методики зависит от возраста пациента, сопутствующих заболеваний, анатомических особенностей перелома согласно классификации Pauwels–Garden. У молодых пациентов с переломами шейки бедра фиксацию чаще всего выполняют тремя винтами, создающими компрессию по линии перелома.
Схема остеосинтеза винтами при переломе шейки бедра
Фиксация отломков при переломе шейки бедра может быть выполнена и более массивными металлическими конструкциями (компрессионный бедренный винт DHS). Это допускает раннюю функциональную нагрузку.
Остеосинтез перелома шейки бедра системой DHS (Dynamic Hip Screw – динамический бедренный винт)
Также в лечении пациентов с переломами шейки бедренной кости используется эндопротезирование сустава. Эндопротезирование у пациентов 50–60-летнего возраста выполняется при неудовлетворительных результатах ранее выполненного остеосинтеза: формирование ложного сустава, асептический некроз головки бедренной кости, лизис головки и шейки с пролабированием металлоконструкции в кости таза. При этом используются тотальные эндопротезы бесцементной фиксации, которые удерживаются в кости за счет прорастания костной ткани в особый поверхностный слой эндопротеза (остеоинтеграции).
У пожилых пациентов, когда вероятность сращения перелома после остеосинтеза очень мала, а бесцементное эндопротезирование в силу выраженного остеопороза проксимального отдела бедренной кости будет неэффективным, используются эндопротезы цементной фиксации.
Костный цемент – особый полимерный материал, который обеспечивает быструю и надежную фиксацию эндопротеза в кости даже в условиях снижения ее прочности.
Тотальное бесцементное эндопротезирование
тазобедренного сустава фиксация пресс-фит (press-fit)
Пациентам преклонного возраста, физически ослабленным, имеющим ряд сопутствующих соматических заболеваний, выполняется однополюсное эндопротезирование. При этом используется только бедренный компонент и сохраняется вертлужная впадина пациента.
Литература: Травматология и ортопедия: / под ред. В.В. Лашковского. — 2014.
Источник
Перелом бедра
Переломы бедра встречаются примерно в 6 случаях из 100. Существует три вида данной травмы:
- Переломы верхнего или проксимального отдела бедренной кости. Это переломы шейки бедра, а также вертельные переломы.
- Диафизарный перелом бедра (тело бедренной кости).
- Дистальный перелом бедра (нижняя часть кости).

Диафизарный перелом бедренной кости обычно сопровождается сильным болевым шоком и потерей значительного количества крови (если травма открытая). Обычно такой вид перелома бедренной кости возникает в результате прямой травмы. К таким относятся, например, удар или падение. Реже к перелому приводят непрямые травмы, к примеру, скручивание, сгибание и т.п. Нередко падение с большой высоты, автокатастрофа, производственная и спортивная травмы приводят к перелому диафизарного отдела бедренной кости.
В месте локализации перелома отмечается отечность, кровоизлияние, болезненная подвижность. К тому же явный признак повреждения – укорочение ноги.
При данном виде перелома бедра больной рискует получить посттравматический шок. Чтобы предотвратить это, осуществляют обезболивание. При необходимости проводят переливание крови. Врачи в специализированном медицинском учреждении применяют скелетное вытяжение, внешнюю фиксацию или проводят операцию.

В случае, если у больного имеются противопоказания к проведению операции, ему осуществляют скелетное вытяжение. Срок процедуры – от 6 до 12 недель.
При консервативном лечении коленный и тазобедренный суставы оставляют в покое на длительный срок. Однако это может привести к сопутствующим заболеваниям. По этой причине самым эффективным методом лечения при диафизарном переломе бедра остается операция.
Падение или прямой удар в коленный сустав способны спровоцировать мыщелковый перелом бедренной кости. Это перелом нижней части бедренной кости. Данный вид перелома опасен появлением осколков и их дальнейшим поражающим действием.

Пациент чувствует острую боль в области коленного сустава. Последний увеличен в объеме. Возможен перелом как наружного, так и внутреннего мыщелка. При первом варианте голень отклонена наружу, а при втором – вовнутрь. Для диагностики данного перелома используют МРТ коленного сустава.
Говоря о лечении, нужно отметить, что в первую очередь очаг поражения обезболивают. Если мыщелковый перелом не сопровождается смещением, то накладывают гипсовую повязку на 4-8 недель. В противном случае перед гипсованием отломки смещают обратно. Если сделать это не представляется возможным, то больному показано оперативное вмешательство. При операции для фиксации отломков используют винты. В отдельных случаях необходимо вытяжение.
Подробнее остановимся на переломах шейки бедра. Этот вид травмы бедренной кости является наиболее распространенным и опасным.

Переломы шейки бедра чаще случаются у пожилых людей. Объясняется это, в первую очередь, сенильным остеопорозом и изменением трабекулярной структуры губчатой кости. Проксимальный отдел бедра включает головку, шейку бедра, зону большого и малого вертелов для начала диафиза бедра. Ось шейки и диафиза образует шеечно-диафизарный угол, величина которого у взрослых варьируется от 120 до 135 градусов, и в среднем составляет 127 градусов. Капсула сустава прикрепляется к бедру у основания шейки по межвертельной борозде.

Таким образом, головка и шейка бедра находится внутри сустава. Их повреждения всегда внутрисуставные и называются шеечными или медиальными. В области шейки бедра надкостница отсутствует. Головка и шейка бедра кровоснабжаются, в основном, за счет артерий, входящих в зону вертелов и сосудов, лежащих на шейке бедра непосредственно под синовиальной оболочкой. Последние по своему ходу отдают ветви в кость вплоть до границы суставного хряща головки.
- Артерия круглой связки у пожилых людей обычно облитерирована, и поэтому в кровоснабжении головки бедра она не участвует. Если линия перелома проходит по головке или у ее основания, говорят о капитальных или субкапитальных переломах. При этих переломах кровоснабжение головки бедра нарушается полностью.
- При трансцервикальном переломе, проходящем через шейку бедра, головка находится в гиповаскулярных условиях, питающие ее сосуды частично сохранены.
- Еще меньше нарушается кровоснабжение при базальных переломах, когда линия перелома проходит у основания шейки. Это наиболее благоприятный из всех шеечных медиальных переломов.

Типичный механизм травмы —, падение на область большого вертела, при этом нагрузка выпрямляет дугу проксимального отдела. При переломе шеечно-диафизарный угол увеличивается и становится вальгусным. Если на этом этапе действие нагрузки прекращается, то перелом, как правило, вколоченный. Такие переломы протекают более благоприятно.

Если вколачивания не произошло, то под действием тяги мышц бедро смещается вверх и перемещается наружу. В результате наступает варусная деформация шеечно-диафизарного угла. Это не вколоченный тип перелома, в таком случае заживление его без операции не происходит.
Диагностика
Переломы проксимального отдела бедра не сопровождаются ни обильной кровопотерей, ни шоком и поначалу не ухудшают общего состояния больного. При не вколоченном переломе пациенты не могут ходить, боль локализуется в паху и в зоне большого вертела.
При осмотре определяется наружная ротация сломанной ноги, активная внутренняя ее ротация невозможна. Область сустава визуально не изменена, определяется болезненность под пупартовой связкой.

Кроме того, пальпация болезненная в зоне большого вертела. Больной свободно поднимает прямую здоровую ногу, но сделать это с больной он не в силах. Пациент может лишь сгибать ее в коленном и тазобедренном суставах. Это симптом «,прилипшей пятки«,. Осевая нагрузка или конечность и поколачивание по большому вертелу вызывает усиление болей.
Для определения ряда симптомов при измерении длины конечностей маркируют верхушку большого вертела и переднюю верхнюю ось таза с обеих сторон. Линия Шумахера, соединяющая эти точки, в норме проходит на уровне или выше пупка. При переломе линия находится ниже пупка, что свидетельствует о высоком стоянии большого вертела. При надавливании надвертельной области рука проникает глубже, чем на здоровой стороне —, это симптом Аллиса. При измерении длины конечностей от передней верхней ости таза до лодыжки определяется укорочение поврежденной конечности на 3 сантиметра.
При вколоченном переломе большинство симптомов может отсутствовать, но болезненность при осевой нагрузке и по большому вертелу сохраняется всегда. Для выявления перелома производят рентгенографию тазобедренного сустава в прямой и аксиальной проекции. По рентгенограмме уточняют локализацию перелома, наличие осколков, характер смещения.
Медиальные шеечные переломы срастаются не ранее 6-8 месяцев. Обреченные на длительный постельный режим больные преклонного возраста погибают от гипостатической пневмонии, пролежней, тромбоэмболии, восходящей мочевой инфекции. Длительное скелетное вытяжение и иммобилизация гипсовой кокситной повязкой у этих больных применяться не должны. В данном случае им необходимо оперативное лечение. Именно операция позволит отказаться от внешней иммобилизации конечностей, а также как можно раньше активизировать больного и избежать осложнений, связанных с длительным постельным режимом.
Оперативное вмешательство

Наибольшее распространение получил остеосинтез лопастным гвоздем. Наряду с металлическим также используют фиксатор из углепластика Остеосинтез чаще производят закрытым способом, то есть не вскрывая сустав. После анестезии перелома производит репозицию на ортопедическом столе. Для этого ногу фиксирует на подступниках, производит тракцию по оси поврежденной конечности и ратируют ее внутрь.
Под местной анестезией производит линейный разрез по наружной поверхности бедра, затем обнажают подвертельную область. В районе локализации ската большого вертела намечают место для введения гвоздя, с помощью сверла или долота в намеченной зоне перфорируют кортикальный слой кости. Гвоздь вбивают на одну треть в направлении головки бедра, для ведения гвоздя пользуются направителем. Правильность введения фиксатора контролируют рентгенографически. Последнее производят в аксиальной и передне-задней проекции. В случае необходимости, ориентируясь по рентгенограмме, производят коррекцию положения гвоздя. Затем трехлопастный гвоздь вбивают до конца в шейку и головку бедра, а направитель удаляют. С помощью импактора костные отломки сколачивают на гвозде. Рану послойно зашивают наглухо составлением дренажей.

В послеоперационном периоде больные выполняют дыхательные упражнения для профилактики гипостатической пневмонии. Необходимы упражнения для укрепления мышц на неоперированной ноге, которая будет опорной при ходьбе с костылями, а также для мышц рук.
Для прооперированной ноги назначают такие упражнения, как сгибание, разгибание, отведение, сведение, супинация, пронация для сохранения подвижности в суставах. На 5-7 день больным разрешают садиться. Они выполняют дыхательные упражнения, а также упражнения для мышц туловища. На 10-14 день больным после остеосинтеза шейки бедра разрешают встать на костыли и ходить, не нагружая оперированную ногу.
Нагружать ее можно только спустя 3-6 месяцев в зависимости от уровня перелома.
Эндопротезирование
Перелом шейки бедра у пожилых людей встречается наиболее часто, однако и протекает тяжелее. При капитальных и субкапитальных переломах у людей старше 70 лет целесообразно однополюсное эндопротезирование тазобедренного сустава. Для этого используют металлический эндопротез Мура-ЦИТО и комбинированный эндопротез с ножкой из углепластика и головкой из углеродной керамики.

Операцию выполняют задним боковым доступом. Ориентирами является задняя верхняя ость подвздошной кости и вертел бедра. После рассечения кожи и подкожной клетчатки мобилизуют широкую фасцию и большую ягодичную мышцу, пересекают наружные ротаторы бедра. Капсулы сустава вскрывают крестообразным разрезом. Головку бедра вывихивают в рану и удаляют. Далее обнажают шейку бедра до ее основания.
Формирование ложа под эндопротез начинают с резекции шейки бедра.
Затем специальным рашпилем обрабатывают костномозговой канал проксимального отдела бедра. Таким способом формируют ложе ножки эндопротеза.
В положении легкой антеверсии головки эндопротез вводят в ложе проксимального отдела бедра. Ножка эндопротеза должна плотно фиксироваться в кости. Головку вправляют в вертлужную впадину, проверяют объем движений в тазобедренном суставе.
Края капсулы сближают и плотно сшивают. Операцию заканчивают послойным зашивание раны, составлением дренажей. С целью профилактики вывиха эндопротеза накладывают деротационный сапожок в положении наружной ротации ноги.
На второй день после операции больному назначают дыхательные и изометрические упражнения. Через 7-10 дней разрешают движения оперированной ногой с помощью методиста и самостоятельно в положении лежа и сидя. В этот же срок больным разрешают встать на костыли. Частичная нагрузка на оперированную ногу разрешается уже через 3 недели, постепенно нагрузка увеличивается. Спустя еще одну неделю разрешается ходить, опираясь на трость.
Консервативное лечение
В тех случаях, когда операция противопоказана, проводят лечение методом ранней мобилизации. На период острых болей накладывают деротационный сапожок или скелетные вытяжения. Также назначают лечебную физкультуру для профилактики гипостатической пневмонии, флеботромбоза, пролежней.

Статические и динамические дыхательные упражнения получают легочную вентиляцию. В первые же дни больные присаживается в постели с помощью методиста и самостоятельно многократно в течение дня. Упражнения для дистальных отделов конечностей улучшают периферическое кровообращение. В это же время разрешают движения в коленном и тазобедренном суставах травмированной ноги для сохранения их подвижности. Через неделю иммобилизацию деротационным сапожком прекращают, и больных обучают пользоваться коляской и костылями, так как травмированная нога до конца жизни остается не опороспособной. При таком методе лечения спасение жизни пациента возможно только ценой потери опорной функции ноги. Только оперативное лечение переломов шейки бедра позволяет восстановить функцию конечностей.
Загрузка…
Источник
