Сестринский уход при переломе нижней челюсти
Общий уход. При повреждениях челюстно-лицевой области большое значение имеет не только своевременное проведение лечебных манипуляций, но и общий уход за пострадавшим.
При неогнестрельных и особенно при огнестрельных переломах верхней челюсти необходимо следить за состоянием носового дыхания, характером выделений из носовых ходов, освобождать носовую полость от кровяных сгустков и корок. В носовые ходы надо вводить 3-5% раствор протаргола, эмульсию стрептоцида (на вазелиновом или растительном масле).
В первые дни пострадавший должен находиться в постели в полусидячем положении; при этом устраняются застойные явления в легких и, кроме того, уменьшается опасность попадания в дыхательные пути (аспирации) содержимого полости рта (слюны, слизи, остатков пищи, гнойного и гнилостного отделяемого ран) и возникновения воспалительных легочных осложнений. Пострадавшего с более тяжелыми повреждениями, если позволяет его состояние, следует периодически переворачивать с боку на бок, что также уменьшает застойные явления в легких.
Если нарушена целость стенок ротовой полости, что сопровождается постоянным вытеканием изо рта слюны и пищи, грудь пострадавшего необходимо закрывать клеенчатым нагрудником или же подвязывать под подбородок клеенчатый или резиновый мешок-слюноприемник. Таким больным для уменьшения слюноотделения назначают три раза в день по 5-8 капель настойки белладонны (T-rae Belladon-пае). Некоторые авторы (Д. А. Энтин) рекомендовали применять для уменьшения слюноотделения аэрон. Аэрон дают два раза в день по одной таблетке (каждая таблетка аэрона содержит 0,0004 г камфарнокислого гиосдиамина и 0,0001 г скополамина), растворяя их предварительно в воде.
Уход за полостью рта. При ряде повреждений челюстей и мягких тканей челюстно-лицевой области в значительной степени страдает жевательная функция, а часто и подвижность языка, вследствие чего нарушается самоочищение полости рта. В результате этого в отдельных участках рта скапливаются гнойные выделения из ран, задерживаются остатки пищи. Все это приводит к сильному загрязнению полости рта и служит одной из причин возникновения воспалительных осложнений.
Назначение полосканий рта в таких случаях нецелесообразно, так как необходимые для очистки рта энергичные движения мягких тканей губ и щек невозможны. Поэтому при повреждениях челюстей и прилежащих мягких тканей следует регулярно производить промывания рта из кружки Эсмарха. Можно пользоваться также для этой цели большим шприцем или резиновым баллоном, но такое промывание дает меньший эффект. Обычно для промывания применяют слабый теплый раствор марганцовокислого калия 1 : 1000-1 : 2000 (один кристаллик на стакан воды). Этот раствор обладает известным дезодорирующим действием и устраняет на некоторое время неприятный запах изо рта.
Иногда для более энергичного смывания слизи со слизистой оболочки полости рта прибегают к теплым щелочным промываниям (1-2% раствор двууглекислой соды или раствор нашатырного спирта 1:400-1:600). Перед промыванием рта снимают повязку, закрывающую рану, и подвязывают больному на шею большой клеенчатый передник. Если больной может сидеть, он наклоняет голову вперед и промывание делают над большим тазом или ведром. Голову лежачего больного поворачивают набок, подставляя под нижний угол рта лоток. Кружку Эсмарха поднимают над головой больного приблизительно на высоту 1 м. Отодвигают шпателем губы и щеки, вводят в рот надетый на конец резиновой трубки наконечник (стерилизованный) и струей жидкости промывают преддверие, а затем и полость рта (рис. 319).

Чтобы больной не захлебнулся, промывания необходимо делать с перерывами. С этой же целью следует рекомендовать больному во время промывания рта производить выдох. По окончании выдоха промывание прерывают.
При наличии межчелюстного скрепления и, следовательно, неподвижности нижней челюсти полость рта промывают через дефекты зубного ряда или же направляют струю жидкости в полость рта через промежуток позади последних больших коренных зубов, вводя наконечник глубоко в преддверие полости рта попеременно справа и слева. Одновременно промывают струей жидкости сообщающиеся с полостью рта раны мягких тканей.
Больным с проникающими ранениями промывание рта и смену повязок производят 2-3 раза в день по указанию врача. Более частое промывание и необходимая при этом смена повязки слишком утомляют больного. При проникающих ранениях содержимое рта постоянно вытекает из раны, поэтому необходимо следить за состоянием кожи в окружности ранения. Если под влиянием постоянного смачивания появляется раздражение кожи, окружность раны следует смазать цинковой мазью (Ung. Zinci oxydati) или 10% раствором медного купороса (Sol. Cupri sulfurici 10%), а затем покрыть слоем вазелина.
После промывания рта удаляют пинцетом оставшиеся кусочки пищи, отторгающиеся участки тканей и костные осколки. При наличии шин проверяют состояние лигатур, прикрепляющих шину к зубам, правильность ее положения (хорошо ли прилегает к зубам, не сместилась ли на слизистую оболочку десны). Если имеется межчелюстное скрепление, контролируют состояние резиновых колечек. В случае необходимости подтягивают или сменяют лопнувшие лигатуры, заменяют резиновые колечки.
Питание. Питание больных с повреждением челюстно-лицевой области имеет свои особенности. Ввиду нарушения у таких больных функции жевания, а иногда и глотания они должны получать пищу в измельченном, кашицеобразном, а иногда и в полужидком виде.
Для введения полужидкой пищи пользуются поильником, на носик которого надевают дренажную трубку длиной 20-25 см. Конец резиновой трубки вводят в полость рта. При межчелюстном скреплении трубку проводят через дефект зубного ряда, а при наличии всех зубов ее продвигают в преддверие полости рта за последний большой коренной зуб. Приподнимая поильник и несколько наклоняя его, вливают в полость рта небольшими порциями полужидкую пищу (рис. 320).

В первые дни, чтобы больной, не приучившийся пользоваться поильником, не захлебнулся, следует периодически сжимать пальцами резиновую трубку, надетую на носик поильника. Таким путем можно обеспечить поступление в рот количества пищи, необходимого для глотка. В дальнейшем больные сами сжимают пальцами трубку, регулируя поступление пищи.
Некоторые больные вводят в рот измельченную или кашицеобразную пищу с помощью чайной ложки и засасывают ее через промежутки в зубном ряду.
При обширных повреждениях челюстно-лицевой области или присоединяющихся воспалительных процессах, обусловливающих невозможность глотания пищи, приходится в течение некоторого времени вводить пищу с помощью зонда через рот, а иногда через носовые ходы или же через прямую кишку. Следует, однако, подчеркнуть необходимость быстрого перехода на питание с помощью поильника, что значительно улучшает состояние пострадавшего, угнетенного невозможностью приема пищи обычным путем. Кроме того, это облегчает уход за больными.
В тех случаях, когда больной не может глотать, пищу вводят при помощи нетолстого желудочного зонда или резинового катетера с достаточным просветом, надетого на воронку. Зонд вводят в верхнюю треть пищевода на глубину около 25 см от уровня передних зубов или же носового отверстия. Необходимо проверять, не попал ли конец зонда в гортань и трахею. С этой целью вливают через воронку небольшое количество жидкости (не более 2-3 столовых ложек); если жидкость проходит свободно и не появляется кашель, значит зонд введен правильно. Тогда постепенно вливают в воронку жидкую пищу, которую получают больные, питающиеся е помощью поильника.
Кормление через зонд проводится 3-4 раза в день.
Через прямую кишку хорошо всасываются вода и некоторые вещества – ряд солей (хлористый натрий, хлористый кальций), углеводы (сахар, глюкоза), алкоголь. Жиры и белки, даже содержащиеся в молоке и яйцах, всасываются плохо и в небольших количествах. Следовательно, питание через прямую кишку не может быть полноценным. Поэтому введение жидкости и питательных веществ таким путем -следует рассматривать лишь как вспомогательный и временный способ питания больного.
Соли и углеводы следует вводить в изотоническом растворе (хлористый натрий – в виде 0,85-0,9% раствора, глюкозу – в 5,4% растворе, тростниковый сахар – в 8,5% растворе).
Кишечник перед введением питательной или капельной клизмы должен быть очищен. Поэтому за час до питательной клизмы делают очистительную клизму. Питательную клизму вводят подогретой до температуры тела; количество вводимой жидкости колеблется от 300 до 400 мл. При пользовании капельной клизмой (60-90 капель в минуту) количество жидкости, вводимой за один прием, можно довести до 1-1,5 л.
Источник
Сестринский уход при травмах челюстно-лицевой области

ГБПОУ МО Московский областной медицинский колледж № 2. Коломенский филиал Сестринский уход при травмах челюстнолицевой области Составитель: Преподаватель Лютенберг Н.С. Коломна 2018 г
Сестринский уход при травмах челюстно-лицевой области

Оглавление 1 Механизм повреждения 2 Классификация 3 Симптомы 4 Первая помощь 5 Диагностика 6 Лечение 7 Осложнения и последствия
Сестринский уход при травмах челюстно-лицевой области

Механизм повреждения Производственная – произошедшей в в транспорте, во время спортивных занятий или уличных драк промышленной или сельскохозяйственной области Непроизводственная – полученной в быту,
Сестринский уход при травмах челюстно-лицевой области

Классификация Механическим – удар, огнестрельное и другое ранение; Физическим – ожог, обморожение; Химическим – воздействие кислотой, щелочью и другими химикатами.
Сестринский уход при травмах челюстно-лицевой области
Механическое повреждение
Сестринский уход при травмах челюстно-лицевой области

Физическое повреждение
Сестринский уход при травмах челюстно-лицевой области
Химическое поражение
Сестринский уход при травмах челюстно-лицевой области

Симптомы Лечение зависит напрямую от симптомов, особенно важным является наличие или отсутствие у пострадавшего зубов, поскольку это влияет на ортопедическую конструкцию для скрепления отломков, если они имеются. Существует 2 вида: Благоприятные для ортопедического Неблагоприятные для ортопедического лечения признаки; лечения признаки.
Сестринский уход при травмах челюстно-лицевой области

Благоприятной считается следующая клиническая картина: наличие зубов с неповрежденным пародонтом на осколках челюсти; наличие таких же зубов по бокам отломка; отсутствие рубцов во рту и около него; целый височно-челюстной сустав.
Сестринский уход при травмах челюстно-лицевой области

Неблагоприятные признаки следующие: отсутствующие зубы или больной выраженные рубцы на мягких тканях рта и отсутствующая костная ткань протезного пародонт; около него; ложа; нарушение целостности височно- челюстного сустава.
Сестринский уход при травмах челюстно-лицевой области

Симптоматика наиболее распространенных повреждений такова: Вывих зуба – припухлость мягких тканей, разрыв слизистой около зуба, смещение и подвижность зуба. Перелом зуба – при сломанном корне зуб становится подвижным, отмечается боль при надкусывании. На рентгене видна линия разлома или смещение отломка. Перелом нижней челюсти – нарушение функциональности, болевой синдром, асимметрия лица, патологическая подвижность.
Сестринский уход при травмах челюстно-лицевой области
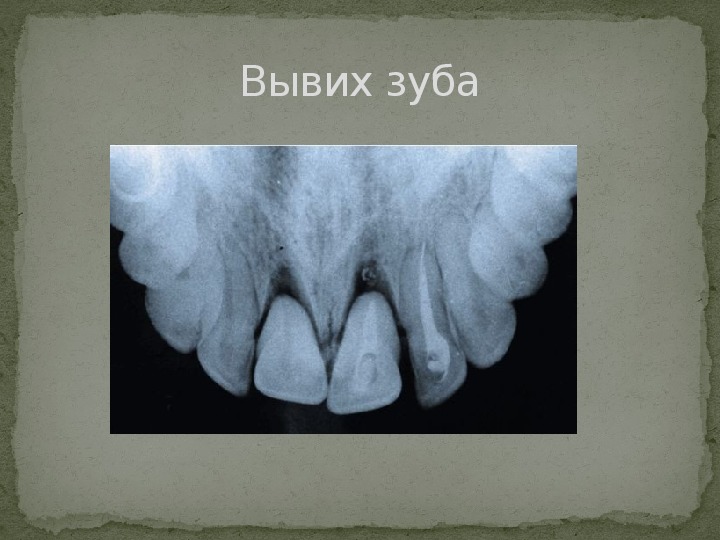
Вывих зуба
Сестринский уход при травмах челюстно-лицевой области
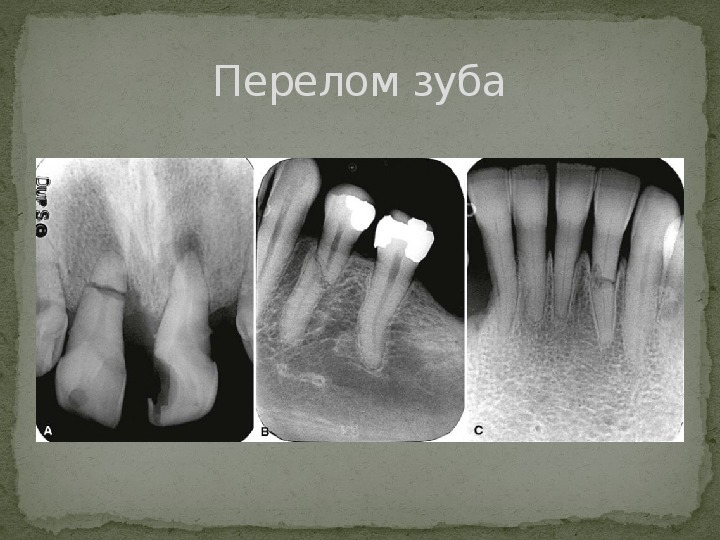
Перелом зуба
Сестринский уход при травмах челюстно-лицевой области
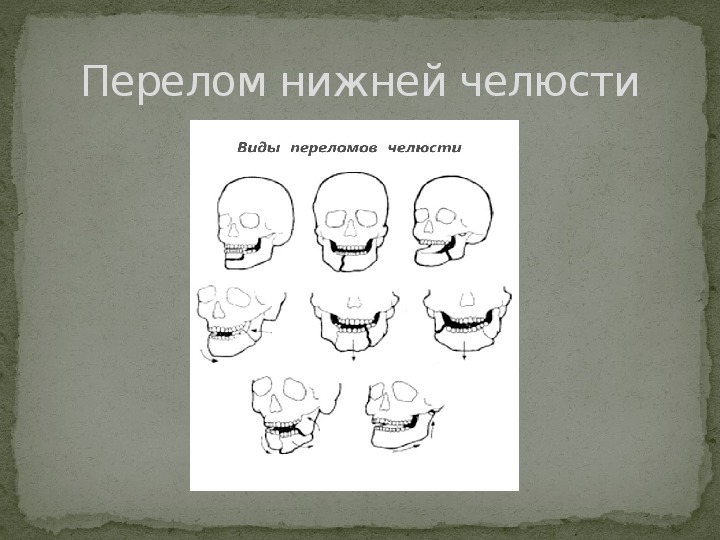
Перелом нижней челюсти
Сестринский уход при травмах челюстно-лицевой области

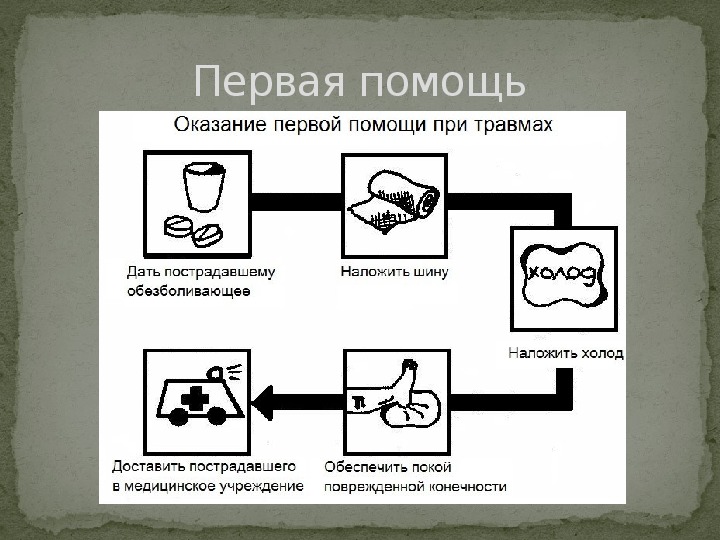
Первая помощь Когда возникает челюстно-лицевая или черепно- лицевая травма, необходимо сразу же проверить ротовую полость пострадавшего на наличие крови, рвотных масс, пены и удалить их. Это нужно, так как часто при подобных травмах происходит попадание вышеуказанных вещей в дыхательные пути. Больных с переломом челюсти, во время которого смещаются отломки или язык, располагают вниз лицом. Для предотвращения дальнейшего западания языка, его следует проколоть стерильной иглой с шелковой нитью на расстоянии два сантиметра от кончика, подтянуть до зубов, а саму нить привязать к платку, завязанному на шее.
Сестринский уход при травмах челюстно-лицевой области

Первая помощь
Сестринский уход при травмах челюстно-лицевой области

Первая помощь При перекрытии дыхательных путей костным отломком или кровяным сгустком, доктора «скорой» помощи ставят трахеостому. Если при ранении образуется лоскут во рту, мешающий дыханию, он отсекается или подшивается. При лицевых травмах часто возникает сильное кровотечение, кровь может легко попасть в отдел нижних дыхательных путей, поэтому в трахею вставляется резиновая трубка и отсасывается вся жидкость.
Сестринский уход при травмах челюстно-лицевой области

Диагностика Когда происходит челюстно-лицевая травма, диагностические мероприятия зависят от вида повреждения. При вывихе зубов достаточно внешнего осмотра на наличие смещения, прощупывания места травмы и рентгена. При переломе зуба осматриваются мягкие ткани ротовой полоти, проводится пальпация зуба и альвеолярного отростка. Обязательно проводится рентгенограмма скуловой кости, если зуб сломан сверху. Если сломан мыщелковый отросток, то проводится томография челюстно-височного сустава. Если это необходимо, проводится лучевая диагностика повреждений.
Сестринский уход при травмах челюстно-лицевой области

Лечение При травмах мягких тканей нужны хирургические методы лечения. Сначала рана очищается, после чего сшиваются нервы, выводные протоки слюнных желез, проводится сшивание тканей на щеках, губах. При травмах зубов проводится их шинирование. Лечение перелома нижней челюсти зависит от степени тяжести и может проводиться как консервативным, так и хирургическим путем. По возможности перелом стабилизируется металлическими пластинами, шинами, брекетами, резиновыми тягами, которые удерживают челюсти в сомкнутом положении.
Сестринский уход при травмах челюстно-лицевой области
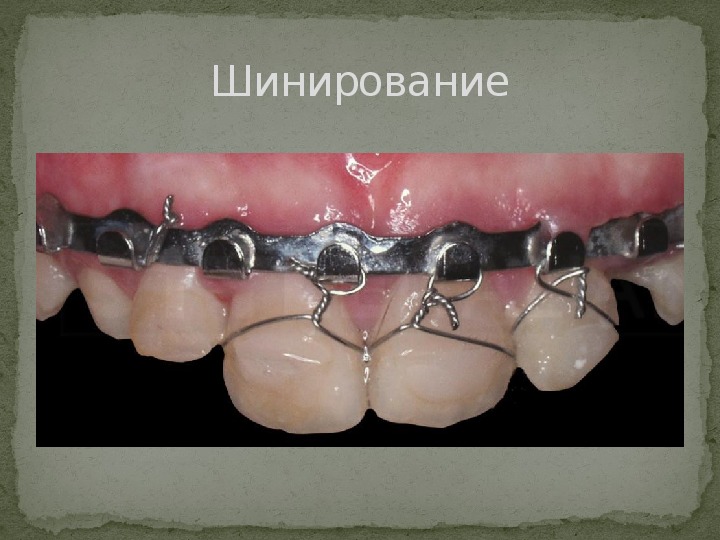
Шинирование
Сестринский уход при травмах челюстно-лицевой области
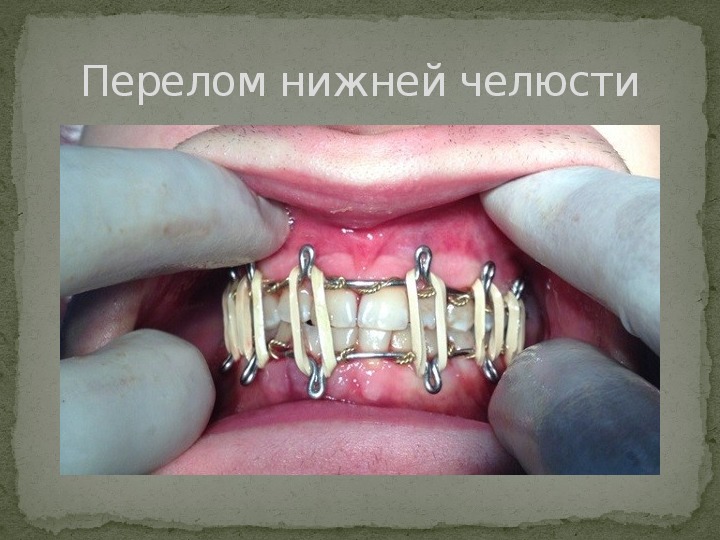
Перелом нижней челюсти
Сестринский уход при травмах челюстно-лицевой области

Лечение Во время лечения возрастает потребность организма в кальции, но так как диета иногда не может удовлетворить эту потребность, то при нарушении его усвояемости, назначаются комплексы витаминов. Физиотерапия при травмах челюстно-лицевой области помогает быстрее срастить костные фрагменты и не допустить осложнений. Физиотерапевтические процедуры подбираются доктором индивидуально в каждом конкретном случае.
Сестринский уход при травмах челюстно-лицевой области

Осложнения и последствия Осложнения при таких повреждениях делятся на: непосредственные (возникшие в момент получения повреждений) – кровопотеря, болевой или геморрагический шок, а также асфиксия крови, рвотные массы, костные отломки. ранние (через небольшой промежуток времени после получения травмы) – повторные кровотечения, дыхательная недостаточность по причине отека, возникновение комы, а также острое обезвоживание организма. поздние
Сестринский уход при травмах челюстно-лицевой области

Поздние повторяющееся кровотечение; расстройства дыхательной функции; нагноения кости и мягких тканей; остеомиелит; гайморит; контрактура мышечной ткани; возникновение ложного сустава; неправильное сращение кости; менингит; паралич лицевого нерва; парез лица; асимметрия лица.
Сестринский уход при травмах челюстно-лицевой области

Переломы без лечения могут быть причиной постоянного неправильного положения челюсти, костной инфекции, нервных повреждений. В тяжелых случаях больной может вовсе остаться без нижней челюсти. При травме скуловой кости возможны такие последствия, как онемение щеки и асимметрия всего лица, что влечет за собой возникновение «двойного изображения». Человек с таким последствием не в состоянии самостоятельно управлять транспортными средствами и выполнять много обыденных дел.
Сестринский уход при травмах челюстно-лицевой области

Легкие повреждения очень хорошо поддаются лечению и заживают довольно быстро. При более тяжелых травмах лечение может длиться до двух лет. При этом, человеку предстоит питаться пюреобразной пищей через трубочку, а иногда и получать дополнительное питание внутривенно. Для предотвращения возникновения челюстно- лицевых травм, необходимо придерживаться техники безопасности на производстве, на дороге, во время спортивных занятий и выполнения бытовых дел.
Сестринский уход при травмах челюстно-лицевой области

Спасибо за внимание!
Источник
Оказывая помощь больным с переломами нижней и верхней челюстей, необходимо создать хорошие условия для консолидации отломков и предупредить развитие осложнений воспалительного характера. Этому способствуют своевременное и эффективное закрепление отломков, антимикробная и общеукрепляющая терапия, лечение, направленное на оптимизацию репаративного остеогене-за, физические методы лечения, ЛФК и гигиена полости рта.
Надежная иммобилизация и своевременная изоляция щели перелома от внешней среды предупреждают развитие воспалительного процесса в костной ране, поэтому зуб, находящийся в щели перелома, необходимо удалить, а рану слизистой оболочки полости рта тщательно ушить и дополнительно наложить лечебную повязку. Единственный зуб, находящийся на малом отломке нижней
челюсти и предотвращающий смещение его кверху, можно сохранить до образования первичной костной мозоли, после чего он подлежит удалению. Зубы с хроническими одонтогенными очагами, находящимися вблизи от щели перелома, также следует удалить. Перед ушиванием раны во рту щель перелома промывают раствором антисептика (0,02 % раствор хлоргексидина и др.).
Больным с переломами челюстей назначают антибиотики, обладающие способностью накапливаться в костной ткани (линкомицин, фузидин натрия, морфоциклин, вибрамицин, олеандоми-цин, тетран). В первые 3-4 дня после травмы целесообразно местное введение антибиотиков в зону повреждения. При свежих переломах из щели перелома высевается, как правило, стафилококк, поэтому показано определение чувствительности микрофлоры к антибиотикам. Наряду с антибиотиками назначают сульфаниламиды и препараты нитрофуранового ряда. Общеукрепляющая терапия включает применение витаминов В^ и В6, аскорбиновой кислоты, проведение аутогемотера-пии, дыхательной и гигиенической гимнастики, рациональное питание. Показано применение на очаг поражения УВЧ-терапии, общего УФО сразу после иммобилизации отломков, микроволновой терапии.
В период образования первичной мозоли большое значение имеет хорошее кровоснабжение фрагментов. Применение ЛФК способствует более быстрому восстановлению функции нижней челюсти. ЛФК показана в стадии сформировавшегося молодого костного регенерата (костной мозоли) после снятия шин (4-5-я неделя после перелома). Необходимо помнить, что скорость регенерации костной ткани генетически предопределена. Влиять на генотип для ускорения регенерации невозможно. Однако можно реально воздействовать на эпигенетический компонент регенерации: обеспеченность клеток энергетическим материалом, витаминами, кислородом; интенсивность резорбции кости, гормональный фон, скорость ре-васкуляризации зоны перелома, своевременность и прочность иммобилизации отломков. При назначении препаратов для оптимизации остеогене-за необходимо учитывать стадийность регенерации. При этом следует иметь в виду не только очередность, но и продолжительность стадий ре-паративной регенерации кости. Экспериментально достоверно установлено, что при стимуляции первой (резорбтивной) фазы репаративной регенерации (длится 3-5 дней) применением пара-тропного гормона создаются оптимальные условия для остеогенеза. Ухудшают остеоиндуктивные свойства кости ретаболил, метилурацил, дексаме-тазон, тестостерон, поэтому применение их в первые дни после травмы противопоказано. Экспериментально доказано, что в период образования коллагенового костного матрикса (до 14 сут после
317
перелома) рационально применять следующие лекарственные вещества и препараты:
стимулирующие остеокластическую резорб цию и вызывающую деминерализацию концов ко стных отломков (паратропный гормон);
активизирующие иммунные процессы (тима- лин);
стимулирующие синтез морфогенетического белка (остеоиндуктивного фактора) и ограничива ющие воспаление (индометацин, витамин А, то коферол);
стимулирующие синтез коллагена (витамин С, препараты двухвалентного железа, глутамино- вая кислота), ретаболил – 50 мг на 9-е и 14-е сут ки с момента перелома.
В период минерализации коллагенового мат-рикса (спустя 15 сут после перелома) рационально введение кальцитрина, кальциферола, витамина О2, а также препаратов, участвующих в синтезе регуляторных коллагеновых белков (глутаминовая кислота, кальция пантотенат, витамин О3 – холе-кальциферол).
Эта обоснованная в эксперименте модель рекомендована к применению в клинике [Швырков М.Б., Афанасьев В.В., Стародубцев В.С., 1999]. Приводим таблицу поэтапного введения препаратов, влияющих на остеогенез (табл. 12.2).
Таблица 122. Поэтапное введение препаратов, влияющих на остеогенез
Препарат | День с момента перелома нижней челюсти | ||||
1-3 | 4-8 | 9-14 | 15-21 | 22-28 | |
ПТГ | + | ||||
Витамин А | + | ||||
Тимозин | + | >ч | |||
Индометацин | + | + а | **? * | ||
Витамин Е | + | + | , | ||
Витамин С | + | + | + | ||
КТ | + | + | + | 4 | |
Ретаболил | + | ||||
(вводят на | |||||
9-й и 12-й | , | ||||
день) | |||||
Феррум-лек | + | ||||
Глутаминовая | + | + | |||
кислота | |||||
Препараты Са | + | + | |||
Кальцитриол | + | ||||
Витамин Вз | + | ||||
Больные с переломами челюстей не могут принимать обычную пищу из-за нарушения функции жевания, иногда глотания. В первые 2-3 нед после травмы больные теряют в массе тела, так как они частично голодают в условиях иммобилиза-
ции отломков двухчелюстными шинами. Кроме того, при травме челюстей нарушено питание вследствие расстройства функции многих отделов пищеварительной системы: полости рта, желудка, печени, кишечника. Нарушается обмен веществ. .
Больному с переломом челюсти следует назначить физиологически полноценный рацион. Пища должна быть механически и химически щадящей. Свежие продукты тщательно измельчают, разбавляют бульоном. Исключают специи, ограничивают поваренную соль. Температура пищи должна быть 45-50 °С. Она может быть приготовлена из специальных консервированных продуктов (пищевые концентраты, порошкообразные смеси, гомогенизированные консервы, энпиты). Для больных с челюстно-лицевой травмой имеются 3 диеты (стола), которые по химическому составу одинаковы и отличаются лишь консистенцией.
Первая челюстная (зондовая, трубочная) диета представлена пищей консистенции сливок. Назначают ее на весь период лечения, когда наложены шины с зацепными петлями и осуществляется межчелюстное скрепление резиновыми кольцами. У этих больных утрачена функция жевания и неполноценна функция глотания.
Вторая челюстная диета характеризуется пищей консистенции густой сметаны. Показана больным, у которых нарушена функция жевания, но сохранена функция глотания. Назначают ее на определенном этапе лечения, когда можно снимать межчелюстную фиксацию, или после остео-синтеза отломков.
Общий стол (№ 15) назначают больным после консолидации отломков.
При нарушении функции жевания для приема пищи удобно пользоваться поильником, на кончик которого надета резиновая трубка длиной 20 см. Больной может самостоятельно подвести конец трубки к дефекту в зубном ряду или поза-димолярной щели и ввести в преддверие рта около 10 мл жидкой пищи. Затем, используя сохраненную присасывающую способность, он может перевести пищу в рот и проглотить ее.
В настоящее время сконструированы специальные ложки с удлиненным концом, переходящим в изогнутую трубку (по типу носика поильника, чайника), что упрощает процедуру приема пищи этими больными. Если больной не может самостоятельно принимать пищу, его кормит медицинская сестра. Конец резиновой трубки желательно подвести к корню языка (если больному можно открыть рот), предварительно пережав трубку пальцами. Затем располагают поильник несколько выше ротовой щели и разжимают пальцы на трубке на 3 с. За это время в рот больного поступает около 10 мл жидкой пищи, которую он проглатывает. Так, постепенно, не торопясь, кормят больного.
318
Зондовое кормление проводят с помощью тонкого желудочного или дуоденального зонда или хлорвиниловой трубки диаметром 7-8 мм и длиной около 1 м. Зонд вводят в желудок через нос после анестезии слизистой оболочки нижнего носового хода раствором кокаина или дикаина. Отрезок погружаемого зонда не должен превышать 45 см. Если зонд случайно попадает в трахею, то это сопровождается сильным кашлем. Пищевую кашицу в объеме 500-600 мл с помощью большого шприца порциями по 100-200 мл аккуратно вводят в желудок. После кормления конец зонда пережимают зажимом в закрепляют на голове больного бинтом или пластырем. Тонкий резиновый зонд может быть оставлен в носовом ходу на 14- 16 дней, а хлорвиниловая трубка – на 3-4 нед, так как она более устойчива к действию желудочного сока.
Парентеральное питание назначают больным, длительный период времени находящимся в бессознательном состоянии, а также как дополнение к эн-теральному. Питательные вещества могут быть введены внутривенно, подкожно, внутримышечно. Чаще используют внутривенный путь, техника которого мало чем отличается от внутривенного капельного введения лекарственных веществ. Белки вводят в организм в виде готовых смесей полипептидов и аминокислот (аминопептид, гидролизат казеина ЦОЛИПК, гидролизин Л-103, аминокровин), жиры – в виде готовых жировых эмульсий (интрали-пид и др.), углеводы – в виде гипертонических растворов глюкозы, фруктозы или их смеси, сорбита. Вводят витамины (А, группа В, С, О, К), минеральные вещества – соли натрия, калия, кальция. Белковые гидролизаты и жировые эмульсии можно вводить внутривенно со скоростью 30 – 40 капель в минуту, растворы глюкозы и солей – быстрее (до 60 капель в минуту).
Больных с челюстно-лицевой травмой следует кормить не менее 4 раз в сутки, распределяя дневной рацион по калорийности неодинаково: завтрак 30 %, обед 40 %, ужин 20 – 25 %, второй ужин – 5 – 8 % (А.П.Руденко).
Немаловажное значение имеет уход за больными. Различают общий и специальный уход. Общий уход предполагает общегигиенические мероприятия, контроль за деятельностью сердечно-сосудистой и дыхательной системы, желудочно-кишечного тракта и мочевыводящей системы.
Специальный уход – это уход за полостью рта. Если больной в бессознательном состоянии, ему необходимо не реже 2 раз в сутки протирать зубы и слизистую оболочку полости рта раствором фу-рацилина, этакридина, калия перманганата. Ходячие больные сами осуществляют уход за полостью рта. В связи с тем что после шинирования процесс самоочищения рта нарушен, следует тщательно не реже 8 – 10 раз в сутки проводить ирригацию полости рта. Для этого в стоматологических стационарах оборудовано специальное место
с емкостью для антисептического раствора и набором стерильных наконечников индивидуального пользования.
Более эффективно промывание полости рта под небольшим давлением, что можно делать, используя бытовой сифон. Для очистки рта больные должны применять зубные щетки, у которых пучки щетины срезаны через ряд. , Продолжительность процедуры по 5 мин 3 раза в день.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
