Рентгенограмма, КТ, МРТ при срастании перелома костиа) Определения: • Клиническое срастание: достаточный рост кости поперечно перелому независимо от рентгенологического закрытия линии перелома с восстановлением исходной функции:
о Стабильность при физикальном исследовании, отсутствие боли в месте перелома, способность использовать сломанную конечность в повседневной деятельности
о Ожидаемое время срастания перелома зависит от возраста пациента и кости, где произошел перелом • Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, что и нормальная кость:
о Рентгенологическое срастание часто отстает от клинического срастания
о Рентгенологические критерии не всегда коррелируют с прочностью и жесткостью кости на месте перелома • Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился • Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома • Псевдоартроз: ложный сустав, который может образоваться при условии несрастания, препятствующий дальнейшему срастанию, пока не будет удалена синовиальная ткань • Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема • Остеосинтез: процесс усиления срастания перелома за счет хирургической фиксации в некоторых случаях с добавлением костного трансплантата или других ускорителей б) Визуализация срастания перелома кости: 1. Общая характеристика:
• Лучший диагностический метод:
о Оссифицированная мозоль связывает линию перелома с такой же или почти такой же плотностью, что и нормальная кость
о Подтверждено, по меньшей мере, в двух проекциях 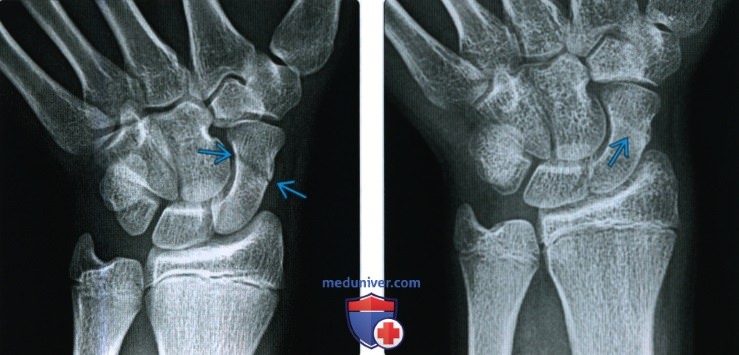
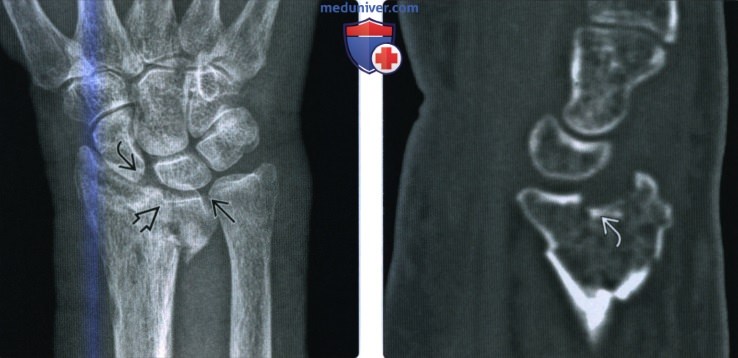
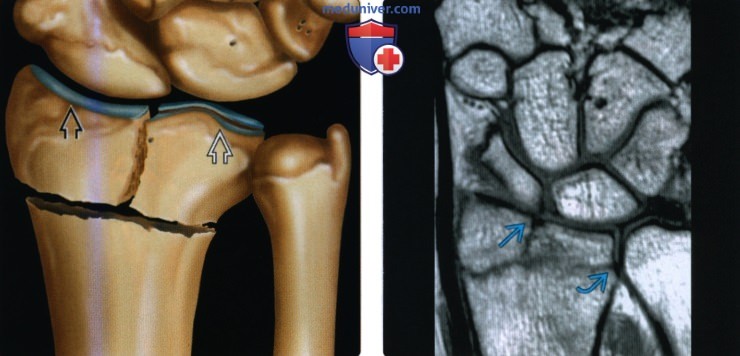
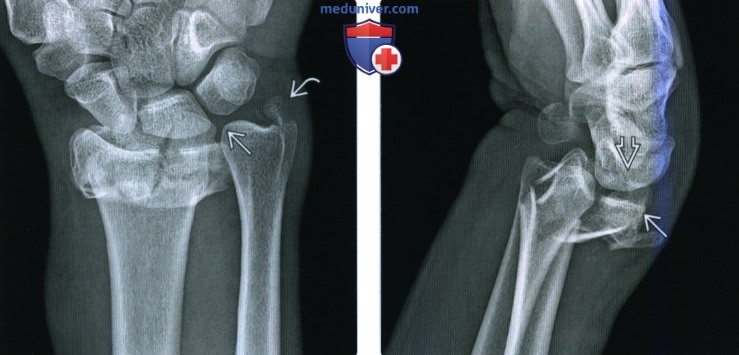
(Слева) На рентгенограмме в ладьевидной проекции (заднепередняя проекция с отклонением локтевой кости) запястья у мальчика 15 лет, который травмировал запястье во время игры в футбол, определяется острый перелом без смещения шейки ладьевидной кости. Необходимо указать степень смещения, поскольку практически при любом смещении необходимо проводить хирургическую фиксацию.
(Справа) На рентгенограмме в ладьевидной проекции у этого же пациента через три месяца наблюдается первичное срастание. Линия перелома практически закрыта, но без периферической мозоли и лишь с минимальным склерозом, указывающим на внутреннюю мозоль. Внутрисуставные переломы не образуют наружную мозоль.
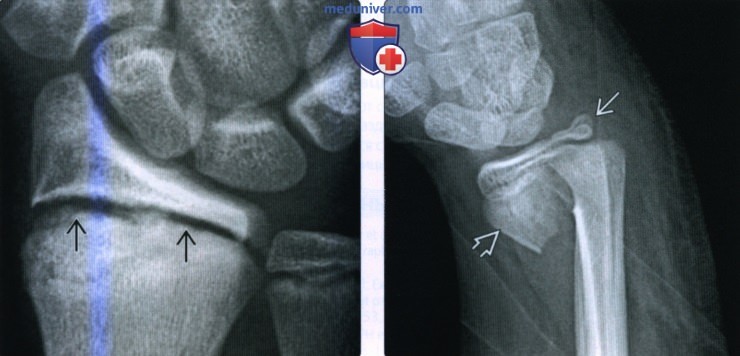
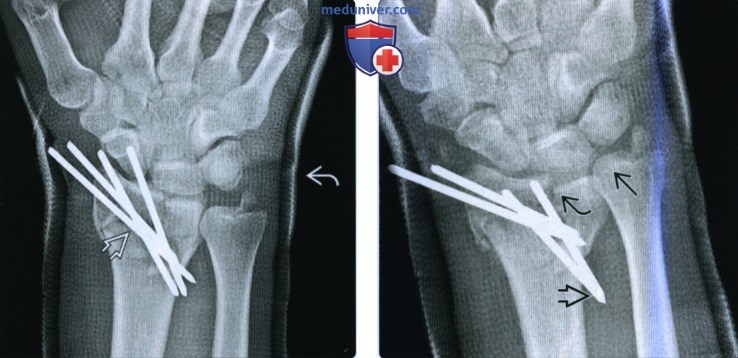
(Слева) На переформатирую-щей КТ во фронтальной проекции видна сохраняющаяся линия перелома шейки ладьевидной кости с кортикацией краев перелома и вторичным дегенеративным формированием кисты, все признаки несрастания. КТ точнее, чем рентгенография при определении несрастания.
(Справа) На КТ с реформатированием в косой сагиттальной проекции, разработанной для визуализации всей ладьевидной кости, виден несросшийся перелом. Неустойчивый винт с резьбой расслабился, о чем свидетельствует просветление около проксимальной части, и винт выступает в дистальном направлении.
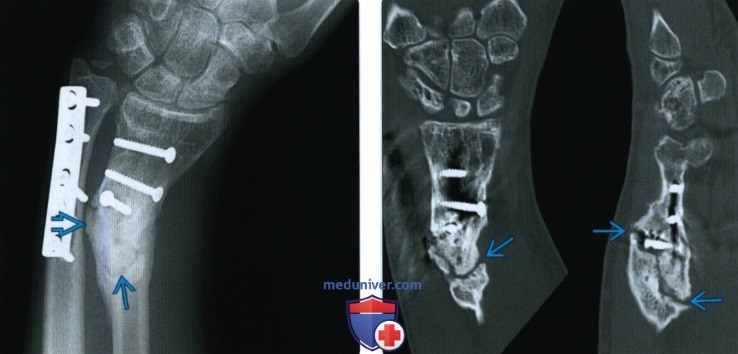
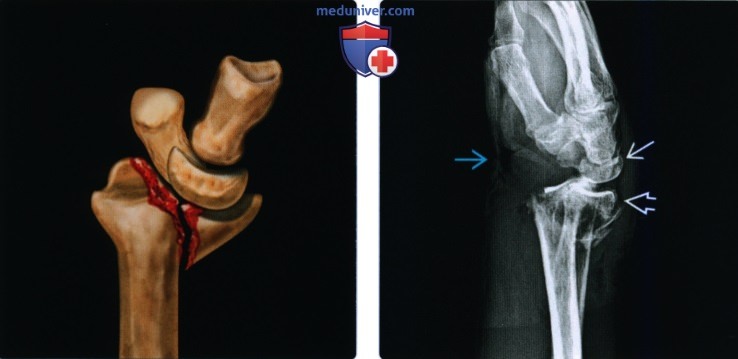
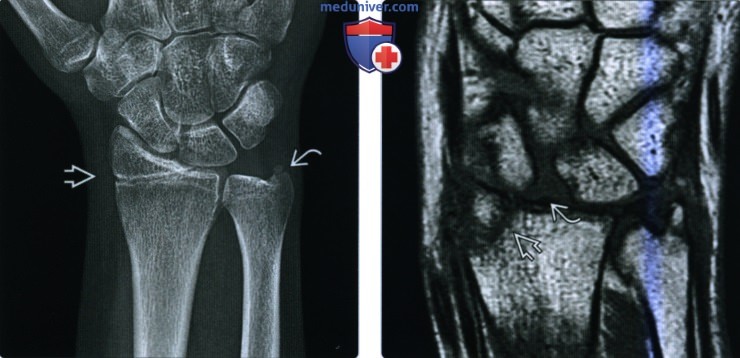
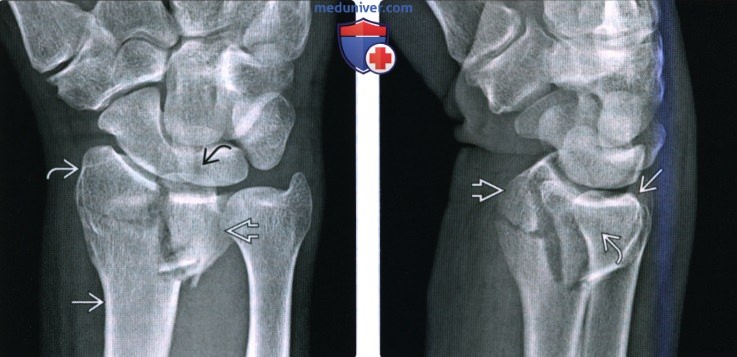
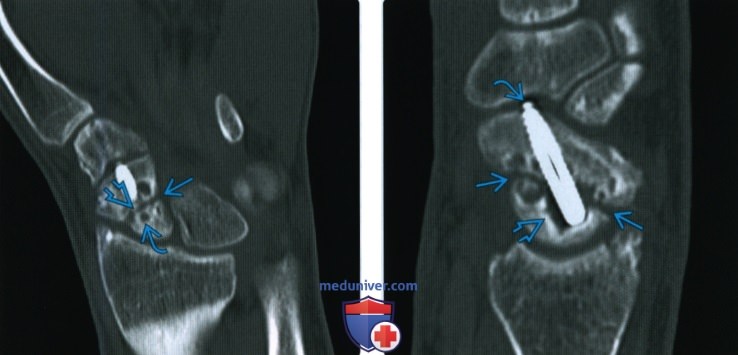
(Слева) На рентгенограмме в заднепередней проекции визуализируются запястье и дистальная часть предплечья у мужчины 41 года, направленного для лечения несросшегося перелома лучевой кости более чем через год после фиксации. Несмотря на обильную мозоль. в области перелома, линия перелома остается частично заметной.
(Справа) На КТ с переформатированием во фронтальной (слева) и сагиттальной проекции у этого же пациента обнаруживается полное отсутствие мозоли, пересекающей перелом в этом гипертрофическом несрастании. Многоплоскостная КТ лучше подходит для определения областей костных мостиков и сохраняющихся щелей. Изображения являются диагностическими, несмотря на наличие металлических винтов.
2. Рентгенологические данные:
• Рентгенография:
о Острый перелом: острые, неровные края в просветлении перелома в сочетании с отеком мягких тканей
о Расширение линии перелома, расплывчатость краев перелома являются первыми рентгенологическими признаками срастания, в то время как омертвевшая кость резорбируется на концах перелома в результате воспалительного ответа
о Можно наблюдать на 10-14 день
о Частично кальцифицированная незрелая мозоль (первичная мозоль или мягкая мозоль) вокруг и поперек перелома
о Через 10 дней у детей раннего возраста, через две недели у взрослых
о Дуга периферической мозоли должна протянуться поперечно линии перелома до центрального схватывания кости
о По мере созревания у незрелой мозоли появляются рентгенологические свойства/костная структура
о В большинстве случаев периферическая мозоль развивается при: переломах длинных трубчатых костей (в противоположность коротким трубчатым костям, краевым выступам, как например, бугристость, переломы костей запястья и предплюсны), диафизарных переломах, широкой щели перелома и неадекватной иммобилизации
о При переломах губчатых костей и внутрисуставных переломах периферическая мозоль не образуется; линия перелома становится менее отчетливой и в костномозговом канале может образоваться склеротическая внутренняя мозоль
– Этот процесс называется «первичное срастание перелома» в противоположность вторичному срастанию перелома, при котором образуется периферическая мозоль
– Кроме того, может встречаться при очень жестко фиксированных переломах: для образования первичной мозоли требуется, по меньшей мере, минимальное движение в переломе
о Ожидается появление дисфункциональной атрофии кости (дисфункционального остеопороза) при иммобилизации и срастании перелома; встречается у всех пациентов через 7-8 недель иммобилизации, часто раньше
о Генерализованная деминерализация костей в месте перелома и дистально
о Несрастание: отсутствие костного мостика по линии перелома в ожидаемый период времени (клинический диагноз):
– Гипертрофическое несрастание: вырастает избыточная мозоль, не пересекающая линию перелома
– Атрофическое несрастание: значительная мозоль не образуется
– Концы костей в линии перелома образуют корковый слой вдоль всей поверхности, препятствуя последующему срастанию без оперативной ревизии
– Фиброзное срастание: успешное клиническое срастание, но с образованием фиброзной ткани в линии перелома вместо костной:
Несостоятельность металлоконструкции однозначно свидетельствует о несрастании или неполном срастании 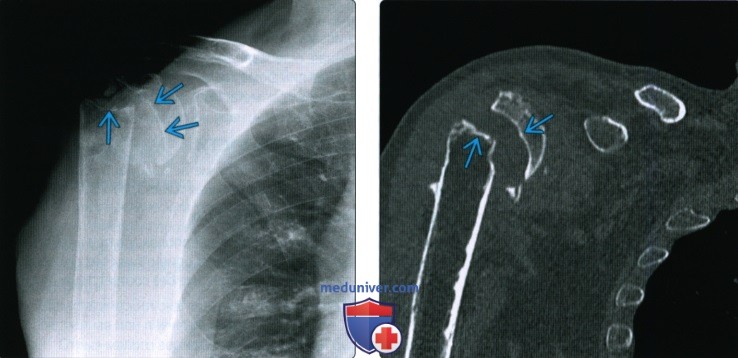
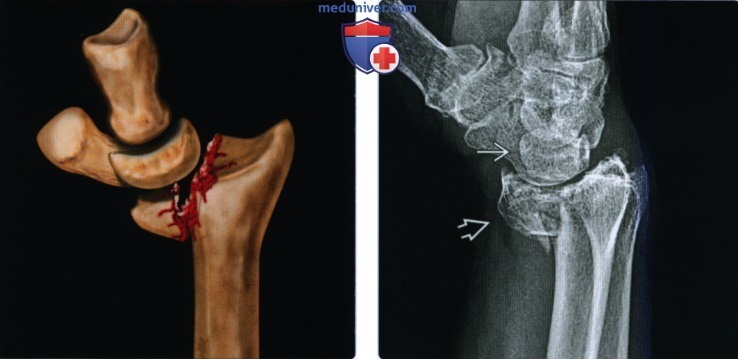
(Слева) На рентгенограмме плечевого сустава в проекции Грасгея у мужчины 66 лет через 10 месяцев после проксимального перелома плечевой кости видна оссификация краев перелома и сохраняющееся неправильное расположение отломков. Местами имеются небольшие точки кальцификации, но отсутствует выраженная связывающая мозоль.
(Правый) КТ с реформатированием во фронтальной плоскости у этого же пациента подтверждает оссификацию несросшихся краев перелома без мозоли. Это атрофическое несрастание, которое встречается значительно реже, чем гипертрофическое несрастание.
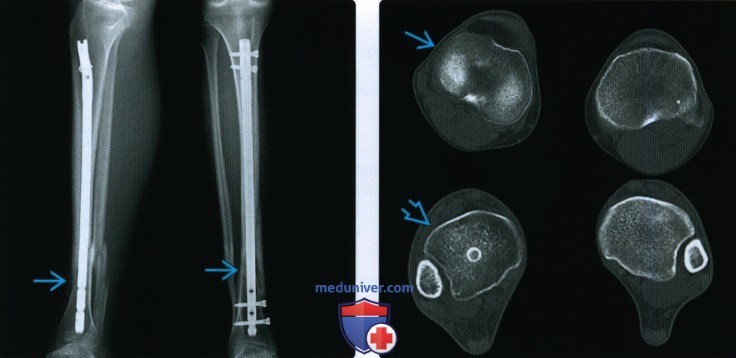
(Слева) На рентгенограммах в латеральной (слева) и передне-задней проекции голени виден внутримозговой штифт через срастающийся спиральный перелом в дистальной части большеберцовой кости. Хотя проксимальная часть большеберцовой кости правильно расположена на обеих снимках, дистальные части расположены не по оси.
(Справа) Осевые томограммы верхней (выше) и нижней части большеберцовой кости получены у этого же пациента для оценки ротации. Проксимальная часть большеберцовой кости больше ротирована внутрь справа , чем нормальная левая сторона, а дистальная часть большеберцовой кости в больше ротирована кнаружи, указывая на неправильное срастание с ротацией.
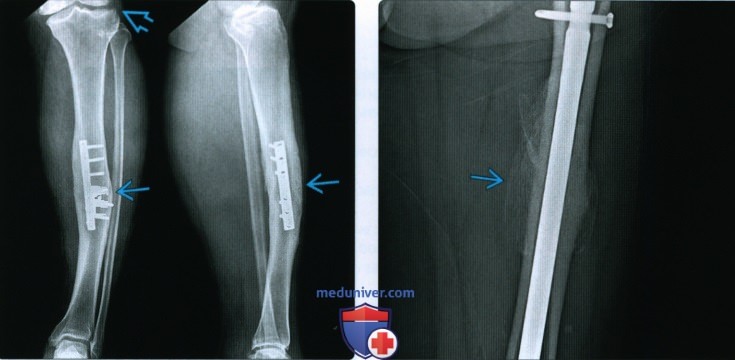
(Слева) На снимке в передне-задней (слева) и латеральной проекции визуализируется голень у пациента после фиксации перелома большеберцовой кости в результате несчастного случая на кроссовом мотоцикле 19 лет назад. Пациент не выполнял рекомендации по ограничению нагрузки на конечность, что привело к неправильному срастанию с кривизной, направленной латерально и кпереди. Неправильное сопоставление привело к раннему остеоартриту коленного сустава.
(Справа) На снимке бедренной кости в передне-задней проекции визуализируется избыточная периферическая мозоль вокруг сросшегося перелома. Избыточная мозоль часто встречается в бедренной кости, большеберцовой кости и плечевой кости и часто, в конечном итоге, ремоделируется.
3. КТ:
• Часто используются при первичной оценке перелома, особенно для определения тяжести внутрисуставных переломов и для планирования операции
• В случаях клинической и рентгенологической неопределенности срастания/несрастания, методом выбора является КТ:
о Необходимо многоплоскостное переформатирование изображений
о Во-первых, определение наличия пересечения и связывания мозолью линии перелома; во-вторых, оценка процента связывания линии перелома мозолью
о Увеличивающаяся большая периферическая мозоль бесполезна, если она не пересекает линию перелома
о Зачастую первичной находкой при исследовании срастания посредством КТ является простой каркас периферической мозоли, который полностью пересекает линию перелома:
– Об этой находке могут сообщать как о доказательстве раннего срастания
о Пересечение линии перелома незрелой мозолью является положительным прогностическим признаком:
– Первоначально более плотная (большее поглощение), чем перелом, но не такой же плотности, как и нормальная кость
– В конечном итоге, созревает до кости 4. МРТ:
• МРТ, как правило, не используется или бесполезно при оценке срастания перелома
• Может быть полезно при оценке осложнений, которые препятствуют срастанию, как например, инфекция, интерпозиция мягких тканей
• Псевдоартроз: определяется жидкость в щели несросшегося перелома:
о Получение высокого сигнала от жидкости, который не усиливается контрастом 5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Обычно достаточно рентгенографии
о КТ является надежным средством в случае, когда рентгенография и клинические данные неубедительные
• Рекомендация по протоколу:
о Рентгенография: для оценки срастания перелома требуется, по меньшей мере, две проекции
– Дополнительные проекции, в том числе косые, часто необходимы для полной оценки линии перелома, в частности, если фиксация металлоконструкцией закрывает перелом
о КТ: если имеется металлоконструкция значительных размеров, то рекомендуется увеличить экспозицию; необходим мультисрезовый сканер с реконструкцией накладывающихся изображений, многоплоскостное переформатирование изображений
– Дополнительные проекции, в том числе косые, часто необходимы для полной оценки линии перелома, в частности, если фиксация металлоконструкцией закрывает перелом
о КТ: если имеется металлоконструкция значительных размеров, то рекомендуется увеличить экспозицию; необходим мультисрезовый сканер с реконструкцией накладывающихся изображений, многоплоскостное переформатирование изображений в) Дифференциальная диагностика: 1. Фиброзное срастание:
• При сохраняющемся просветлении в месте перелома может наблюдаться клинически сросшийся/стабильный перелом
• По ошибке может быть принят за несросшийся перелом при рентгенографии
• Часто полностью срастается со временем г) Патология. Стадирование, градации и классификация:
• Стадии срастания:
о Явление острого перелома:
– Включает разрушение тканей, связанных с переломом, образованием гематомы и воспалительный ответ
– Нежизнеспособная кость по краю перелома резорбируется
о Образования грануляционной ткани по линии перелома и около нее:
– Продолжающаяся резорбция омертвевшей кости вдоль краев перелома
о Формирование зрелой мозоли:
– Хондробласты и остеобласты начинают образовывать хрящевой и костный матрикс
– Минерализация матрикса может начаться через неделю
– Состоит из плетеной (незрелой) кости
о Переход мозоли в пластинчатую кость:
– Это длительный процесс, который продолжается в течение нескольких месяцев или лет
о Ремоделирование кости в нормальный контур, имевшийся до перелома:
– Более эффективный и полный процесс у молодых пациентов
– Дети могут переносить перелом с большим смещением, поскольку у них в процессе ремоделирования создается нормальный контур д) Клинические особенности срастания перелома: 1. Демография:
• Возраст:
о У детей переломы срастаются быстрее и эффективнее, чем у взрослых
о Способность к срастанию перелома уменьшается у пожилых 2. Течение и прогноз:
• К факторам, задерживающим срастание, относятся
о Повреждения с высокой энергией с большим раздроблением кости и большим повреждением окружающих мягких тканей
о Васкуляризация дистальной трети плечевой кости, локтевой кости и большеберцовой кости снижена → более медленное срастание, чем другие кости
о Двойные переломы
о Щель между костными отломками
о Неадекватная иммобилизация
о Инфекция в месте перелома
о Этиология перелома связана с заболеванием: доброкачественное образование, болезнь Педжета, фиброзная дисплазия, лучевой некроз
о Внутрисуставная локализация: синовиальная жидкость вызывает лизис тромбов; и поэтому отсутствует периостальная реакция внутри сустава
о Пожилой возраст, при котором наблюдается остеопороз и уменьшение мышечной массы
о Другие методы лечения и препараты: лучевая терапия, химиотерапия, НПВС-а, бисфосфонаты (обсуждается)
о Курение
о Сопутствующие заболевания, в том числе сахарный диабет и недостаточное питание 3. Лечение:
• Одним из условий срастания перелома является стабильность костных фрагментов, а также достаточно близкое сопоставление костных отломков для эффективного процесса срастания:
о Если при смещении костных отломков требуется репозиция, ее можно достичь за счет закрытых или открытых (хирургических) вмешательств
о Стабилизацию перелома можно достигнуть за счет закрытых (поддерживающая повязка, шина, гипсовая повязка), подкожных (наружный фиксатор, спицы Киршнера) или открытых хирургических методов
• Неправильное срастание: требуется ревизионная операция для устранения неправильного срастания:
о К таким операциям обычно относятся остеотомия, реконструкция, костный трансплантат
• Несрастание: существуют различные тактики, которые зависят от возраста пациента, клинического статуса, места перелома и временного интервала с момента первичного перелома/операции: о Хирургическая обработка несросшегося перелома, после которой проводят иммобилизацию перелома со свежими костными поверхностями и часто костным трансплантатом:
– Часто добавляют костный морфогенетический протеин (BMP) и другие ускорители
о Продолжающиеся исследование многих новых методов лечения, как например, экстракорпоральная шоковая терапия, тканевая инженерия, генная терапия и системная активация срастания костей е) Диагностчиеская памятка:
1. Советы по интерпретации изображения:
• Сравнение полученных при последнем обследовании рентгенограмм с серией предыдущих снимков является обязательным условием для определения динамики срастания или ее отсутствия
• Неудачная фиксация металлоконструкции свидетельствует о несрастании или неполном срастании
2. Рекомендации по отчетности:
• Ожидаемое время срастания отличается в зависимости от возраста пациента и кости: поэтому следует быть очень осторожным при сообщении о несрастании, кроме случаев, когда несколько консультирующих специалистов считают несрастание вероятным ж) Список использованной литературы:
1. Dijkman BG et al: When is a fracture healed? Radiographic and clinical criteria revisited. J Orthop Trauma. 24 Suppl 1:S76-80, 2010 – Также рекомендуем “Признаки патологического перелома кости” Редактор: Искандер Милевски. Дата публикации: 22.9.2020 |