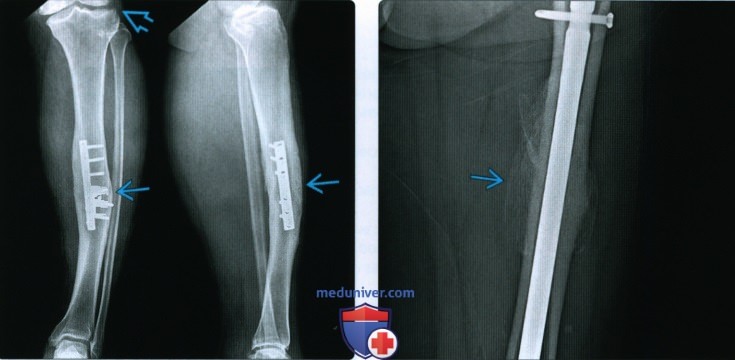
Рентген бамперного перелома
Переломы голени весьма распространены и составляют более 10% от всех травм. Они очень отличаются по своей природе и протеканию, масштабам повреждений и месту. От этих факторов зависит и лечение.

Месторасположение
Голень – это место между стопой и бедром. Она состоит из двух костей: малоберцовой и большеберцовой. С помощью мыщелков большеберцовая кость соединена с бедренной костью. Они образуют нижнюю суставную поверхность коленного сустава. Нижняя часть этой кости соединена с таранной костью и входит в состав голеностопного сустава.
Малоберцовая расположена с наружной стороны. Она делает ногу прочной и стабильной. Обе кости соединены с помощью связок, межкостной мембраны и общего сочленения.
Причины
- прямое действие большой силы (удар и т.п.);
- сильное и резкое скручивание при зафиксированной стопе;
- дорожно-транспортные происшествия;
- спортивные травмы (в основном при катании на роликах или коньках, лыжах и т.п.);
- болезни (хронические или патологические, например, деструкции костных тканей).
Повреждения голени бывают нескольких типов:
- Открытые ли закрытые
- Со смещение осколков или без них
- Оскольчатые
- Винтообразные
Бамперный перелом относится к разряду диафизарных и характеризуется тем, что пострадали оба диафиза большеберцовой кости.
Основная причина возникновения бамперного перелома – ДПТ или другое происшествие, при котором на этот участок ноги пришелся сильный удар. Название он получил именно от основной причины возникновения – удар бампером автомобиля.
Бамперный перелом задевает две трети диафизов и происходит с большим количеством осколков. Осколки смещаются не от того, как растягиваются мышцы, а от того, в какую сторону направлена сила воздействия.
Если травмирующая сила производит сгибательное дейтсвие, образуется треугольный осколок на внутренней стороны. Если происходит скручивание, получается винтообразный перелом, при котором кости расположены на противоположных концах.
При подобном повреждении важно сразу оказать первую помощь. Для этого оценивается цвет кожи, а также в сознании человек или нет. Сразу нужно ввести обезболивающее лекарство общего действия. Конечность нужно обездвижить шинами или другим возможным способом. Если перелом открытый и сильно идет кровь, накладывают жгут.
Признаки
При нем у человека возникает:
- резкая боль;
- кожа деформируется и меняет цвет;
- стопа выворачивается наружу;
- ось голени меняет форму;
- если ногой пытаться двигать, боль становиться сильнее;
- бывает, что кожа «ввинчивается» в травмированное место;
- иногда осколки видно под кожей.
Для того, чтобы поставить точный диагноз, человеку делают рентген в двух протекциях.

Как лечат?
Как правило, применяют скелетное вытяжение. Это возможный вариант лечения, если нет смещения. Срок составляет около 4 недель. После этого человек должен носить гипс еще столько же времени.
Если осколки сильно сдвинуты обязательно проводят операцию. Их фиксируют с помощью стержней, винтов, аппаратов наружной фиксации.
Реабилитация занимает достаточно большой промежуток времени, в основном потому, что во время подобной травмы страдают также мышцы и связки. Восстановление проходит быстрее, если человек правильно выполняет все необходимые упражнения физиотерапии, ведет здоровый образ жизни. Важно есть много продуктов, богатых кальцием. Для снятия боли и отеков эффективны солевые ванночки и компрессы.
Пострадавший должен постепенно увеличивать нагрузки на ногу, много двигаться.
Источник
Наезд на нижнюю конечность. Бамперный перелом6.II 1976 г. в 7 ч 40 мин на гражданина С, 39 лет, совершил наезд автомобиль «Жигули». Удар передним бампером пришелся по левой голени. В результате этого образовался поперечно-зубчатый перелом большеберцовой кости и поперечный перелом малоберцовой кости. При падении возникли ушиб головы, ссадины лица. Госпитализирован в ортопедо-травматологическую клинику, лечился гипсовой повязкой. Полное восстановление трудоспособности. Подобный механизм образования переломов имеет место, как показали наши наблюдения, и при столкновениях мотоциклистов с автомобилями. В этих случаях мы также наблюдали поперечные переломы голени. Нередко они были двойными. По мнению многих специалистов, возникновение переломов костей нижних конечностей при дорожно-транспортных происшествиях может быть обусловлено и сгибательным механизмом травмы. Это положение подтверждается данными, основанными на анализе нашего материала. Рассмотрим его более подробно. При наезде автомобиля на пешехода, когда фиксированная, стоящая на дорожном покрытии стопа оказывается нагруженной массой тела человека, а автомобиль ударяет по ноге, нижняя конечность или отдельные ее сегменты изгибаются по дуге. Дугообразный изгиб происходит потому, что дистальный отдел конечности в этот момент неподвижен, а проксимальный наклоняется в направлении движущегося автомобиля.
Последнее обстоятельство объясняется тем, что удар частями движущегося легкового автомобиля, как правило, наносится ниже центра тяжести тела человека и по законам механики тело человека смещается в направлении, противоположном направлению травмирующей силы, т. е. в сторону автомобиля. На нижнюю же конечность либо ее сегмент (бедро или голень) в противоположном отклонившемуся туловищу направлении действует сила травмирующего удара автомобиля. Поэтому первоначальному сгибанию кости под действием силы удара присоединяется добавочное сгибание кости вследствие перемещения массы тела пострадавшего в противоположную сторону. На вогнутой поверхности дуги, образовавшейся вследствие сгибания трубчатой кости, происходит сжатие структур, а на выпуклой — их растяжение. Как известно из учения о сопротивлении материалов, сопротивление твердых тел сжатию гораздо выше, чем растяжению, и поэтому целость кости нарушится вначале на выпуклой стороне, т. е. на стороне, где действуют силы растяжения. Линия излома, дойдя до середины кости, огибает зоны повышенного сжатия костной ткани. В результате этого может возникнуть косопоперечный перелом или перелом с выкалыванием костного отломка треугольной формы. Другими словами, возникает один из видов «бамперного перелома». Такую трактовку механизма возникновения переломов длинных трубчатых костей от сгибания выдвинули в 1913 году Н. Zuppinger и Th. Chricten, а подтвердил и развил ее В. Н. Крюков (1971). Советский ученый изучил, в частности, распределение зон напряжений в длинной трубчатой кости при сгибании и обосновал, почему линия перелома, дойдя до середины согнутой кости, раздваивается. Как было уже упомянуто, это происходит вследствие того, что она огибает с обеих сторон ставшую очень прочной зону сжатия костного вещества. – Также рекомендуем “Перелом трубчатых костей внутри автомобиля. Повреждения головного мозга на дороге” Оглавление темы “Механизмы травм на дороге”: |
Источник
Перелом кости представляет собой любое нарушение ее целостной структуры. Этому виду травмы, теоретически, может быть подвержена совершенно любая кость в теле человека, однако отдельные его виды встречаются гораздо чаще, чем все остальные. К ним относятся перелом лодыжки, лучевой кости в типичном месте и «бамперный» перелом. Как же их заподозрить и каким образом оказать пострадавшему помощь при переломах?
Перелом лучевой кости в типичном месте

Термин «перелом луча в типичном месте» хорошо знаком врачам и некоторым людям, в жизни которых был данный вид травмы. И те, и другие отлично понимают, о чем идет речь, ведь этот перелом имеет специфический механизм возникновения.
Лучевая кость — одна из двух костей предплечья. В ее дистальной части (более удаленной от тела) она имеет небольшой тонкий участок, где плотность костной ткани меньше, чем в любом другом месте. Он как раз и именуется термином «типичное место», так как именно в нем происходит перелом лучевой кости или, как его называют врачи, «луча» у большинства людей. Медицинское название локализации этого участка — дистальный метаэпифиз, и находится он в непосредственной близости от кисти.
Механизм травмы довольно простой. Она возникает в результате падения на вытянутую вперед руку. Это нередко случается при поскальзывании на ледяном участке дороги, крутой лестнице или в темное время суток в условиях плохого освещения. При этом возможно два положения кисти:
- разогнутое (что встречается у большей части пострадавших), подобный вид повреждения именуют переломом Коллеса,
- согнутое. Это перелом Смита.
Чаще всего такой перелом относится к категории закрытых, ведь падение редко случается с высоты больше человеческого роста. Сразу после травмы у пострадавшего возникает интенсивная боль в области места перехода предплечья в кисть, одновременно появляется деформация этой области, отек, иногда — гематома. Движение пальцами кисти крайне затруднено из-за болезненности.
Боль и гематома — первые симптомы перелома лодыжки

Перелом лодыжки — второй по популярности вид данного повреждения, частота которого многократно увеличивается в зимние месяцы. Механизм получения травмы — это падение на разогнутую или согнутую стопу. В большинстве случаев это имеет место при поскальзывании на обледенелом участке дороги или при спуске вниз с лестницы. Особая группа риска данного повреждения — женщины среднего или преклонного возраста, отдающие предпочтение обуви на высоком каблуке, однако и среди мужчин перелом лодыжки встречается нередко.
В зависимости от того, какая из костей голени подверглась повреждению (малоберцовая или большеберцовая), возможен перелом медиальной (внутренней) или латеральной (внешней) лодыжки. На локализацию влияет, прежде всего, механизм повреждения: первый чаще получается при падении на согнутую в голеностопном суставе ногу, а второй — на разогнутую.
Симптомы перелома лодыжки следующие:
- выраженная боль в области голеностопного сустава,
- невозможность совершать движения или приступать на травмированную ногу,
- отечность в области голеностопного сустава,
- выраженная гематома, сглаживающая контуры сустава.
«Бамперный» перелом костей голени
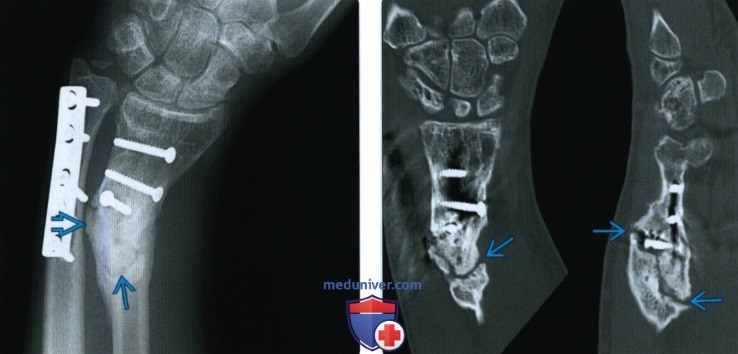
Термин «бамперный» перелом костей голени вошел в лексикон врачей относительно недавно: с тех пор, как резко увеличилось количество автомобилей, и, как следствие, дорожно-транспортных происшествий. Ранее подобный механизм получения травмы был практически невозможен, так как он очень специфичен. Под понятием «бамперный» перелом костей понимают достаточно серьезный перелом костей голени (большеберцовой и малоберцовой) при резком ударе бампером легкового автомобиля при наезде на пешехода.
Характер повреждения зависит, прежде всего, от того, с какой стороны на кости голени воздействовала внешняя сила, а именно машина. Чаще всего он приходится спереди, несколько реже — сзади, и еще реже — сбоку. При ударе бампером спереди чаще всего возникает перелом большеберцовых костей голени, нередко имеет место сочетанная травма обеих ног. При ударе сзади в большинстве случаев перелому подвержены обе кости голени.
Учитывая то, что данный вид травмы возникает нередко при очень сильном воздействии внешней силы в виде быстро движущегося автомобиля, характер ее обычно тяжелый. «Бамперный» перелом костей чаще всего бывает открытый, со смещением отломков, иногда он носит оскольчатый характер, параллельно имеют место повреждения крупных сосудов и массивное кровотечение (артериальное или венозное). Больной хватается за поврежденную ногу, нередко испытывает болевой шок, в результате которого теряет сознание. Неотложная помощь при переломах этого вида нужна ему как можно быстрее, так как шок и кровотечение непосредственно угрожают жизни пострадавшего.
Как оказать доврачебную помощь при переломах
В жизни каждого человека может возникнуть ситуация, когда его помощь понадобится человеку, который только что получил перелом. Поэтому знать основы тактики в этом случае необходимо любому.
Первое, что нужно сделать, это подойти к пострадавшему и спросить у него, что случилось: что его беспокоит, каким образом он получил травму и как давно. Если он находится в сознании, отвечает на вопросы и его жизни визуально ничего не угрожает, то можно помочь ему: придать удобное положение, при котором травмированная конечность будет находиться в покое.
Доврачебная помощь при переломах предполагает две основные манипуляции. Первая — это придание поврежденной части тела неподвижности за счет наложения повязки или фиксации ветками, палками при помощи подручных средств (шарф, платок и т. д.). Если есть возможность — к области перелома можно приложить холодный предмет (чаще всего это лед). Однако своими неаккуратными действиями человек, который оказывает помощь, может нанести больше вреда, чем пользы.
Поэтому одновременно с этим необходимо вызвать неотложную помощь, так как человек без медицинского образования не всегда может правильно оценить тяжесть состояния пациента. Иногда она серьезнее, чем кажется на первый взгляд.
Лечением переломов должны заниматься только врачи, которые после рентгеновского исследования смогут поставить полный диагноз и определить, какой будет дальнейшая тактика.
Источник
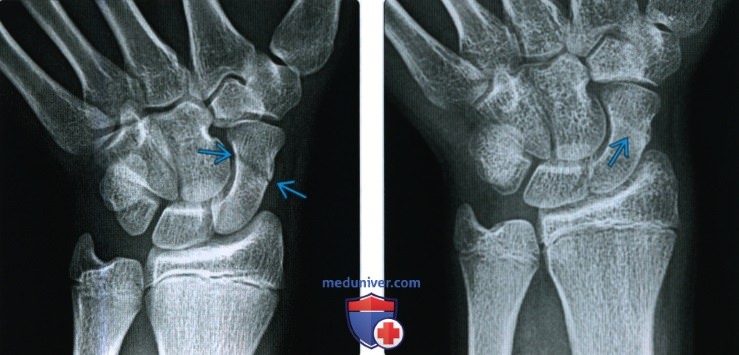
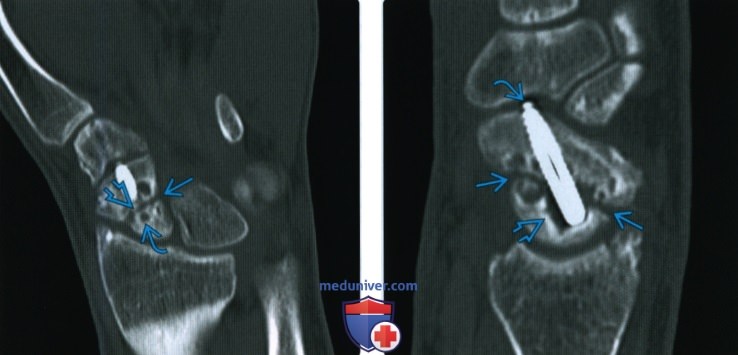
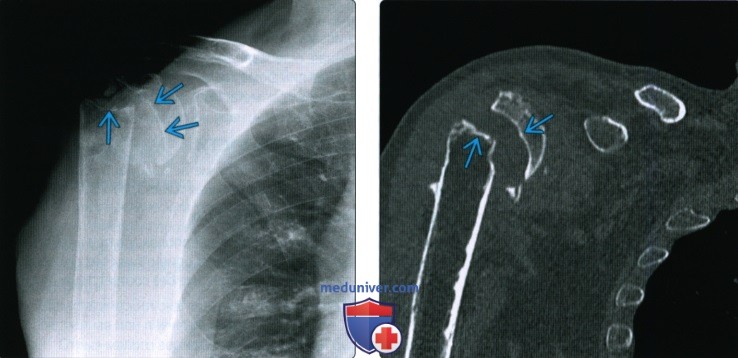
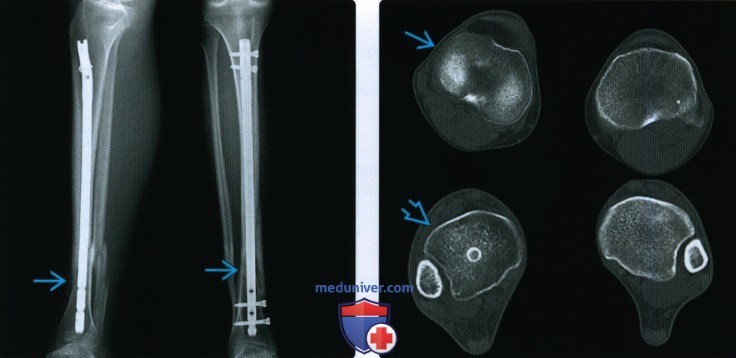
Рентгенограмма, КТ, МРТ при срастании перелома костиа) Определения: • Клиническое срастание: достаточный рост кости поперечно перелому независимо от рентгенологического закрытия линии перелома с восстановлением исходной функции: • Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, что и нормальная кость: • Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился • Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома • Псевдоартроз: ложный сустав, который может образоваться при условии несрастания, препятствующий дальнейшему срастанию, пока не будет удалена синовиальная ткань • Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема • Остеосинтез: процесс усиления срастания перелома за счет хирургической фиксации в некоторых случаях с добавлением костного трансплантата или других ускорителей б) Визуализация срастания перелома кости: 1. Общая характеристика:
2. Рентгенологические данные:
3. КТ: 4. МРТ: 5. Рекомендации по визуализации: в) Дифференциальная диагностика: 1. Фиброзное срастание: г) Патология. Стадирование, градации и классификация: д) Клинические особенности срастания перелома: 1. Демография: 2. Течение и прогноз: 3. Лечение: е) Диагностчиеская памятка: ж) Список использованной литературы: – Также рекомендуем “Признаки патологического перелома кости” Редактор: Искандер Милевски. Дата публикации: 22.9.2020 |
Источник