Разминать стопу после перелома

Лечение перелома любой кости предполагает иммобилизацию, то есть фиксацию положения на долгий срок. За это время кость должна срастись. Долгая неподвижность приводит к нарушению эластичности мышц и связок, ослаблению кровотока, потере подвижности сустава. Стопа принимает на себя вес тела, от ее гибкости зависит походка и удержание равновесия.
Перелом нижней части конечности – частая травма. Важно не просто вылечить перелом стопы – реабилитация после травмы позволит полноценно двигаться, предотвратить отеки и болезненность ноги и избежать последствий.
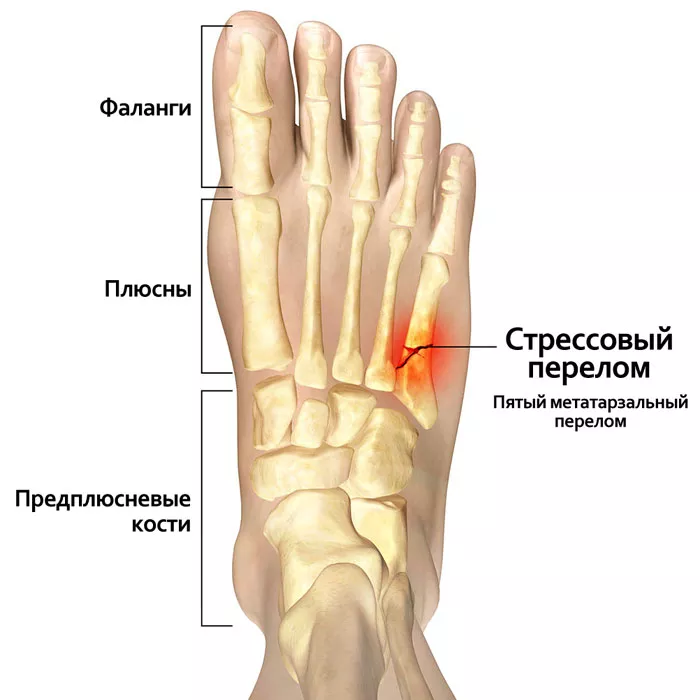
Виды переломов стопы
Скелетную часть стопы составляют 26 костей. Переломы этой части тела более характерны для взрослых. Они возникают обычно:
- при прыжках с высоты (страдает чаще пяточная часть);
- при резком смещении влево и вправо;
- от падения на ногу тяжелых предметов, особенно с резкими гранями и краями.
Падение предметов обычно провоцирует травмирование плюсневых костей, которые могут ломаться не по одной. Еще одной нередкой причиной переломов является усталость и чрезмерная нагрузка. Стопа часто травмируется у профессиональных танцоров, спортсменов, у которых перенапряженные мышцы и связки не в состоянии защитить скелет.
При травме повреждаются также окружающие ткани и сосуды.
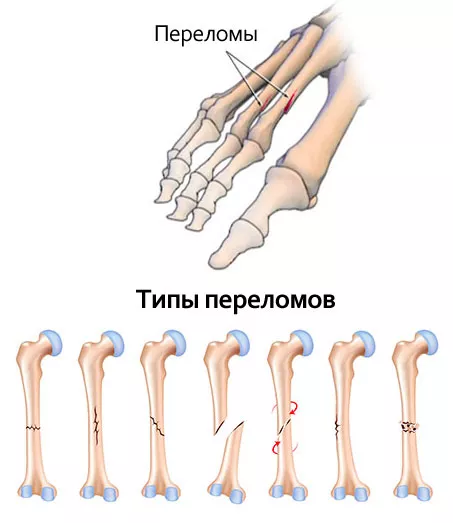
Повреждения костей делят на виды:
- со смещением – лечение и реабилитация осложняются из-за усиленного травмирования тканей и необходимости возврата костей в естественное положение;
- без смещения;
- открытый;
- закрытый.
Травма может быть множественной, внутрисуставной. Могут быть повреждены любые кости. Наиболее часто сломанными оказываются плюсневые части скелета. Другие виды переломов:
- пальцев;
- предплюсны;
- ладьевидной;
- клино- и кубовидных костей.
При травме любой части наблюдается схожая симптоматика, для выявления места разрушения назначают рентген. Симптомом повреждения скелета нижней части конечности являются:
- боль, невозможность наступить на ногу;
- отек и покраснение;
- деформация, нарушение естественного вида.
Для лечения проводят иммобилизацию, фиксируя правильное положение. Нередко необходима операция, чтобы вернуть кости на естественное место и удалить осколки.
Важно: даже неосложненный перелом небольших костей требует обращения к врачу, наложения гипса или тугой повязки и реабилитационных мероприятий.
Особенности реабилитации после перелома стопы
Гипс или фиксирующая повязка накладывается на срок от 3-4 недель до нескольких месяцев при осложненных травмах. Реабилитация начинается после окончания иммобилизации и продолжается до года.
Ее основные задачи:
- предотвратить контрактуру (ограничение подвижности);
- побороть атрофию мышц;
- вернуть нормальную походку.
Готовиться к снятию гипса нужно заранее. При несложных травмах через 2-3 недели после фиксации рекомендуется снимать лангету и совершать движения в голеностопном суставе, не опираясь на конечность. Также рекомендованы комплексы упражнений для улучшения кровообращения, которые не задействуют больную ногу, но улучшают в ней кровоток.
После снятия повязки реабилитация включает:
- массаж;
- физиопроцедуры;
- ЛФК;
- диета, которая начинается еще при лечении;
- ношение специальной обуви, стелек, супинаторов.
Комплексный подход к восстановлению позволяет быстрее вернуть полноценную двигательную функцию.
Массаж
Массажные действия выполняют еще до снятия повязок на свободную часть конечности. После освобождения ноги нужно научиться основным приемам у медперсонала и выполнять разминание ноги самостоятельно или с помощью родственников. Лучшим вариантом будет профессиональный массаж у специалиста.
Массаж способствует улучшению движения крови и лимфы, повышает тонус сосудов и мышц, помогает снять отеки.
Физиопроцедуры
Аппаратные процедуры можно начинать во время иммобилизации и продолжать после снятия гипса. Показаны следующие виды лечения:
- УВЧ;
- амплипульс;
- электрофорез;
- магнитотерапия;
- ультразвук;
- воздействие лазером;
- переменные токи.
Аппаратные методы улучшают микроциркуляцию, помогают рассасыванию отеков, гематом, ускоряют формирование костной мозоли.
Так, например, после двухлодыжечного перелома с подвывихом стопы реабилитация включает:
- ультразвуковые процедуры;
- ионофорез;
- грязелечение;
- ванны с теплой минеральной водой.
Последовательность проведения процедур определяет врач. Из-за долгой иммобилизации после такого перелома функции стопы восстанавливаются долго.
ЛФК
Комплекс упражнений лечебной физкультуры выбирается с учетом места и характера травмы, индивидуально в каждом случае. Нормированные упражнения помогают восстановить мышечную память, улучшить трофику тканей, простыми действиями подготовить к полноценному участию ноги в движении.
Диета
Правильно сформировать рацион питания необходимо сразу после травмы. Он поможет повысить иммунитет и укрепить кости.
Полезны:
- продукты с высоким содержанием кальция, витаминов D, C, группы B – морская рыба, бананы, соя, орехи;
- фрукты и овощи;
- растительное масло;
- крупы;
- нежирные бульоны;
- кисломолочные продукты.
Следует отказаться от чрезмерного употребления сладкого, алкоголя, кофеиносодержащих напитков.
Осложнить лечение перелома и процесс реабилитации могут сопутствующие заболевания и состояния:
- варикозная болезнь;
- сахарный диабет и другие гормональные расстройства;
- остеопороз;
- пожилой возраст;
- общее ослабление иммунитета.
В этом случае к восстановительному периоду нужно отнестись с особым вниманием.
Этапы реабилитации
Находясь в гипсе, необходимо выполнять упражнения для бедренного и коленного суставов, чтобы поддерживать тонус мышц и улучшать кровоснабжение.
Мероприятия по восстановлению функций нужно проводить последовательно, чтобы не перегрузить конечность чрезмерными нагрузками. Основные этапы правильной реабилитации:
- Первый этап. Начинать восстановление нужно с разогревания стопы массажем. Для этого подходят простые действия по разминанию ноги без использования силы. Движения легкие, разминающие и поглаживающие. Не нужно сразу пытаться ходить, особенно без костылей. Эта ошибка часто встречается во время реабилитации пациентов с переломом плюсневой кости стопы.
- Второй этап. Во время второго этапа нужно подключать специально подобранный комплекс ЛФК, регулярно увеличивая нагрузку. Ходьба необходима. Важно сразу правильно ходить, не допуская хромоты, которая может закрепиться в сознании. Необходима тренировка свода стопы, мышцы которого атрофировались в результате неподвижности.
- Третий этап. Во время заключительного этапа нельзя прекращать упражнения, следует продолжать придерживаться диеты, посещать физиопроцедуры. В этот период подключаются задания на развитие рессорных функций – небольшие прыжки.
Результатом реабилитационного периода должна стать полная подвижность суставов, ровная походка без хромоты. Для облегчения передвижения нужно продолжать носить супинаторы. Это обязательно для реабилитации пациентов с любой локализацией травмы, не исключая перелом пятой плюсневой кости стопы, который встречается наиболее часто.
Реабилитационные упражнения
Упражнения нужно выполнять несколько раз в день, не допуская чрезмерной усталости и боли. Они помогают снять отеки и болезненность, вернуть подвижность и эластичность мышц. Полезны упражнения на сгибание и разгибание пальцев, повороты стопы и движения всей конечности.
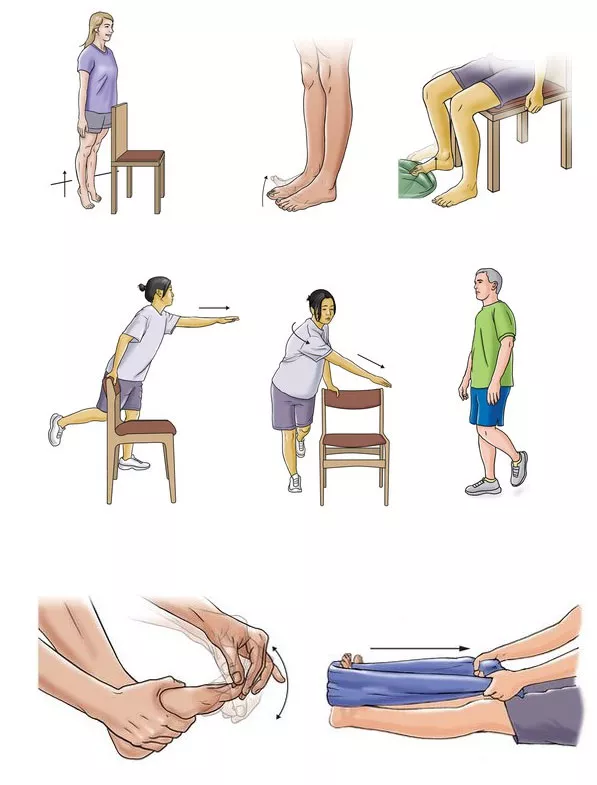
Приведем несколько типичных упражнений, рекомендованных при реабилитации после перелома 5 плюсневой кости стопы:
- Больная стопа на колене здоровой ноги – сгибать и разгибать пальцы. 10-15 повторов.
- Положение то же. Поворот внутрь и наружу. 10 раз.
- Вращение в голеностопном суставе по часовой стрелке, затем против.
- Сидя на стуле. Разбросать мелкие предметы, захватывать их пальцами ноги.
- Сидя. Катать больной ногой по полу мячики разных размеров.
- Стоя. Переносить тяжесть тела по очереди на разные ноги.
- Стоя. Вставать по очереди на носки и на пятки.
- Стоя или сидя. Больной ногой толкать к стене и ловить легкий мячик.
- Ходить по ткани, зацепляя ее пальцами и приподнимая.
- Стоя. Переносить тяжесть по очереди на внутреннюю и внешнюю часть стопы.
- Махи ногой с большой амплитудой, поочередные подъемы конечностей для укрепления бедренных мышц.
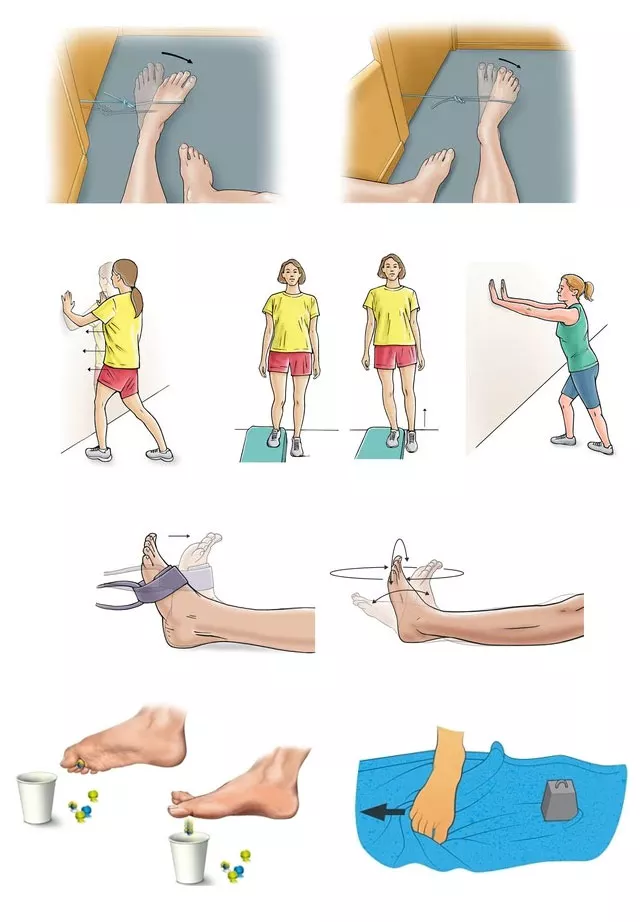
Во время ходьбы нужно удерживать осанку и стараться сразу вернуться к правильной походке. При возникновении отеков следует сообщить врачу.
К сведению: для уменьшения боли можно воспользоваться разогревающими мазями типа Троксевазин, Лиотон или другими, по совету травматолога.
Также на одном из последних этапов можно подключать упражнения на баланс борде:
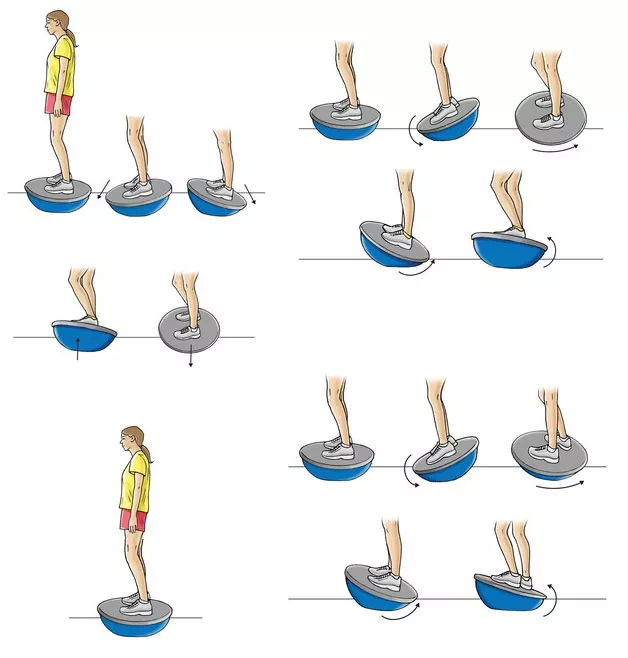
Постскриптум
Правильная выбранная схема реабилитации помогает избежать неприятных последствий травмы:
- плоскостопия;
- хромоты;
- роста пяточной шпоры;
- искривления пальцев;
- контрактуры суставов.
Восстановительный период не менее важен, чем правильная фиксация костей при лечении. При недостаточной настойчивости в занятиях и тренировках полную подвижность конечности можно утратить. Своевременное начало, точное следование рекомендациям травматолога, терпение и трудолюбие помогут полностью восстановить двигательные функции и успешно закончить лечение перелома стопы.
Источник
Дата публикации: 24.01.2019
Снятие гипса – всегда радостное событие для пациента, сломавшего ногу. Казалось бы, оно знаменует конец затворничества и жизни с ограниченной подвижностью, возможность вновь без проблем перемещаться по дому и выходить на улицу, гулять без костылей и посещать любые места без необходимости вызывать такси. На практике же дело обстоит несколько сложнее: конечность еще понадобится разработать.

Нога, которая была обездвижена в течение нескольких недель, становится менее работоспособной, чем до этого. Фиксация в гипсе, без мышечных сокращений, вызывает замедление кровотока и кислородное голодание тканей. Их клетки в определенной степени атрофируются, и сразу же после завершения иммобилизации нога оказывается непослушной, «тяжелой», беспомощной. Вполне возможно, что в первые минуты после попыток вновь пройтись «на своих двоих» вы даже почувствуете легкое головокружение. Однако полное восстановление не за горами, и при должном уходе и стараниях вы уже скоро сможете разработать травмированную ногу, вернув ей все функции.
Основные составляющие периода реабилитации
Чтобы разработать ногу после снятия гипса, важно уделить внимание всем компонентам лечения, которые назначит врач. Обычно оно включает в себя:
- Лечебную физкультуру. Это основа основ реабилитации после перелома, в отношении которой недопустима лень. Первые две-три недели вам придется заниматься по несколько раз в день, чтобы эффективно разработать свою ногу. Если вы не будете этого делать, то упустите тот короткий период, в течение которого восстановленные ткани в наибольшей степени способны на растяжение и сокращение. Должным образом разработать конечность спустя месяц после снятия гипса будет гораздо сложнее, чем в первые недели после этого.

- Физиотерапию. Это может быть массаж, прогревания, электрофорез, ультразвуковые процедуры – в зависимости от характера перелома. Здесь крайне важно соблюдать рекомендации врача, поскольку, например, прогревания эффективны при одних переломах, а при других (таких как травмы колена) – напротив, способны ухудшить подвижность разрабатываемого участка. Массажировать ногу после гипса в домашних условиях, без должных медицинских знаний о специфике работы с конечностями после иммобилизации, не стоит. Практически во всех случаях полезно принимать ванну с морской солью, лечебными травами и другими полезными добавками, чтобы «размягчить» мышцы и сделать их более эластичными (после этого желательно разработать прогретый и «размягченный» участок лечебной физкультурой).
- Прием лекарственных препаратов. Чаще всего речь идет о витаминных комплексах, богатых кальцием, хотя в отдельных случаях доктора назначают специфические препараты, исходя из состояния конкретного пациента. Кроме того, врач может посоветовать вам мазать лечебный гель (обезболивающий, противовоспалительный, согревающий и т.п. – в зависимости от ситуации).

- Специальная диета. Она, опять же, должна включать в себя достаточно кальция, белка, витаминов и других микроэлементов, которые полезны для костей, суставов, хрящей и мышц, и поспособствуют их скорейшему восстановлению. После снятия гипса стоит употреблять в пищу фрукты и овощи, мясо, рыбу, творог, холодец или желе (продукты, содержащие желатин, особенно хорошо влияют на состояние хрящей и суставов).
Основные задачи упражнений
Комплекс упражнений, способствующих разработке ноги после снятия гипса, может подобрать ваш врач, специалист по лечебной физкультуре, либо вы можете сами найти его в интернете (в том числе, на популярных видеохостингах). Главное – чтобы каждое занятие включало в себя выполнение следующих задач:
- Разминка. В течение 2-3 минут перед началом выполнения упражнений необходимо разминать травмированное место вдоль мышц. Будет особенно хорошо, если вы сумеете нащупать месторасположение уплотнения, образовавшегося рядом с переломом, и будете разминать его в том числе (с некоторым нажимом, до легких болевых ощущений).
- Растяжение. Это самая главная проблема, которую нужно разработать после снятия гипса с ноги: мышца, привыкшая быть в неподвижном состоянии, не демонстрирует ту степень подвижности и растяжения, что была до получения травмы. Самые простые упражнения на растяжение – это сгибания и разгибания конечности, выполняемые с усилием, до болезненных ощущений. В этом контексте очень важно, чтобы каждый день вы могли выполнять действия с чуть большей амплитудой, чем раньше (хотя бы на несколько градусов), пока не разработаете функции полностью.

- Скручивание. По сути, это тоже растяжение, но несколько более специфическое. Упражнения на скручивание особенно важны, если речь идет о разработке ноги после травмы колена или голеностопа. Вращения стопой, голенью, всей конечностью также позволяют восстановить былую амплитуду движений.
- Отдых. Чтобы разработать ногу после снятия гипса, необходимо выполнять все группы упражнений на максимуме возможностей (как уже было сказано, до терпимой боли), но это не значит, что ощущать боль необходимо постоянно. Каждое действие выполняется подходами: 8-10 секунд работы с усилием, 5-6 секунд расслабления.

Желательно выполнять комплекс упражнений три-четыре раза в день, по несколько подходов. Это может показаться утомительным, но это очень важно для успешной реабилитации. Сензитивный период для восстановления функций травмированной ноги достаточно короткий, и вы должны успеть сделать максимум в течение него. Если у вас есть велотренажер или какие-либо еще спортивные снаряды, вы можете добавить в каждодневную практику упражнения на них (посоветовавшись с лечащим врачом).
Отек ноги после снятия гипса – это нормально?
В первое время после освобождения ноги из гипса она достаточно сильно отекает. Это закономерное следствие того, что она долго пробыла в обездвиженном состоянии, и в ней «застоялась» лишняя жидкость. Порой поврежденное место, вдобавок к этому, достаточно сильно болит. Если нога после снятия гипса опухла, стоит следовать рекомендациям врача, однако обычно они примерно аналогичны тем, что были даны выше. Растирать конечность согревающей мазью, выполнять массаж и физиопроцедуры, разработать ногу лечебной физкультурой – словом, прикладывать все возможные усилия для того, чтобы нормализовать кровообращение в ней, повысить тонус мышечных тканей и ликвидировать застойные явления.

Мы надеемся, что теперь вы имеете достаточно четкое представление о том, что делать с ногой после снятия гипса. Качественно и усердно разработать ранее травмированную конечность, чтобы вернуть ей 100% былых возможностей – задача, которая потребует от вас сил и времени, но результаты которой будут того стоить. Заботьтесь о своем здоровье, и вскоре вы забудете о переломе, как будто его никогда и не было!
Похожие посты
Оставить комментарий
Источник
Реабилитация после перелома голеностопа является важной составляющей лечения, поскольку после длительного нахождения в гипсовой повязке мышечная ткань частично атрофируется и нога теряет свою функциональность. Полноценная подвижность конечностей обеспечивается несколькими суставами — тазобедренным, коленом и голеностопом. Роль голеностопного сустава тяжело переоценить, благодаря ему человек может поворачивать стопу в разные стороны, делать вращательные движения, стоять, ходить, прыгать и бегать.
Многие люди, столкнувшись с травмой и пройдя лечение, не знают, как разработать ногу после перелома голеностопа, поэтому часто перелом голеностопа становится причиной возникновения последствий. Если не разработать голеностопный сустав с помощью массажиста и физкультуры, человека могут мучить хронические боли, а двигательная функциональность конечности нарушается, делая пострадавшего практически инвалидом.

Причины травмы
Сломать голеностоп можно во время спортивных занятий или домашних дел. Часто подобное повреждение возникает по причине дорожно-транспортного происшествия. Производственные травмы так же не являются редкостью. Голеностоп можно сломать, прыгнув на ноги с определенной высоты, либо получив прямой удар во время драки.
Наиболее часто повреждения голеностопного сустава происходят в зимний период. Человек, поскользнувшись на льду, подворачивает ступню, вследствие чего возникает травма. Если ступню защемит в чем-то и произойдет одновременный ее поворот, то возникает ротационный перелом.
Кроме травматического фактора, иногда перелом происходит из-за различных патологий. Если у человека есть остеомиелит, остеопороз, туберкулез костной ткани, онкология или другие заболевания, влияющие на прочность костей, то хватит даже незначительного удара по ноге, чтобы сломать ее.

Патологическим переломам в большей степени подвержены пожилые люди, у которых в организме недостаточно кальция и других микроэлементов. Восстановление после перелома голеностопа у пожилых людей длится дольше и не всегда приводит к желаемому результату.
Симптоматика
При переломе голеностопного сустава человек испытывает сильную боль, конечность становится деформированной и отекает. Помимо этого присутствуют такие признаки:
- наличие гематомы;
- крепитация отломков;
- укорочение травмированной конечности;
- рана и кровотечение при открытом типе травмы;
- онемение пальцев при повреждении сосудисто-нервного пучка.
Так как травма происходит внутри суставной капсулы, то возможно развитие гемартроза, при котором кровь скапливается внутри сустава. В таком случае восстановить сустав без проведения пункции невозможно.
Оказание первой помощи
Если человек повредил голеностопный сустав, необходимо сразу же вызвать «скорую» и, тем временем, оказать ему доврачебную помощь. При открытом типе травмы первым делом останавливается кровотечение посредством наложения жгута на голень. Далее следует обработать антисептиком края раны, не допуская его попадания в рану и наложить стерильную повязку.
Нельзя вынимать из раны отдельные фрагменты костей или пытаться вправить отломки обратно.
При возникновении закрытого перелома человеку дается обезболивающий препарат, а конечность фиксируется с помощью импровизированной шины. Иммобилизовать конечность лучше с трех сторон — по внешней и внутренней стороне ноги, а также снизу. Нижняя шина в идеале должна огибать пятку, однако если нет возможности сделать такое приспособление, можно обойтись и без этого. Между шиной и ногой человека должна быть мягкая прослойка, лучше всего обмотать доску ватой и бинтом. Обувь с травмированной конечности должна быть снята сразу после получения травмы.

Для уменьшения отечности и для предотвращения большой гематомы к месту перелома следует приложить что-то холодное, например, лед или замороженный продукт, предварительно обмотав его тканью. Правильно и своевременная оказанная помощь, в частности, иммобилизация, поможет предотвратить такие осложнения, как вторичное смещение отломков, повреждение окружающих тканей, сосудов и нервов, а также возникновение травматического шока.
Лечение
При возникновении перелома сустава голеностопа его могут лечить консервативным методом или с помощью операции. Если перелом не осложненный, то пациенту накладывают гипс, захватывающий и пяточную область. Операция не делается, если;
- Травма изолирована и не имеет смещения отломков — срок иммобилизации два месяца;
- Есть небольшое смещение и вывих ступни — делается вправление, репозиция и накладывается гипсовая повязка на два месяца;
- Имеет место отрыв заднего конца большой берцовой кости — гипс накладывается на три месяца.
При невозможности провести закрытую репозицию, либо в случае, когда костные отломки опять расходятся под действием силы мышц, доктор проводит операцию. В ходе хирургического вмешательства врач сопоставляет отломки кости и фиксирует их металлическими или титановыми приспособлениями. Если в суставной капсуле скопилась лишняя кровь, то делается пункция. Гипсовая повязка после проведения операции не накладывается, вместо нее доктора делают тугую повязку эластичным бинтом. Это необходимо, чтобы предотвратить нарушения в работе сосудов и отёчность.

После перелома в голеностопе лечение также подразумевает прием обезболивающих и противовоспалительных препаратов, а также антибиотиков широкого спектра действия, если травма осложненная. После того как врач наложит гипс или проведет операцию, пациенту можно вставать на вторые сутки, но ходить следует с помощью костылей.
Опираться на травмированную ногу нельзя до момента полного сращения кости.
Восстановительный период
Время, через которое можно нагружать травмированную ногу, зависит от типа травмы:
- если перелом изолированный и нет смещения, то реабилитацию можно начинать спустя неделю;
- если было смещение, то небольшая нагрузка разрешается через две недели;
- после проведения операции — спустя три недели;
- в случаях с отрывом большой берцовой кости — не ранее, чем спустя полтора или два месяца.
Голеностопный сустав после перелома нуждается в определенных усилиях больного и терпении. Разработка голеностопа после перелома подразумевает комплекс различных упражнений, подобранных доктором индивидуально, физиотерапевтические процедуры и массаж. Гимнастика помогает мышечной ткани вернуться к прежнему состоянию после длительного пребывания ноги в гипсе.
Реабилитация после снятия гипса должна начинаться в тот же день, а в идеале — еще до того, как доктор снимет гипсовую повязку. Многие думают, что разрабатывать и разминать ногу, пока она находится в гипсе, невозможно, однако это не так. При иммобилизации конечности доктор оставляет свободными пальцы, их и следует массировать, а также делать упражнения для разработки. Мышечно-связочный аппарат хорошо соединяет пальцы с тканями голеностопного сустава, поэтому разрабатывать пальцы, пока нога находится в гипсе, полезно для голеностопа.
Физиотерапия
Прохождение лечебных физиотерапевтических процедур в период восстановления положительно сказывается на функциональности конечности.

К основным процедурам, которые доктор назначает для восстановления ноги в области щиколотки, относятся:
- электрофорез;
- лазеротерапия;
- мышечная электростимуляция;
- парафиновые аппликации;
- ударно-волновая терапия;
- ионотерапия;
- гидротерапия;
- грязелечение;
- магнитная терапия.
Дополнительно для общего оздоровления доктор может назначить электросон и употребление кислородных коктейлей. Хорошо снять отечность после ношения гипсовой повязки помогает мануальная терапия, однако это должен делать специально обученный медицинский сотрудник — мануальный терапевт, знающий расположение активных точек на теле человека.
Курс массажа
Массаж после перелома лодыжки является обязательным в период реабилитации. Его можно делать самому в домашних условиях, однако намного лучше, если эту процедуру будет проводить квалифицированный специалист. Область травмы после сращения кости массируют, благодаря чему увеличивается приток крови к суставу, что положительно сказывается как на мышечной ткани, так и на самой кости. Когда проходит реабилитация, перелом быстрее заживает, если для массажа используются различные масла и крема.

Лечебная физкультура
ЛФК при переломе — практически основной пункт восстановления. Благодаря упражнениям и физическим нагрузкам на ногу, человек может вернуться к активному образу жизни в самый короткий период. По окончанию лечения доктор расскажет и покажет, как разработать ногу после перелома с помощью различных упражнений.
Комплекс занятий всегда разрабатывается в индивидуальном порядке, однако есть самые распространенные упражнения, назначаемые врачами во время реабилитации:
- Сгибать и разгибать ногу в голеностопном суставе;
- Делать вращательные движения стопой;
- Катать ступней небольшой резиновый мячик;
- Положив мячик между голенью и тыльной стороной стопы, тянуть на себя носок ноги;
- Ходить на внутренней и внешней стороне подошвы, а также на пятках и носочках;
- Делать перекаты с пятки на носок и обратно.
При разработке голеностопа нагружать ногу следует постепенно. При возникновении дискомфорта или болей в момент выполнения упражнений, следует остановиться и продолжить немного позже, снизив интенсивность и нагрузку. Зная, как разработать голеностоп и выполняя рекомендации лечащего доктора, можно быстро вернуть нижней конечности функциональность и уберечь себя от последствий.
Источник
