Ранние и поздние осложнения переломов костей

1. Осложнения переломов Осложнения при переломах могут местные и общие. При сращении переломов может быть:
- полное анатомическое и физиологическое восстановление органа;
- полное анатомическое восстановление, но ограничение функции;
- неправильное анатомическое восстановление, ненормальная функция;
- неправильное сращение костей с нарушением функции, укорочение конечности, деформация; замедленное сращение;
- отстутствие сращения – псевдоартроз.
Перелом черепа может сопровождаться повреждением мозговых оболочек, кровеносных сосудов и мозга, перелом ребер – повреждением спинного мозга, тазовых костей – повреждением мочевого пузыря.
Неправильное положение отломков, недостаточная репозиция и фиксация их могут дать тяжелое осложнение -несращение перелома и развитие ложного сустава. Костной мозолью могут быть сдавлены крупные сосуды и нервы с соответствующими последствиями.
Длительная иммобилизация может вести к тугоподвижности в суставе и атрофии мышц.
2. Неоперативное лечение переломов 1-я помощь при переломах костей является началом их лечения, так как она предупреждает шок, кровотечение, инфекцию, смещение отломков и др. Иммобилизацию проводят с помощью транспортных шин – пневматические шин. Принимаются меры по предупреждению инфицирования раны. Для уменьшения болей вводятся обезболивающие средства (морфин, пантопон и др.). Из стандартных шин используются шина Дитерихса и проволочные шины Крамера.
Современное лечение переломов костей направлено на восстановление анатомической целости и физиологических функций. С этой целью проводятся следующие мероприятия.
1. Вправление костных отломков – репозиция.
2. Удержание их в правильном положении до сращения – фиксация (иммобилизация).
3. Ускорение процессов сращения (консолидации) и восстановления функции поврежденного органа путем:
- функционального лечения с применением лечебной физкультуры;
- улучшения общего состояния больного (питания, витаминов, переливания крови);
- применения средств, стимулирующих процессы консолидации.
Репозиция. Вправление отломков должно производиться сразу же после перелома, до развития травматического отека и рефлекторной контрактуры мышц. Костные отломки должны быть точно сопоставлены друг с другом, без смещения и диастаза. Для этого нужно хорошее обезболивание, расслабление мышц, правильное сопоставление костных отломков, использование для репозиции специальных аппаратов, функциональное лечение.
Иммобилизация костных отломков достигается гипсовой повязкой, вытяжением, операцией.
Вправление может быть одномоментным (ручным, с помощью аппарата) и постепенным (при помощи вытяжения).
Одномоментное вправление проводится под местным обезболиванием. В область перелома (в гематому между отломками) вводится 5 мл 2 %-го раствора новокаина. Через 10 мин производится вправление и накладывается гипсовая повязка.
Гипсовая повязка имеет все преимущества перед другими отвердевающими повязками.
В зависимости от характера перелома (открытый, закрытый), его локализации применяются неподвижные повязки:
- циркулярная или круговая;
- окончатая;
- мостовидная;
- створчатая;
- шинно-гипсовая;
- лонгетная;
- лонгетно-циркулярная;
- картонно-гипсовая Волковича;
- гипсовая кроватка.
Гипсовая техника. Гипсовые бинты готовят заранее и хранят в емкости в сухом месте. Конечность после репозиции отломков удерживают в среднефизиологическом положении. Выступы на костях защищают ватными подушечками. Нагипсованный бинт опускают в чуть теплую воду и держат до выхода из него пузырьков воздуха. При бинтовании не должно быть складок и вдавливаний от пальцев, так как они могут вызвать пролежни. Повязка моделируется по контурам конечности. Высыхание и затвердение повязки длится 15-20 мин. На повязке записывается время ее наложения.
При наложении гипсовых повязок необходимо захватывать 2 соседних с местом перелома сустава, а при переломе бедра и плеча – 3 сустава. И лишь при низких переломах предплечья и голени фиксируется 1 сустав.
Гипсовая повязка с ватной подкладкой недостаточно фиксирует костные отломки; они смещаются, вызывая боли.
Гипсовая бесподкладочная повязка кладется прямо на кожу, гипс склеивается с волосами и кожей и создает футляр, внутри которого мышечный аппарат сокращается и расслабляется. Гипсовая бесподкладочная повязка обеспечивает основу функционального лечения – артериализацию тканей.
Вытяжение является методом лечения для большинства переломов, в нем сочетаются восстановление кости и восстановление функции поврежденной конечности. При этом методе образуется характерная костная мозоль, не бывает атрофии мышц, тугоподвижности суставов, пролежней и других трофических расстройств.
Общее лечение при переломах состоит в создании условий покоя для нервной системы, устранений раздражений, бессонницы, в правильно организованном питании, уходе и симптоматическом лечении.
Источник
Переломы костей бывают
осложненными;
неосложненными.
Различают первичные и вторичные осложнения, вторичные в свою очередь делятся на ранние и поздние.
К первичным осложнениям относят:
смещение костных фрагментов,
повреждение магистральных сосудов и периферических нервов,
первичное микробное загрязнение раны.
К вторичным ранним осложнениям относятся:
смещение костных фрагментов,
вторично-открытый перелом,
повреждение магистральных сосудов и периферических нервов,
вторичное микробное загрязнение раны.
К вторично поздним осложнениям относят:
неправильно сросшийся перелом,
замедленное сращение,
ложный сустав,
травматический остеомиелит,
мышечные атрофии,
тугоподвижность суставов,
контрактура Фолькмана,
синдром Зудека (острая трофоневротическая костная атрофия).
При переломах возможно развитие и общих осложнений в момент получения травмы или через небольшой промежуток от момента повреждения. К ним относятся:
травматический шок,
кровотечения,
жировая эмболия (при переломах длинных трубчатых костей).
Особое значение имеют симптомы повреждения магистральных артерий при закрытых переломах. Разрыв артерии с образованием гематомы, напряженной или пульсирующей, когда диагноз повреждения артерии ясен, встречается редко. Чаще в момент первичного смещения (при травме) в результате перерастяжения артерии рвется ее интима и возникает тромбоз на участке повреждения. Наиболее опасны в отношении повреждения артерий вывихи в коленном суставе, передний вывих бедра (головка сзади придавливает бедренную артерию), низкие переломы бедренной кости и высокие переломы большеберцовой кости, вывихи в плечевом и локтевом суставах. Вероятность нарушения магистрального артериального кровотока при закрытых переломах и вывихах значительно повышается у лиц пожилого и старческого возраста, у которых при первичном смещении отломков вследствие перегибания кальцинированной артерии ломается атеросклеротическая бляшка. Она закрывает просвет артерии – присоединяется тромбоз.
Ранними симптомами артериальной непроходимости являются:
боли в дистальном отделе конечности, усиливающиеся при укладывании ее на шину для вытяжения;
похолодание стопы или кисти, явно заметное при сравнении с температурой неповрежденной конечности;
отсутствие пульса на артериях дистальнее места перелома или вывиха (сравнивают со здоровой конечностью);
бледность кожи и западение подкожных вен.
При обнаружении этих симптомов необходима срочная помощь сосудистого хирурга, иначе ишемия может стать необратимой. Тогда появляются поздние признаки ее:
отсутствие активных движений в суставах стопы и кисти,
контрактура мышц,
нарушение чувствительности дистальных отделов.
1-я (легкая) степень – ишемия небольшого сегмента конечности (голень, плечо, предплечье) в течении 3-4 часов. Непосредственной угрозы жизни нет, ишемический токсикоз не развивается.
2-я (средней тяжести) степень – ишемия одной – двух конечностей в течение 4 ч. Ишемический токсикоз развивается, имеется угроза острой почечной недостаточности, излечение без оказания специализированной медицинской помощи невозможно.
3-я (тяжелая) степень – ишемия одной или двух конечностей в течение 7 – 8 ч. У пострадавшего наблюдаются выраженный ишемический токсикоз, угрожающие расстройства гемодинамики. Острая почечная недостаточность развивается у всех пострадавших, которые нуждаются в проведении интенсивной терапии и активной детоксикации в условиях специализированного стационара.
4-я (крайне тяжелая) степень – ишемия обеих нижних конечностей свыше 8 ч. Смерть, как правило, наступает на фоне грубых нарушений гемодинамики, острая почечная недостаточность просто не успевает развиться. Пострадавшие нуждаются в проведении реанимационных мероприятий, направленных на восстановление гемодинамики, что часто не приводит к желаемому эффекту.
Повреждения периферических нервов могут быть закрытыми и открытыми. Закрытые повреждения возникают вследствие удара тупым предметом, сдавления мягких тканей, повреждения отломками костей, опухолью и т.д. Полный перерыв нерва в таких случаях наблюдается редко, поэтому исход обычно благоприятный. Вывих полулунной кости, перелом лучевой кости в типичном месте нередко приводят к компрессионным повреждениям срединного нерва в области карпального канала, перелом крючковидной кости может обусловить перерыв двигательной ветви локтевого нерва. Открытые повреждения в мирное время чаще всего являются следствием ранений осколками стекла, ножом, листовым железом, циркулярной пилой и т.п. Наступающие изменения проявляются в зависимости от характера и длительности воздействия травмирующего агента различными синдромами расстройств функции. Выпадение чувствительности практически всегда наблюдается при повреждении периферического нерва. Распространенность расстройств не всегда соответствует анатомической зоне иннервации. Существуют автономные зоны иннервации, в которых отмечается выпадение всех видов кожной чувствительности, т.е. анестезия. Затем следует зона смешанной иннервации, в которой при повреждении одного из нервов участки гипестезии перемежаются с участками гиперпатии. В дополнительной зоне, где иннервация осуществляется соседними нервами и лишь в небольшой степени поврежденным нервом, определить нарушение чувствительности не представляется возможным. Величина этих зон крайне вариабельна ввиду индивидуальных особенностей их распределения. Как правило, появляющаяся сразу после травмы нерва разлитая зона анестезии через 3-4 нед сменяется гипестезией. И все же процесс замещения имеет свои пределы; если целость поврежденного нерва не будет восстановлена, то выпадение чувствительности сохраняется. Выпадение двигательной функции проявляется в форме вялогопаралича мышечных групп, иннервируемых ветвями, отходящими от ствола ниже уровня повреждения нерва. Это важный диагностический признак, дающий возможность определить зону повреждения нерва.
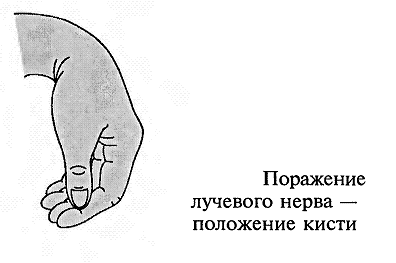
Повреждениялучевогонерва. Повреждения нерва в подмышечной области и на уровне плеча вызывают характерное положение – падающая или свисающая кисть. Это положение обусловлено параличом разгибателей предплечья и кисти: проксимальных фаланг пальцев, мышцы, отводящей большой палец; кроме того, ослабляются супинация предплечья и сгибание вследствие выпадения активных сокращений плечелучевой мышцы.
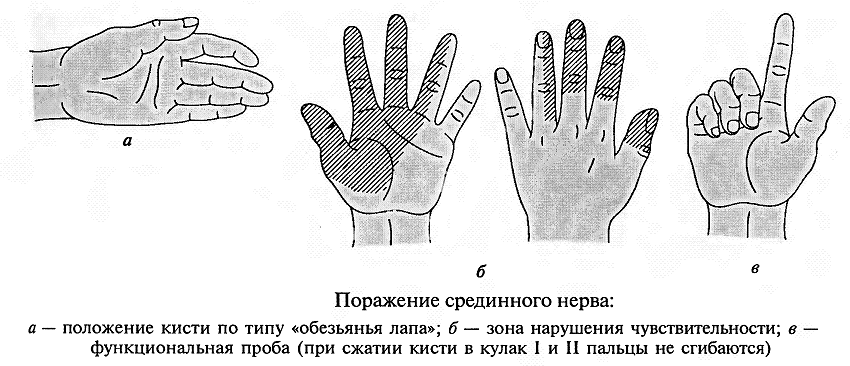
Повреждениясрединногонерва. Основным клиническим признаком повреждения срединного нерва в области кисти является выраженное нарушение ее чувствительной функции – стереогноза. В ранние сроки после повреждения нерва проявляются вазомоторные, секреторные и трофические расстройства; кожные складки сглаживаются, кожа становится гладкой, сухой, цианотичной, блестящей, шелушащейся и легкоранимой. На ногтях появляется поперечная исчерченность, они становятся сухими, рост их замедляется, характерен симптом Давыденкова – обсосанность I, II, III пальцев; атрофируется подкожная клетчатка и ногти плотно прилегают к коже.
Повреждениелоктевогонерва. Ведущий клинический симптом повреждения локтевого нерва – двигательные нарушения. Ответвления от ствола локтевого нерва начинаются только на уровне предплечья, в связи с этим клинический синдром его полного поражения на уровне плеча до верхней трети предплечья не меняется. Определяется ослабление ладонного сгибания кисти, невозможно активное сгибание IV и V, частично III пальцев, невозможно сведение и разведение пальцев, особенно IV и V, отсутствует приведение большого пальца по динамометру. Выявляется значительная потеря мышечной силы в пальцах кисти (в 10-12 раз меньше, чем в пальцах здоровой кисти).

Поврежденияседалищногонерва. Высокие повреждения нерва приводят к нарушению функции сгибания голени в коленном суставе вследствие паралича двуглавой, полусухожильной и полуперепончатой мышцы. Нередко травма нерва сопровождается жестокой каузалгией. В симптомокомплекс входят также паралич стопы и пальцев, утрата рефлекса пяточного сухожилия (ахиллов рефлекс), выпадение чувствительности по задней поверхности бедра, всей голени, за исключением ее медиальной поверхности и стоп, т. е. симптомы повреждения ветвей седалищного нерва – большеберцового и малоберцового нервов.
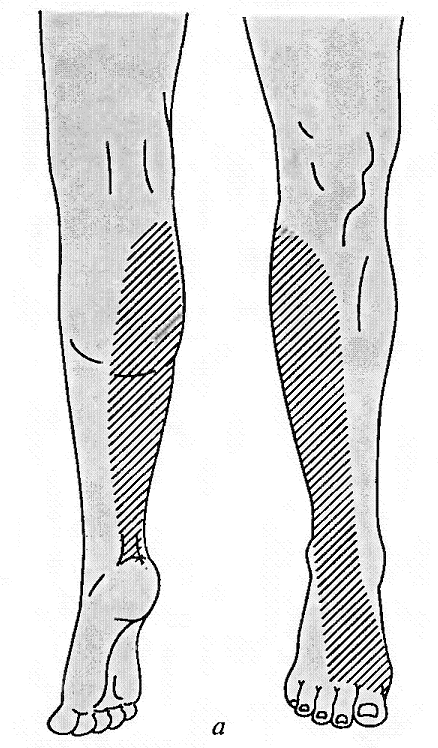
Повреждениябольшеберцовогонерва. Нерв смешанный, является ветвью седалищного нерва. Иннервирует сгибатели стопы (камбаловидную и икроножную мышцы), сгибатели пальцев стопы, а также заднюю большеберцовую мышцу, осуществляющую поворот стопы кнутри. Задняя поверхность голени, подошвенная поверхность, наружный край стопы и тыльная поверхность дистальных фаланг пальцев обеспечиваются чувствительной иннервацией. При повреждении нерва выпадает ахиллов рефлекс. Чувствительные нарушения распространяются в границах задней поверхности голени, подошвы и наружного края стопы, тыльной поверхности пальцев в области дистальных фаланг. Являясь в функциональном отношении антагонистом малоберцового нерва, вызывает типичную нейрогенную деформацию: стопа в положении разгибания, выраженная атрофия задней группы мышц голени и подошвы, запавшие межплюсневые промежутки, углубленный свод, согнутое положение пальцев и выступающая пятка. Во время ходьбы пострадавший опирается в основном на пятку, что выраженно затрудняет походку, не меньше чем при повреждении малоберцового нерва.



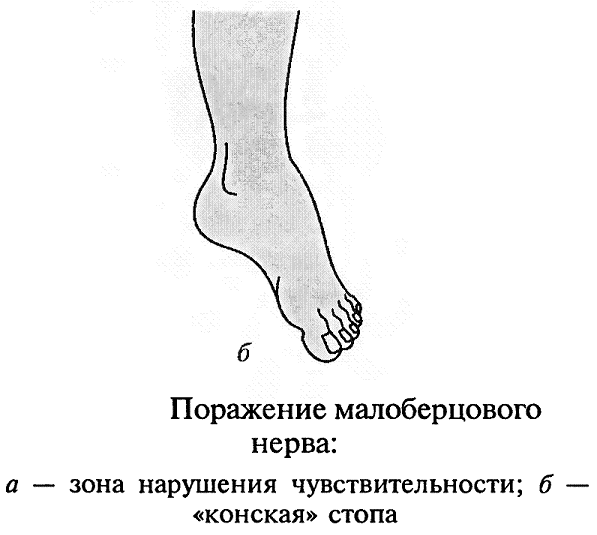
Повреждениямалоберцовогонерва. Повреждение малоберцового нерва приводит к параличу разгибателей стопы и пальцев, а также малоберцовых мышц, обеспечивающих поворот стопы кнаружи. Чувствительные нарушения распространяются по наружной поверхности голени и тыльной поверхности стопы. Вследствие паралича соответствующих групп мышц стопа свисает, повернута кнутри, пальцы согнуты. Характерна походка больного при травме нерва – петушиная, или перонеальная: больной высоко поднимает ногу и опускает затем ее на носок, на устойчивый наружный край стопы, и только тогда опирается на подошву. Ахиллов рефлекс, обеспечивающийся большеберцовым нервом, сохраняется, боли и трофические расстройства обычно не выражены.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
Источник
Осложнения, развивающиеся при переломах костей, можно разделить на две большие группы: 1) осложнения, связанные непосредственно с самим переломом кости; 2) осложнения, возникающие в процессе лечения перелома.
К первой группе осложнений относятся осложнения, которые связаны с повреждением окружающих место перелома кости тканей или прилежащих к сломанной кости органов. Это повреждение мышц, разрыв сосудов и нервов, повреждение вещества мозга при переломе костей черепа, плевры и ткани легкого при переломе ребер, мочевого пузыря и прямой кишки при переломе костей таза и пр. Многие из этих осложнений являются решающими факторами, определяющими исход перелома кости. Поэтому необходимо стремиться к обязательному их устранению. Следует отметить, что некоторые из этих осложнений могут возникнуть не в момент травмы, а произойти при неправильном оказании первой помощи пострадавшему и при нарушении правил транспортировки его в лечебное учреждение.
Вторая группа включает осложнения, которые развиваются в процессе неправильного лечения перелома. Эти осложнения могут развиться в зоне расположения перелома и в органах и тканях, не связанных непосредственно с местом локализации перелома.Так, неправильное сопоставление костных отломков может привести к не сращению перелома и развитию ложного сустава, или, наоборот, происходит неправильное сращение костных отломков с образованием избыточной костной мозоли. Неправильное сращение костных отломков вызывает деформацию конечности и нарушение ее функции. Образование избыточной костной мозоли может привести к сдавлению магистрального кровеносного сосуда и вызвать нарушение кровообращения в тканях органа, а сдавление ею нерва станет причиной мучительных болей.
Попадание инфекции в зону перелома во время открытого оперативного лечения его будет способствовать развитию гнойного процесса в костной ткани, что станет причиной инвалидности больного.
Осложнения, локализующиеся в органах и системах организма больного с переломом костей, бывают обусловлены нарушением принципа функциональности при лечении перелома и несоблюдением сроков продолжительности иммобилизации органов. К этим осложнениям относятся:
а) застойные явления в легких с развитием пневмонии, особенно у больных пожилого и преклонного возраста, вынужденных длительно соблюдать постельный режим;
б) развитие застойных явлений в конечностях, приводящих к развитию процесса тромбообразования в венах с последующей тромбоэмболией;
в) образование пролежней при плохом уходе за кожей больного, а также при сдавлении кожи гипсовой повязкой;
г) развитие мышечной атрофии и тугоподвижности суставов с ограничением в нем при чрезмерной продолжительности фиксации конечности и длительном ограничении движений в конечности.
В особую группу осложнений перелома костей следует выделить жировую эмболию, которая возникает в тех случаях, когда в кровеносном русле появляются дезэмульгированные капельки свободного жира. Четкой теории патогенеза жировой эмболии нет. Более подробно об этом осложнении будет сказано при изучении проблемы реаниматологии. В этой лекции хотелось бы подчеркнуть, что жировая эмболия возникает чаще при переломах крупных трубчатых костей и после операции металлоостеосинтеза.
Клинические проявления жировой эмболии многообразны. Различают легочную (наиболее тяжелую) форму жировой эмболии, мозговую и генерализованную. У больных появляются признаки мозговой, дыхательной недостаточности. При исследовании мочи больных с жировой эмболией в ней обнаруживают капли свободного жира.
Для профилактики жировой эмболии у больных с переломами костей большое значение имеет надежная иммобилизация конечностей, осторожное проведение всех этапов металлоостеосинтеза и применение концентрированных (10-20%) растворов глюкозы внутривенно.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
