Повреждения нервных стволов при переломе

Повреждение нерва – это полное или частичное нарушение целостности нерва вследствие ранения, удара или сдавления. Может возникать при любых видах травм. Сопровождается нарушением чувствительности, выпадением двигательных функций и развитием трофических расстройств в зоне иннервации. Является тяжелым повреждением, нередко становится причиной частичной или полной нетрудоспособности. Диагноз устанавливают на основании клинических признаков и данных стимуляционной электромиографии. Лечение комплексное, сочетает консервативные и оперативные мероприятия.
Общие сведения
Повреждение нерва – распространенная тяжелая травма, обусловленная полным или частичным перерывом нервного ствола. Нервная ткань плохо регенерирует. К тому же, при подобных травмах в дистальной части нерва развивается Валлерова дегенерация – процесс, при котором нервная ткань рассасывается и замещается рубцовой соединительной тканью. Поэтому благоприятный исход лечения трудно гарантировать даже при высокой квалификации хирурга и адекватном восстановлении целостности нервного ствола. Повреждения нервов часто становятся причиной ограничения трудоспособности и выхода на инвалидность. Лечение таких травм и их последствий осуществляют врачи-нейрохирурги и травматологи.
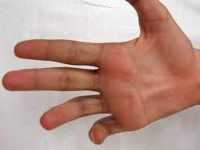
Повреждение нерва
Причины
Закрытые повреждения нерва возникают вследствие сдавления мягких тканей посторонним предметом (например, при нахождении под завалом), удара тупым предметом, изолированного сдавления нерва опухолью, отломком кости при переломе или вывихнутым концом кости при вывихе. Открытые повреждения нерва в мирное время чаще становятся следствием резаных ран, в период военных действий – огнестрельных ранений. Закрытые повреждения, как правило, бывают неполными, поэтому протекают более благоприятно.
Патогенез
Повреждения нерва сопровождаются выпадением чувствительности, нарушением двигательной функции и трофическими расстройствами. В автономной зоне иннервации чувствительность полностью отсутствует, в смешанных зонах (областях перехода иннервации от одного нерва к другому) выявляются участки снижения чувствительности, перемежающиеся участками гиперпатии (извращения чувствительности, при котором в ответ на действие безвредных раздражителей возникает боль, зуд или другие неприятные ощущения). Нарушение двигательных функций проявляется вялым параличом иннервируемых мышц.
Кроме того, в области поражения развивается ангидроз кожи и вазомоторные нарушения. В течение первых трех недель наблюдается горячая фаза (кожа красная, ее температура повышена), которая сменяется холодной фазой (кожа становится холодной и приобретает синюшный оттенок). Со временем в пораженной области возникают трофические расстройства, характеризующиеся истончением кожи, снижением ее тургора и эластичности. В отдаленные сроки выявляется тугоподвижность суставов и остеопороз.
Классификация
В зависимости от тяжести повреждения нерва в практической неврологии и травматологии выделяют следующие расстройства:
- Сотрясение. Морфологические и анатомические нарушения отсутствуют. Чувствительность и двигательные функции восстанавливаются через 10-15 сут. после травмы.
- Ушиб (контузия). Анатомическая непрерывность нервного ствола сохранена, возможны отдельные повреждения эпиневральной оболочки и кровоизлияния в ткань нерва. Функции восстанавливаются примерно через месяц после повреждения.
- Сдавление. Выраженность расстройств напрямую зависит от тяжести и длительности сдавления, могут наблюдаться как незначительные преходящие нарушения, так и стойкое выпадение функций, требующее проведения оперативного вмешательства.
- Частичное повреждение. Отмечается выпадение отдельных функций, нередко – в сочетании с явлениями раздражения. Самопроизвольного восстановления, как правило, не происходит, необходима операция.
- Полный перерыв. Нерв разделяется на два конца – периферический и центральный. При отсутствии лечения (а в ряде случаев и при адекватном лечении) срединный фрагмент замещается участком рубцовой ткани. Самопроизвольное восстановление невозможно, в последующем наблюдается нарастающая атрофия мышц, нарушения чувствительности и трофические расстройства. Требуется хирургическое лечение, однако, результат не всегда бывает удовлетворительным.
Симптомы повреждения нерва
Повреждение локтевого нерва, в первую очередь проявляется двигательными расстройствами. Активное сгибание, разведение и сведение V и IV и частично III пальцев невозможно, сила мышц резко ослаблена. В течение 1-2 месяцев развивается атрофия межкостных мышц, вследствие чего на тыле кисти начинают резко выделяться контуры пястных костей. В отдаленном периоде возникает характерная деформация кисти в форме когтя. Средние и дистальные фаланги V и IV пальцев находятся в состоянии сгибания. Противопоставление мизинца невозможно. По локтевой стороне кисти наблюдаются расстройства чувствительности, секреторные и вазомоторные нарушения.
Повреждение срединного нерва сопровождается выраженным нарушением чувствительности. Кроме того, уже в начальном периоде хорошо заметны трофические, секреторные и вазомоторные нарушения. Кожа иннервируемой области шелушащаяся, блестящая, цианотичная, сухая, гладкая и легкоранимая. Ногти I-III пальцев поперечно исчерчены, подкожная клетчатка ногтевых фаланг атрофирована. Характер двигательных расстройств определяется уровнем повреждения нерва.
Низкие поражения сопровождаются параличом мышц тенара, высокие – нарушением ладонного сгибания кисти, пронации предплечья, разгибания средних фаланг III и II пальца, сгибания I-III пальцев. Противопоставление и отведение I пальца невозможно. Мышцы постепенно атрофируются, развивается их фиброзная дегенерация, поэтому при давности травмы свыше года восстановление их функции становится невозможным. Формируется «обезьянья кисть».
Повреждение лучевого нерва на уровне плеча или подмышечной области сопровождается яркими двигательными нарушениями. Возникает паралич разгибателей кисти и предплечья, проявляющийся симптомом свисающей или «падающей» кисти. При повреждении нижележащих отделов развиваются только расстройства чувствительности (обычно по типу гипестезии). Страдает тыльная поверхность лучевой стороны кисти и фаланг I-III пальцев.
Повреждение седалищного нерва проявляется нарушением сгибания голени, параличом пальцев и стопы, потерей чувствительности по задней поверхности бедра и практически по всей голени (за исключением внутренней поверхности), а также утратой ахиллова рефлекса. Возможна каузалгия – мучительные жгучие боли в зоне иннервации травмированного нерва, распространяющиеся на всю конечность, а иногда и на туловище. Часто наблюдается частичное повреждение нерва с выпадением функций его отдельных ветвей.
Повреждение большеберцового нерва проявляется выпадением ахиллова рефлекса, нарушением чувствительности наружного края стопы, подошвы и задней поверхности голени. Формируется типичная деформация: стопа разогнута, задняя группа мышц голени атрофирована, пальцы согнуты, свод стопы углублен, пятка выступает. Ходьба на носках, поворот стопы кнутри, а также сгибание пальцев и стопы невозможны. Как и в предыдущем случае, нередко развивается каузалгия.
Повреждение малоберцового нерва сопровождается параличом разгибателей пальцев и стопы, а также мышц, которые обеспечивают поворот стопы кнаружи. Отмечаются нарушения чувствительности по тылу стопы и наружной поверхности голени. Формируется характерная походка: пациент высоко поднимает голень, сильно сгибая колено, затем опускает ногу на носок и только потом на подошву. Каузалгия и трофические расстройства, как правило, не выражены, ахиллов рефлекс сохранен.
Диагностика
В постановке диагноза важнейшую роль играют осмотр, пальпация и неврологическое исследование. При осмотре обращают внимание на типичные деформации конечности, цвет кожи, трофические нарушения, вазомоторные расстройства и состояние различных групп мышц. Все данные сравнивают со здоровой конечностью. При пальпации оценивают влажность, эластичность, тургор и температуру различных участков конечности. Затем проводят исследование чувствительности, сравнивая ощущения в здоровой и больной конечности. Определяют тактильную, болевую и температурную чувствительность, чувство локализации раздражения, суставно-мышечное чувство, стереогнозис (узнавание предмета на ощупь, без контроля зрения), а также чувство двухмерных раздражений (определение фигур, цифр или букв, которые врач «рисует» на коже пациента).
Ведущим дополнительным методом исследования в настоящее время является стимуляционная электромиография. Эта методика позволяет оценить глубину и степень повреждения нерва, выяснить скорость проведения импульсов, функциональное состояние рефлекторной дуги и т. д. Наряду с диагностической ценностью, данный метод имеет и определенное прогностическое значение, поскольку позволяет выявлять ранние признаки восстановления нерва.
Лечение повреждения нерва
Лечение комплексное, используются как хирургические методики, так и консервативная терапия. Консервативные мероприятия начинают с первых дней после травмы или оперативного вмешательства и продолжают вплоть до полного выздоровления. Их цель – предупреждение развития контрактур и деформаций, стимуляция репаративных процессов, улучшение трофики, поддержание тонуса мышц, профилактика фиброза и рубцевания. Применяют ЛФК, массаж и физиолечение, в том числе – УВЧ, электрофорез с новокаином, кальцием и гиалуронидазой, парафин, озокерит и электростимуляцию. Назначают медикаментозно-стимулирующую терапию: витамины В12 и В1, бендазол с никотиновой кислотой, АТФ.
Показаниями к операции являются вегетативно-трофические расстройства, нарушения чувствительности и двигательные расстройства в зоне иннервации поврежденного нерва. В зависимости от характера травмы и рубцовых изменений может быть проведен невролиз (иссечение рубцов оболочки нерва), эпиневральный шов (сопоставление нерва и сшивание его оболочки) или пластика нерва. При этом широко применяются микрохирургические техники, позволяющие точно сопоставлять идентичные пучки поврежденных концов нервного ствола.
Прогноз и профилактика
Наилучшие результаты достигаются при ранних хирургических вмешательствах – в среднем не более 3 месяцев с момента травмы, при травмах нервов кисти – не более 3-6 месяцев с момента травмы. Если операция по каким-то причинам не была проведена в ранние сроки, ее следует выполнить в отдаленном периоде, так как восстановительные хирургические мероприятия практически всегда позволяют в той или иной степени улучшить функцию конечности. Однако на существенное улучшение двигательных функций при поздних вмешательствах рассчитывать не стоит, поскольку мышцы с течением времени подвергаются фиброзному перерождению. Профилактика включает меры по предупреждению травм, своевременное лечение заболеваний, которые могут стать причиной повреждения нерва.
Источник
Травмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация).
Общие сведения
Травмы периферических нервов в соответствии с различными данными составляют 1-10% от общего числа травм. Раны конечностей сопровождаются повреждением нервных стволов в 1,5% случаев, а переломы — в 20% случаев. Зонами, при повреждении которых наиболее часто наблюдается травмирование нервов, являются верхняя треть плеча, подмышечная впадина, нижняя часть бедра и верхняя часть голени. На долю последних двух приходится до 65 % всех травм периферических нервных стволов.
Каждый год в России до 7 тыс. человек нуждаются в хирургическом лечении, показанием к которому является травма периферического нерва. Многие пациенты выписываются из травматологических или общехирургических клиник с имеющимся нейро-моторным дефицитом. Отсутствие своевременной квалифицированной помощи специалистов в области неврологии и нейрохирургии приводит к инвалидизации пациентов, большинство из которых являются лицами трудоспособного возраста. По некоторым данным стойкая потеря трудоспособности наблюдается у 60% пострадавших.

Травмы периферических нервов
Классификация травм периферических нервов
По характеру повреждения травма периферического нерва классифицируется как сдавление (компрессия), сотрясение, контузия (ушиб) и анатомический перерыв. Последний бывает частичным (неполным), полным и внутриствольным. При частичном и внутриствольном перерыве сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок. Скорость этого процесса составляет 1 мм в сутки. Значительное повреждение нерва приводит к формированию рубца и расстройству проводимости дистальнее места травмы. Полный анатомический перерыв с расхождением концов или наличием между образовавшимися отрезками нерва препятствия в виде костного осколка, рубца, инородного тела обуславливает развитие невриномы. Исходом ушиба нервного ствола или кровоизлияния в него также может стать невринома.
С другой стороны, все повреждения нерва подразделяются на открытые, наиболее часто приводящие к анатомическому перерыву нерва, и закрытые, при которых возможны сотрясение, компрессия или ушиб нерва. К открытым повреждениям относятся различные ранения: колотые, рваные, резанные, рубленые, огнестрельные. При этом возникает опасность прямого инфицирования тканей раны. Закрытая травма периферического нерва возможна при ушибе, ударе тупым предметом, сдавлении конечности, чрезмерной тракции. К закрытым относят повреждения нерва при вывихе и при закрытом переломе, его компрессию посттравматическими рубцами, гематомой, костной мозолью и т. п.
В отдельных случаях имеют место комбинированные травмы, при которых открытое травмирование нерва сочетается с его закрытым повреждением. Особую группу составляют ятрогенные травмы периферических нервных стволов, возникающие как осложнение ряда хирургических операций или различных медицинских манипуляций.
Периоды травмы
Острый период занимает 3 недели с момента травмы нерва. В этот период происходит распространение дегенеративных изменений, возникающих в нервном стволе после его травмы. В силу определенных нейрофизиологических законов этого процесса точно оценить степень нарушения функции травмированного нерва в острый период не представляется возможным. В этом периоде хирургическое лечение выполняется при открытых повреждениях с визуализацией анатомического перерыва нерва при сохранности целостности образовавшихся отрезков. В таких случаях возможно выполнение первичного шва нерва в ходе ПХО раны в ранние сроки после травмы или наложение спустя 2-4 дня первично-отсроченного шва.
Ранний период длится от 3 недель до 3 месяцев после повреждения и характеризуется самой высокой регенеративной активностью поврежденных тканей нерва. В раннем периоде можно точно установить степень, вид, уровень и протяженность повреждения; совместно с нейрохирургом решить вопрос лечебной тактики (консервативная или оперативная) и определить оптимальный объем операции.
Подострый, или промежуточный, период — 3-6 месяцев от травмы. Происходит существенное снижение скорости регенеративных процессов и увеличение степени расхождения (диастаза) концов, образовавшихся в результате анатомического перерыва нерва. Оперативное лечение возможно, но требует применения сложных реконструктивных техник и приносит меньший результат.
Поздний период — от 6 месяцев до 3-5 лет после того, как произошла травма нерва. В силу значительного снижения способности к репарации и нарастания дегенеративных изменений в травмированном нервном стволе хирургическое лечение в этот период приводит к существенно меньшему функциональному восстановлению.
Резидуальный, или отдаленный, период — спустя 3-5 лет после повреждения. Функциональное восстановление нерва не представляется возможным. Для улучшения функции пораженной конечности возможно проведение ортопедических сухожильно-мышечных хирургических вмешательств.
Симптомы травм периферических нервов
Травма периферического нерва любой локализации характеризуется наличием нескольких групп симптомов: двигательных (моторных), чувствительных (сенсорных), вегетативных (вазомоторных и секреторных) и трофических.
Двигательные расстройства характеризуются возникающим сразу после травмы периферическим парезом мышц, иннервируемых участком поврежденного нерва, расположенным дистальнее места травмы. Парезы сопровождаются мышечной гипотонией и гипорефлексией. Со временем приводят к атрофическим процессам в мышцах. При оценке зоны пареза следует учитывать возможности перекрестной иннервации некоторых мышечных групп.
Сенсорные нарушения подразделяются на симптомы раздражения (боли, гиперпатия и парестезия) и симптомы выпадения (гипестезия и анестезия), которые обычно сочетаются. Частичное повреждение нервного ствола сопровождается преимущественно болями и парестезиями. Боли усиливаются при пальпации нервного ствола ниже места травмы.
Отмечается симптом Тинеля — возникновение при поколачивании в зоне повреждения боли, стреляющей по ходу нерва в дистальном направлении. В случае полного анатомического перерыва симптом Тинеля отрицателен. Появление боли или ее усиление в более позднем периоде свидетельствует о восстановлении чувствительности вследствие репарации нервных волокон. При этом наиболее выражена гиперпатия, зачастую носящая форму каузалгии.
Как правило, в первые дни после травмы определяется зона тотальной анестезии — отсутствия всех видов чувствительности. Ее размер и локализация могут варьировать в связи с индивидуальными особенностями перекрестной сенсорной иннервации. Обычно по краю области анестезии проходи смешанная зона с участками гипестезии и гиперпатии. По мере восстановления нерва область анестезии трансформируется в область гипестезии, а затем (при своевременном восстановлении целостности нервного ствола) происходит нормализация чувствительности.
Вегетативная дисфункция проявляется в виде ангидроза кожи в зоне анестезии. Примерно в этой же области наблюдается покраснение и подъем местной температуры кожи, что спустя 3 недели сменяется похолоданием и бледностью. Зачастую наблюдается локальная пастозность тканей.
Трофические изменения развиваются в более позднем периоде. Характеризуются истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности. В позднем периоде трофические изменения могут затрагивать связки, сухожилия и капсулу сустава с формированием его тугоподвижности, а также кости с развитием остеопороза.
Топические симптомы поражения различных периферических нервов подробно описаны в статьях «Невропатия бедренного нерва», «Невропатия седалищного нерва», «Невропатия большеберцового нерва», «Невропатия малоберцового нерва», «Невропатия локтевого нерва», «Невропатия лучевого нерва», «Невропатия срединного нерва».
Диагностика травм периферических нервов
Первичный осмотр пациента зачастую проводится травматологом. Травма периферического нерва является показанием для направления пострадавшего к нейрохирургу или неврологу. Топика поражения устанавливается по данным неврологического осмотра и результатам ЭФИ нервно-мышечной системы. При помощи электронейрографии можно установить увеличение порога проводимости нервного ствола. Однако опыт показал, что эти данные могут быть недостаточно точны. В связи с эти дополнительно рекомендуется проведение стимуляционной электромиографии. При наличии соответствующего оборудования лучшим вариантом является комплексное ЭНМГ-исследование, позволяющее оценить функциональное состояние, как нерва, так и иннервируемых им мышц.
С целью диагностики повреждений костно-суставного аппарата проводится рентгенография костей и суставов, в сложных случаях — КТ кости, УЗИ или МРТ сустава. При помощи этих исследований можно также выявить факторы компрессии нервного ствола.
Лечение травм периферических нервов
Не всегда травма периферического нерва имеет изолированный характер. При сочетанных повреждениях и политравме на первый план выходит лечение жизненно опасных повреждений. После стабилизации состояния пациента переходят к вопросу лечения поврежденного нерва. Оно должно проводиться квалифицированным специалистом. Если речь идет о хирургическом лечении, то операция должна осуществляться нейрохирургом в профильном отделении с наличием необходимых микрохирургических инструментов.
Консервативная терапия осуществляется при закрытых повреждениях нервов и в комбинации с хирургическим лечением. Она направлена на создание оптимальных условий для скорейшей регенерации нервных волокон. В остром периоде показана иммобилизация. Фармакотерапия проводится инъекционными препаратами витаминов гр. В, никотиновой кислотой с бендазолом, неостигмином. При необходимости в схему лечения включают анальгетики и седативные. С 4-ой недели назначают АТФ. Широко используют физиотерапию: УВЧ с 3-го дня травмы, электрофорез, СМТ. Спустя 2 недели УВЧ заменяют диатермией, рекомендуют ЛФК, парафиновые аппликации, массаж. Спустя 1,5-2 месяца показано грязелечение, озокеритотерапия, водолечение (хвойные, сероводородные лечебные ванны).
Отсутствие эффекта консервативной терапии и открытая травма периферического нерва с визуализацией его прерывания являются показанием к хирургическому лечению. Оптимальными сроками выполнения операции считаются первые 3 месяца после травмы. К реконструктивным операциям на периферических нервах относятся: шов нерва, невролиз, межпучковая пластика нерва аутотрансплантатом из наружного кожного нерва голени. При компрессии нерва производят его декомпрессию нервного ствола, при необходимости формируют новое ложе. При невозможности реконструкции нервного ствола осуществляют невротизацию — вшивание в дистальный конец поврежденного нерва менее функционально значимого нервного ствола. В резидуальном периоде с целью повышения функциональности конечности ортопедами могут быть проведены сухожильно-мышечные операции.
Источник
