Постменопаузальный остеопороз без переломов


Постменопаузальный остеопороз — патологическая деструкция костной ткани, вызванная системными обменными нарушениями вследствие гипоэстрогении. В половине случаев протекает скрыто и диагностируется после возникновения перелома. Может проявляться болями в крестце, пояснице, межлопаточной области, костях таза, предплечья и голени, искривлением позвоночника, уменьшением роста. Диагностируется при помощи денситометрии, определения уровня кальция, фосфора, маркеров костной резорбции, кальцитонина, паратгормона. Для лечения используют гормональные средства, ингибиторы остеорезорбции, стимуляторы остеосинтеза, препараты кальция и витамина D.
Общие сведения
Первичный постменопаузальный остеопороз — наиболее распространенный вариант остеопоретической болезни, составляющий более 85% в структуре этого метаболического заболевания костно-мышечной системы. По данным ВОЗ, денситометрически подтвержденное снижение минеральной плотности костей и нарушение их микроархитектоники наблюдается у 30-33% женщин старше 50 лет. В России частота типичных для остеопороза переломов предплечья составляет более 560 случаев на 100 тысяч пациенток постменопаузального возраста, остеопоретических переломов бедра — свыше 120 на 100 тыс. Социальная значимость патологии определяется ее влиянием на инвалидизацию и смертность пожилых женщин.
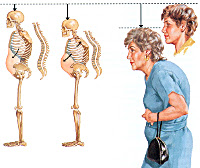
Постменопаузальный остеопороз
Причины
Уменьшение костной массы и нарушение микроархитектоники костей во время постменопаузы связано с инволютивными процессами, происходящими в женском организме, и возрастным изменением стиля жизни. Специалисты в сфере гинекологии подробно изучили причины расстройства и предрасполагающие факторы. К возникновению остеопороза у пожилых женщин приводят:
- Снижение уровня эстрогенов. Женские половые гормоны участвуют в метаболизме кальция — важного структурного компонента костей, обеспечивающего их прочность, обновление и восстановление костной ткани. Гипоэстрогения развивается при недостаточности или угасании функции яичников, медикаментозном подавлении секреции эстрогенов, хирургическом удалении органа у пациенток с опухолями, эндометриозом, внематочной беременностью.
- Нерациональное питание. Дефицит кальция возникает при ограниченном потреблении молокопродуктов, рыбы, диетических сортов мяса, бобовых, зелени, овощей, фруктов на фоне избытка легкоусвояемых углеводов, жиров, кофе, крепкого чая. Подобный рацион отличается низким содержанием кальция, веществ, которые способствуют усвоению минерала организмом, и повышенной концентрацией ингибиторов его всасывания в кишечнике.
- Низкая двигательная активность. С возрастом подвижность женщины уменьшается. Ситуация усугубляется снижением времени естественной инсоляции, наличием избыточного веса, заболеваний и патологических состояний, ограничивающих способность к самостоятельному передвижению, — длительным постельным режимом при лечении хронической соматической патологии, последствиями перенесенных нарушений мозгового кровообращения и инфарктов.
Факторами риска возникновения остеопороза в постменопаузальный период являются возраст, превышающий 65 лет, принадлежность к европеоидной расе, ранний климакс, дефицит массы тела, наличие в анамнезе дисгормональных расстройств, курение, злоупотребление спиртным. Не исключено влияние наследственности – заболевание чаще выявляют у женщин, близкие родственники которых страдали остеопорозом или имели частые переломы. Вероятность поражения костной системы также повышается при более чем трехмесячном приеме глюкокортикоидных препаратов, оказывающих влияние на кальциевый обмен.
Патогенез
При постменопаузальном остеопорозе нарушается баланс между остеосинтезом и остеорезорбцией — основными механизмами ремоделирования костной ткани. На фоне дефицита эстрогенов снижается секреция кальцитонина — гормона щитовидной железы, являющегося функциональным антагонистом паратгормона, повышается чувствительность костной ткани к резорбтивному действию гормона паращитовидной железы. Основной эффект паратгормона — увеличение концентрации кальция в крови за счет усиленного транспорта через кишечную стенку, реабсорбции из первичной мочи и остеорезорбции. Параллельно с этим активируются остеокласты — клетки, разрушающие костную ткань, инсулиноподобные факторы роста 1 и 2, остеопротогерин, трансформирующий β-фактор, колониестимулирующий фактор и другие цитокины, усиливающие костную резорбцию.
Дополнительными элементами патогенеза, способствующими развитию остеопороза, становятся ухудшение всасывания минерала из-за субатрофии кишечного эпителия и дефицита витамина D, для достаточной секреции которого требуется более длительное пребывание на солнце. Снижение двигательной активности в постменопаузальном периоде приводит к уменьшению динамических нагрузок на костно-мышечный аппарат, что также замедляет процессы его ремоделирования. Ситуация усугубляется ухудшением всасывания кальция в кишечнике и его усиленной экскрецией с мочой при приеме глюкокортикоидов, часто применяемых в схемах лечения эндокринных, аутоиммунных, воспалительных и других болезней, которыми страдают пожилые пациентки.
Симптомы постменопаузального остеопороза
Практически у половины женщин заболевание протекает бессимптомно и выявляется только после перелома, вызванного незначительной травмой. В остальных случаях симптоматика прогрессирует постепенно. По мере потери костной массы пациентка начинает ощущать боли в пояснично-крестцовой области, усиливающиеся во время поднятия тяжелых предметов, поворотов, ходьбы. В последующем появляется ощущение тяжести в межлопаточном пространстве, болезненность в тазовом кольце, длинных трубчатых костях голени. Чтобы избавиться от болей и дискомфорта, на протяжении дня требуется дополнительный отдых в положении лежа.
Нарастание интенсивности болезненных ощущений приводит к тому, что со временем они беспокоят больную даже в состоянии покоя. Обычно нарушение осанки и искривление позвоночника сопровождается кифозом. Часто женщины постменопаузального возраста с остеопорозом жалуются на слабость, быструю утомляемость при физических нагрузках. Крайними формами проявления патологии становятся компрессионные переломы нижнегрудных и верхних поясничных позвонков с уменьшением их высоты, спонтанные или возникающие при незначительных нагрузках переломы лодыжек, костей предплечья, шейки бедра. Характерный признак — снижение роста на несколько сантиметров за год.
Осложнения
Наиболее серьезным последствием постменопаузального остеопороза является инвалидизация вследствие искривления позвоночника и частых переломов конечностей, усугубляемых постоянными болевыми ощущениями в костях. Пациентке сложно передвигаться не только на большие расстояния, но и по дому, ухаживать за собой, выполнять простые бытовые действия. Существенное ухудшение качества жизни может спровоцировать эмоциональные расстройства — тревожность, плаксивость, ипохондричность, склонность к депрессивному реагированию. У части женщин с остеопорозом отмечается длительная бессонница.
Диагностика
При выявлении у пациентки постменопаузального возраста компрессионных изменений позвоночника или типичных переломов конечностей в первую очередь необходимо исключить остеопороз. С диагностической целью используют методы, позволяющие оценить архитектонику костной ткани и степень ее насыщенности кальцием, а также обнаружить биохимические маркеры поражения костей. Наиболее информативными являются:
- Денситометрия. Современные двухэнергетические рентгеновские остеоденситометры с высокой точностью определяют, насколько снижена плотность костной ткани. С их помощью легко оценивать минерализацию «маркерных» костей (предплечья, тазобедренного сустава, поясничных позвонков) и всего организма. Метод применим для диагностики ранних стадий постменопаузального остеопороза. Вместо классического двухэнергетического исследования может выполняться ультразвуковой скрининг плотности костей (эходенситометрия), КТ-денситометрия.
- Биохимическое исследование крови. В ходе лабораторных анализов определяют содержание кальция, фосфора и некоторых специфических маркеров, свидетельствующих о нарушении ремоделирования костей. При усилении возрастной костной резорбции повышается уровень щелочной фосфатазы, остеокальцина в крови, дезоксипиридонолина в моче. При соотнесении с экскрецией креатинина достаточно специфичным является определение кальция в моче, содержание которого повышается при усилении резорбтивных процессов в костной ткани.
- Анализ содержания гормонов. Поскольку постменопаузальный остеопороз патогенетически связан с возрастным гормональным дисбалансом, показательным для диагностики является исследование уровня тиреокальцитонина (ТКТ) и паратирина. При инволютивном нарушении резорбции костей уменьшается концентрация кальцитонина в крови, при этом уровень паратиреоидного гормона остается нормальным или пониженным. Контрольное исследование содержания половых гормонов подтверждает естественную возрастную гипоэстрогению.
Дифференциальная диагностика проводится с сенильным и вторичным остеопорозом, злокачественными костными опухолями и метастазами в кости, миеломной болезнью, фиброзной дисплазией, болезнью Педжета, обычными травматическими переломами, сколиозом, остеохондропатией позвоночника, периферической нейропатией. При необходимости пациентку консультируют ортопед, травматолог, эндокринолог.

КТ таза. Выраженное разрежение трабекулярной структуры и жировая дегенерация костей таза (слева) у пожилой женщины, справа для сравнения норма у молодого мужчины.
Лечение постменопаузального остеопороза
Основной целью терапии является предотвращение возможных переломов за счет улучшения минерализации и архитектоники костей с одновременным повышением качества жизни пациенток. Для этого применяется комплексная антиостеопоретическая терапия, направленная на различные звенья патогенеза заболевания. Стандартная схема лечения остеопороза, вызванного постменопаузальными изменениями в организме женщины, включает следующие группы препаратов:
- Ингибиторы костной резорбции. Эстрогены, их комбинации с прогестинами или андрогенами предотвращают преждевременное разрушение костей и рекомендуются при сохранении климактерических проявлений в первые годы постменопаузы. При наличии противопоказаний или отказе пациентки от приема половых гормонов возможна их замена фитоэстрогенами, селективными модуляторами эстрогенной активности или рецепторов к эстрогенам. Кроме заместительной гормонотерапии эффект замедления резорбции оказывают кальцитонин, бисфосфонаты, препараты стронция.
- Стимуляторы образования костей. Усилению остеогенеза способствует назначение паратиреоидного гормона, анаболических стероидов, андрогенов, соматотропина, фторидов. Ускоренное ремоделирование костей при применении этих лекарственных средств достигается за счет активации остеобластов, усиления анаболических процессов, стимуляции гидроксилирования. Следует учитывать, что при постменопаузальных расстройствах применение таких препаратов ограничено рядом противопоказаний и возможных осложнений.
- Средства многопланового действия. Минерализация и архитектоника костной ткани улучшается при приеме препаратов кальция, особенно в комбинации с витамином D, что позволяет относить такие средства к категории базовых. Разносторонний эффект на процессы остеогенеза и разрушения костей также оказывают оссеино-гидроксилатный комплекс и флавоновые соединения, которые при минимальной вероятности осложнений эффективно тормозят функцию остеокластов, ответственных за резорбцию и деминерализацию, стимулируя остеобластный остеопоэз.
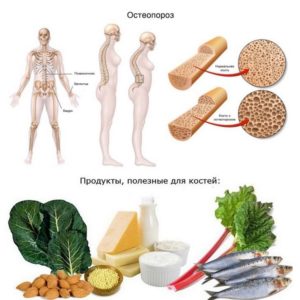
Результативное лечение остеопороза у женщин постменопаузального возраста невозможно без коррекции образа жизни и диеты. Пожилым больным рекомендованы умеренные физические нагрузки с исключением падений, подъема тяжестей, резких движений. В рацион необходимо добавить продукты, богатые кальцием, — молоко, творог, твердый сыр, бобовые, рыбу, другие морепродукты, отказавшись от злоупотребления кофе и спиртными напитками.
Прогноз и профилактика
Хотя постменопаузальный остеопороз является прогрессирующим заболеванием, регулярное поддерживающее лечение и здоровый образ жизни позволяют существенно уменьшить вероятность переломов. С профилактической целью женщинам в постменопаузе рекомендован прием препаратов кальция, содержащих витамин D, дозированные инсоляции, коррекция диеты, достаточная физическая активность с учетом возрастной нормы, отказ от курения, ограниченное потребление продуктов, содержащих кофеин (кофе, чая, шоколада, колы, энергетиков). При выявлении признаков остеопороза эффективной защитой от нагрузок, провоцирующих переломы, могут стать корсеты и протекторы бедра.
Источник
Постменструальный остеопороз – очень коварное заболевание. Болезнь вначале развивается без симптомов, и женщина может даже не подозревать, что её кости постепенно разрушаются.
Только обратившись в больницу с переломом, дама узнаёт о своей болезни. Своевременное диагностирование и лечение поможет избежать сложных осложнений заболевания.
Что такое постменопаузальный остеопороз
Постменопаузальный остеопороз — сложное заболевание скелета, приводящее к прогрессирующей потери костной ткани и изменению структуры костей после наступления менопаузы. В самом названии болезни отображены её последствия. Остеопороз буквально переводится, как пористая либо дырчатая кость.
На этапе постменопаузы яичники постепенно засыпают, и в организме снижается уровень полового гормона эстрогена, который влияет в том числе, на регенерацию костной ткани.
На фоне низкого уровня эстрогена костная ткань разрушается быстрее, чем образуется новая. Из-за этого прочность костей снижается, и они легко ломаются.
Классификация
Выделяют 2 группы заболевания: первичную и вторичную.
Первичный остеопороз имеет такие формы:
- Постменопаузальный, или I типа – диагностируется у женщин после наступления менопаузы.
- Сенильный, или II типа – развивается у людей пожилого возраста на фоне снижения выработки веществ, необходимых для регенерации костных тканей.
- Идиопатический – форма свойственна мужчинам от 20 до 50 лет. Трудно вылечивается из-за пока неустановленной причины снижения плотности костной ткани.
- Ювенильный – появляется в детском и подростковом возрасте на фоне недостаточного количества кальция и витамина D.
Вторичный остеопороз развивается вследствие прогрессирования или осложнения другого заболевания. Чаще всего его провоцируют эндокринные дисбалансы, возникающие из-за снижения активности функционирования щитовидной железы или надпочечников, а также ревматологические патологии, например, артрит ревматоидный.
Клиническая картина
 На протекание заболевания могут указывать следующие проявления:
На протекание заболевания могут указывать следующие проявления:
- Болевые ощущения в области поясницы, усиливающиеся при ходьбе либо физической нагрузке.
- Дама замечает, что стала быстрее уставать от выполнения обычной домашней работы.
- Между лопатками появляется ощущение тяжести.
По мере развития заболевания появляются интенсивные боли в области таза и позвоночника, которые не прекращаются в состоянии покоя. Они возникают по причине образования микропереломов, вследствие неловкого движения или поднятия тяжелой вещи.
Прогрессирование болезни приводит к деформации позвонков. У женщины грудной отдел позвоночника округляется, а поясничный – выпрямляется. Переломы позвонков приводят к уменьшению роста.
На развитие остеопороза указывает уменьшение роста более чем на 2 см за год или 4 см за всю жизнь.
Пример формулировки диагноза
По международной классификации болезней 10-го пересмотра постмеменопаузальный остеопороз без патологического перелома имеет код М81.0.
Формулируя диагноз, врач дает информацию по таким позициям:
- Определяет форму остеопороза.
- Указывает на отсутствие либо присутствие переломов.
- Вписывает наихудшее значение снижения минеральной плотности костной ткани по Ткритерию, которое было выявлено в результате проведения двухэнергетической рентгеновской абсорбциометрии.
Рассмотрим формулировку диагноза на примерах:
Пример 1: Постменопаузальный остеопороз без переломов с преимущественной потерей массы костей в позвонках (Ткритерий: –2,9).
Пример 2: Постменопаузальный остеопороз с переломом лучевой кости, преимущественной потерей массы костей в позвонках (Ткритерий: –3,4), с признаками повышенного костного обмена.
Почему у женщин после менопаузы возникает остеопороз
В человеческих костях постоянно происходит 2 ключевых процесса – остеосинтез и остеорезорбция. Они тесно связаны с минеральным обменом и должны уравновешивать друг друга.
Остеосинтез – процесс образования новых структур костной ткани. В нем задействованы клетки остеобластеры. Остеорезорбция – процесс разрушения костной ткани. Его обеспечивают клетки, называемые остеокластерами.
После наступления менопаузы в женском организме вырабатывается мало эстрогенов. Снижение их уровня активизирует деятельность остеокластеров.
В результате таких изменений начинает преобладать остеорезорбция, и костная ткань утрачивает способность удерживать кальций. Он выводится из организма. Кости становятся пористыми и ломаются от незначительного напряжения.
Диагностика заболевания
 Диагностика остеопороза I типа у женщин должна дать ответы на следующие вопросы:
Диагностика остеопороза I типа у женщин должна дать ответы на следующие вопросы:
- снизилась ли плотность костной ткани и на сколько;
- есть ли микропереломы позвонков и костей;
- какой уровень эстрогена в крови;
- какой уровень кальция и фосфора в крови и мочи.
При наличии у пациентки хронических заболеваний ЖКТ и почек проводится исследование функционирования больных органов и организма в целом.
Скирининг
Под скринингом понимают обследование женщин после 65 лет, а попадающих в группы риска после 55 лет, с целью выявления заболевания в самом начале развития.
Остеопорозу подвержены такие категории женщин:
- представительница европеоидной расы;
- наступил ранний климакс – до 45 лет;
- в репродуктивном возрасте были гинекологические патологии: бесплодие, отсутствовали менструальные выделения, удалялись яичники, проводились операции на матке и др.;
- долгое время принимались гормональные препараты;
- остеопорозом болели близкие родственники;
- вес тела менее 57 кг;
- были переломы костей при незначительных травмах.
К незначительным травмам, приведшим к перелому, относят: резкое движение, поднятие тяжести, а также падение с высоты, не превышающей роста человека.
Лабораторные исследования
 Женщине необходимо сдать такие анализы крови: клинический, биохимический и на гормоны.
Женщине необходимо сдать такие анализы крови: клинический, биохимический и на гормоны.
Биохимический анализ крови позволяет определить уровень кальция и фосфора в крови. Также потребуется сдать общий анализ мочи и анализ мочи на определение уровня кальция. При жалобах на боль в области поясницы назначают анализы менструальной функции, для которого сдают кровь из вены на 6-7 день менструального цикла.
Инструментальные исследования
Обязательным исследованием в диагностировании остеопороза считают проведение стандартом двухэнергетической рентгеновской абсорбциометрии.
Она позволяет определить количество минерализованной костной ткани, или сокращенно МПКТ, а затем сравнить его с референсной базой данных по Ткритерию. В зависимости от отклонения Ткритерия определяется наличие остеопороза и стадия его развития.
Состояние костной ткани также определяют при помощи ультразвуковой денситометрии и количественной компьютерной томографии. Микрокомпьютерная томография позволят выявить наличие микропереломов. МРТ назначают, когда нужно определить изменения в костной ткани пациентки.
Дифференциальная диагностика
Дифференциальная диагностика проводится с целью исключения вторичных причин развития остеопороза.
К ним относятся:
- почечная недостаточность в хронической форме;
- хронические заболевания ЖКТ, приводящие к ухудшению всасывания кальция в кишечнике;
- длительный прием гормональных лекарств и других медикаментов, ухудшающих минеральный обмен.
При наличии хронических заболеваний ЖКТ и почек назначается УЗИ функционирования больных органов, а также органов малого таза, чтобы оценить состояние яичников.
Когда нужна консультация других специалистов
Если результаты анализов или проводимых исследований указывают на наличие определенных заболеваний, то пациентку направляют на консультацию к врачу узкой специализации.
В частности:
- Подозревая наличие в кости метастаз, женщину направят к онкологу.
- Консультация нефролога нужна пациенткам с хроническими болезнями почек.
- Когда анализы крови на гормоны показывают низкий уровень эстрогена, то женщине понадобится консультация гинеколога.
Пациенток с переломами направляют к ортопеду. При подозрении на другие заболевания женщину направят к врачу, имеющему нужную специализацию.
Прогноз
Несмотря на то, что остеопороз I типа относится к прогрессирующим заболеваниям, женщина сможет существенно снизить вероятность переломов.
Нужно проводить регулярную поддерживающую медикаментозную терапию, принимая рекомендованные врачом дозы препаратов, содержащих кальций и витамин D. Откорректировать свое питание и заниматься посильной физической активностью.
Цели лечения
Назначая пациентке терапию остеопороза I типа, врач ставит следующие цели:
- Приостановить снижение массы костной ткани и начать её наращивать.
- Нормализовать костный метаболизм.
- Улучшить качество костей.
Если у пациентки были болевые ощущения, то назначенная ей терапия будет иметь еще одну цель – снять боль, и тем самым, улучшить качество жизни женщины.
Показания к госпитализации
Женщинам, болеющим постменопаузальным остеопорозом, потребуется госпитализация при переломе шейки бедра.
Такие переломы не только могут привести к потери дееспособности, но к смерти пациентки. Госпитализация может понадобиться при переломах других костей и позвонков.
Что будет без лечения
Без лечения болезнь будет прогрессировать, и женщина вскоре столкнется с её осложнениями – переломами позвонков и костей.
Переломы при постменопаузальном остеопорозе долго срастаются, и больные требуют длительного ухода. Переломы шейки бедра в некоторых случаях приводят к инвалидности, а иногда к летальному исходу.
Лечение
Лечение остеопороза постменопаузального вида включает в себя целый комплекс мероприятий:
- Прием медикаментов.
- Регулярные занятия лечебной физкультурой по индивидуально подобранной программе.
- Физиопроцедуры.
Врач может рекомендовать пациентке носить корсет, оберегающий от переломов.
Медикаментозные препараты
 Терапия остеопороза I типа включает прием таких групп медикаментов:
Терапия остеопороза I типа включает прием таких групп медикаментов:
- Лекарства, замедляющие разрушение костной ткани – эстроген в составе препаратов ЗГТ, бисфосфонаты, селективные модуляторы, кальцитонин.
- Препараты, действие которых направлено на усиление костеобразования – фториды, андрогены, анаболические стероиды.
- Средство, одновременно повышающее образование костной ткани и снижающее её разрушение – стронция ранелат.
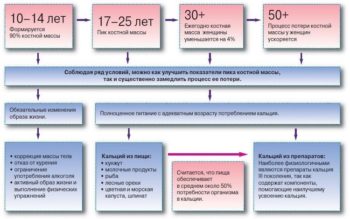
Терапию дополняет прием препаратов, содержащих кальций и витамина D с учетом суточной дозы, необходимой пациентке в разные периоды жизни.
Женщине на этапе пременопаузы и менопаузы в сутки нужно 1000 мг кальция, а на этапе постменопаузы потребность увеличивается до 1500 мг. Суточная доза витамина D до менопаузы равна 400 МЕ, а с её наступлением увеличивается до 800 МЕ.
Физиотерапия
При терапии остеопороза пользуются популярностью следующие физиотерапевтические процедуры:
- Миостимуляция – воздействие на организм импульсных токов. За счет нормализации функционирования нервных и мышечных тканей, укрепляются мышцы спины, и улучшается работа всех внутренних органов.
- Магнитно-резонансная терапия – активирование магнитными полями атомов водорода, позволяет усилить регенерационные способности костной ткани и за счет этого противодействовать дегенеративным процессам в костях скелета.
После сеансов физиотерапии в организме будет лучше усваиваться кальций, что благоприятно скажется на состоянии костной ткани и позволит приостановить прогрессирование остеопороза.
ЛФК
 При остеопорозе I типа женщинам рекомендуют 2 вида лечебной физкультуры:
При остеопорозе I типа женщинам рекомендуют 2 вида лечебной физкультуры:
- Неинтенсивные аэробные тренировки. К ним относят степ-аэробику, плавание, езду на велотренажере или велосипеде.
- Упражнения с легкими гантелями – до 3 кг. Не имея гантелей можно использовать пластиковые бутылки с водой.
Используя дополнительное отягощение во время аэробной тренировки, женщина увеличивает напряжение на мышцы, окружающие кости.
Это приводит к улучшению питания костной ткани. Она становится плотнее, а кости крепче. Кроме того, регулярные тренировки способны улучшить координацию тела, что уменьшит вероятность падений, приводящих к переломам и трещинам, а при падении избежать серьезных травм.
Прежде чем приступать к тренировкам, женщинам следует обсудить коплекс упражнений с врачом ЛФК, чтобы исключить из него те, которые способные нанести вред здоровью, учитывая состояния их костей.
Народная терапия
Профилактика и терапия остеопороза I типа народными средствами направлена на поднятие уровня эстрогенов. В этом помогают настои лекарственных трав.
Рецепт популярного настоя:
- возьмите по 1 ст. ложке сухой травы мать-и-мачехи, чернобыльника и пахучего ясменника;
- залейте смесь трав 500 мл кипятка, накройте крышкой;
- настаивайте 2 часа.
Полученный настой выпивают на протяжении дня порциями равными 0,5 стакана.
Хирургическое лечение
Остеопороз оперативным методом не лечится. Хирургическая операция может понадобиться женщинам, у которых заболевание дало осложнение в виде перелома кости или позвонка.
Чаще всего хирургические операции нужны пациенткам с переломом шейки бедра.
Народные методы лечения
В народной медицине есть много рецептов, помогающих улучшить состояние женщин, болеющих остеопорозом I типа.
Особой популярностью пользуются рецепты с яичной скорлупой и шелухой лука, содержащие в себе много кальция.
Лимон и куриные яйца
Для приготовления средства понадобится 10 лимонов, 6 сырых куриных яиц, 300 гр меда или 150 г коньяка.
Яйца тщательно моют и складывают в стеклянную либо эмалированную посуду. Из лимонов выдавливают сок и заливают яйца. Посуду накрывают крышкой и ставят в темное место.
Когда яичная скорлупа полностью растворится в лимонном соке, то добавляют мед либо коньяк и перемешивают. Средство переливают в стеклянную бутылку и хранят в темном прохладном месте. Принимают 1 раз в день по десертной ложке.
Луковый суп
Луковый суп при остеопорозе варится по такому рецепту:
- 2 неочищенные средние луковицы нужно тщательно помыть и мелко нарезать.
- Обжарить лук на подсолнечном масле и переложить в кастрюлю.
- Залить лук литром кипятка и проварить 15 минут.
- Дать супу настояться под закрытой крышкой и убрать из него шелоху.
Суп необходимо употреблять на протяжении 3 дней.
Профилактика
 Профилактика остеопороза направлена на предотвращение снижения плотности костной ткани и предупреждение переломов.
Профилактика остеопороза направлена на предотвращение снижения плотности костной ткани и предупреждение переломов.
Она включает следующий комплекс мероприятий:
- Вести здоровый образ жизни, включающий рациональное питание, регулярные умеренные физические нагрузки, снижение до минимума употребление алкогольных напитков, полный отказ от курения.
- Регулярно пребывать на солнце, источнике витамина D.
- Обеспечить организму суточную потребность в кальции и витамине D, увеличив прием пищи, которая их содержат, и принимая дополнительно витаминные комплексы.
- Поддерживать оптимальный для своего роста вес.
Чаще всего кости ломаются при падении. Врачи советуют заниматься йогой, которая развивает гибкость и способность удерживать равновесие.
Дальнейшее ведение
Пациентке необходимо ежегодно делать двухэнергетическую рентгеновскую абсорбциометрию. Именно динамика МПКТ за год указывает на течение заболевания.
На хороший эффект проведенной терапии указывает отсутствие переломов и повышение МПКТ более чем на 2-3% за год. Если на протяжении года переломов не было, а значение МПКТ не изменилось либо снизилось до 2%, то развитие остеопороза удалось остановить. При снижении за год показателя МПКТ более чем на 3% либо возникновении новых переломов заболевание прогрессирует.
О чем нужно помнить
Остеопорозу I типа в большей мере подвержены женщины, ведущие малоподвижный образ жизни, и придерживающиеся несбалансированного питания. В их рационе присутствуют в небольшом количестве либо отсутствуют вовсе овощи, фрукты, молочные и бобовые продукты. Также ситуацию усугубляет курение и злоупотребление алкоголем. Поэтому важно вести здоровый образ жизни и начать заниматься профилактикой остеопороза после 45 лет, а еще лучше раньше.
Поскольку, в большинстве случаев остеопороз на начальных стадиях развивается безсимптомно, то следует после наступления менопаузы ежегодно проводить диагностику заболевания, чтобы выявить её в самом начале развития, когда вылечиться легше.
Источники:
https://ru.wikipedia.org/wiki/Остеопороз
https://medportal.ru/enc/orthopedy/osteoporoz/osteoporoz/
Источник
