Показания к хирургическому лечению переломов нижней челюсти
´ÃqP.Ç
òtSyIà{á°râÌê^H¹kð+!Ô¿ýÍ8É]8)ù,|¯+w ÓÂõM¹^¸¿~Í>FaÌïÃVÖ8´ºª ÁÌ!ÑÜd
³!eË&ÒÊò8=@ÕÞÊ¿l[ñà1IãÐwM4Î^mn&¡ wh²@Þ`ª«r¾Î
B-]Ê£8û>6õaYSSÝeðé¾?©|äêñ;%pýN?UÑÅP]ì)ü É¥8UèBB(Wc/)R6Gùj°|ªu
=¸?yàfÌÞÍtöYèÞ¼QÕÍè’LH9ê-ÝKXV^ÙÌrغÖ-KfOY:³ìÔ
pµ¥SËó±âÕÀjñÅ×OIÓn¹oÝ8
ØOaËT&¯øNDÀ2ÝÑF)Þ÷f¥aÊ;Ì)ZÔRr³äp·$àÉû%>çÄþ Kp¡Q
H¼xWlÙlQw=ü[FbDlä¡)ÃäË!ñyFÖb× £fØH,Éb)Æ,ÞÒä¬
à ^)N+ÖàÆÚú
]U^oå.gÌc®²>5åü¼È:)Æ¥%ä´0î
ݤ91xûrpì$¦dQ³ûªØLw9äC¶?Ì¢´µLÆe- 6§pc¶¤ æ~{´tÖF°ãÏ,ó/¬øÆL¹püÞ2ϯe]S(RbPLFÖƤ{Ëâå1ÛÓcy|d·~¿ÃCܺ~¡¢·h¥f:f)}Å¢]`úÄĪ¨¦wÍ|Û¸E òºïÎomðn
ôG4¶«¤Zùã$Sþ·¬²kyO¡÷,Wµ;¬ìDÉ©L`dËçíàVÆ-Ç×Üîþ§¾Ô%qÆÒ¥Ä{¸ý+ÏÝ7´Ñu®ðå;Ïô_Ýæã²nEN÷ ¬¬Ç
¹#è£ËÔH©&r%óºÍUÆ÷«ßÛ~TnéÄ`½Ö*qÑ
ºCÌ´B{w»M½JP¦®ÝÃ:ðà^%eªÓå³öáh~”°r«iÆüðb¾[ìÅN0êÊÝVçlNy’wZQ¿Û1flÙ= ö¹ñëÛ·/?½þðóÛy¾ÍsÑà ã>ïÔ¸eÿ´H]ÊòÐSéÚhJ+euï6a ͬìJ}TÊ· qh¶Y¡²e
ufÖ(|`ÃiÉöÈ
ÄRÀUú1Å^ÜqAVi¢}WáÞÔn[{ULmÞo~¨f¦G©óöÏ]yÛ Ùn÷³P¯¨÷ea·¢^D«èÆj
G|Ù¶ã¶BNÄCÚ°ZqeÔPùüpà’ÜÙéÕ*&Éí*s~¥
([ã}¡ 8À¾¥@ÂòÇ{ÝÑfmÛ7kª½ïn*ô~òu»?’ÿ¯¨sõbÌOòi«¼1ƾ[Þôò,oúhé©:¯ÇHÈÆNþýX
y(Phk¥ï@l¿Û˵±mÃmk°Q¶ïVKbpdKe
$Å2ä©ABRB9ÂÄÁÇûLª³jÙê^3¬@Äk¾kJ÷N¨Û6eÑ,IeèÜ)4VϽ²ÚÐSø
Â¥mzÆ1Ë[cáö5]ð{êLÛTý Ýß-®Óé©Ìàj²½X6aÎë³í íyk>¡/
qòÅ}ÄhXæî¯íáS²N`©*ztz§]*¼³ø>ãnðôB(]_s)ÒbgÇÜT».ì4ÈRkºgÑ·Ü26 ®ê
®ÅMØ° sÏ°1kw6³+Q©ØÂj/áè&ºIE>0§°2½”ÃÀ!mCM¸ÚsGúüjm$W:NÃ×è2~JgÅ1W¬Ã&d
±øùý¯¾ÿDFs¤Êöh» W;ÄÓ©rÐqy Ð1Ü4Ûü·¥ªp¤°ööâEÃYó
” ØUUkp äWij
Ú4å;¬¹ÎCÆÜ?mß
J$Ûç0]ÿ¬za¨FüOÂ}L5ÃòqÍã÷÷°¡={ðݳ){Ò#=º©æ£úP(¬ys=9®VúÒX1½8zVf± ²ÏY@q¨Cà¸ß1Ù±ÌÕ×úõÜIU)ÈèOÄÛS¯&IhÊ>¨{H{ª¯ÅeÉ¢Ã=ÝÇßFAøÐiRp_ öÊ2E1ÎJj1yΦL7{é[¢ÊñIEc§;±¼,Ä©9!ÎÌÈAIÖYì8@lÏí¦R~¤«ha 2/&é/Æåþ
L¹,Éâ+S`¢XH9B=Yl&MN«U¬uµNSiÊ0ñN7ÍÝs¦´lñÒ¤[3P25çijÞO6fâðOÇÄÔ2Øû8§/ªoRé)Ce~ñ]uÎ[ùVî WédBÜ? ~y=¦ª0^BÛ]Rðãð©ÇøFÌcXæ3)ýß!^C©’Èhórk/q/.Éìâ«0Já}Ç*¤¯JL²Ml4é༒FïqÑ/¥ÌÊ ;:ã×·o_~zýáç·ó|ç`dá J
A¬ßÁ[û5¥í7KÃâRÕ6j[I®m¥×¼ÆxÝÏ¥8Îna͸¬&Ùàà1È8Pl 5¯[rÏqÞ²;¼Éð>I´£pXwé5¶+EÆÄàè©ÜB¾JÊVÆDT·`¥±.uÜÈ.’*$dE×”+»(%Ây.¤Ñ$~ÎÞäé
üB²89;
?RÔZ6ãF¯Uô* eÒ»%N¦ÈÄ?-A-kúû8e©k!l§8÷ʬ”Áö .=3Fõ#ðñ©ð¢ª0Pðîñi’˺@;ac+pwJ¯mÁ k/ÒsÅUBÏØ,ôa°Åa!éa~&{iþ Ç8P/à|ÐD ·ë·ôÝÕOo[Å£BÂSÈ Q»æ{“Ä
à½Ì¡hVß[ Ë#²pO^ïŦtâËIvÃðµ5ä ¶´8¡³wAÂø 91¨×ìpqD’½¡ò©ê^ñÎ¥æ8uþ¼ý|~9ê/lpÐFüÉsü C;@öPS*þ1òÔä[È®’)bÔR¹g:8FªîÌgêµ_Øp¬*zrµÒ²ÒV¦ÉÊèJBä¦Ñ÷Õä+Ýþ²kW×ôZ$ÿAÌÚ¯ü
ä$Û?yn¤^ê-6Ï]7©ajg]J»
OýÞ«]ÇþÊ
v°ÉákÑè939r`8»ÿ=Ó/69/®îpÁbW+²IvWWWUñìÝYêûAî%Ú WqÓ_×óçè:#±_AÄã
°x1|$-è·¤ó ª#®VÆàî#|’GQkb%¾>Ô{Uk®ú]76-û7§;Lmô
äÄírÀ1ôFãËPWSF9|øelàL-|°sÕLùlÔ§’fÔ©f¾ÈîO©Ý¼e
®gs¾c¸ goÞºë;
4÷aØØÉ5>ks@©Y
ðó}ÈHXÿÌCBxÎjYAøôïà³Æëïv¾«è’!}ý¬Ïô:égÈZ=*$½¿Ø/ø0é AÕ«(ñiU¼_E3xØ! /¢ÖNf{MRÌ>99Âò«zζ©db£j`ÏSÑßî9ãâ8¬MW
i¡j2Þy9ºÏ1{9I´ÆNNrI«ó÷§vµºCaHÐâ#¯?O5-n£è
@4GÖb¯£@Ö*6](ïFNE87ò`®ÁãíeBÃQ%ïèeê¶àÀRü@ðã967òL用S¤ÁRº³¥B9ògÖaôPsdÁ`açÄ=¥Ä{vD½hCÐE.ómo3+8^7³uÍlÑB,%ä3ÒÜ>µkJHl ÞÑ+Äj ódEGô¼§-Âñìì¾ÿ÷å·¿üõçï%Ñ®q0Ã-X«L¯õíáçõ¼°En)nYGÍ^Øý§hÝÁË>mbUnØÊ·=^«-m
½üÝm¿¸ìnC°#Ögjºa>vÃd?þTf%@,£¾ÅA¹ØøW~£
«¨¦(ËßD@>SU’®=3Ò÷|ýX]÷ÀÁbδö.é¿aßßaü;åsÖ¹ VϺ6±6·ý²ôËÔä$³©ug¢GÓ
¿µ§q6äbNü·m%AöMÈ#&sxPf&äLxðÂ4+bL*=-yj5Õ6OKzâÚÈ.¸[Ì.rVÀÉl®r¢5æMc®íÖ>î©ç!Ë^ÍÈ2Ýx
ÂdÃVq÷dÉS±ùäø®Øt,ÙcQå®Rz¯RýUò|#¬TÔæ]{jÖ|¶` ±ßq÷½äb´¶¸¥^åÊ;L«DëKÌ*TrÁ Ç÷;ÍúÏÕ1#$¢ì)ÏgñÃ9VËI2¤tn9hÖ×u¹Õ] ÂdYAÀ-®¨È¦RjF>fýº:Z°Xy ºl¦. NILwgý¤Lhµ§àä(00JÙa½£òÎwTÝXB(0|ÕH8ºÒj,Bï±rÝqaã¥ÄëLeM®´;ж«¹å¸Ä×ýFnÀS©9?V}ËrìÃ@ÅÕ
2aJe.}éÝM㻳y×Þç4
ì§xfrsñ¾~á
Ç.8¢èØk;ßVeÒtWÊî-_Ù±ÖlÔoÁÊ%ª¹Û:QÅ Lk$i¾0)ïWìÜH9ÆR,P*kõßIVL¢büR09ÕÔÀÿy#C°Õ1}i³jKÓZ}Ð6ZÉPã¤TÞ{um-uZf¸ÀìÏÚÁ¬ÆVf[uÙljÌîOþßAJqvðÿÜ(b¯¸Jì¦íw2éÏÇlí!-àMçëyPF U¸§âË8tÄÖ~
ckaìdݯJÔÌFÏJ¹q9Á½B¿·%Q6=MSwË¢^ap0YI6õ¸ÁéÏÐfÐÁV¥Ø=kÃ×ú
Источник
ã+Ù`ó´ÿöÛ§Ü Ö7Ó”
Óo×ìEY:5ajü§?º
_ÿgêyNGªy5´7=fO×ygìì|Ó८³ê0x(oô«þ&Å=§þ«¹³V¿W®û[NRN¾=ò±Â9JÒ[biÂý/
-ú60
a;Ã×ÖQEûxlÿ²a÷nóÍ9J¨YÞJG8{Ö«|CƵègtF £¯Ó#C4kcôóÁµ¹¶6(Eӷħ3;²ß¤ÕÛs665ä¸/zu
A@k=)#’|/R
÷á½4ÔÀ¶Õéb£ô(®u.¦ÑLL¦éLä3ëÚÐ
A_:ª°HØ4lkÎý{Õ4-äÇkNî)HP¢ædWí7Æ⢯ÀS8E_ðQêÓ¹Gâ#´§ çÏõV´g©0ïªÎKDuº’ô[Ôm:Q%P¹¡ß6Ï7AÿÁ¹¹Xo½RçEjÛRHÚÕ!J&÷Ô%fvGºyE°Cú;ØÄÃîpNrw±°¾¿d(~Ò+ýjf϶ªu.ð½ÎU0/F>â
±¥(úÍø2D£ùo~ÿI¥Gôa³ínz¿Zògçÿzô-Ël’Á·Ï{0#aZôßåÊ(¼øÄO4øÕ¤c5*Ô59v=o%Qç¹Dûâ(lØRüZ·aeïþE%m8räÇðWRÐ[`]½Lb#¹*Pôz{ùÛ¦¨ö7V lÙKɵ(r?£( b.g§ ÍÉ¢79`ÒdfÀc¸N;[óZȯ½&ôU¼6OI-n×Ånø2éQ(Z×¥}J%LGH)ó¿GIT
;ÄåÛþ> 7Ʊ³]ÏãÞ
Mãìmk&£tôñ}½ò翽käÃZÚKS
βËt^KÅFNÔ ò^ècmì9s’¡ÅK]ÓXXäÁN÷ßîë£.[¤ÝÖe*4Êø¿N=¢¡ÜÎÔ.ÅíQËêjj}ðç×öøèRØÜæ8ªH6楽©Ïjx!òyÝ2Ø
&Ab¦®ªErjMï ê^)Ç|äxÿpÎ?©BC+x¾â¡ ´V¡}ÐÞÝX?Ã4½ÙùT?üò(*çw²Ì9Y³R5AK%··vê쪶M©û¨¬I¢%4ìjÏø$é54±õ7{ÛÈY{í
MÈÝÒü]TÅâ,Õû¢¹EWzTÇ÷ÐàÍ©O£OünÜñ³Ùר³ùPú¤ÖúµºdnMUøê^âVcKdHSÌÁ³#N5Ñçæ ¹/&?Øb±ÆþpÚ6{ú°«UÒo
ßóe³]uI_#¼ ;¶V¯uwc{UQÖìòÚ¿ZÛÄs¸ºä”û½uLéç¢dsý2òZ_ øp1º-ÆB»¿/æñd3Z#FÄtõ8″®û#i¤doÏhZ(rro{ôp]-rGý[ùÌ@u
Ä®º/÷ÿf̨=ÏÁUåi»ý~Ïý_D6s°9ÇîgQ9AÀCÊIuu©7L1Ú( $yKcÜج³=QvÂÛÙ >í5óÆìoTyðöã&Îù 5G_7rÖ*DU/JÖ`µ!ÐOñ~Lj23n#Áí%¬~²cmÓZíÅþ¥&ÇOý¬f[©¯àç{MïäÈb¨K;,°·ó¸ÞëùEB%cynÚyxë§4J-¿bS.wD>=+}ÓÁ¨d(>ò¬!«b¤¶Kù¤¸å`BÎøåW¢yú¦C}.õ«®üýcÑ©å½»ÂÅYªuû3-kß(
ª6$)÷Eç*ÔY/úO¿³ K»C”3ÁÞYYÈ|°se2ÞÌñ0Èä¦>2Ùù^£ÃßÜf¢Å ÀlÁ@«zô ìú¡P8NbæCxý¥4lpЦØäî!çð´q¬Â Lt ]U¤¾9°·ÀTH;ãá«ËÑM±4öä;°vµu¥
uØKùt·×¤Fæ¦ëq½o-²ÂÅ2éɽË3©%?5^ãb¹PýÉv_è°õbúÃÉøm0¦~uôsS ýì|µ2²¡ùc@¢Y+ªºy7Ycsúc~ãFÒ+þÚ9;»!«E(-ì¥ìèÙOä
UZ’UypÙy-ÄsØLµ¾ïZ,â¦ô
æõû¶(©3§ilzæÉ¢¬ô3à»v¼ïß¿Iðθþ3/S¥0kR¹S Îûsm¸´(Y¯R®Q!¯ÜÐ/jt3.Îà²q94æÄ¢cÙ¡ÆbéOõ:ò~XéÃÉÓØaõ¾JòÁF%©¦A·QîJIêÃ$7õ³J¤ |ô
=ßîû¯4TãÎÔGØÞKQ®7ßö `Ü^-¯»¢EEíF´¢m×Å®°[f
XäàòpTÁ~xY1 Jü`aÛ¬n¯
DõÆU`¼ÁcϹ6|¶A9Q£*ßYu>êu¸q/ÕýÐ-0åº
£*¥g
¶%Õٶ˲$2¹(±z=ÓÏÓ¸ÊfØæU9Üáu˼I},CUësÛV&»·Mé-9q4rItmãì¸ADåØÑ«¨ýùk¡*´¿¤
iΡ`hOÉý8ý»8$zVûË%Q¢·ülvF¡õ!$ UªæmØ9ǯd_»íÁ.Ø»Ma5¬m3Ûmpӽɢç*À &ËÇ|ØAm¨,í~@1cÁ8Ñ@ d2¨=ÄhÞ/O¦»G;¬ÄÜ£ÓMBs^W×o ë£Õ6+¾ÅÓ©*h-[çxá+Ú«qöMkªVÁ7Ô¢°hÒ”ûËÄ«¯53ijÈA!(
·e ¨©í¦íJýAQÎ+°J.TA£æ-“ÓcãÊe»ftÍfLýÒËôq/±Oãdg_õ`u_gÙi«ñøé(ÅÍ| Îb§ë
L¥z4áSs.9$DBÑ^:פ3@Ø3Ad¼ÞþT^¨ÞÛ=rÁs|½ØÁ~#ÔO8½ÈB>XÄáã¬*ÞÐôá’p0trNtpÂŹô¤@¬ü¤ñòIÇ6″G£L
pxºñsѾñjÙYÄpCþ4-í
endstream
endobj
5 0 obj
>
endobj
6 0 obj
[ 7 0 R]
endobj
7 0 obj
>
endobj
8 0 obj
>
endobj
9 0 obj
>
endobj
10 0 obj
>
endobj
11 0 obj
>
endobj
12 0 obj
>
endobj
13 0 obj
>
endobj
14 0 obj
>
endobj
15 0 obj
[ 16 0 R]
endobj
16 0 obj
>
endobj
17 0 obj
>
endobj
18 0 obj
>
endobj
19 0 obj
>
endobj
20 0 obj
>
endobj
21 0 obj
>
endobj
22 0 obj
>
endobj
23 0 obj
>
endobj
24 0 obj
[ 25 0 R]
endobj
25 0 obj
>
endobj
26 0 obj
>
endobj
27 0 obj
>
endobj
28 0 obj
>
endobj
29 0 obj
[ 30 0 R]
endobj
30 0 obj
>
endobj
31 0 obj
>
endobj
32 0 obj
>
endobj
33 0 obj
>/ExtGState>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 34 0 R/Group>/Tabs/S/StructParents 1>>
endobj
34 0 obj
>
stream
xÍ][$¹r~ÿP/v;WJÝ2ñPPUÝu86^ðñ£}l°ýÿÁ©KHR¨²ª;5ìÀÐUÝy÷/B¡Óoÿtúñã·¿Þþò~çóéú~;ýÏ÷obþß²8y’³IͧEËiOÿûß¿ýëßþûû·ëïß¿ýv·’)&cO¿ÿç÷oþjq”¦Uësf²Ëé÷ÿÚ®ûó¿HqúÛÿmÏ>ý-~éë¿û·bV·óÛ¼ý4÷íÿÿyjûnÝùMûsøê춯ZÃ_Mü1¥®.vò,áözÒÿ^ÃßÏÿ~úý¿ûØæðÏß¿0géÔ$,sic7þã%NOà-i6~÷hFæ#LÔl·:q9Zå?¦ç
q±ô»lÿoñé3y[X: ÍÍ/j_T¿pN¡ÊÅ7º5ü^¿qY7â¬~D’éo®”鸿Weº{ªåÎÏäêgy¶ñ âr WM“j«&£9ÃHÞ#å\ÌÈ~æ½ÆKÂßn=ÉÆ[µôÎD×4hýÔ{äj§³äQ¢%vqY1i h±¼ðúqXÊÝ_!aÈ¡¶K·[yrüòöëÑäWÚLr}@þÈÒÀBÛHþH`+ø«yO>gôÄ´ 0èDL- âÆÅçNtL~*zQ$¾¹äßʤFIeÕsP.Õ¸F2`3> 4Zs+uFRæWÁÅd¡§Âº yñÊ4K°K#ÜlA¸F D)K÷f8%$M_2YÅ«+Õ
a¢¡ó23æeS&aêê%ì=¯Ør½;¶+L£Õà1Û× 3úÖ =
çËQ¨VàIüt¶áyQ«^÷^V;-¦¿
ë1&fÔÞËÜ¢t¾DÝ(ÏÜÞ²îlÝ@·Fyr²&y¸ ëóî¹6oºøe0.Ä$ûç/èÏ|ˬÎ#_EÍ2ÒWì@¾»ø®£ØwvâÔ’v!fz©hSø tL_³ëXºqÕ+ï¡zväåï9l.æ4K~É8³÷BH*úÑÓ5DÃ9- _tdvoQ2ÔÞÂñ*2IgÖb%®y¦£dKnÒeñ¾¶Í”Éào´Ñf·ie â
%}¯T¾ÕÅxÈT+
Þ»$µø^¼È9˶&ß&¢zÞFÂÃepQT¥ýåD
ðôñ×Ûé
ù9¨B> ±P,
Jþ×|lyKdêèh2″ߧgÆ¿ÅõL·gt©|¨èsøËe3ð¶3ÏÝÇì*=ÂX¬ÄÏâ£æ/kÕÅÚÈοhoø÷éiY{ï;oßëÔ¹lŲfrÈÀ]¢yòq3~UØߦ®²B Vöd5E^Dmþ5yôá6C5ͪ¿ÜhîX§$½nP¬éG#_7¨ì% LÙR§åA4íxñXlJ×[&Õº_lRM~²E”ÌæR!·ìífMoÏx¬%-.ÑåÈþ(pN!zy
æżä7KðάSXÜýd!Ú¬Z
ç4¨÷°[W|ÇqÀ”É””Þ1ÄçáJT/Þ{æÙf×z©ãµÛONÙÉìÍ¥lF”ÜÊ8®%¿ä
~0X7BµEà.¨%¤
m3Î!mÊ ÀW?âÀR×ðº*q¤,JNSæ&xþj.ª+¬áK8:ån!Ü«G],yßVRR¥@üü·ßek¤*M³vÁëÈ38Q&*YwA͵D$|^«w/Áôò¿$
áG)>ÊC#OÉëö_íHÀáæß
¬DTA®4(?TEëHðÄéÂE$5rö¢Lbd=wVç óÒÚÆ|¤¤¬[%÷÷* ¾ÄÏËuÇéqÔÑkúãÉK7Á_ÐPðÕQç »Ðñj@`3)1¹b
ɤ¡HÁf(«|c04¬6Ñ2Ýk÷&n’r]’+ùï:CúpìÄÊe2>Æc*:¾ê#0 Úûþ¨ÓbòXJI+EÐÒW^ߣҽÛo°7ïOuæ½K s¼7ºÇ {³C0iwïÙyH¤Y&·ôÞw
¶-(B×#¯äùNYÓÞGû~ó̳Aí:ï Ö©{åJLJN¾TUv¾x)}@¸FÃ-µzJï!ÇTÚ©
`ñ[ÀpDÉOT52¹Þ²qXȲnr¦OEÄ Í©*æ~(¤D¸õjs 8Tµe¢*hÇcºb{ÛÚÐ(Vë´r0″‘LGùb)兩°døæF`3ÊǯÉGq¡©·
P÷X¥¢@¬HÞn M³W÷^9?$3½³¯“h_ÄÒ¬KÕµT@ÍÅlêÕMËíö
¸{ö.lhÍöhk±R£ RPS ö¡Ñ5lH°#Ê××÷µö¥pÁYðаÀgìùÕrÏ#YËÜq5uÑ÷Øt@±õ4Û
Ø¡½«Á¨Õ.¹eW¾7OµëjD¾5©ïFËávÊ×Ï0EóuXEÄ’b´o¾ÑùH¥¬¹”DñÙqÄ `OuÃèeRª¿l+Á§ÏËÍeòås[ ¶é£nÁPiåZV42.b¡iN”ÒÓABIERc´³£aqO¬H¶MBô£æ*ªÜS»GÓk £&å:ë4b{ ;];ï°=¬Sø àdhw[AäM.¼èdìf±,«K@éEJÂV%aÄùÍ¡ýð}Ó²Á16þ×ÍwÁNnÿÓXeNö(QÖk?ú2E«²
߯ »åb¶¼
ÚŲzoeJ½Iã.¢4N¥¾$IC¬·üðS] ì²VÙ}Þ¢Q̥ܤ X/w&Pè´Iþj¶3³Ô¸gWëíT7 ±N{äáÎNlDdJávDÞ¤RUYûzRô¨Ã5½¾L_ÙÞé`É:|&rO
=¢«F(}B_”áu
µK#Ò©ÒýÚÅj.à>³H®Ú4Î^ó³¨H3IÑÇ`ù
OÏÃõª*]g’ÊC%å-¯3Öþsõ÷²JSí~0z¿’ËÅ8$9îeÞ_1dLª/²u¥¡y39@ƵQWÅí]iIåC±Ç°ì¾^d÷ؼOÎá{J¼Ù¬K¢ª0KV&áÒ{ð½â¨tÉÂ*Á
6ùµÂE.ô 9,xb©1òõ °qÙ¨ÆÔË|â-=[
ôMP}øQú]A(RÙzY)&Eq//×Â×Qóc J’ù`vrÕ¤y”0o¤.åqÜv÷NQwJ
¾¥ÏCàÇÍeòÁ8OÐ=øq=~TËÊ/ËkXR®@se%ÐlJ=×)á%S
ñóqÅù¶GüÀu|ÇÓ{ß oU~PcÚTj±hPAz àÞ
×~êM f+ÉÌ|1¿Uds`PNäKò?löALTµåòx_Oò~Áÿ@`8NÕj©>ú
¹Ëù9Pï÷Þþ.:-b}¹¹®dâ7en´tJ~àÒçÓ[ïm0µñl2Àæk£ü&[6»&ÔB)°C?J®¬éLà+ÁþêG
1Ã5þZü(1Ú”í+w ®ÓÕeóVasÈ¢§~,)N|³hIê&S9õ£!~Ý~¦·)éþ° Jòøm©õ(.3ó´>*»{¦¨Z§Jãã
9ìóä9b§
ûo~IÑ4f¾ÙÒY¸ãánN¿esÍP8Uúm¤ÿÚB×£á>ßjy±I4Gø§bÙ¶_UÆÁÿñ5Tå°eN
÷Zô4UȨ3¦%
h-v_XXü§ºaÏÊRµËyú-vì?Ø2¤¿þä%Û¹óºlòiÿj0ÝÏ1Kò”©KptúSçIâ~dmVî Y]XK «ÅÁA½õ®¢Û¾ÎE/¯ªªÉàÎ0áBôè¶,ú³¦øxáɪåGçº]ºö9íeáXÙ|¹xÅp&îÒw0
H [(`PJëË~¾$»§Û¯ôü`htù/bX²Çü¦#líï¡à3ÍÙÒnðZÛDeLÏlåÖ ô,ùö{f¾!ÐíáBùZ>Ó?-)ì]!>HjÙì3§°è|nú
´Dm ¾knåóÏzÉkhe*¶m?hnÓgq# Z0f)3 D &”µ«0T×¢¼[ÆnTC°T®(êÊ8£¼^âWŸîæÈP·_&kÓ¼G¢®ºÅ-ë¼kFRjêNg$ÞlB(Ìò£.,’ê|wvºeiLÖ7ͱgãLȳi/Îi*.ti;SC¾5NâÚÔàï=¸eKªçeq«ñæcE}^oëÒxÞþ( ÎÜëbÐZ§{J0]¿ê[ãÆÝ1[VÃS Î?LXiW«2TÐ $lc±¯ÑÒoAñ]d[è
Cìíàæκæªëþ;LcgÆ#ØáC¡Ø¶`*)ø$µ®T+ÌtßL]3FËæ|ý&bXUXKx£ô_¥eïI¶IN¤U°ÂO£P˨¬¶’êJO$QÜ11Ùà~Ð4} Ù8L3TA³2EÚ!* s%ôK¼ÂmnÒ(mÅaòfö²Åiâö>7Ìué;}¬wïWöo=^üWð©ÿóbTBlnÜõ¬XÇH!?0 ¬?£G%¨)MHâÑ÷¯=ôÌO»Å#k5rmä¯q!R$ròDæåËÁ4©ÞEUÆtüÝS&A©*%ø&£·Ý°%&¹³À½AR
}(ijÌÍ3 êö Ã
/´¨uWȤÉ3vë£Ì¡®WÍñ¤Brõ 0xc]Âw3b%/©Ëw+Å8ÎäÛGg7Ç Îgµ|¹ÿ=¦¥)YÙå¡ÂÇ@æFaß[=Ú6°õZ>Þê(ÛÑ÷ºÀqÔj({t§»S’jH5L”Õj,ñËØ
¬ áaf·æJ¾=$ÁH üëDÇlú.Ä` »»³²ø謨k|æ7ëGvC¦ê”!È uFJ”ûûïÝtù¬h¾ ûúGX&㔸Ô×îeö·Lféð äu@¤Kæ`j붯å*ò¼wGIé
ÊYÛój²z6[UÍñ¿/hç»f«G$K3jª9sÃë£^p*ùزòqÕRsÄþ^ºÕw8)¨ë=@35Ø·r«Ä#n²6©¬H3_ÎxÐ¥ê|ñ|7!è;¦7>¢Æf¾&· (ø©(¬¯N^±n)nVr£SE§·¬ýÏ¢¿©8òÅ^¥”¤ü
N©iWNWÊbGÙÄÓÐòþ=PUË¿]6̤ÞCÁý«=ýÐù»üµ¶ï:{³TT
â7ÿ(«FÆy+íüÖ϶]cjâ7¿;~’Û9ÑC+VÞWò;ÅXÜÜ5@Í
Rúa©iã#1MIEÀOTè@ª?¨v!EþµîO+”¾’˶Ùà°M/8íå9I.-ö6G)¦òoäÃeAö${Sçû
øHj»!ü÷’/&Hãdx¢t±(;ôv!¬=}RaÖúéÁ¥Xî&ÀöpC{%YªW/
!¹Y¥Lå
°U
V8ZJ~AP¬%®Â´{NmoºÞmL¨4xþXèæ|P%J«¾#Í]OÞ¢RÙ¬)æX=¶v;B3»Úí~µE4¨ §òs~¯bß±w¥ý¾p+Ö½6»²Z᡹êFæÊhMÓYeÖÆÌÛÆü=EkóþhÍÝ 9
´¶A=sJÃÁ/xĺñ¤a ܯܒfËea”{ì>Úx;WØ`yäö&º+#´ø#¡WKâæ¶2Vâ*µÇЪý?4dà(Q@22ñnBÚ½;sw²0¶ëwõú’1îO¶pTÑ´-)å{ð i%ÙZøäÀX_óZ¯r”>¡$¡¹( ëM²XÚ&á¬[«ÐX«?óαiá;A*ðÁ Öñ æ¥!pãþtÝÔo=RIÁEØȤe¯(&¹}&íM Ôv«í©øÒòzÌDãÔ´:iJã
BJ¶#1Äý!¬&NV(Ò”µha`yõ”÷ðEáß8pɳ^qÜ«ÊÙiÊα¡ÐîÒh>ìó¬j
³uË«SfùÐNWÞ¢ÌxF’ëwaæ§Pñ§OéS¶ìÁÉék;^Ï~¢
È&ÕDZÍ· 9
£.¢øë$s.¡Ïß~¨ièE;`Í^èÆb¿×ÄNo!ëoô5{ÞÞëýÙýiéY¾8¬?¼ßÿnGýÀÕ«¬Á.0M÷)7«Å
0¶#1¶ÚøLDàîÇhád§îµèJÛ|±-)¨$£`^¯Åýó£W-,¡`g)Q·Ò[åµ·ÒhºQQÃÇm%õn¥ÆVnXpDiúaòK N-éJV£C /”zy,9eæHmÌ+ý,ë(«G+Æ÷fÎú½
GÝa_lxÔÞaýÜÙßÕX©
bÄÁêõ½ßk
®=z:?oÚS¦”B]w±!¯1[{Þ¨¢·+wÑÈ3áJK ùèÅ|éÌÆQzÝCì#ÑܯâúaÃÒôÍt$ BxɦÏÈ$z
ål
3¢6ífõ;’u§¨ôvéÔüIXzÒr8«¨£Oãº~ÒôÜ÷Ü¿þ·7>´ÒSÃáEs]¢ ÍıÒUMI)|â@ؤ´ê
tðùÈxïÑÉXjä0;çª û|XÕ$Æf¶`¥^Ü’h´ÄÃÆÎH}$ÃâÉxV7qgþ EÒe4óM«Aª`³´ ±ÅíJ.T;^DArZ¬ÁF«_W¬5Í’/-9×Wµyõ1Î9ÑYíx%ÑwÆI?-Uoït 3à,À=r¢¼»ð~R{sc”+äIUF§,MÄz°Tßm¦s÷²Íiè¶(RÉOÑåJuÖbØòh»dç!X
àRN¹¦Ô°ðúU(cê1»»’ÓA
0KvaaSÊjb;¥²BÁÙk¹,Êù=Í«b·0(§Ð(Zm>ËX#Dì$çHè*¹Á}åIØ5)Þ6äRÇFõµÚ3og”_p÷ð$R|RD¯¥øÖV¹öri
ëV§´®½¸NNZ.%ЮÀ
Òü«¼ÅtäQ²ãΪìYFÿßH+q×¥¸aÛ8@䶾޾m[Î!AƣݣZÎzb¥Uî$.UO5ÏÏÒÞ*`Xø!î¡N¯[X)°Ìtº¶
1l3Ñè¦MoÂè½ÚQ=JÒGß®ÄÕõ
µTìæ*úu+=#xÃ
z,¦¤]’ênÔùhÔ7¸DbøÅåQØð¤;vÓÒXç®ôþl8KGF*
ÈP¹ÖÙ~½Õ«¯Øö)|”m#³ægT>qOj#¾s9Tú Þ©¥hÐ_¯x>¾®Ü£üûP÷fö˧ à,.Ê
^@÷ÞEU ÝÂáÒéwéò2fÕë¹çQLePTƤlÔ@¨`w²Ä|¿ÁsR«3pØ n=©[¨å-
ò]`àÔ.O¤A íÒF«o^ò¥Øq”¯È»Ï1ÛWî w|c}Ãõ/^uHì»
Rµ{Í ø²¬´®Sh=ÎúwÿÔ
96l¿Ïc $Äòyô@¦PÄUx÷°ølï·úÔ`yëÂâÚÿ´îpÍZ¸*EÖ>Qi©õ¿±èï¤rWÔ}ºÀ¶¨¨ñõñûwÃ2·Á( /ú[Á ¶ÌÇÕäF2Gó+½$·zL JyKd¤Gò@7÷Ëeâ$À%
S¼îQ}£¤8¨7ü=ÍßP6óÙiÒÒTpÎS7©ç³¿Ô®üäº(y ¥nÄÍO&(65_¨+;ÕÙ×ézµ”ã’õµOÏø$¡bl{M#Ñ¢Yç1+;̶|ke9’Ø6§?ñqj®ª&yþj«³áÑ
ÙX¤¨¿¸ÒzÕ¶´õyy3§Õ*iw`4!Ǻ=jntlyG9ÔH·dÊy×VöÒ9~£ë´ÆÐÍN¹¶¬ôÇ°ËC¯2ÛâäÉ_h_E¡Ë7ÔÄ,ø~ÞúÁ@yرýÔwn¸¬ª|ÄÊÌêÇ7qoåyDP9dDÍnõ!ÏÌLB± ÒF÷’y#Åð
GPKh
endstream
endobj
37 0 obj
>/ExtGState>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 595.32 841.92] /Contents 38 0 R/Group>/Tabs/S/StructParents 3>>
endobj
38 0 obj
>
stream
xÍ]K$»rÞ̨åÃäÊT&4
UÕÝ.ØÜ^/í»²Áöÿ§^¡P(³º:5¡_Y©W¼ãÐå÷¾¼¼üþ×û?¾]Ôëëåöv¿üÏ÷ojPþß²8}QiÑ«Õþ÷?¾û׸ü÷÷o·?¾ûýc¾h5LóåÿüþÍ?.úâÔ°Z{qnæåòÇmÏýåoZ]þþÛ»/?êôã_¾û·eÆ×fû:߶ÿÓëè¿5Û$ÆW·};ÝÃ_ýÿËuûÕÇöUoÿß^ux:~ÈÍÛ·÷íÏWÿõÕ¾’ýõìZÓ0Ë«ÖåÅé¯ZùïÕöý{Á½.q*Æá5þNÇ’ÃÓöó&~éÄñ··8äCý3¯:²Ò5/qaÛ:g´ímáG_êòkãµÃk¾¦·lÀV¤Ï¼ÇAýBã*È^_Ó^o_Ý7)3CK¾Ç¯H[v7áþ÷ËÿôýÛûFQÿòýÛ8Ãdºjó{
ËUi;>D×t¸sõi +
4ç`gÓa8t
oák¡
Источник

Остеосинтез – один из методов лечения перелома челюсти.
Операция может быть проведена различными способами в зависимости от вида и степени тяжести травмы.
Каждый из методов имеет свою технику проведения с использованием различных видов материала.
Общее представление
Остеосинтез челюсти – метод лечения переломов, сопровождающиеся смещением и без него. Проводится открытым или закрытым способом.
Первый выполняется при помощи разреза мягких тканей для обеспечения доступа к сломанной кости. Все манипуляции при этом проводятся на травмированной кости.
Открытый остеосинтез, который проводится на нижней челюсти, позволяет иммобилизовать отломанные кости между жировой и мышечной тканью.
При закрытом остеосинтезе надломанные кости и их осколки совмещают без рассечения мягких тканей. Но чаще всего хирурги используют не один метод, а сразу несколько. Это обусловлено тем, что каждый перелом индивидуален и требует особого подхода.
Показания

Крепление костных фрагментов при помощи специальных приспособлений используется в случаях тяжелых переломов, когда другие методы неэффективны.
Остеосинтез верхней и нижней челюсти назначается в следующих случаях:
- Наличие недостаточного количества устойчивых моляров на отломках.
- Значительный сдвиг осколков. При этом установить их на место и закрепить без хирургического вмешательства невозможно.
- Наличие перелома челюсти в области за зубами. Чаще всего при данной травме наблюдается смещение отдельных частей костной ткани.
- Травма патологического типа. Возникает на фоне развития воспалительных заболеваний, поражающих костную ткань.
- Мелко или крупнооскольчатые переломы нижней челюсти.
- Установление наличия неправильного расположения ветви и тела челюсти. Мыщелковый отросток при этом должен быть сохранен.
- Необходимость выполнения реконструктивных операций или остеопластики.
Остеосинтез проводится, когда другие методы терапии будут безрезультатны. Процедура по закреплению осколков кости позволят восстановить целостность челюсти и вернуть ее функциональность.
Открытый метод
Открытый метод остеосинтеза выполнятся в случае тяжелых переломов, когда требуется совмещение осколков костей.
При этом специалист выполняет разрезы на мягких тканях. Таким образом, врачу легче собрать все фрагменты и закрепить их в нужном положении.
Костный шов
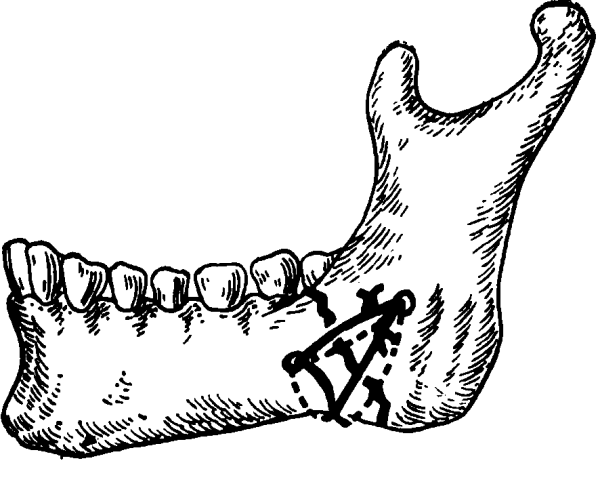
Показанием для выполнения костного шва является перелом скуловой кости, когда выявляется незначительное смещение. Операция не проводится, если наблюдается воспаление в области перелома. Также противопоказаниями к выполнению служит гнойное поражение костной ткани инфекцией.
Костный шов накладывают при помощи специальной металлической проволоки, которую изготавливают из титана или нержавеющей стали.
Также используют капроновую нить. Материалы в исключительных случаях вызывают аллергическую реакцию, что и позволяет широко применять их в стоматологии.
В первую очередь врач делает рассечение кожного покрова в месте травмы. Затем посредством проволоки или нити закрепляет фрагменты кости.
Преимуществом костного шва является не только охранение жевательной функции. Также пациенту можно практически без затруднений осуществлять гигиенические процедуры. Это предотвращает от скопления патологических микроорганизмов в полости рта и развития воспаления.
Использование надкостных мини-пластин
Мини-пластины из металла применяются практически во всех случаях травмы челюсти, характеризующиеся переломом. Противопоказаниями являются лишь оскольчатые виды травм.
Одним из главных преимуществ метода по установлению надкостных пластин является необходимость выполнения разрезов мягких тканей лишь с одной стороны.
Суть процедуры заключается в наложении и фиксировании надкостных пластин на соединенные края сломанной кости. Но на сегодняшний момент большая часть процедур осуществляется без рассечения мягких тканей с помощью подхода через ротовую полость.
Быстротвердеющие пластмассы
Метод применяется только в случае перелома тела нижней челюсти. В первую очередь врач выполняет разрезы мягких тканей. Затем на передней части поверхности сломанной кости высверливает желоб.
В костную выемку выполняется пакование пластмассы, излишки удаляются с помощью специальной фрезы. Рана зашивается.
Применение быстротвердеющей пластмассы позволяет надежно зафиксировать части сломанной челюсти.
Металлические скобы
Скобы изготавливаются из сплава никеля и титана, благодаря чему они имеют повышенные показатели прочности и позволяют надежно закрепить части между собой.
Но данный материал при низких температурах без затруднений поддается деформации. Но при возвращении комнатной температуры конструкция приобретает первоначальное положение. Именно это свойство и позволило использовать скобы при переломе угла нижней челюсти.
Во время процедуры металлическую скобу, при помощи химических соединений, охлаждают и фиксируют в предварительно сделанные отверстия в костной ткани. После повышения температуры происходит иммобилизация нижней челюсти.
Клей Остеопласт
Клей остеопласт – это эпоксидные смолы с различными наполнителями. В состав входят суперфосфат, сухая плазма крови, порошкообразные металлы другие компоненты.
Материал способен затвердеть за 10 минут при температуре 17—20 градусов.
Клей состоит из базиса и фиксажа. Перед применением они поддаются стерилизации на водяной бане и смешиваются в определенных пропорциях.
При замешивании начинается особая реакция, где температура полученной смеси повышается до 60 градусов. Материал приобретает текучую консистенцию и без затруднений наносится, а поверхность костной ткани.
Перед нанесением врач также выполнят рассечение мягких тканей. На расстоянии 1—1,5 см от края отломанной кости наносятся насечки или желоб. Затем поверхность высушивают при помощи теплого воздуха и обрабатывают специальным раствором.
Клей наносят на костную ткань небольшим слоем. Отломки скрепляют между собой и удерживают на протяжении 10—15 минут.
После затвердения клея, рана ушивается, но окончательное затвердение материала производится, спустя 30—40 минут после нанесения.
При выполнении процедуры важно нанести клей на сухую поверхность. На сегодняшний день, данный метод применяют в редких случаях.
Очаговый способ закрытого типа

Очаговый закрытый остеосинтез используется только в случаях, когда перелом челюсти не сопровождается смещением.
Во время процедуры разрез мягких тканей не выполняется. Операция проводится через полость рта.
Спицы Киршенера
В фрагменты кости специалист вводит специальные спицы из сплавов металлов с помощью хирургической дрели или бормашины. Они проникают в челюсть на 2—3 сантиметра.
Метод относится к малоинвазивным операциям. Недостатком применения спиц является дискомфорт для пациента, так как конструкция создает множество неудобств.
Окружающий шов
Метод окружающего шва применяется в случаях смещения щели перелома в предзаднем направлении. Он проходит через центр каждого осколка кости.
Продолжительность процедуры по восстановлению целостности челюсти при наличии множественных осколков занимает достаточно длительное время.
Но, благодаря надежному соединению, удается провести лечение даже сложных травм.
Ожидаемый результат
В первую очередь остеосинтез проводится для совмещения отломков кости различной величины. Затем они закрепляются при помощи пластин, клея, металлических спиц или скоб. Зубной ряд фиксируется специальными конструкциями.
Процедура позволяет создать все условия для заживления мягких тканей и срастания кости. Таким образом, остеосинтез челюсти помогает восстановить структуру и целостность кости, а также функции челюсти за несколько недель.
Необходимости в операции нет только в случаях, когда результатов можно достичь при помощи консервативных методов.
Игнорировать различные нарушения и изменения костной ткани категорически запрещено. Это приводит не только к развитию болезненных ощущений, но и к утрате жевательных функций.
В видео смотрите процесс проведения остеосинтеза угла нижней челюсти.
Реабилитационный период
Продолжительность реабилитационного периода зависит от времени проведения хирургического вмешательства относительно получения травмы и способа восстановления структуры челюсти. Также важной составляющей является общее состояние пациента.
Риск развития осложнений и сокращение периода восстановления достигается при помощи назначения антибиотиков и общеукрепляющих препаратов.
Для того чтобы сократить период реабилитации врач назначает методы физиотерапевтического воздействия. Они помогают снять отек и воспаление. На второй день после операции проводят УВЧ-терапию. Также назначается магнитотерапия через 4—5 дней после операции.
В период реабилитации пациентам также назначается курс лечебной физкультуры. Упражнения подбирает только специалист на основе состояния пациента и метода операции.
Физкультуры проводят через 4—5 недель после снятия скоб и других конструкций. Упражнения помогают восстановить жевательные функции, речь и мимику.
После остеосинтеза больным также показано соблюдение диеты. Она разрабатывается в зависимости от степени поражения и способа восстановления целостности челюсти. Всю пищу тщательно измельчают до состояния жидкого бульона.
Цена
Стоимость процедуры зависит от степени разрушения челюсти, наличия и количества осколков, а также метода восстановления целостности челюсти.
Клиники предлагают данную услугу, стоимость которой составляет от 30 000 до 80 000 рублей. На окончательную цену влияет множество факторов.
В первую очередь она зависит от профессионализма врача. Полную стоимость процедуры можно узнать только в той клинике, где будет проводиться операция.
Отзывы
Остеосинтез челюсти проводится при наличии одного или множественного перелома. Целью операции является восстановления не только целостности челюсти, но и восстановления ее функций.
Существует несколько методов проведения процедуры, о которых вы можете оставить свой отзыв в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
похожие статьи
Источник
