Поднадкостничный перелом лучевой кости без смещения
Вывих локтевого или лучезапястного сустава, а также перелом локтевой и лучевой костей, у детей являются самыми часто встречающимися повреждениями скелета. Такая статистка объективно обусловлена высокой двигательной активностью малышей и подростков в быту, занятиями в спортивных секциях.
Особое место среди травм руки занимает поднадкостничный перелом лучевой кости у детей, на долю которого приходится более 50% от всех случаев сломов предплечья в возрастной категории до 14 лет.

Поднадкостничные переломы без рентгена путают с ушибами или растяже6ниями суставов
Информация, фото и видео в этой статье помогут родителям, бабушкам и дедушкам составить представление о том, что представляют собой поднадкостничные изломы и каковы особенности их лечения.
Анатомические особенности детских костей
Известно, что у детей кости ломаются реже, а срастаются быстрее, чем у взрослых и, тем более, у пожилых людей. Почему?

Схематические структурные возрастные изменения, происходящие в трубчатых костях
Это объясняется следующими возрастными особенностями:
- Детская костная ткань упруга и пластична. В ней, по сравнению со зрелой здоровой костью взрослого человека, содержится больше воды и органических веществ, и меньше неорганических – кальция, магния, фосфора. Тем не менее количество последних вполне достаточно для того, чтобы успешно и быстро справиться со сращиванием костей без помощи из вне.
- Надкостница у малышей и подростков не только гибкая. Она ещё и толще, и прочнее, и при этом, для обеспечения нормального роста, лучше снабжается кровью.
- На концах трубчатых костей, до выхода из подросткового возраста и окончания процесса окостенения зоны роста, есть эластичная широкая «лента» ростковой хрящевой ткани, которая в значительной мере способствует амортизации повреждающей силы.
Статистика. Дети ломают руки чаще, чем ноги. Приблизительное соотношение повреждений – 7 к 3. А вот у взрослых статистическая картина противоположная.
Что такое перелом по типу «зелёной ветки»
Поднадкостничное повреждение косной ткани и надкостницы часто называют переломом «ивового прута» или «зелёной ветки». Такая аналогия более чем уместна. В силу обусловленных природой, выше описанных «предосторожностей» для обеспечения нормального роста костей, детские трубчатые кости выдерживают большие повреждающие нагрузки.
При сильном ударе или неудачном падении у пожилого человека кость надломится сложной линией с острыми концами и большим количеством мелких осколков, как старая сухая ветка у дерева.

При сильном ударе
У детей же ровно такая повреждающая сила вызовет надломы костного цилиндра внутри и лишь микроскопическое растрескивание надкостницы, которая будет «натянута» кровоизлиянием, образовавшимся в её кортикальном слое. Это не позволит кости сломаться полностью, а если вдруг и образуется трещина, то она будет поперечной, и в очень редких случаях иметь незначительное угловое смещение (на фото вверху). Действительно, такая картина очень схожа со сломанной зелёной веточкой ивы.
На заметку. Если поставлен диагноз Перегиб кости, который является одним из вариантов поднадкостничного перелома, родителям стоит приготовиться к лечению у ребёнка рахита или другой патологии, ведущей к размягчению костной ткани.
Диагностика
Для классических изломов тела лучевой кости у детей со смещением, при травмах локтевого сустава с полным переломом шейки или головки лучевой кости, а также при именных повреждения Коллеса или Смита, когда ломается шиловидный отросток луча, присущи характерные симптомы – боль, отёк, гематома, хруст при пальпации.
В случаях поднадкостничного перелома диагностика крайне затруднена:
- ребёнок не может или не хочет рассказать о факте и подробностях получения травмы;
- если и есть боль, то она незначительна, и зачастую оценивается родителями как последствие ушиба;
- типичная крепитация (хруст при прощупывании) отсутствует;
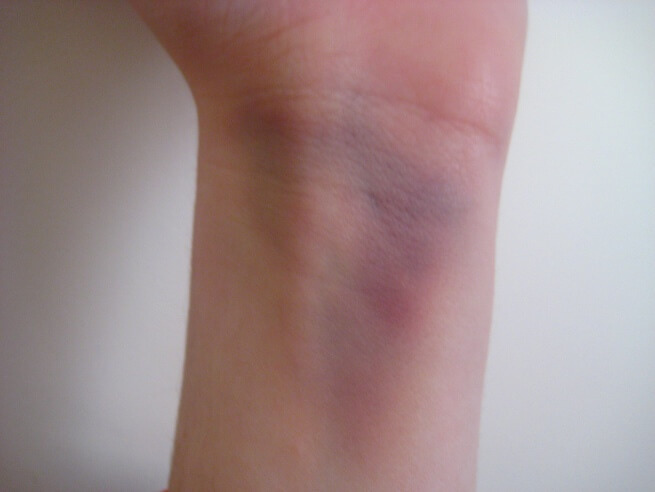
- синяка и отёчной припухлости или нет вообще, или они крайне незначительны.
Поэтому большая часть травматических периоститов, ещё одно название сломов по типу «зелёной ветки», остаются нераспознанными.
На заметку. Единственный метод, который позволяет распознать поднадкостничный перелом – рентген, но даже он не дает 100% гарантии. Врачу могут помешать неопытность, усталость или невнимательность. Но паниковать не стоит. В подавляющем большинстве случаев эти травмы быстро заживают сами и не оставляют последствий.

Пятно отслоения надкостницы без видимой линии слома (1), классический поднадкостничный перелом (2)
Тем не менее если ребёнок начал странно себя вести, например, прижимать руку к груди или животу, непроизвольно гладить её, или выполняя какое-то движение вдруг морщиться, всё-таки надо сводить его к врачу, и настоять на выполнении рентгена.
Ведь возможная цена игнорирования может быть достаточно велика:
- неправильно сросшийся полный слом тела луча может привести к искривлению предплечья;
- отрыв росткового хряща грозит преждевременным замыканием зоны роста, укорочением и угловой деформацией руки;
- повреждение концов лучевой кости в локте или запястье возможно закончится нарушением функции сустава.
Консервативное лечение
Детские кости срастаются в 3-4 раза быстрее сломанных взрослых. В зависимости от степени тяжести и локализации на это может уйти минимум 14, максимум 60 дней.
Этот срок консолидации костной ткани также находится в прямой зависимости от состояния здоровья ребёнка – наличия авитаминоза, рахита или других сопутствующих заболеваний. Ну а на восстановление тканей после поднадкостничного перелома лучевой кости у детей до 7 лет обычно уходит еще меньше времени – 7-10 дней.
Особенности иммобилизации
Главным методом лечения у детей переломов лучевой кости остаётся консервативный. При этом при первичной репозиции не требуется особо точного сопоставления отломков, так сам процесс роста детских костей самостоятельно нивелирует смещение костных фрагментов. Однако подвывихи, вывихи и ротационные смещения всё-таки нуждаются в коррекции перед выполнением фиксации повязкой.
Точную репозицию и проверку её контрольной рентгенограммой рекомендуют выполнять если при травме получены следующие смещения костных фрагментов:
- по длине – более 2 см;
- по ширине – более поперечного сечения кости;
- по углу – более 10°.

Для фиксации переломов у детей рекомендуют применять не гипс, а современные полимерные материалы
При надкостничных повреждениях повязки по типу гипсовых нецелесообразны. Ручку фиксируют задней шиной от локтя до лучезапястного сустава включительно, с обхватом конечности не более чем на 2/3, в среднефизиологическом положении. В некоторых случаях можно обойтись даже повязкой Дезо. Такая методика позволяет избежать нарушения кровообращения.
Лечебные физкультура, массаж и физиопроцедуры
Упражнения ЛФК выполняются только по составленному врачом плану-конспекту. Гимнастика не должна вызывать у ребёнка болевых ощущений, быть умеренной и щадящей.
При лечении повреждения со смещением, если не соблюдать временные рекомендации врача по ношению фиксирующей повязки и давать ребёнку нагружать руку раньше срока, возможно вторичное смещение отломков или получение повторного перелома.

Лучший способ реабилитации после любого перелома – занятия в плавательном бассейне
При поднадкостничных травмах луча можно вообще не заниматься лечебной физкультурой. Двигательной дневной активности ребёнка будет вполне достаточно, разве что пару раз в день постоять с ним 1-2 минуты, подняв руки вверх, шевеля пальцами и сжимая-разжимая кулачки.
Важно! Лечебный массаж и физиопроцедуры в зоне переломов предплечья, локтя и лучезапястного сустава, для лечения у детей не показаны, а запрещены! Они вызывают разрастание патологической костной мозоли, фибродистрофию и «окостенение» связок.
Хирургия переломов лучевой кости у детей

Внутрикостный остеосинтез гибкими спицами костей предплечья у ребёнка 6,5 лет
Показания к выполнению хирургического вмешательства при детских переломах луча:
- Около- и внутрисуставные сломы с ротацией и значительным фрагментарным смещением.
- Открытые переломы лучевой кости фиксируются внешними дистракционными аппаратами.
- Полные переломы тела луча, если 2-3 кратная репозиция оказалась неэффективной, фиксируются спицами.
- Сопутствующие перелому лучевой кости повреждения магистральных кровеносных сосудов, нервов и мягких тканей.
- Случаи патологических переломов, вызванных опухолевым процессом, крайне замедленной консолидации костной ткани, несращение или образование ложного сустава хоть и случаются у детей очень редко, но также, как и у взрослых, требуют хирургического исправления.
К сведению. Надеемся, что через несколько лет начавшаяся недавно практика использования биодеградирующих материалов для детского остеосинтеза станет более доступной широким слоям населения. Их преимущества неоспоримы. По инструкции они бесследно рассасываются в течение 1-2 лет и освобождают ребёнка от перенесения операции по их извлечению.
И в заключение статьи посмотрите короткое тематическое видео, которое будет информационно полезно не только для родителей детей, получивших слом луча, но и для взрослых людей с подобного рода повреждениями.
Источник
Одним из разновидностей переломов является поднадкостничный перелом, больше распространенный среди детского травматизма. Данная разновидность травм это перелом по типу зеленой веточки, при котором кость ломается, а надкостница, окружающая ее, не повреждается.
Кости у детей более эластичные и тонкие по сравнению со взрослым человеком, так как в них находится больше минералов и коллагена. У ребенка ткани надкостницы лучше снабжаются кровью, эластичный хрящ между эпифизом и метафизом уменьшает силовое воздействие на кость. Надкостница хорошо амортизирует и смягчает удары, поэтому при получении травмы кость часто остается целой, но в костной ткани под ней возникают надломы.

Особенности поднасткостничного перелома
Перелом по принципу зелёной ветки в детском возрасте может возникнуть, если на продольную ось кости приходится сильное давление. При таком механическом воздействии кость взрослого человека, в основном, ломается полностью.
Переломам «зеленой ветки» в большей степени подвержены кости голени (малоберцовая и большеберцовая), а также предплечье. Перелом лучевой кости занимает едва ли не лидирующую позицию среди всех детских переломов. Внешне это похоже на то, как зеленая веточка сгибается и трескается внутри под кожицей. При таком повреждении не происходит смещение отломков, что облегчает течение травмы и лечение.
При всей кажущейся простоте данной травмы, она может быть очень опасна. К тому же, чем младше ребенок, тем больше последствий может возникнуть после повреждения кости. По ходу роста малыша его кость может деформироваться и укорачиваться, поскольку линия разлома проходит сквозь центр роста костной ткани и может нарушать его.
Причины
Неполный перелом чаще всего возникает у ребенка во время активных игр, однако кости малыша настолько хрупкие, что ребенок может сломать руку, даже просто неудачно упав во сне с кровати. Основными факторами, приводящими к переломам такого типа, являются катание на роликах, коньках, велосипеде, скейтборде, спортивные занятия и танцы.

Помимо падений причиной травмы могут стать различные удары во время драк, а также случайные удары конечностью обо что-то твердое. В автомобильных авариях данный вид травмы возникает редко, при попадании человека, а тем более ребенка, в автокатастрофу, происходят более серьезные повреждения, к примеру, полный перелом кости со смещением отломков.
Клиническая картина
Когда у малыша происходит полный перелом, то симптоматика не отличатся от травмы у взрослого человека. К симптомам полного перелома кости относятся следующие:
- нарушение двигательной активности;
- патологическая подвижность в месте травмы;
- отёчность окружающих тканей;
- деформация сломанной конечности;
- общая гиперемия;
- образование гематомы;
- крепитация отломков.
Однако при возникновении поднадкостничного перелома подобная симптоматика отсутствует, поэтому родители часто принимают данную травму за сильный ушиб. Как правило, ребенок после получения травмы испытывает незначительный болевой синдром, опорная функция нижней конечности сохранена, но становиться на ногу больно, отечность может быть минимальная или отсутствовать вовсе. Образование гематомы говорит о повреждении сосудов в момент получения повреждения, однако такой же кровоподтек может появиться и при обычном ушибе.
После того как ребенок где-то ударится или упал, необходимо обязательно отвезти его в травматологический пункт и обследовать, иначе без лечения могут возникнуть осложнения и необратимые последствия.
Оказание первой помощи
Если ребенок упал и повредил себе руку, либо ногу, следует вызвать «скорую помощь», а пока она будет ехать, облегчить состояние малыша и предотвратить возникновение осложнений. Чтобы уменьшить болезненные ощущения, ребенку стоит дать детский парацетамол или ибупрофен, после чего зафиксировать травмированный участок тела с помощью шины и приложить к области повреждения холодный компресс. Даже если родители думают, что это всего лишь ушиб, ребенка необходимо обязательно показать доктору.

Постановка диагноза
У детей хорошо развита подкожно-жировая клетчатка, поэтому иногда врачу не удается распознать у них даже полный перелом с помощью одной только пальпации поврежденного места. Для того чтобы поставить точный диагноз, врач спрашивает у ребенка (если он может объяснить), либо у его матери, что произошло. Далее следует наружный осмотр места травмы. Без рентгенологического исследования невозможно диагностировать неполный перелом. В ряде случаев даже приходится делать снимок здоровой конечности и сравнивать его со снимком той, на которой возникла травма.
Лечебные мероприятия
Лечение поднадкостничных переломов, как и других типов данного повреждения, может проводиться консервативным, либо хирургическим путём. При консервативном лечении ребенку делают местную или общую анестезию и проводят одномоментную закрытую репозицию отломков, во время которой устраняется прогиб поврежденной кости. После того как сломанная кость станет в анатомическое положение, доктор накладывает на место травмы гипсовую повязку.
Лечение хирургическим методом может проводиться одним из следующих способов:
- Закрытая репозиция с закрытой фиксацией отломков — проводится, если линия разлома располагается внутри суставной капсулы, если сломана бедренная шейка, один из концов плечевой кости, либо возникла травма пальцев;
- Открытая репозиция с закрытой фиксацией — если имеет место смещение эпифиза, нестабильный перелом, внутрисуставное повреждение или открытый тип травмы;
- Внешняя фиксация — проводится при осложнённых повреждениях, которым сопутствуют ожоги, разрывы сосудов и нервов, а также при нестабильных переломах.
После проведения операции ребенку накладывают гипс, назначают противовоспалительные и обезболивающие препараты. Если перелом на ноге, то ходить малышу можно на второй день после начала лечения, но делать это при помощи костылей. Не все дети, особенно маленькие, могут сразу освоить костыли и им приходится долго лежать, поэтому врач может назначить отхаркивающие препараты, чтобы предотвратить развитие такого осложнения, как воспаление легких.
Как долго заживает перелом
При поднадкостничном переломе скорость срастания отломков зависит, от возраста ребенка, а также от локализации линии разлома. У маленьких детей кость срастается быстрее, чем у детей старшего возраста. В случаях, когда разлом кости произошел рядом с зоной роста около сустава, то консолидация происходит за более короткий период. Если повреждение произошло внутри суставной капсулы, а также если есть смещение отломков, то для заживления такой травмы понадобится больше времени.

Гипсовая повязка при поднадкостничном переломе накладывается приблизительно на один месяц. Период реабилитации, включающий массаж, лечебную физкультуру и физиотерапевтические процедуры, заканчивается в зависимости от локализации травмы:
- При переломе руки через полтора месяца;
- При переломе ноги через два с половиной месяца;
- При переломе костей таза через три месяца.
Данные сроки являются условными и могут отклоняться как в одну, так и в другую сторону, в зависимости от возраста ребенка и его общего состояния.
Последствия
Когда происходит консолидация перелома, то зона роста кости начинает интенсивнее снабжаться кровью, по этой причине, если сломалась длинная кость, например, бедренная, то она может начать быстрее расти. Из-за этого у детей, не достигших десятилетнего возраста, заживление кости бедра иногда становится причиной удлинения ноги до трех сантиметров. Для предотвращения такого последствия маленьким детям отломки соединяются особым образом. У детей старше десяти лет уже не происходит интенсивный рост костей, поэтому отломки их костей просто сопоставляют в анатомическом положении.
Если во время травмы повредится эпифизарная зона, то это может стать причиной укорочения кости или угловой деформации. Иногда это приводит к полному прекращению роста травмированной конечности. Чтобы не столкнуться с такими неприятностями, следует беречь малыша от травм, рассказывать ему о правилах безопасности во время активных игр и спортивных занятий.
Источник
Если пациент после неудачного падения травмировал руку около запястья, но боль терпимая и пальцами с трудом, но двигать можно, то человек часто решает подождать и не спешит в больницу. Однако это может быть перелом лучевой кости — и если его не лечить, то он может обернуться серьезными последствиями, вплоть до потери трудоспособности.
Легкомысленное отношение к этому виду травм довольно распространено, их считают нетяжелыми. Пациенты думают, что гипс — это все, что нужно для лечения, и пренебрегают рекомендациями врача относительно разработки руки упражнениями, тратят время больничного листа на отдых и ничегонеделание. Они не подозревают о последствиях такой, вроде бы легкой травмы.Лучше заранее узнать о том, как проявляется этот перелом, какие методы лечения применяются в современной практике, и как необходимо разрабатывать руку после освобождения ее от гипса.
Травма распространенная, ее доля достигает 16% всех случаев бытового травматизма. Чаще страдают лица с развившимся остеопорозом, в первую очередь женщины в возрасте менопаузы. Именно эта категория населения должна избегать ситуаций с повышенным риском падения.
Немного об анатомии
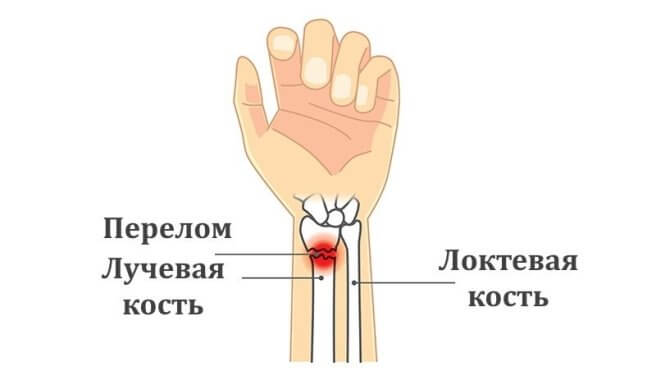
Лучевая кость входит в состав предплечья, продолжается от локтя до запястья. Верхняя (проксимальная) часть этой кости сочленяется с локтем и является более массивной, чем нижняя (дистальная) часть. Именно поэтому нижняя треть лучевой кости около запястья более хрупкая.
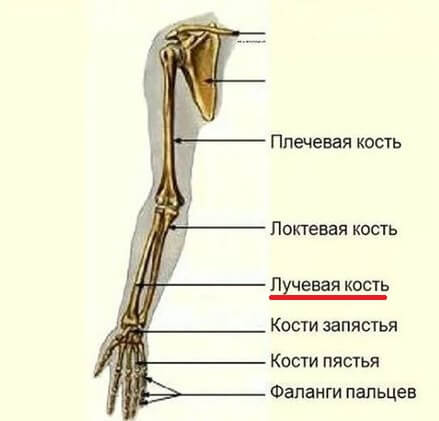
Вместе с лучевой предплечье образует еще одна кость — локтевая. Она более массивная и потому реже подвергается переломам.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Диагностика
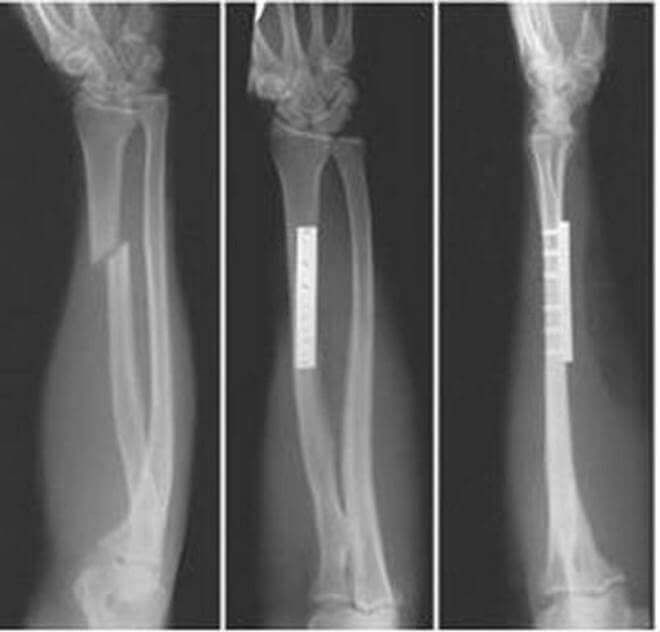
Традиционным способом выявления перелома лучевой кости служит рентген. Не потерял он значения и теперь — признан «золотым стандартом» в диагностической практике подобных травм.
Рентгенографию верхней конечности проводят в двух проекциях. На снимке врач увидит не только наличие перелома, но и сможет установить его характер, количество и состояние отломков. Все эти сведения определяют, какое лечение понадобится больному.
С подозрением на перелом лучше обращаться в травмопункт или крупную больницу. Они в обязательном порядке имеют рентгеновскую установку. Этого не скажешь обо всех частных медицинских центрах: разрешение поставить рентгеновский аппарат выдается далеко не каждой клинике.
В некоторых сложных случаях или для выявления осложнений прибегают к компьютерной томографии или МРТ. Снимки, полученные этими методами, более подробные, поскольку содержат изображения не только костных структур, но и мягких — связок, мышц, сосудов.
Симптомы
Признаки или, как говорят медики, симптомы перелома лучевой кости делятся на две группы.
Относительные признаки — боль, отек, невозможность движения, деформация руки — указывают, скорее, на вероятность перелома, но не являются стопроцентными.

Когда человек ломает лучевую кость, то испытывает сильную боль. Она становится интенсивнее при попытках движения рукой. В случае травмы открытого типа боль особенно остра. Однако люди по-разному переносят боль — у одного малейшее движение вызывает сильный болевой приступ, другой испытывает умеренную болезненность. Ограничение объема движений пальцами и сгибаний, вращений в запястье — тоже признак его травмирования.
Если перелом нижнего конца лучевой кости закрытый, без смещения или вовсе простая трещина, то боль может быть минимальной. Тогда травмированный часто игнорирует необходимость обращаться за медицинской помощью — а это чревато вторичными осложнениями.
Отек в области запястья — еще один относительный признак, результат воспалительной реакции и расширения сосудов в месте травмы. Сюда же относится и гематома — излитие крови из нарушенных сосудов под кожу.
Деформация руки в месте травмы происходит из-за отека и смещения отломков.
Относительные признаки могут наблюдаться не только при переломах, но и при ушибах, растяжении связок в этой области, вывихах.
Абсолютные признаки переломов, или фрактур, — ненормальная подвижность в месте травмы, хруст костных отломков. Такие признаки достоверно указывают на наличие перелома.
Патологическая (ненормальная) подвижность руки в этом месте — это, например, когда рука стала разгибаться в запястье сильнее положенного. Проверять наличие такого признака должен только врач. Неумелая проверка кости на патологическую подвижность способна дополнительно травмировать руку.
Крепитация — попросту хруст отломков. Если человек в момент травмы слышит такой звук, значит, случился перелом. После наступления травмы убеждаться в наличии крепитации имеет право только врач. Это может доставить дополнительные повреждения осколками кости.
Если при травме произошло смещение костных фракций по длине, то можно увидеть, что рука стала короче.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
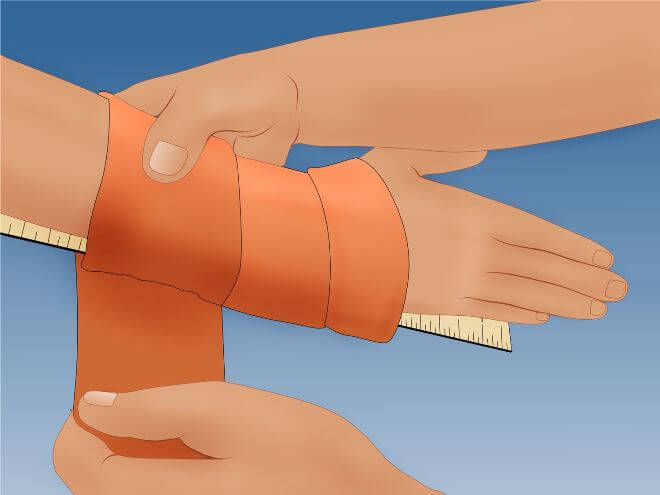
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
При травме рука отекает, поэтому важно позаботиться, чтоб ничто не пережимало нервные пучки и сосуды конечности. Для этого с поврежденной руки снимают все браслеты и часовые ремешки (даже если они не тугие, при появлении отека станут таковыми). Пальцы освобождают от колец.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.
Лечение переломов лучевой кости
Такие повреждения подлежат как консервативному лечению (гипс), так и оперативному. Конкретные лечебные мероприятия продиктованы исключительно характером перелома.
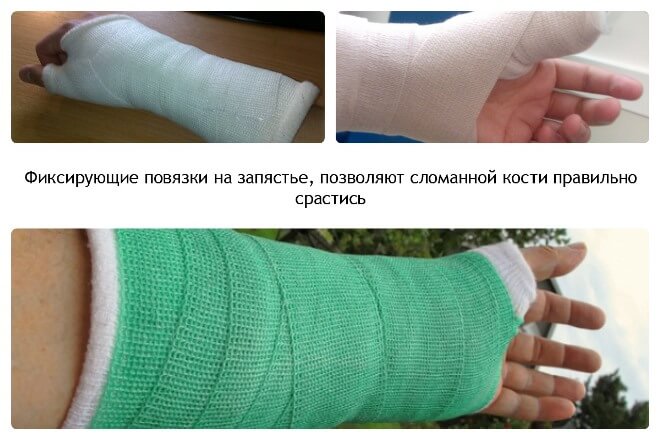
Закрытую травму, не вызвавшую смещения фрагментов, обычно лечат амбулаторно. В травмопункте накладывают гипс или более современный вариант — полимерную повязку, если к этому нет противопоказаний. Наложенная повязка обеспечивает неподвижность руки от нижней трети плеча, на протяжении всего предплечья и до основания пальцев. Из гипса формируют либо спиральную глухую повязку, либо лонгету («незамкнутая» повязка, после спадения отека примерно через 5 дней ее дополнительно стягивают).
Полимерная повязка, во-первых, более легкая, а, во-вторых, с ней не запрещается мыться.
После гипсования пациента отпускают на домашнее лечение. Он должен:
- следить, не нарастает ли отек под гипсом (он может сдавливать руку больше, чем надо, — тогда необходимо исправление повязки);
- на 5–7-е сутки повторно прийти на рентген (примерно в эти сроки спадает первичная отечность и отломки способны снова прийти в движение).
Не поможет консервативное
