Пхо открытых переломов
Тактика при открытых переломах конечности. Принципы лечения
При открытых переломах показано срочное оперативное вмешательство с целью снижения риска нагноения, удаления поврежденных тканей и остановки кровотечения. В отделении неотложной помощи рану защищают стерильным материалом, накладывают тяжесть для уменьшения кровоточивости и иммобилизируют конечность с помощью шины. Проводится профилактика столбняка и воспаления.
Профилактическое назначение антибиотиков показано в первые 24-48 часов после зашивания раны. Используются препараты широкого спектра действия, обычно цефало-спорины первого поколения. При выраженных повреждениях и загрязнении раны добавляются антибактериальные препараты другого спектра действия, например, аминогликозиды.
При III степени тяжести открытых переломов назначаются цефалоспорины третьего поколения, а при повреждениях, угрожаемых по клостридиальной колонизации, так называемых «травмах скотного двора», применяют большие дозы пенициллина.
Как только состояние пациента стабилизируется, выполняется рентгенография поврежденной конечности. Оперативное лечение перелома должно быть гармонично включено в общую схему лечения с учетом всех сопутствующих обстоятельств. Помощь должна оказываться в операционной под общим наркозом или местной анестезией.
Механическое очищение раны предпочтительно выполнить в первые шесть часов после травмы, если реанимация пострадавшего и вмешательства в отношении угрожающих жизни конечности повреждений не занимают большего времени. Длительная задержка первичной хирургической обработки может увеличить риск нагноения. После тщательного удаления всех инородных тел и нежизнеспособных тканей (мышц, фасции, подкожно-жировой клетчатки и костных фрагментов), и обильного промывания раны растворами антисептиков, переходят к следующему этапу оказания помощи — выбору соответствующего способа фиксации перелома.
При внутрисуставных переломах обычно проводят накостный остеосинтез, а при переломах в области диафиза используют интрамедуллярные стержни или наружные фиксаторы. Для плотного прилегания стержней производится рассверливание костномозгового канала большеберцовой и бедренной кости, даже при открытых переломах. При многооскольчатых переломах, когда увеличивается риск выхода мозговой ткани с последующим развитием синдрома системного ответа на воспаление, используются стержни небольшого диаметра без рассверливания, временное применение наружных фиксаторов или развертки с ирригационно-аспирационной системой (RIA), что способствует профилактике жировой эмболии.
После фиксации перелома рану мягких тканей не зашивают, а оставляют под стерильным сохраняющим влагу материалом, так как она требует повторной обработки. Последние рандомизированные исследования показали, что зашивание раны после первичной хирургической обработки может сыграть положительную роль только при условии полноценно выполненного хирургического вмешательства.
Значительно снизить риск воспаления помогает нанесение на обширные и загрязненные раны антибактериального покрытия на основе метилметакрилата. Выраженность повреждений мягких тканей диктует необходимость повторной ревизии в условиях операционной, что должно быть сделано в течение первых 24-48 часов с целью оценки адекватности первичного хирургического вмешательства и дополнительного удаления пораженных тканей, потенциально опасных по бактериальному загрязнению.
Отложенное на 3-4 дня первичное ушивание раны способствует профилактике инфекционных осложнений. Когда состояние раны не вызывает сомнений в том, что ее можно ушить наглухо путем наложения швов или пересадки расщепленных кожных лоскутов, часто возникает необходимость закрытия дефекта мышечными лоскутами, что достигается за счет их локального перемещения или свободной пересадки из отдаленных участков с созданием капиллярных микроанастомозов. При тяжелых открытых переломах для соединения костных фрагментов нередко требуется трансплантация кости.
Остеопластика может быть выполнена только после надежного заживления раны, так как пересадка костной ткани во время первичной хирургической обработки или при отсроченном первичном закрытии дефекта увеличивает риск инфицирования.
– Также рекомендуем “Значение ранней диагностики переломов конечности. Комбинированные переломы”
Оглавление темы “Травмы нижней конечности”:
- Показания к ампутации конечности при травме. Невозможность сохранения конечности
- Реплантация конечности после травмы. Показания, особенности
- Тактика при открытых переломах конечности. Принципы лечения
- Значение ранней диагностики переломов конечности. Комбинированные переломы
- Патофизиология переломов конечности. Биомеханика
- Диагностика перелома нижней конечности. Сбор анамнеза, обследование
- Тактика при переломах таза и вертлужной впадины. Диагностика
- Тактика при повреждениях тазового кольца. Диагностика, лечение
- Тактика при переломах вертлужной впадины. Диагностика, лечение
- Тактика при вывихе бедра. Диагностика, лечение
Источник
На догоспитальном
этапе (первая
медицинская и первая врачебная помощь)
осуществляются противошоковые
мероприятия, остановка кровотечения,
«консервация» раны с помощью асептической
повязки, иммобилизация поврежденной
конечности, при необходимости – первичная
реанимация: закрытый массаж сердца,
искусственное дыхание, инфузионная
терапия.
На госпитальном
этапе
определяются тяжесть повреждения,
степень стабильности функции внешнего
дыхания и показателей гемодинамики, а
также проводится первичная диагностика
ОП. Кроме этого проводят новокаиновые
блокады, профилактику столбняка, начинают
антибиотикотерапию.
Наличие у
пострадавшего открытого перелома
является показанием к оперативному
лечению – первичной хирургической
обработке (ПХО) раны.
Первичная
хирургическая обработка раны – это
оперативное вмешательство, направленное
на создание оптимальных условий для
заживления раны, профилактики инфекционных
осложнении (программа минимум),
восстановление анатомических
взаимоотношений в ране с целью быстрейшего
восстановления функции (программа
максимум).
Основными задачами
хирургической обработки ОП являются:очищение
раны от инородных тел и загрязнения;удаление
свободно лежащих костных отломков;иссечение
нежизнеспособных тканей; закрытие раны
и превращение ОП в закрытый перелом.
Основное значение
ПХО в том, что она позволяет устранить
среду для развития микроорганизмов и
восстановить нарушенное травмой
кровообращение в очаге перелома.
ПХО должна
производиться в первые 6-8 часов после
травмы. За это время микроорганизмы не
успевают проникнуть вглубь тканей и
распространиться по лимфатическим и
кровеносным путям. Применение антибиотиков
и современных химиотерапевтических
средств расширяет возможности в борьбе
с инфекцией и позволяет при необходимости
удлинить сроки выполнения ПХО до 48 часов
после травмы и более.Причинами
отсрочки ПХО при
множественной и сочетанной травме могут
быть:травматический шок;массивная
кровопотеря;повреждение жизненно важных
органов, требующих операции по жизненным
показаниям.ПХО
включает следующие этапы:механическая
очистка раны;промывание костной
раны;рассечение краев кожной раны;иссечение
мертвых тканей;фиксация костных
отломков;гемостаз;дренирование;ушивание
раны.
При
сочетанных открытых повреждениях
восстановление анатомических образований
необходимо производить в следующем
порядке – кость, артерия, вена, сухожилия
и мышцы, нервы.
Для предупреждения
скопления в фасциальных пространствах
крови и раневого секрета необходимо
применять полноценное дренирование
раны.
ПХО ОП завершается
закрытием раны. Наложение
швов может
быть произведено сразу в конце операции
или может быть отсрочено. В зависимости
от сроков наложения на рану швы
подразделяются:первичный ранний (24
ч);первичный отсроченный (48 ч);вторичный
ранний (вторая неделя со дня
операции);вторичный поздний (3-4
неделя).Первичный шов противопоказан:когда
нет уверенности в полноценности
хирургической обработки;при обширных
размозженных ранах;при плохой
васкуляризации тканей;
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Лечение пострадавших с открытыми переломами в стационаре основывается на принципах неотложной хирургии. Прежде всего, проводятся мероприятия по выведению больного из состояния шока, частое при этих повреждениях. При открытом переломе рана любого размера подлежит первичной хирургической обработке.
Оптимальным сроком оперативного вмешательства являются первые часы (6—8 ч) после повреждения. Чем раньше произведена первичная обработка раны, тем меньше возможности развития инфекции. Производят туалет окружности раны, кожу очищают 0,5—1°7о раствором нашатырного спирта или бензином, волосы сбривают не менее чем на 10 см от краев раны, после чего смазывают йодной настойкой или другими антисептиками. Изолируют операционное поле стерильным бельем.
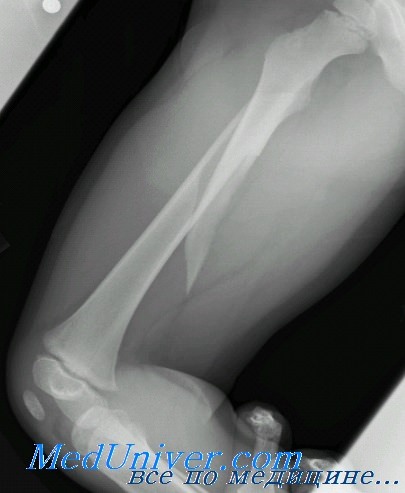
Применять жгут при первичной хирургической обработке раны не следует, кроме абсолютных показаний (ранение магистральных артерий). Главным в профилактике раневых инфекционyых осложнений считается удаление всех некротических и нежизнеспособных тканей, которые являются благоприятной средой для размножения микробов (рис. 253). Экономно иссекают рану в пределах здоровых тканей. На стопе, лице, ладонной поверхности кисти кожу не иссекают. Подкожную жировую клетчатку иссекают более радикально. Иссечение поврежденного апоневроза и фасции производят двумя полуовальными разрезами. Апоневроз рассекают в продольном направлении для лучшего доступа к глубоко лежащим тканям. Особо важным моментом операции является удаление размозженных, некротических участков мышечной ткани. При иссечении мышц жизнеспособность их определяется по характеру окраски, кровоточивости, сократимости.

Рис. 253. Схема первичной хирургической обработки раны. а—рассечение раны; б—экономное иссечение кожи; в — иссечение нежизнеспособны мягких тканей г—удаление свободных костных фрагментов; д — вид обработанной раны; е — разгрузочные насечки.
При хирургической обработке костей удаляют только свободно лежащие мелкие осколки, не связанные с надкостницей.
Загрязненные средние и крупные отломки обрабатывают антисептиками, антибиотиками, скусывают загрязненные участки. Удалять свободно лежащие средние и крупные отломки будет ошибкой, это может привести к образованию дефекта кости, укорочению конечности и образованию ложного сустава. Производят тщательный гемостаз раны.
Швы на фасцию не накладывают. По окончании операции окружность раны инфильтрируют антибиотиками.
Логическим завершением первичной хирургической обработки раны является наложение первичных швов. Решение о зашивании раны наглухо должно приниматься только при полной уверенности в том, что это не вызовет опасных инфекционных осложнений. Глухой первичный шов не следует накладывать при нарушенном кровообращении в связи с повреждением магистральных сосудов конечностей, с особой осторожностью надо отнестись к наложению глухого шва при обширных, размозженных загрязненных ранах с отслойкой тканей. Следует также воздержаться от глухого первичного шва после поздней хирургической обработки раны, если до оперативного вмешательства не производилась антибактериальная терапия. При наложении глухого шва после первичной хирургической обработки при обширных повреждениях, загрязнении в целях профилактики развития раневых инфекционных осложнений рекомендуются дренирование раны и постоянная аспирация раневого экссудата. Обнадеживающие результаты дает постоянное орошение раны через ирригаторы.
В случае больших дефектов кожи при обширных повреждениях возникают трудности при зашивании кожной раны из-за натяжения и плохой адаптации краев раны. Это может привести к некрозу лоскута над раной, обнажению кости. В таких случаях производят послабляющие разрезы, по сторонам от краев раны, что может предупредить некроз кожи, или производят первичную кожную пластику. После ушивания раны для постоянного оттока скапливающейся крови и раневого секрета в ране оставляют тонкие резиновые дренажи.
Если первичные швы не наложены после операции, следует иметь в виду, что оставление раны открытой является временным. Швы, наложенные через 3—5 сут после операции, получили название первично-отсроченных. Их накладывают до развития в ране грануляции, при отсутствии признаков раневой инфекции, при общем удовлетворительном состоянии пострадавшего.
Швы, которые накладывают в сроки от 7 до 14 дней, когда уже появится грануляционная ткань и отторгнутся некротические ткани, получили название ранних вторичных (рис. 254, а). Их накладывают без иссечения грануляций, лигатуры проводят под грануляционной тканью, края раны хорошо сближаются, так как еще не образовалась грубая рубцовая ткань.

Рис. 254. Виды вторичных швов. а — вторичные ранние швы; 6 — вторичные поздние швы.
Иногда раневой процесс протекает длительно. К этому времени в ране образуются обширные грануляции и грубая рубцовая ткань. Подвижность краев раны резко ограничивается и сблизить их трудно. Поэтому приходится иссекать грануляционную и рубцовую ткань, превращая рану в «свежую», и ушивать. Швы, накладываемые в сроки от 2 нед и больше, называются поздними вторичными (рис. 254, б).
Основным противопоказанием для всех видов вторичных швов являются клинические признаки острого гнойного воспаления и тяжелое состояние пострадавшего.
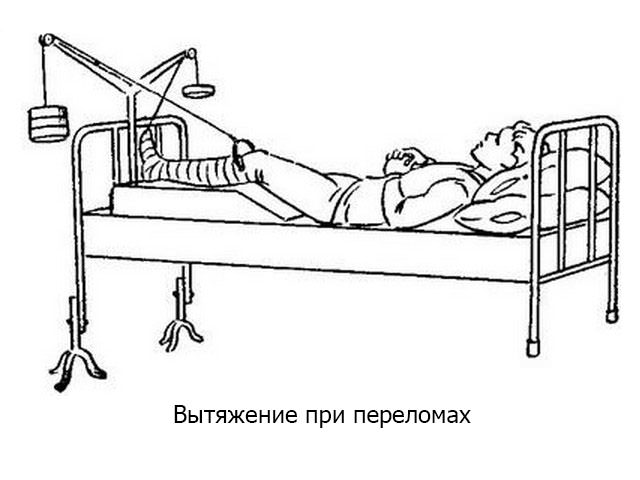
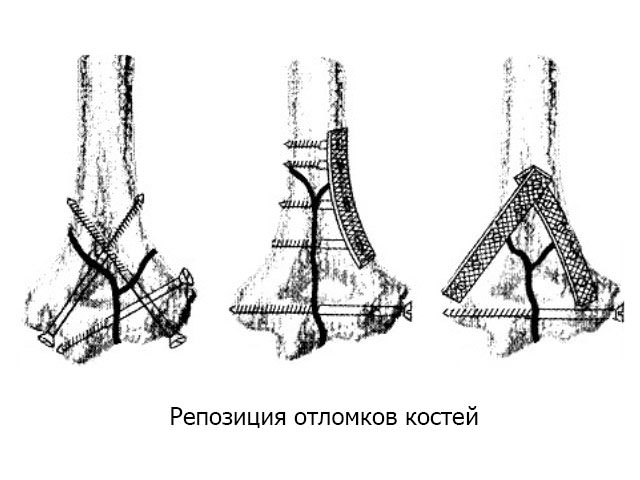
Хирургическая обработка открытых переломов должна заканчиваться репозицией отломков и их надежной фиксацией. Эти мероприятия имеют своей целью не только создать покой поврежденным тканям и способствовать профилактике развития инфекции, но создать максимально благоприятные условия для консолидации перелома. Для этого, как и при закрытых переломах, применяются гипсовая повязка, скелетное вытяжение, остеосинтез.
Каждый из методов лечения открытых переломов имеет свои показания. Показания к остеосинтезу погружными металлическими конструкциями должны быть строго ограниченными. Первичный остеосинтез противопоказан при обильно загрязненных ранах, обширных и размозженных повреждениях. Наличие шока, кровотечения являются также противопоказанием к остеосинтезу. Необоснованное расширение показаний к первичному остеосинтезу может привести к тяжелым раневым инфекционным осложнениям.
После улучшения состояния пострадавшего и заживления раны мягких тканей при неудовлетворительном стоянии костных отломков производится отсроченный остеосинтез. Перспективным методом лечения открытых и инфицированных переломов является применение компрессионно-дистракционных аппаратов. Использование этого метода дает ряд преимуществ, так как в зоне перелома отсутствуют металлические конструкции, что уменьшает риск развития инфекции. Создается стабильная фиксация отломков и возможность постоянного контроля раны.
Однако до последнего времени гипсовая повязка и скелетное вытяжение не утратили своих позиций. Несмотря на ряд недостатков иммобилизации гипсовой повязкой: образование пролежней, трудности контроля за состоянием раны, этот вид иммобилизации имеет и неоспоримые преимущества, а именно удобства ухода за больным и транспортировки, а при наложении окончатой гипсовой повязки и возможность наблюдения за раной. Скелетное вытяжение при лечении открытых переломов имеет некоторые преимущества, заключающиеся в возможности постоянного контроля за раневым процессом, а также в возможности коррекции стояния отломков кости.
Методом выбора профилактики раневой инфекции является сочетание хирургического метода лечения раны с антибиотикотерапией. При этом следует, помнить, что антибиотики являются средством временного подавления инфекции, а не средством, с помощью кот.орого можно заменить операцию, в том числе и первичную хирургическую обработку раны.
Профилактическое действие антибиотиков проявляется более отчетливо, когда их вводят в ближайшее время после повреждения и в ткани, непосредственно примыкающие к ране. Так, во время операции первичной хирургической обработки раны в конце ее производится обкалывание стенок и дна раны антибиотиками, что обеспечивает их высокую концентрацию в области перелома.
В целях профилактики скопления раневого отделяемого и распространения инфекции по показаниям устанавливают ирригаторные трубки для постоянного орошения раны (антибиотиками, антисептиками) и аспирации раневого отделяемого. В тех случаях, когда угроза развития раневой инфекции велика, после обширных размозженных повреждений целесообразно внутривенное введение антибиотиков. В последнее время для лечения посттравматического остеомиелита с успехом применяют внутриартериальное введение антибиотиков.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Источник
Кости – самые прочные элементы человеческого организма, но при определенной нагрузке их целостность может быть нарушенной. Причина увечья может быть травматической и патологической, вызванной нарушением костной структуры из-за ряда заболеваний. Наибольший вред здоровью приносит открытый перелом.
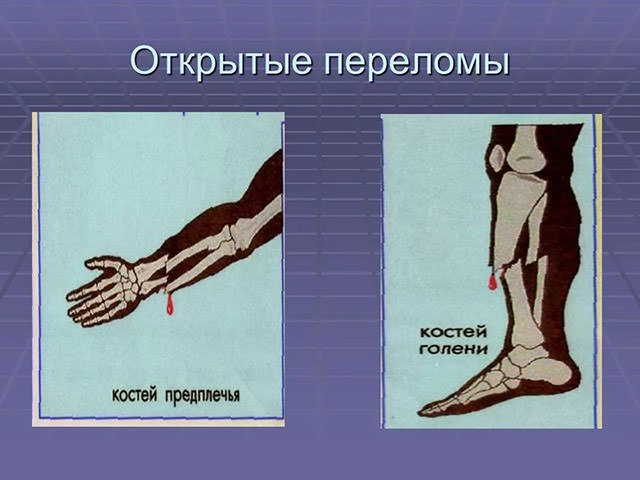
Это травма, которая сопровождается разрывом мягких тканей осколками кости. Классифицируется как тяжелый и несет опасность серьезной артериальной кровопотери, появления травматического шока.
Открытая рана может загрязнится и повлечь развитие инфекции. Смещенные осколки костей могут повредить внутренние органы, а также стать причиной жировой эмболии. При подобной травме прежде всего необходимо вовремя оказать первую помощь.
Классификация
Разделяют такие переломы на продольные, поперечные, косые, оскольчатые.
Травмы с повреждением кожи и тканей, полученные в момент травмирования — первично-открытые. Вторично-открытые диагностируются, когда кожный покров был нарушен костным отломком впоследствии, например, при транспортировке пострадавшего.
Степень тяжести в медицине принято обозначать:
- А – мягкие ткани повреждены незначительно;
- Б – средняя степень тяжести повреждения мышечных тканей;
- В – повреждения носят необратимый характер, необходимо удаление нежизнеспособных мягких тканей.
На размеры раневой поверхности указывают римские цифры в диагнозе:
- I – повреждение незначительное, не превышает 1,5 сантиметра;
- II – размер раны достигает 2-9 сантиметров;
- III – раневая поверхность занимает более 10 сантиметров;
- IV – обширное повреждение мягких тканей, сопровождаются серьезным нарушением жизнеспособности травмированного сегмента.
Симптомы
Признаки такого перелома сложно спутать с иными повреждениями. Вне зависимости от того, какой сегмент скелета травмирован,травиа сопровождается резкой болью, интенсивность которой может повлечь болевой шок. Поврежденная конечность деформируется, изменение сопровождается патологической подвижностью в нетипичном месте, открывается кровотечение.
На месте травмы быстро образуется отек и гематома. Можно увидеть отломки кости. При пальпации они подвижны, наблюдается похрустывание в месте повреждения кости. Травма часто осложняется смещением.
Открытый перелом ног и таза из-за повреждения нерва может сопровождаться онемением травмированного сегмента, потерпевший испытывает слабость, наблюдается бледность кожных покровов, озноб.
Первая помощь
ВАЖНО! Быстро оказанная помощь пострадавшему благотворно отражается на последующем течении заболевания и предотвращает развитие опасных осложнений. А о том, какой порядок помощи потерпевшему при открытом переломе мы поговорим дальше.
Меры срочной помощи:
- Прежде всего поврежденную конечность необходимо обездвижить, для этого используются шины из доступных материалов. Следует зафиксировать место перелома и близлежащие суставы. Манипуляцию нужно проводить очень осторожно, чтобы избежать смещения отломков и не усугубить повреждение мягких тканей. Шина не должна соприкасаться с раной;
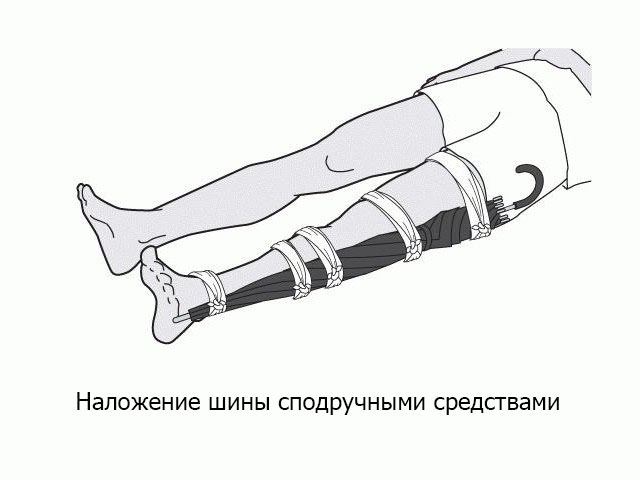
- При открытом переломе прежде всего необходимо прекратить кровотечение. Если кровопотеря происходит неинтенсивно, достаточно давящей повязки на рану, в противном случае необходимо наложить жгут.
ВАЖНО! Перед наложением жгута определите характер кровотечения: если кровь алого цвета, а струя пульсирует, значит, повреждена артерия, следовательно, пережимать нужно область выше ранения; венозное кровотечение можно определить по вялой струе темного цвета, в этом случае жгут накладывается ниже повреждения. Обязательно запомните время наложения. Без вреда для здоровья жгут можно использовать не дольше 1-2 часов.
- После остановки кровотечения рану следует продезинфицировать, используя повязку с любым подручным антисептиком;
- Обезбольте рану. Дайте пострадавшему анальгетик в таблетированной форме или сделайте инъекцию;
- Приложите к травме лед — это уменьшит отек боль;
- Транспортируйте больного в медучереждение.
ВАЖНО! Первая медицинская помощь при открытом и закрытом переломе должна оказываться с максимальной осторожностью: любое движение причиняет пострадавшему сильнейшую боль.
Диагностика
После приезда в травмпункт, больному назначают рентген и МРТ. Они помогут определить размещение осколков и состояние связок. параллельно проводят опрос пациента о его истории болезней и о наличии аллергической реакции на препараты и составляющие.
Лечение
В редких случаях при открытых переломах бывает достаточно консервативного лечения. Врач может выбрать оперативное вмешательство. Предварительно пациенту вводят противостолбнячные препараты, а также антибиотики. При необходимости проводится новокаиновая блокада.
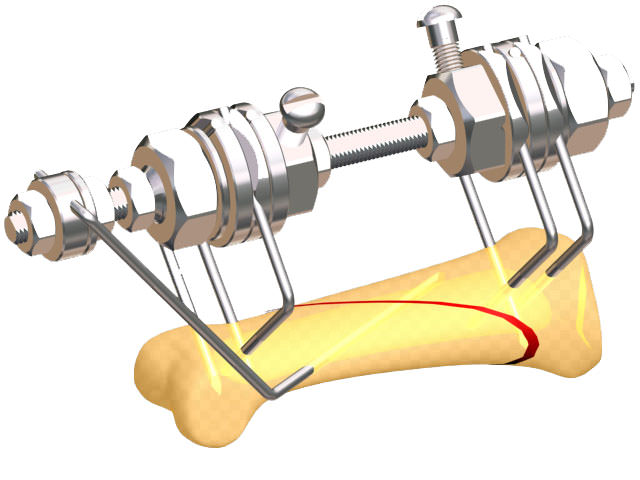
При открытой травме со смещением костей производят репозицию отломков и их фиксацию с помощью титановых конструкций: штифта, пластины. В ходе операции восстанавливают целостность поврежденных сосудов, нервов и связок. Рана освобождается от омертвевших тканей, различных загрязнений и костных отломков. Края сшиваются.
На сломанный сегмент накладывается гипс, который не закрывает рану. Также возможно использование внешней фиксации компрессионно-дистракционным аппаратом Илизарова. В ряде случаев применяется метод скелетного вытяжения.
Для благоприятного течения болезни первичная хирургическая обработка должна быть проведена не позднее 8 часов после получения травмы.
Через 2-3 месяца после открытой репозиции (операция), в случае выявления дисфункций конечности, пациенту может быть проведена нейрохирургическая операция для восстановления периферических нервов.
На начальном этапе восстановления поврежденной кости лимфа и кровь сворачиваются в сгустки вокруг поврежденных участков кости. Далее происходит формирование первичной соединяющей ткани мозоли.

Медикаментозное лечение
Терапия открытого перелома направлена на борьбу с бактериальными инфекциями. Для этих целей назначают курс антибиотиков широкого спектра действия. Для купирования болевого синдрома применяются нестероидные противовоспалительные средства.
Травма сопровождается отеком. Для его устранения назначаются иммуномодулирующие препараты, стимулирующие восстановительные процессы в костных и мышечных тканях. Если травма сопровождалась повреждением периферических нервов, применяют нейропротекторные препаратов.
Реабилитация
Такие травмы не проходят бесследно. С пациентом навсегда остается шрам, неприятные воспоминания и, возможно, боль на месте повреждения при усталости и смене погоды.
Вышеописанные симптомы можно купировать с помощью физических упражнений. Работа над восстановлением мышц и связок — длительный процесс. Проведение гимнастики следует начинать через 2-3 месяца после перелома, в зависимости от сложности травмы.
Постоянный приток свежего воздуха, солнечные лучи и прием кальцийсодержащих препаратов со временем восстановят поврежденные кости. В питании следует увеличить количество мясных продуктов, бульонов и молочных продуктов.

Необходимо обогатить рацион продуктами, содержащими кальций, фосфор (бобовые, орехи, овес), а также витаминами А, С, D.
Больному рекомендуется скинуть лишний вес. На повреждение уменьшится нагрузка и улучшится общее состояние человека.
Экспертное мнение
Крепость костей зависит от количества кальция, который в них содержится. Неравномерные физические нагрузки, сидячий образ жизни, неправильное питание приводит к его уменьшению. Доктор медицинских наук Олег Являнский советует регулярно принимать кальцийсодержащие витаминные комплексы. И даже если случился перелом, кости намного быстрее срастутся, и процесс реабилитации ускорится.
От подобных травм невозможно застраховаться, но правильная тактика поведения при оказании первой доврачебной неотложной помощи пострадавшему существенно улучшает прогноз выздоровления, а своевременная госпитализация способна предотвратить развитие тяжелых осложнений.
Источник

