Периостальные наслоения перелом
Периостит – это острое или хроническое воспаление надкостницы. Обычно провоцируется другими заболеваниями. Сопровождается болями и отечностью окружающих мягких тканей. При нагноении возникают симптомы общей интоксикации. Особенности течения и выраженность симптоматики в значительной степени определяются этиологией процесса. Диагноз выставляется на основании клинических признаков и данных рентгенологического исследования. Лечение обычно консервативное: анальгетики, антибиотики, физиотерапия. При свищевых формах показано иссечение пораженной надкостницы и мягких тканей.
Общие сведения
Периостит (от лат. periosteum – надкостница) – воспалительный процесс в области надкостницы. Воспаление обычно возникает в одном слое надкостницы (наружном или внутреннем), а затем распространяется на остальные слои. Кость и надкостница тесно связаны между собой, поэтому периостит часто переходит в остеопериостит. В зависимости от причины возникновения болезни лечение периостита могут осуществлять травматологи-ортопеды, онкологи, ревматологи, фтизиатры, венерологи и другие специалисты. Наряду с мероприятиями по устранению воспаления лечение большинства форм периостита включает в себя терапию основного заболевания.

Периостит
Причины периостита
По наблюдениям специалистов в сфере травматологии и ортопедии, ревматологии, онкологии и других областей медицины, причиной развития данной патологии может стать травма, воспалительное поражение кости или мягких тканей, ревматические заболевания, аллергия, ряд специфических инфекций, реже – опухоли костей, а также хронические болезни вен и внутренних органов.
Классификация
Периостит может быть острым или хроническим, асептическим или инфекционным. В зависимости от характера патологоанатомических изменений выделяют простой, серозный, гнойный, фиброзный, оссифицирующий, сифилитический и туберкулезный периостит. Болезнь может поражать любые кости, однако, чаще локализуется в области нижней челюсти и диафизов трубчатых костей.
Симптомы периостита
Простой периостит является асептическим процессом и возникает вследствие травм (переломов, ушибов) или воспалительных очагов, локализующихся рядом с надкостницей (в мышцах, в кости). Чаще поражаются участки надкостницы, покрытые незначительным слоем мягких тканей, например, локтевой отросток или передневнутренняя поверхность большеберцовой кости. Пациент с периоститом предъявляет жалобы на умеренную боль. При исследовании пораженной области выявляется незначительная отечность мягких тканей, локальное возвышение и болезненность при пальпации. Простой периостит обычно хорошо поддается лечению. В большинстве случаев воспалительный процесс купируется в течение 5-6 дней. Реже простая форма периостита переходит в хронический оссифицирующий периостит.
Фиброзный периостит возникает при длительном раздражении надкостницы, например, в результате хронического артрита, некроза кости или хронической трофической язвы голени. Характерно постепенное начало и хроническое течение. Жалобы пациента, как правило, обусловлены основным заболеванием. В области поражения выявляется незначительный или умеренный отек мягких тканей, при пальпации определяется плотное безболезненное утолщение кости. При успешном лечении основного заболевания процесс регрессирует. При длительном течении периостита возможно поверхностное разрушение костной ткани, есть данные об отдельных случаях озлокачествления пораженного участка.
Гнойный периостит развивается при проникновении инфекции из внешней среды (при ранениях с повреждением надкостницы), при распространении микробов из соседнего гнойного очага (при гнойной ране, флегмоне, абсцессе, рожистом воспалении, гнойном артрите, остеомиелите) либо при пиемии. Обычно в качестве возбудителя выступают стафилококки или стрептококки. Чаще страдает надкостница длинных трубчатых костей – плечевой, большеберцовой или бедренной. При пиемии возможны множественные поражения.
На начальном этапе надкостница воспаляется, в ней появляется серозный или фибринозный экссудат, который в последующем превращается в гной. Внутренний слой периоста пропитывается гноем и отделяется от кости, иногда – на значительном протяжении. Между надкостницей и костью образуется субпериостальный абсцесс. В последующем возможно несколько вариантов течения. В первом варианте гной разрушает участок надкостницы и прорывается в мягкие ткани, образуя параоссальную флегмону, которая в последующем может либо распространиться на окружающие мягкие ткани, либо вскрыться наружу через кожу. Во втором варианте гной отслаивает значительный участок периоста, вследствие чего кость лишается питания, и образуется участок поверхностного некроза. При неблагоприятном развитии событий некроз распространяется в глубокие слои кости, гной проникает в костномозговую полость, возникает остеомиелит.
Для гнойного периостита характерно острое начало. Пациент предъявляет жалобы на интенсивные боли. Температура тела повышена до фебрильных цифр, отмечаются ознобы, слабость, разбитость и головная боль. При исследовании пораженной области выявляется отек, гиперемия и резкая болезненность при пальпации. В последующем формируется очаг флюктуации. В отдельных случаях возможна стертая симптоматика или первично хроническое течение гнойного периостита. Кроме того, выделяют острейший или злокачественный периостит, характеризующийся преобладанием гнилостных процессов. При этой форме надкостница набухает, легко разрушается и распадается, лишенная периоста кость оказывается окутанной слоем гноя. Гной распространяется на мягкие ткани, вызывая флегмону. Возможно развитие септикопиемии.
Серозный альбуминозный периостит обычно развивается после травмы, чаще поражает метадиафизы длинных трубчатых костей (бедро, плечо, малоберцовую и большеберцовую кости) и ребра. Характеризуется образованием значительного количества тягучей серозно-слизистой жидкости, содержащей большое количество альбуминов. Экссудат может скапливаться поднадкостнично, образовывать кистовидный мешок в толще надкостницы или располагаться по наружной поверхности периоста. Зона скопления экссудата окружена красно-коричневой грануляционной тканью и покрыта плотной оболочкой. В отдельных случаях количество жидкости может достигать 2 литров. При поднадкостничной локализации воспалительного очага возможна отслойка надкостницы с образованием участка некроза кости.
Течение периостита обычно подострое или хроническое. Больной жалуется на боли в пораженной области. На начальном этапе возможно незначительное повышение температуры. Если очаг расположен поблизости от сустава, может возникать ограничение движений. При осмотре выявляется отечность мягких тканей и болезненность при пальпации. Область поражения на начальных стадиях уплотнена, в последующем формируется участок размягчения, определяется флюктуация.
Оссифицирующий периостит – распространенная форма периостита, возникающая при продолжительном раздражении надкостницы. Развивается самостоятельно или является следствием длительно текущего воспалительного процесса в окружающих тканях. Наблюдается при хроническом остеомиелите, хронических варикозных язвах голени, артрите, костно-суставном туберкулезе, врожденном и третичном сифилисе, рахите, костных опухолях и периостозе Бамбергера-Мари (симптомокомплексе, который возникает при некоторых заболеваниях внутренних органов, сопровождается утолщением ногтевых фаланг в виде барабанных палочек и деформацией ногтей в виде часовых стекол). Оссифицирующий периостит проявляется разрастанием костной ткани в зоне воспаления. Перестает прогрессировать при успешном лечении основного заболевания. При длительном существовании в отдельных случаях может становиться причиной синостозов (сращения костей) между костями предплюсны и запястья, берцовыми костями или телами позвонков.
Туберкулезный периостит, как правило, является первичным, чаще возникает у детей и локализуется в области ребер или черепа. Течение такого периостита хроническое. Возможно образование свищей с гноевидным отделяемым.
Сифилитический периостит может наблюдаться при врожденном и третичном сифилисе. При этом начальные признаки поражения надкостницы в ряде случаев выявляются уже во вторичном периоде. На этом этапе в области периоста появляются небольшие набухания, возникают резкие летучие боли. В третичном периоде, как правило, поражаются кости черепа или длинные трубчатые кости (чаще большеберцовая). Наблюдается комбинация гуммозных поражений и оссифицирующего периостита, процесс может быть как ограниченным, так и диффузным. Для врожденного сифилитического периостита характерно оссифицирующее поражение диафизов трубчатых костей.
Пациенты с сифилитическим периоститом жалуются на интенсивные боли, усиливающиеся в ночное время. При пальпации выявляется круглая или веретенообразная ограниченная припухлость плотноэластической консистенции. Кожа над ней не изменена, пальпация болезненна. Исходом может стать самопроизвольное рассасывание инфильтрата, разрастание костной ткани либо нагноение с распространением на близлежащие мягкие ткани и образованием свищей.
Кроме перечисленных случаев, периостит может наблюдаться и при некоторых других заболеваниях. Так, при гонорее в области надкостницы формируются воспалительные инфильтраты, которые иногда нагнаиваются. Хронический периостит может возникать при сапе, сыпном тифе (характерно поражение ребер) и бластомикозе длинных трубчатых костей. Локальные хронические поражения надкостницы встречаются при ревматизме (обычно поражаются основные фаланги пальцев, плюсневые и пястные кости), варикозном расширении глубоких вен, болезни Гоше (поражается дистальная часть бедренной кости) и болезнях органов кроветворения. При чрезмерной нагрузке на нижние конечности иногда наблюдается периостит большеберцовой кости, сопровождающийся выраженным болевым синдромом, незначительным или умеренным отеком и резкой болезненностью пораженной области при пальпации.
Диагностика
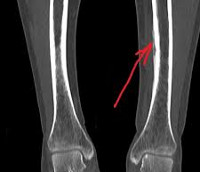
Диагноз острого периостита выставляется на основании анамнеза и клинических признаков, поскольку рентгенологические изменения надкостницы становятся видимыми не ранее, чем через 2 недели от начала заболевания. Основным инструментальным методом диагностики хронического периостита является рентгенография, позволяющая оценить форму, структуру, очертания, размеры и распространенность периостальных наслоений, а также состояние подлежащей кости и, в какой-то степени, окружающих тканей. В зависимости от вида, причины и стадии периостита могут выявляться игольчатые, слоистые, кружевные, гребневидные, бахромчатые, линейные и другие периостальные наслоения.
Для длительно текущих процессов характерно значительное утолщение надкостницы и ее слияние с костью, вследствие чего кортикальный слой утолщается, а объем кости увеличивается. При гнойных и серозных периоститах выявляется отслоение надкостницы с образованием полости. При разрывах надкостницы вследствие гнойного расплавления на рентгенограммах определяется «рваная бахрома». При злокачественных новообразованиях периостальные наслоения имеют вид козырьков.
Рентгенологическое исследование позволяет составить представление о характере, но не о причине периостита. Предварительный диагноз основного заболевания выставляется на основании клинических признаков, для окончательной диагностики, в зависимости от тех или иных проявлений могут использоваться самые разные исследования. Так, при подозрении на варикозное расширение глубоких вен назначается ультразвуковое дуплексное сканирование, при подозрении на ревматоидные заболевания – определение ревматоидного фактора, С-реактивного белка и уровня иммуноглобулинов, при подозрении на гонорею и сифилис – ПЦР-исследования и т. д.
Лечение периостита
Тактика лечения зависит от основного заболевания и формы поражения надкостницы. При простом периостите рекомендуют покой, обезболивающие и противовоспалительные средства. При гнойных процессах назначают анальгетики и антибиотики, осуществляют вскрытие и дренирование гнойника. При хроническом периостите проводят терапию основного заболевания, иногда назначают лазерную терапию, ионофорез диметилсульфоксида и хлорида кальция. В отдельных случаях (например, при сифилитическом или туберкулезном периостите с образованием свищей) показано оперативное лечение.
Источник
 24.10.2015
24.10.2015
Заживление перелома в условиях возбуждения локального очага остеогенеза в контралатеральной конечности
Использование достижений клеточной биологии и клеточных технологий является одним из актуальных и перспективных экспериментально-клинических направлений в ортопедии и травматологии.
Использование достижений клеточной биологии и клеточных технологий является одним из актуальных и перспективных экспериментально-клинических направлений в ортопедии и травматологии.Особое значение
методы клеточных технологий приобретают прилечении пациентов зрелого и пожилого возраста
в связи с развитием у них состояния остеогенной недостаточности , обусловленной снижением количества остеогенных клеток, их пролиферативной и биосинтетической активности. В результате этого остеогенные клетки,
локализованные непосредственно в очаге повреждения кости, не всегда могут обеспечить процесс активной остеорепарации. В этих условиях оптимизация репаративного костеобразования, т.е. создание наиболее благоприятных условий для реализации собственных остеогенных возможностей организма , приобретает
особую актуальность.
Лазерная остеоперфорация используется для лечения острого и хронического остеомиелита, костных панарициев, облитерирующего атеросклероза нижних конечностей, синовита коленного сустава и стимуляции костномозгового гемопоэза при остром лучевом поражении .
Эксперименты выполнены на 16 взрослых крысах линии Вистар массой 340-390 г в контрольной и опытной группах, по 8 животных в каждой группе. Операции проводили в асептических условиях операционной с использованием общего наркоза.
У животных моделировали закрытый поперечный перелом в средней трети диафиза правой большеберцовой кости и проводили чрескостный остеосинтез, используя разработанный нами мини-фиксатор. Через 7 суток после перелома животных опытной группы реоперировали в проксимальной трети диафиза контралатеральной большеберцовой кости осуществляли перфорацию кортикального слоя спицей диаметром 1 мм.
Через 14 и 21 сутки после перелома животных опытной и контрольной групп эвтаназировали внутрисердечным введением 1 мл 10 % раствора новокаина. На рентгеновском аппарате осуществляли рентгенологическое исследование.Рентгенограммы выполняли в прямой и боковой проекциях сразу после перелома, через 14 и 21
сутки эксперимента. Правую голень вычленяли в коленном и голеностопном суставах. Большеберцовую кость освобождали от параоссальных тканей, определяли степень подвижности отломков и проводили макроскопические исследования области перелома. Кость фиксировали в 2 % растворе параформальдегида и глутаральдегида,
заливали в парафин и аралдит. Парафиновые срезы окрашивали гематоксилином-эозином и пикрофуксином по методу ван Гизон. Неокрашенные срезы (толщиной 15-20 мкм) напыляли сплавом платины и палладия в ионном напылителе и исследовали в сканирующем электронном микроскопе .
В контрольной группе через 14 суток после операции рентгенологически в области перелома выявляются негомогенные тени регенерата низкой плотности, которые не перекрывают диастаз, линия перелома определяется достаточно четко. При макроскопическом исследовании области перелома отмечается пружинистая подвижность отломков.При гистологическом исследовании регенерат представлен соединительнотканными, костноостеоидными и хрящевыми структурами (на периостальной поверхности). В некоторых препаратах отмечаются участки организованной гематомы, преимущественно в интермедиарной зоне. Периостальная и интермедиарная мозоль
состоит из хрящевой и соединительной ткани с немногочисленными сосудами. В структуре эндостального регенерата выявляются небольшие очаги образования костных трабекул. Отломки в интермедиарном пространстве не соединены костными структурами.
В опытной группе через 14 суток после операции на рентгенограммах линию перелома перекрывают гомогенные тени средней интенсивности, и она перестает визуализироваться . В проекции костномозговых полостей обоих отломков выявляются плотные тени эндостального регенерата на протяжении 2,5-3 мм. Макроскопические исследования показали, что в области перелома сформирован плотный регенерат, представленный изолированным утолщением, легко выделяющимся из окружающих тканей. Подвижности отломков не отмечается. При сканирующей электронной микроскопии, электронно-зондовом микроанализе и гистологическом исследовании регенерат в опытной группе животных через 14 суток после операции представлен губчатой костной тканью, плотно связанной с кортикальным слоем костных фрагментов .Концы отломков соединены в интермедиарном пространстве костными трабекулами по всей ширине кортикального слоя. Особенно интенсивный костеобразовательный процесс отмечается в периостальных участках регенерата и выражается в перестройке кортикального слоя концов отломков
с обширным напластованием новообразованных костных трабекул, окруженных несколькими слоями крупных, округлой формы остеобластов. В межтрабекулярных пространствах располагаются многочисленные сосуды и периваскуляроциты на различных этапах остеогенной дифференцировки.
На 21-е сутки после перелома в контрольной группе животных рентгенологически определяется хорошо выраженный регенерат, гомогенные тени которого перекрывают диастаз. Линия перелома слабо определяется. Контуры концов отломков сглажены. Тени эндостального регенерата в полости выражены слабо и определяются преимущественно вблизи концов отломков. Периостальные наслоения незначительны по толщине и протяженности, компактизированы. Макроскопические исследования показали отсутствие подвижности отломков. При электронно-зондовом и гистологическом исследовании определяется практически полное периостальное, интермедиарное и эндостальное костное сращение, образованное узкопетлистой сетью костных трабекул различной степени зрелости с явлениями компактизации. В периостальной части регенерата на отдельных препаратах отмечаются небольшие островки хряща и энхондральное костеобразование.
В интермедиарном пространстве у концов отломков располагаются костно-остеоидные трабекулы,
разделенные прослойками рыхлой волокнистой соединительной ткани, содержащей немногочисленные сосуды. В кортикальном слое концов отломков располагаются расширенные сосудистые каналы, содержащие остеогенные клетки и остеокласты. Последние локализуются и в трабекулах губчатой кости эндостального и периостального
регенерата.
Таким образом, проведенные исследования показали, что под влиянием сформированного
путем остеоперфорации локального очага остеогенеза в контралатеральной конечности процессы
заживления поврежденной кости протекают более активно, чем в контрольной группе. Об этом свидетельствует анализ рентгенологических и морфологических данных, результатов электронно-зондового микроанализа, который показал более раннее образование регенерата в зоне повреждения, особенно выраженное с периостальной поверхности и в интермедиарном пространстве, усиление перестроечных процессов.Возможный механизм стимулирующего эффекта остеоперфорации обеспечивается эндокринными и паракринными путями воздействия, а
также связан с существованием пула индуцибельных остеогенных клеток-предшественников, которые циркулируют в периферической крови и разносятся в различные органы и ткани. Благодаря этому пулу, под действием определенных стимулирующих факторов возникает, в частности,эктопический остеогенез. Учитывая способность
остеогенных клеток (как индуцибельных, так и детерминированных) к миграции, хоумингу и энграфтингу создание дополнительных очагов костеобразования в анатомически удаленном от повреждения месте способно увели-
чить популяцию остеопродуцирующих клеток и в зоне перелома и способствовать тем самым активизации процесса остеорепарации.
Таким образом, результаты выполненного экспериментального исследования свидетельствуют положительном влиянии остеоперфорации и формирования локального очага остеогенеза в контралатеральной конечности на течение и интенсивность репаративного костеобразования при заживлении перелома. Полученные данные позво-
ляют рекомендовать данный малоинвазивный способ оптимизации остеорепарации для применения в комплексе с другими методами консервативного и оперативного лечения перелома кости,особенно при вялотекущих репаративных процессах у пациентов зрелого, пожилого и старческого возраста, а также у ослабленных больных.
Теги: перелом, костеобразование
234567 Начало активности (дата): 24.10.2015 15:08:00
234567 Кем создан (ID): 645
234567 Ключевые слова: остеоперфорация, остеосинтез, костеобразование
12354567899
Похожие статьи
-

ЦИФРОВОЙ РЕНТГЕН НА ДОМУ
8-495-22-555-6-8
при переломе шейки бедра и пневмонии от компании МосРентген Центр – партнера Института имени Склифосовского
подробно
-

РЕНТГЕН ПОД КЛЮЧ
Лицензирование рентгеновских кабинетов
подробно
-

Продажа цифрового рентгена
Рентген дигитайзер AGFA CR12-X – оцифровщик рентгеновских снимков
подробно
Источник
