Переломы стенок орбиты клиника
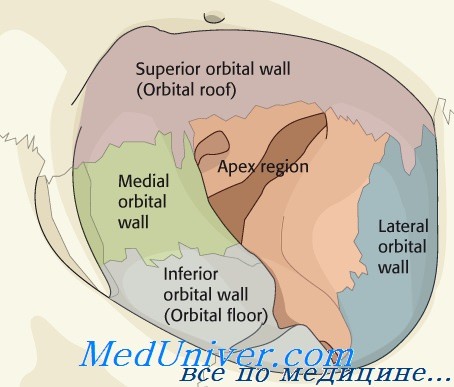
… отличается особой тяжестью, высоким риском слепоты, возможностью развития гнойно-воспалительных осложнений, функциональных и косметических дефектов. Травма орбиты при контузии (ушибе) среди всех травм лицевого скелета с вовлечением органа зрения и его вспомогательных органов составляют от 36 до 64% (Гундорова Р. А. и соавт., 2009; Гундорова Р.А., Капелюшникова Н.И., 2007). Из всех травм орбиты, требующих стационарного лечения, около 85% составляют нарушения целостности костных стенок (Николаенко В.П., Астахов В.П., 2009). Клиника. Сложность клинического обследования пациента с травмой орбиты обусловлена, с одной стороны, однотипностью клинической симптоматики при различных повреждениях орбиты и зрительного нерва, с другой стороны, недоступностью орбиты для осмотра и ограниченностью известных методов исследования, а также сложностью дифференциальной диагностики с внутричерепными повреждениями и повреждениями зрительного пути. Клиническое обследование пациента с повреждением костных структур орбиты позволяет составить ориентировочное представление о характере и объеме повреждения орбиты. Клиника травмы орбиты при контузии в остром периоде определяется локализацией перелома костной стенки орбиты:
2. Симптомы перелома внутренней стенки орбиты не так отчетливы, как при переломе нижней стенки: эмфизема век, конъюнктивы, одностороннее носовое кровотечение. При переломе внутренней стенки орбиты может формироваться энофтальм с ущемлением внутренней прямой мышцы в зоне перелома. При данном виде перелома также могут быть повреждены медиальная связка век, слезные канальцы и слезный мешок. 3. При переломе верхней стенки орбиты наряду с тяжелым общим состоянием больного часто встречаются нарушения движения глазных яблок, синдром верхней глазничной щели, пульсирующий экзофтальм, анизокория из-за нарушения зрачковой иннервации, повреждение зрительного нерва в костном канале, зрительно-нервного пути, ликворея, «симптом очков». 4. Симптомы перелома наружной стенки орбиты, куда входит скуловой комплекс, – асимметрия лица, нарушение контура скуловой кости, ограничение объема движений нижней челюсти в стороны и вниз при открывании рта, также смещение глазного яблока, ограничение объема активных и пассивных движений, повреждение наружной спайки век. Диагностика травмы орбиты при контузии представляет сложности в связи с необходимостью использовать различные инструментальные методы обследования орбиты. Ведущим методом исследования состояния орбиты является лучевая диагностика.
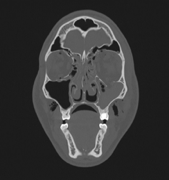
При положительном заключении традиционного рентгенологического обследования и когда рентгенолог дает отрицательное заключение, а подозрения клинициста остаются пациента направляют на компьютерную томографию (КТ) для детальной диагностики особенностей повреждения орбиты при контузи. Реальностью нашего времени становится экстренное проведение КТ в качестве метода выбора. Хотя оптимальным сроком для проведения КТ считают отсроченный период после травмы орбиты (уменьшение отека мягких тканей). !!! Существенным недостатком метода КТ, особенно многократного, является лучевая нагрузка на хрусталик. Для полноценного анализа повреждений костной орбиты и ее содержимого исследование выполняют в двух плоскостях (коронарной, т.е. фронтальной и аксиальной) с шагом 1,25 мм. Получению коронарных изображений может препятствовать тяжелое общее состояние пациента, наличие в трахее интубационной трубки (изображение ее наслаивается на контуры орбиты) или травма шеи, препятствующая ее гиперэкстензии. В этих случаях незаменим метод спиральной компьютерной томографии (СКТ) или мультидетекторной спиральной компьютерной томографии (МСКТ), однако применение данных методов в диагностике контузионной травмы орбиты в литературе представлено единичными авторами. МРТ играет вспомогательную роль в диагностике травмы орбиты при контузии, что объясняется плохой визуализацией костных отломков, длительным временем сканирования, высокой стоимостью. В то же время несомненные достоинства МРТ отсутствие лучевой нагрузки и хорошая визуализация мягких тканей, что позволяет выявить остаточное ущемление экстраокулярных прямых мышц или орбитальной клетчатки в зоне перелома, каротидно-кавернозное соустье, скопление экссудата в орбите и поднадкостничном пространстве, и позволяет оценить динамику трансформации метгемоглобина в гемосидерин (эволюция орбитальной гематомы). В последние годы активно внедряется ультразвуковая диагностика орбитальных переломов при контузинной травме орбиты. Ультразвуковое исследование (УЗИ; система двухмерного изображения) структур орбиты и глазных яблок при контузии орбиты, позволяет увидеть сечение глаза в заданной плоскости сканирования с его структурными изменениями. При помощи УЗИ возможно оценить форму, размеры, четкость контуров, структурность, эхогенность глазных яблок, также расположение и размеры основных внутриглазных структур: роговица, передняя камера, радужка, цилиарное тело, хрусталик, стекловидное тело, сетчатка, сосудистая оболочка; состояние области зрительного нерва, ретробульбарного пространства, экстраокулярных мышц. Лечение перелома орбиты. Холод на область орбиты в течение первых 24 – 48 часов. Инстилляции в носовые ходы сосудосуживающих капель, антибиотики широкого действия – системно. Хирургическое вмешательство проводят на 7 – 14 день: если сохроняется диплопия, если имеется энофтальм со значительным косметическим дефектом, если имеется массивный перелом костей орбиты. Ранняя хирургия (в течение первых 10 дней после травмы) предпочтительнее, нежели хирургическое вмешательство в позднем периоде. Только по витальным или локальным, со стороны орбиты и глазного яблока, противопоказаниям операция может быть отложена. При переломе верхней стенки орбиты больные госпитализируются в нейрохирургическое отделение. Перед оперативным лечением необходимо выделить все переломы таким образом, чтобы возможно было произвести их адекватное вправление и фиксацию всех костных фрагментов. Фиксация может выполняться наложением межкостных проволочных швов или, что предпочтительнее, при помощи мини- или микропластин и винтов. Целостность стенок орбиты, прежде всего её дна, восстанавливается с применением либо костных трансплантатов, либо неорганических имплантатов. Для этого используют: костные аутотрансплантаты (расщеплённые кости свода черепа, ребра, гребня подвздошной кости, бугристости большеберцовой кости); костные или хрящевые гомотрансплантаты, неорганические аллотрансплантаты (титано¬вые конструкции, силикон, тефлон и др.). |
Источник
Признаки переломов стенок орбиты. Принципы лечения. Прогноз и последствия для зрения.
Трещины и переломы костных стенок орбиты, как правило, образуются в результате сильных ударов крупным предметом по области глаз, голове, в результате дорожно-транспортных происшествий или падения с высоты.
Виды переломов
По целостности кожных покровов:
- открытые (т.е. имеющие контракт с внешней средой, в том числе с придаточными пазухами носа);
- закрытые (изолированные от внешней среды).
По тяжести поражения:
- со смещением костных отломков;
- без смещения костных отломков;
- неполные (трещины).
По месту удара:
- прямые (перелом в месте приложения силы);
- непрямые (перелом удален от места приложения силы, происходит за счет общей деформации).
В зависимости от силы воздействия может быть перелом одной или нескольких стенок орбиты, нередко сопутствуют переломы костей черепа разной степени тяжести.
Признаки переломов стенок орбиты
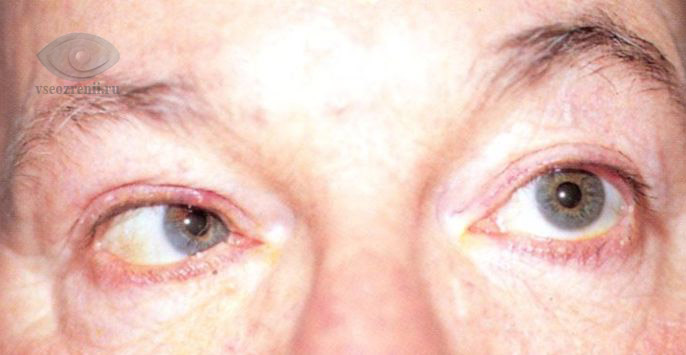
Клиническая картина и дальнейший прогноз в большинстве случаев зависят от силы удара и повреждения соседних структур. Например, перелом верхней стенки орбиты нередко связан с повреждением головного мозга. Переломы нижней и внутренней стенок осложняются возможностью попадания инфицированного слизистого отделяемого из придаточных пазух носа в орбиту.
Основные признаки переломов:
- Кровотечение из носа, кровоизлияние под кожу век.
- Наличие воздуха под кожей в области глаза (особенно часто при чихании или шмыгании носом после травмы). При этом, при надавливании на кожу, под пальцами ощущаются едва заметные щелчки — лопанье пузырьков воздуха в тканях.
- Ограничение подвижности глаза, двоение.
- Невозможность широко открыть рот.
- Смещение глазного яблока вглубь орбиты (энофтальм), вниз (гипофтальм), редко — выпирание глаза наружу (экзофтальм).
- Снижение чувствительности кожи в области скулы, щеки, верхней губы, нижнего века, верхнего века, лба (на стороне повреждения).
Перелом канала зрительного нерва
При переломе канала зрительного нерва велика вероятность повреждения самого нерва, что ведет к необратимой слепоте.
Канал зрительного нерва — костная структура длиной 5-6 мм, внутри которого от глаза к головному мозгу идет зрительный нерв. При переломе канала зрительного нерва велика вероятность повреждения самого нерва как костными отломками, так и отеком или кровоизлиянием внутри канала. В подобных случаях требуется срочное хирургическое вмешательство, снимающее избыточное давление на нерв (гибель нерва ведет к необратимой слепоте).
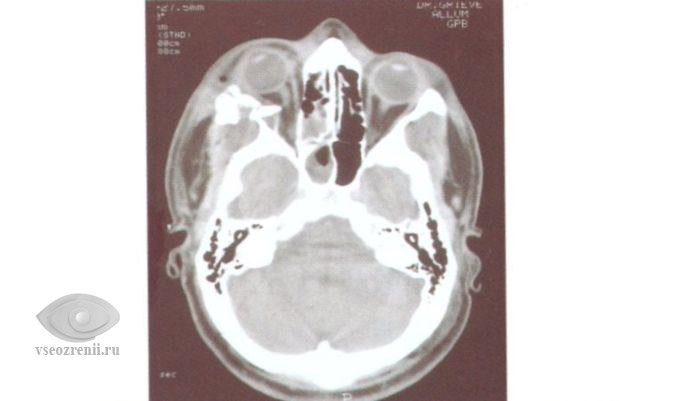
Диагностика переломов стенок орбиты
Диагностика проводится с помощью обычной рентгенографии в нескольких проекциях, а также компьютерной томографии.
Принципы лечения
При удовлетворительном состоянии пациента хирургическое восстановление анатомических структур возможно в течение первых 72 часов после травмы. Однако, если состояние пациента тяжелое, на первый план выходит спасение жизни и реконструктивные операции откладываются.
В зависимости от места перелома может потребоваться консультация или даже совместное хирургическое вмешательство с нейрохирургом, оторинолярингологом или челюстно-лицевым хирургом.
При переломах стенок орбиты (особенно внутренней) от резкого втягивания воздуха, чихания и т.д. следует воздержаться на пару недель.
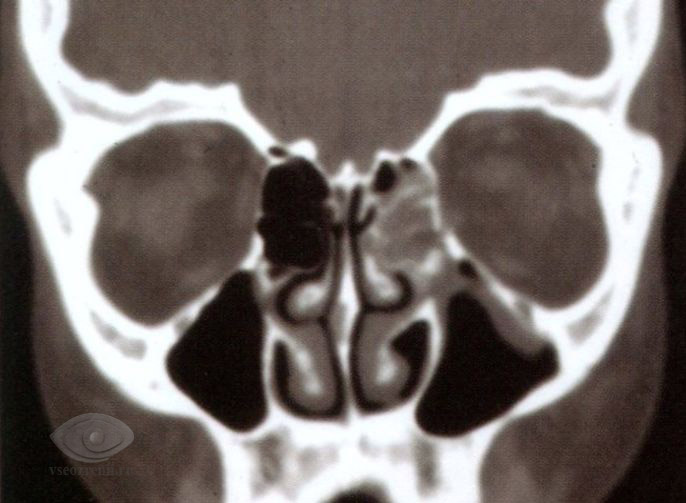
Прогноз и последствия
В каждом конкретном случае прогноз, необходимость и сроки вмешательства, также как и последствия, определяются степенью повреждения. При своевременном лечении прогноз в большинстве случаев благоприятный. Косметические дефекты могут потребовать проведения пластической хирургии в отдаленном периоде.
Источник
Перелом нижней стенки орбиты: причины, диагностика, лечениеПерелом нижней стенки орбиты — самая частая локализация. Он возникает в результате удара по глазному яблоку или по краю орбиты. При многих повреждениях развиваются лишь отёк и экхимоз тканей орбиты. При переломах с ущемлением мягких тканей и сохранением диплопии или при обширных переломах с развитием энофтальма требуется проведение оперативной коррекции. Эпидемиология и этиология: Анамнез. Травма, нанесённая кулаком, пальцами, локтем, удар мячом и др. Часто после неё пациент жалуется на двоение, реже — на отёк орбиты вследствие развития её эмфиземы. Внешний вид перелома нижней стенки орбиты. Отёк и экхимоз орбиты различной степени выраженности. Наиболее частые симптомы — инфраорбитальная гипестезия и ограничение подвижности глазного яблока с развитием двоения. При обширных переломах после исчезновения отёка тканей орбиты развивается энофтальм. Кроме того, признаком перелома считают крепитацию.
Визуализация перелома нижней стенки орбиты. При КТ обнаруживают перелом нижней стенки орбиты, часто с наличием крови в синусе. При небольших переломах часто происходит ущемление мягких тканей (например, тканей, окружающих нижнюю прямую мышцу; сама мышца ущемляется очень редко). МРТ недостаточно информативна. Особые случаи. У детей при переломе нижней стенки орбиты экхимоз иногда отсутствует, но возможно тяжёлое ущемление нижней прямой мышцы, возникновение тошноты и рвоты. Таких пациентов очень сложно обследовать. Следует провести освобождение ущемлённой мышцы в течение 24-48 ч, поскольку позже развивается её ишемия. Лечение перелома нижней стенки орбиты. При развитии функциональной диплопии, не разрешающейся после исчезновения отёка, требуется проведение реконструкции открытым доступом. При переломах, охватывающих более половины нижней стенки орбиты, развивается выраженный энофтальм, в связи с чем также рекомендуют выполнение реконструктивной операции в течение 2 нед после травмы. При восстановлении стенок орбиты в большинстве случаев устанавливают различные имплантаты. Прогноз. Хороший, если восстановление проведено в течение 2 нед. У некоторых пациентов обнаруживают прямое повреждение нерва или мышцы, при этом улучшение наступает в течение нескольких месяцев или отсутствует. – Также рекомендуем “Перелом медиальной стенки орбиты: причины, диагностика, лечение” Оглавление темы “Патология орбиты”:
|
Источник
Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
челюстно-лицевой хирург
 Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Травмы черепа могут сопровождаться переломами костей, образующих глазницу – полость, в которой располагается глазное яблоко. Если вы или ваш ребенок получили травму, приведшую к появлению «синяка» под глазом, важно своевременно обратиться к специалисту, который определит, нет ли перелома. Это важно, потому что перелом стенки глазницы может привести к неприятным последствиям, связанным с нарушением функции зрения.
Симптомы перелома стенки глазницы
- появление боли, отека или гематомы в области глаза;
- онемение щеки, десны;
- кровотечение из носа;
- изменение положения глаза, двоение в глазах;
- снижение остроты зрения;
- нарушение конфигурации лица (из-за переломов лицевого скелета при обширных травмах).
Диагностика перелома стенки глазницы
Компьютерная томография (КТ) является золотым стандартом в диагностике переломов глазницы, позволяющим точно воспроизвести вид скелета орбиты и прилежащих структур в нескольких плоскостях. 3D реконструкция дает достоверную информацию о количестве костных отломков орбиты и их положении.

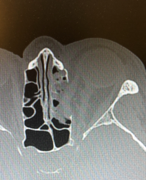
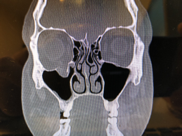
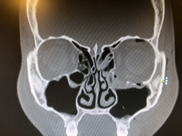
Лечение переломов стенки глазницы
- антибактериальное для предотвращения развития инфекции;
- симптоматическое для купирования боли, отека, подкожных гематом;
- хирургическое для восстановления прежней формы скелета, положения глаза, дренирование внутриглазничных гематом.
Переломы глазницы существенно отличаются как по локализации, так и по степени тяжести. Глобально врачу важно определить, необходима ли операция.
Показания к проведению операции:
- нарушение функции зрения (часто из-за перелома происходит смещение глаза, в результате чего появляется двоение; нарастающая гематома может привести к атрофии зрительного нерва и потере зрения; костные фрагменты могут препятствовать сокращению мышц, что приводит к ограничению движения глаза);
- нарушение структуры лицевого скелета из-за смещения костных отломков, что проявляется изменением черт лица, асимметрией, обезображиванием;
- сдавление подглазничного нерва смещенными костными фрагментами, что привело к онемению щеки, половины носа, губы и десны.
Предпочтительно выполнять операцию сразу после перелома до развития отека. Если отек все же успел появиться, то необходимо подождать 3-5 дней.
Если оставить перелом без лечения, то возможны неблагоприятные последствия в виде посттравматической деформации, нарушения зрения, изменения положения глаза. Лечить их гораздо сложнее, нежели «свежую» травму.
Виды операций при переломе глазницы:
Стенки глазницы представлены очень тонкими костями, и вернуть их в прежнее положение не представляется возможным. Однако в арсенале хирургов есть несколько материалов для протезирования: собственная кость пациента со свода черепа, титановая сеть и различные синтетические протезы.
Если речь идет о переломе края глазницы, то восстановление его формы выполняется при помощи фиксации титановых пластинок винтами, т.к. в этом месте кость достаточно толстая.
Реабилитация после перелома стенки глазницы
После операции выполняется компьютерная томография для контроля результата проведенной операции. Пациент находится под наблюдением челюстно-лицевого хирурга и офтальмолога.
Как правило, при гладком течении послеоперационного периода на 3-4 сутки отек в области операции начинает спадать, а через 7-10 дней могут оставаться только следы гематом.
Реабилитация направлена на восстановление функции зрения. Пациентам рекомендуется выполнять глазодвигательные упражнения, избегать повышения давления в полости носа во время чихания и высмаркивания.
Противопоказания к операции
– тяжелая черепно-мозговая травма
– сопутствующая патология, при которой противопоказаны любые операции.
Источник