Переломы по типу зеленой веточки челюсти
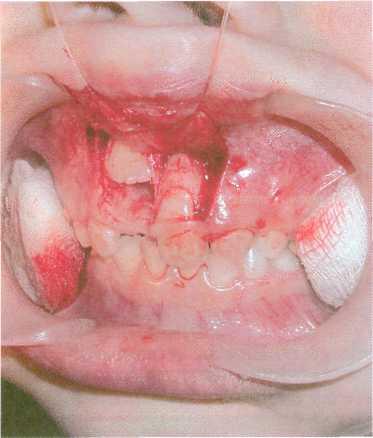
Переломы нижней челюсти у детей
Переломы нижней челюсти у детей встречаются достаточно часто. Причем большинство из них – это переломы мыщелкового (суставного) отростка – одного или обоих. Предъявляемые жалобы и клиническая картина переломов нижней челюсти зависят от возраста, локализации перелома, наличия с черепно-мозговой травмы, наличия смещения отломков. Типичные жалобы – на боль в челюсти в месте удара, нарушение прикуса, ограничение открывания рта из-за болезненности, трудности с приемом пищи, боль при смыкании зубов.
Клиническая картина
Переломы нижней челюсти без смещения встречаются в 36% случаев. Открывание рта обычно умеренно ограничено болезненностью, нарушения прикуса нет. При переломах по типу «зеленой ветки» надкостница удерживает фрагменты челюсти как в футляре. Такие переломы чаще возникают у детей младшего возраста в результате несильного удара. Также при переломе могут быть различные по степени тяжести травмы зубов и мягких тканей.
Переломы челюсти со смещением возникают при сильном ударе и сопровождаются смещением отломков. Также может отмечаться: наличие гематомы; раны мягких тканей; болезненность при движениях нижней челюсти; кровотечение из под краев десен; отсутствие одного или нескольких зубов; нарушение прикуса, которое зависит от места перелома.
Один из наиболее частых видов переломов нижней челюсти у детей – односторонний перелом мыщелкового отростка, который, как правило, сочетается с переломом самой нижней челюсти с другой стороны (именно этот перелом является первичным, а перелом мыщелкового отростка является «отраженным» – вторичным). Возникает такой перелом чаще при направлении удара косо в подбородок или немного в стороне от него.
Типичная клиническая картина:
ограничение открывания рта;
наличие болезненного отека тканей околоушно-жевательной области;
асимметрия лица за счет смещения челюсти в сторону перелома;
болезненность на стороне перелома при надавливании на подбородок;
смещение средней линии нижней челюсти в больную сторону с нарушением прикуса (перекрестный прикус).
 
Также один из частых видов переломов нижней челюсти у детей – двусторонний перелом мыщелковых отростков. Возникает при прямом направлении удара в подбородок.
Типичная клиническая картина:
ограничение открывания рта;
наличие болезненного отека тканей околоушно-жевательной области с двух сторон;
болезненность на стороне перелома при надавливании на подбородок;
смещение нижней челюсти кзади с нарушением прикуса (открытый или дистальный прикус).
 
Часто у детей до 7 лет смещение отломков клинически малозначимо. У детей же старшего возраста смещение отломков при переломе более выражено.
Диагноз устанавливается на основании анамнеза, клинического осмотра и рентгеновских снимков.
Диагностика перелома нижней челюсти часто сопровождается определенными трудностями:
дети не всегда могут точно описать и охарактеризовать свои ощущения;
быстрое нарастание отека мягких тканей не позволяет четко пропальпировать («прощупать») место травмы;
беспокойное или негативное поведение ребенка может сильно затруднять осмотр и выполнение качественных рентгеновских снимков.
 
В сложных случаях для постановки окончательного диагноза при отсутствии четких и явных клинических и рентгенологических признаков перелома и при невозможности исключить его полностью на основании этих данных применяется компьютерная томография.
Лечение
Лечение переломов нижней челюсти зависит от возраста, места перелома, наличия смещения отломков, сопутствующих травм тканей челюстно-лицевой области и т. д. Основной принцип лечения переломов – это репозиция (при смещении) и иммобилизация отломков. Иммобилизация может быть выполнена оперативным или консервативным путем, что, как уже было сказано выше, зависит от возраста, объема и характера травмы.
При небольших смещениях, отсутствии функциональных нарушений (нарушения прикуса и открывания рта) проводится консервативное лечение, которое заключается в иммобилизации фрагментов различными внутриротовыми устройствами и приспособлениями:
1) межчелюстное шинирование:
проволочными назубными лигатурами;
проволочными лигатурами на металлических шинах с зацепными петлями;
шиной-каппой из быстротвердеющей пластмассы;
проволочными лигатурами на альвеолярных винтах;
резиновыми тягами на альвеолярных винтах;
2) шинирование нижней челюсти:
проволочными назубными лигатурами;
проволочными лигатурами на гладкой шине-скобе;
или шиной-каппой из быстротвердеющей пластмассы;
3) применение различных трейнеров (накусочная шина-каппа из силикона), придающих нижней челюсти правильное положение и разгружающей мыщелковые отростки.
При выраженных смещениях отломков показано оперативное лечение под общим обезболиванием. Такое лечение заключается в проведении открытой репозиции и металлоостеосинтезе, т. е. – в обнажении кости в области перелома через разрез на коже или на слизистой в полости рта, сопоставлении и сближении отломков и фиксации их лигатурной проволокой или металлическими пластинами на шурупах.
Показанием для оперативного лечения является выраженное смещение отломков, которое приводит к нарушению прикуса и движениям нижней челюсти, а также переломовывих мыщелкового отростка, даже если прикус не нарушен. Однако тем не менее сохраняются элементы индивидуального подхода к лечению в каждом случае.
Особое внимание необходимо уделять гигиене полости рта в послеоперационном периоде!
При отсутствии лечения при переломе нижней челюсти могут возникать и развиваться воспалительные процессы (абсцессы, флегмоны, остеомиелиты); отставание в росте и деформация челюсти; нарушения прикуса; артроз и анкилоз височно-нижнечелюстного сустава; контрактуры жевательных мышц.
Источник
10.3.1. Повреждения костей лица
К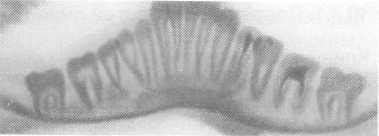 линическая картина. Ушибы кости и надкостницы чаще бывают в детском и подростковом возрасте. Они протекают по типу закрытой травмы (без ссадин, царапин, ран на коже) и приводят к развитию асептического воспаления с последующим формированием гиперостоза. Этот вид повреждения в ранние сроки не диагностируется. Даже при рентгенологическом исследовании, проводимом с целью исключения перелома челюсти, ушибы кости и надкостницы не выявляются, а утолщение надкостницы верифицируют как ее воспалительную инфильтрацию, обусловленную кровоизлиянием или гематомой мягких тканей. Ушибы надкостницы у детей способствуют усиленному пери-остальному построению кости в месте травмы, что проявляется ее утолщением, имитирующим новообразование. Утолщение кости возникает через 3-4 нед после повреждения и рентгенологически выглядит как напластование костных разрастаний на поверхности кости. В первые недели костные разрастания имеют нежный трабекулярный рисунок, позже переходят в плотную, слоистую кость. Ушибы, завершающиеся формированием травматического гиперостоза, чаще развиваются на нижней челюсти, очень редко на верхней (рис. 10.16).
линическая картина. Ушибы кости и надкостницы чаще бывают в детском и подростковом возрасте. Они протекают по типу закрытой травмы (без ссадин, царапин, ран на коже) и приводят к развитию асептического воспаления с последующим формированием гиперостоза. Этот вид повреждения в ранние сроки не диагностируется. Даже при рентгенологическом исследовании, проводимом с целью исключения перелома челюсти, ушибы кости и надкостницы не выявляются, а утолщение надкостницы верифицируют как ее воспалительную инфильтрацию, обусловленную кровоизлиянием или гематомой мягких тканей. Ушибы надкостницы у детей способствуют усиленному пери-остальному построению кости в месте травмы, что проявляется ее утолщением, имитирующим новообразование. Утолщение кости возникает через 3-4 нед после повреждения и рентгенологически выглядит как напластование костных разрастаний на поверхности кости. В первые недели костные разрастания имеют нежный трабекулярный рисунок, позже переходят в плотную, слоистую кость. Ушибы, завершающиеся формированием травматического гиперостоза, чаще развиваются на нижней челюсти, очень редко на верхней (рис. 10.16).
Рис. 10.16. Травматический гиперостоз через 6 мес после травмы (рентгенограмма).
П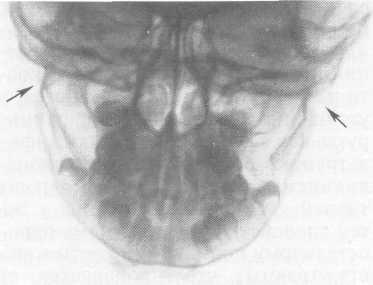 ереломы по типу «зеленой ветки» или «ивового прута». Этот вид перелома объясняется гибкостью костей у детей. По этому типу наиболее часто развиваются переломы мыщелковых отростков. На рентгенограммах, выполненных в прямой носолобной проекции, отчетливо выявляется изгиб мыщелкового отростка кнаружи. При этом наблюдается разрыв компактной пластинки и губчатого вещества только по наружной поверхности отростка, а с внутренней поверхности компактная пластинка непрерывна. Надкостница внутренней поверхности сохраняет целость и препятствует дальнейшему смещению фрагментов (рис. 10.17).
ереломы по типу «зеленой ветки» или «ивового прута». Этот вид перелома объясняется гибкостью костей у детей. По этому типу наиболее часто развиваются переломы мыщелковых отростков. На рентгенограммах, выполненных в прямой носолобной проекции, отчетливо выявляется изгиб мыщелкового отростка кнаружи. При этом наблюдается разрыв компактной пластинки и губчатого вещества только по наружной поверхности отростка, а с внутренней поверхности компактная пластинка непрерывна. Надкостница внутренней поверхности сохраняет целость и препятствует дальнейшему смещению фрагментов (рис. 10.17).
Рис. 10.17. Перелом мыщелковых отростков и тела нижней челюсти.
Если такие переломы своевременно не диагностируются, через некоторое время (5-7 дней) они могут стать полными переломами с типичным смещением фрагментов, что обусловливается развитием воспалительных изменений в области перелома и под влиянием функции челюсти. Подвижность незакрепленных фрагментов в ранний период после травмы препятствует образованию морфогенетического белка кости – основного индуктора репаративной регенерации и задерживает образование костной мозоли.
Поднадкостничные переломы характеризуются тем, что сломанная кость остается покрытой надкостницей. Чаще всего поднадкостничные переломы наблюдаются в боковом отделе нижней челюсти, скуловой кости. Смещение отломков в таких случаях не отмечается или незначительное. Поднадкостничные переломы в детском возрасте диагностируются трудно. У этой группы костных повреждений отсутствуют классические клинические признаки (нарушения прикуса и функции, крепитация).
Эти переломы костей сопровождаются болью в месте приложения силы и изменениями мягких тканей (ушиб, гематома, рана). Таким образом, истинные признаки повреждения нивелируются.
Диагностика всех видов переломов костей лица требует обязательного рентгенологического исследования не менее чем в двух проекциях, но выбор вариантов исследования диктуется локализацией перелома и возрастом ребенка.
Травматический остеолиз наблюдается при отрыве головки нижней челюсти. Механизм процесса неясен, условно его можно сравнить с травматическим эпифизеолизом трубчатых костей. Рентгенологически обнаруживают полное рассасывание костного вещества головки. Исчезновение контуров головки нижней челюсти выявляется через 2-3 мес после травмы. В более поздние сроки развиваются дефект и деформация дистального конца ветви нижней челюсти, выполняющего функцию ложного сустава. Формируется неоартроз. Движения нижней челюсти сохраняются в полном объеме. Если травма произошла в первые годы жизни ребенка, к 7-12 годам можно видеть отставание роста одной половины нижней челюсти.
П ереломы переднего отдела альвеолярной части верхней и нижней челюстей занимают одно из первых мест среди других повреждений лицевых костей. Они сопровождаются разрывами слизистой оболочки и подлежащих мягких тканей, а также вывихом или переломом зубов. Иногда вместе с травмированным альвеолярным отростком смещаются фолликулы постоянных зубов. Они нередко погибают. Смещение отломанного альвеолярного отростка приводит к нарушению прикуса (рис. 10.18).
ереломы переднего отдела альвеолярной части верхней и нижней челюстей занимают одно из первых мест среди других повреждений лицевых костей. Они сопровождаются разрывами слизистой оболочки и подлежащих мягких тканей, а также вывихом или переломом зубов. Иногда вместе с травмированным альвеолярным отростком смещаются фолликулы постоянных зубов. Они нередко погибают. Смещение отломанного альвеолярного отростка приводит к нарушению прикуса (рис. 10.18).
Рис. 10.18. Перелом альвеолярного отростка верхней челюсти соответственно фронтальной группе зубов.
Такие переломы чаще бывают у детей 8- 11 лет. При переломах альвеолярного отростка сила воздействия распространяется на участок небольшой протяженности, как правило в переднем отделе. Этот вид травмы участился вследствие агрессивных игр на улице (катание на роликах, качелях). Анатомическое положение альвеолярного отростка, неполный зубной ряд у детей этого возраста часто способствуют открытому повреждению. Травмированный фрагмент может быть очень подвижен, что наблюдается при полных переломах, ограниченно подвижен, иметь различное положение (что придано направлением удара) внутрь полости рта, в сторону, кпереди. Всегда отмечается дизокклюзия зубов.
При диагностике требуется тщательный выбор варианта рентгенологического исследования (линия перелома не всегда видна). Одновременно с переломом альвеолярного отростка верхней челюсти возможен перелом альвеолярного отростка нижней челюсти (при падениях с велосипеда, травмах на качелях и др.). Вывихи и переломы зубов затрудняют диагностику переломов альвеолярного отростка. Травмы боковых отделов альвеолярного отростка у детей крайне редки.
Переломы верхней челюсти. У детей переломы верхней челюсти второго и третьего уровня сочетаются, как правило, с черепно-мозговой травмой. Такие повреждения бывают в результате падения с высоты, при транспортной травме. Этот вид травмы у детей стал встречаться значительно чаще. Повреждения средней зоны лица могут сочетаться не только с черепно-мозговой травмой, переломами основания черепа, но и с переломами нижней челюсти, наружного носа, глазницы, скуловой кости и дуги.
Ранняя диагностика и своевременная репозиция отломков являются важными факторами профилактики бронхолегочной недостаточности, предупреждают усугубление течения черепно-мозговой травмы, шока, способствуют остановке кровотечения и распространению инфекции.
Переломы нижней челюсти преобладают у мальчиков старше 7 лет и обусловлены в основном бытовой травмой и неорганизованным спортивным досугом. Перелому способствуют положение и анатомическая форма нижней челюсти. По локализации на первом месте стоят одинарные переломы тела нижней челюсти, на втором – переломы мыщелкового или мыщелковых отростков (отраженные), далее двойные и множественные. Продольные переломы ветви челюсти и переломы Если переломы происходят по типу «зеленой ветки» (рис. 10.19), поднадкостнично или бывают неполными, типичные признаки перелома отсутствуют. Интенсивно нарастающий отек, гематомы, особенно в области дна рта, нарушают артикуляцию, вызывают слюнотечение, боль. Установить же типичные признаки перелома нижней челюсти (нарушения прикуса, функции, подвижность отломков) сложно. При осмотре ребенка требуются очень бережное отношение, тщательные выбор и проведение обезболивания.
При одинарных полных переломах тела нижней челюсти смещение отломков обусловлено его направлением, функцией жевательных мышц и размером фрагментов (рис. 10.20). Выраженность смещения увеличивается по мере удаления линии перелома от центральных резцов. Нарушение целости слизистой оболочки, подвижность или полный вывих зубов в линии перелома наблюдаются почти во всех случаях.
Переломы в области угла челюсти встречаются реже, при них может не быть нарушений целости слизистой оболочки и смещения отломков. Гематома и коллатеральные отеки у таких детей выражены слабее, но функция нижней челюсти нарушена. Наблюдается дизокклюзия в области моляров на стороне повреждения. Смещение отломков возможно при расположении линии перелома позади жевательной мышцы.
Двойной перелом нижней челюсти сопровождается смещением отломков. Это может создавать условия для нарушения внешнего дыхания, вести к дислокационной асфиксии (западает корень языка), что опасно особенно у детей младшего возраста, когда беспокойное поведение, крик, плач способствуют одновременно ларингоспазму или усиленной экссудации слизи и обтурации ею трахеи. Прикус нарушен, слизистая оболочка травмирована на значительном протяжении, массивное кровотечение.
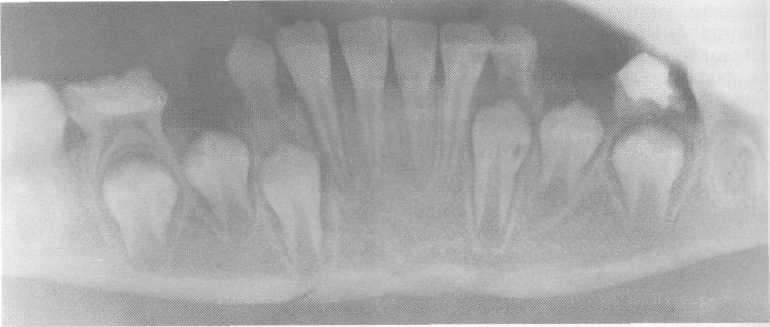
Рис. 10.19. Поднадкостничный перелом тела нижней челюсти без смещения фрагментов. Линия перелома проходит через зачатки клыков.
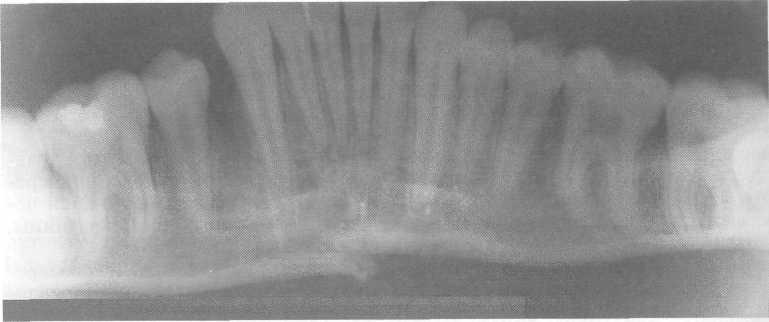
Рис. 10.20. Перелом тела нижней челюсти со смещением фрагментов.
венечного отростка бывают редко (см. рис. 10.17).
Переломы нижней челюсти более чем у половины детей сопровождаются черепно-мозговой травмой разной степени выраженности. Именно при переломах нижней челюсти черепно-мозговая травма остается недиагностированной, а ее последствия проявляются в пубертатном возрасте и причина их остается неустановленной.
В последние годы с увеличивающейся безнадзорностью детей, урбанизацией жизни, учащением транспортных и огнестрельных травм переломы нижней челюсти часто сочетаются с тяжелыми травмами верхней челюсти IIи IIIзоны и черепно-мозговыми повреждениями.
К травмам мыщелкового отростка, которые нередко встречаются у детей, относится одинарный перелом мыщелкового отростка, когда сила воздействия приложена с противоположной стороны или травма происходит в области подбородка.
Поднадкостничные переломы этой локализации встречаются очень часто, не имеют выраженной клинической картины и если своевременно не диагностированы, то в конце первой недели у ребенка появляются резкая боль и отек в области кожных покровов ниже козелка уха, иногда инфильтрат, ограничение движения нижней челюсти, девиация.
При двустороннем полном переломе этой локализации отмечается дизокклюзия в результате смещения нижней челюсти кзади, и контакт зубов верхней и нижней челюстей имеется только на последних зубах; клинически выражена сагиттальная щель (открытый прикус). У детей при этом виде перелома может произойти вывих головки нижней челюсти и сместиться кпереди, кзади, внутрь и кнаружи. Варианты переломов мыщелкового отростка многообразны. Переломы мыщелкового отростка нередко сочетаются с повреждением мягкотканных структур ВНЧС.
Клиническая картина травмы одного мыщелкового отростка характеризуется болью, ограничением открывания рта, нарушением окклюзии; латеральным сдвигом нижней челюсти, отсутствием движения ВНЧС. Пальпаторно четко выражены ограничение и боль при боковых движениях челюсти в сторону, противоположную травмированной. Двустороннее повреждение характеризуется дизокклюзией по типу открытого прикуса со смещением челюсти кзади и ограничением ее движения. Возможна деформация заднего края ветви (определяется при пальпации). Подвижность головок (пальпаторно) не выражена.
Вывих ВНЧС. Непосредственной причиной такого вывиха может быть травма или чрезмерно широкое раскрывание рта при крике, рвоте, удалении зуба или других врачебных манипуляциях. Врожденное или приобретенное несовершенство связок и суставной капсулы способствует вывиху.
Различают травматические и привычные вывихи, хотя строгое их разграничение не всегда возможно. Вывих может быть полным и неполным (подвывих), односторонним или двусторонним. В зависимости от направления, в котором сместилась головка нижней челюсти, различают передний, боковой и задний вывихи, У детей чаще всего наблюдается передний вывих. Наиболее тяжело протекает задний вывих, который у детей может быть при переломе основания черепа.
При переднем вывихе рот широко открыт, ребенок не может самостоятельно его закрыть. При пальпации обнаруживаются выход головок нижней челюсти из ямок и смещение их вперед.
Вывих нижней челюсти проявляется смещением головки из суставной ямки без самостоятельной экскурсии в нее.
При вывихах наблюдаются растяжение связочного аппарата и смещение диска. Это бывает при астеничном общем развитии ребенка и рассматривается как дисфункция ВНЧС; наблюдается также при диспропорциях роста элементов сустава (мягкотканных и костных).
При двусторонних вывихах больные предъявляют жалобы на невозможность закрыть рот, жевать, глотать, разговаривать. Внешне нижняя челюсть смещена книзу, щеки натянуты, отмечается слюнотечение; в области суставных ямок – западение.
Для вывихов ВНЧС наиболее характерны дизокклюзия по типу открытого прикуса, смещение нижней челюсти вперед без размаха движений; боль выражена слабо.
Патологические переломы. В отличие от травматического перелома это нарушение целости кости, измененной каким-нибудь предшествовавшим патологическим процессом. Наиболее частой причиной таких переломов челюстей являются новообразования костей, реже хронические остеомиелиты.
Переломы скуловой кости не бывают изолированными. Мощная скуловая кость, как правило, не ломается, а внедряется в верхнечелюстную пазуху, разрушая ее переднюю стенку. Этот вид повреждения рассматривают как сочетанный или множественный скулочелюстной перелом. Перелом расценивается как открытый, так как костные фрагменты свободно сообщаются с внешней средой через верхнечелюстную пазуху. Переломы скуловой дуги чаще всего бывают закрытыми. Абсолютным признаком такого повреждения является нарушение движений нижней челюсти вследствие механического препятствия, созданного отломками дуги для движений венечного отростка.
Источник
