Переломы плеча предплечья кисти
Чаще всех других травм встречаются повреждения верхних конечностей. Переломы плеча, предплечья и кисти бывают различных видов — в зависимости от места перелома кости, некоторые из них делятся на внутрисуставные и внесуставные.
Первая помощь при переломах верхних конечностей всегда начинается с общего обезболивания (уже после того, как была вызвана скорая помощь). Больного необходимо успокоить, предложив ему настойку валерианы (20 капель) или валокордина (20 капель) и дать любое доступное обезболивающее.
Затем необходимо провести иммобилизацию (добиться обездвиженности) поврежденной конечности. Для этого понадобится проволочная шина Крамера (если есть).
Наложение шин при отдельных видах переломов имеет свои особенности.
При переломах костей кисти
Шина накладывается от кончиков пальцев до середины предплечья. В руку вкладывают валик из марли или бинта, так как пальцы должны быть согнуты. Кисть немного повернута к животу. Бинт наложить поверх шины.
При переломах костей предплечья
Шина накладывается от кончиков пальцев до середины плеча. Руку нужно согнуть в локтевом суставе, под прямым углом, ладонь обратить к животу, пальцы зафиксировать в полусогнутом состоянии, в ладонь вложить валик. Бинт наложить на шину на всем протяжении.
При переломе плечевой кости
Шину следует наложить на всю конечность — от пальцев до надплечья здоровой стороны, фиксируя три сустава. Она пройдет от кончиков пальцев по задненаружной поверхности предплечья и плеча на спину до лопатки на здоровой стороне. При отсутствии одной достаточной длины лестничной шины можно воспользоваться двумя короткими лестничными шинами. После их наложения и фиксации рука подвешивается на косынке или бинте.
При переломе ключицы
Фиксацию нужно осуществлять мягкими повязками. Можно подвесить конечность на стороне повреждения на косынку или прибинтовать руку к туловищу с помощью повязки типа Дезо.
Во всех случаях после основных манипуляций с шиной руку подвешивают на косынке или прибинтовывают к туловищу.
Если специальной иммобилизирующей шины нет, ее заменяют подручными материалами. Подойдут, к примеру, две дощечки: одну из них прибинтовывают к плечу, другую – к предплечью, и оба эти сегмента туго фиксируют к туловищу. Если под рукой нет ничего, то до приезда скорой помощи поврежденную конечность укладывают на косыночную повязку.
Распознать переломы верхних конечностей несложно. Для них характерны небольшой отек в области локтя и верхней трети предплечья, резкая боль при движениях в локтевом суставе.
НИ В КОЕМ СЛУЧАЕ НЕ ПЫТАЙТЕСЬ ВПРАВИТЬ ПЕРЕЛОМ!!! Пострадавшая конечность должна всячески оберегаться от движения, иммобилизацию также следует проводить осторожно, стараясь сильно не шевелить конечность. От того, насколько грамотно будет оказана первая помощь при переломе, во многом зависит исход лечения. Сегодня хороших результатов помогает достичь широкое применение стабильного и чрескостного остеосинтеза, ранней активной и пассивной мобилизации кисти.
Источник
Эти
переломы являются довольно распространенным
повреждением верхней конечности и
составляют 20-25% от всех переломов.
Различают следующие
виды переломов предплечья:
Переломы
диафиза костей предплечья со смещением
и без смещения отломков, которые в свою
очередь подразделяются на:
Переломы
обеих костей в верхней, средней и нижней
трети диафиза;Изолированные
переломы лучевой кости;Изолированные
переломы локтевой кости;
Переломо-вывихи
костей предплечья:
Повреждения
Монтеджи (изолированный перелом верхней
трети локтевой кости и вывих головки
луча):Повреждения
Галеацци (перелом лучевой кости в нижней
трети и вывих головки локтевой кости).
Переломы
дистальной части лучевой кости:
Переломы
луча в типичном месте типа Колеса;Переломы
луча в типичном месте типа Смита.
Переломы костей диафиза предплечья
Чаще
всего переломы костей диафиза предплечья
возникают при воздействии прямой
травмирующей силы. При этом обычно
возникает поперечный перелом обеих
костей на одном уровне. При воздействии
непрямой травмы (падение на разогнутую
руку) возникают переломы обеих костей
с косой плоскостью излома, уровни
переломов, как правило, находятся в
разных отделах диафиза. При таком
механизме травмы чаще бывают изолированные
переломы одной из костей предплечья,
но возможно в сочетание с подвывихом
одной из суставных поверхностей в выше-
или нижерасположенном суставе. У детей
нередки неполные поднадкостничные
переломы по типу «зеленой ветки».
Смещение
фрагментов при переломе костей диафиза
предплечья зависит от направления
травмирующей силы, состояния мышечной
системы в момент травмы, самого
травмирующего агента и мышц, прикрепляющихся
к отломкам. При переломах обеих костей
могут возникать самые разнообразные
виды смещения, однако при диагностике
необходимо особое внимание уделить
ротационному смещению, от которого,
прежде всего, зависит способ вправления
и фиксации поврежденного сегмента.
В
зависимости от уровня перелома ротационное
смещение отломков будет разным:
При
переломах костей в
верхней трети,
центральный отломок лучевой кости под
воздействием двуглавой мышцы плеча,
которая не только сгибает, но и супинирует
предплечье, так как прикрепляется к
передневнутренней поверхности луча.
На периферический отломок действует
m. pronator teres и пронирует его.
Д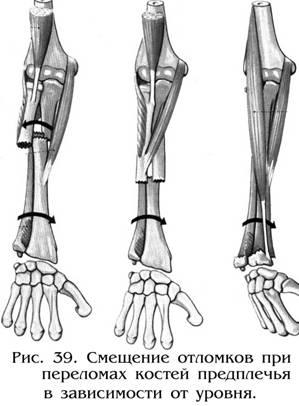 ля
ля
переломовв
средней трети
ротационное смещение не характерно,
так как сила мышц пронаторов и супинаторов
уравновешивается.
При
переломах костей диафиза предплечья в
нижней трети
оба фрагмента пронируются, но степень
этой пронации различна, т.к. на центральный
фрагмент действует довольно сильная
мышца pronator teres и максимально пронирует
отломок, а периферический пронируется
слабым квадратным пронатором (рис. 39).
Клинические
симптомы
перелома костей предплечья такие же,
как и при диафизарных переломах других
локализаций. К ним относятся сомнительные
симптомы: боль, припухлость или отек,
признаки воздействия внешнего насилия
на поврежденный сегмент, нарушение
функции, как самого предплечья, так и
всей руки; и достоверные: анатомическое
укорочение предплечья, деформация его
под углом, крепитация отломков и
патологическая подвижность в месте
перелома.
У
детей при неполных переломах достоверные
клинические симптомы не выражены, и это
может привести к диагностическим и
лечебным ошибкам. Рентгенологическое
исследование разрешает, как правило,
все сомнения.
Первая
помощь. Для
уменьшения боли не всегда показано
парентеральное введение наркотических
средств. Фиксация поврежденного сегмента
производится транспортной шиной по
тыльной (разгибательной) поверхности
от верхней трети плеча до кончиков
пальцев кисти. После чего необходимо
доставить пострадавшего для лечения в
специализированный стационар.
Лечение.
После клинического и рентгенологического
обследования и установления диагноза
необходимо правильно выбрать метод
лечения. При переломах без смещения и
неполных переломах применяют циркулярную
гипсовую повязку от средней трети плеча
до пястно-фаланговых суставов. При этом
предплечью придается положение в
зависимости от уровня перелома: при
переломе верхней трети – супинация,
средней трети – среднефизиологическое,
нижней трети – пронация.
Вправление
перелома со смещением производяит под
общим обезболиванием. Во время
вправления необходимо устранить все
виды смещения, пользуясь правилом
подведения периферического фрагмента
под центральный. Руку сгибают в локтевом
суставе под углом 90°. Производят
тракцию по оси предплечья. Помощник
создает противотягу за плечо, а хирург
придает предплечью положение в
зависимости от уровня перелома: при
переломе верхней трети – супинирует,
средней трети – фиксирует предплечье в
среднем положении между пронацией
и супинацией, нижней трети – пронирует.
После чего предплечье от нижней трети
плеча фиксируется циркулярной гипсовой
повязкой.
Стояние
отломков после репозиции обязательно
контролируется рентгенографически.
При
отсутствии положительного результата
после одномоментной ручной репозиции
отломков возможна попытка повторного
вправления. Если после повторного
вправления отломков анатомически
правильное стояние отломков не достигнуто
– показано оперативное вмешательство.
После операции предплечье фиксируют
гипсовой шиной. Швы снимают на 12-14 сутки
после операции и гипсовая повязка
превращается в циркулярную.
Если
у больного применяется консервативное
лечение и рука фиксируется циркулярной
гипсовой повязкой, то после уменьшения
отека кисти и пальцев (5-7 день после
перелома) необходимо произвести
контрольную рентгенограмму места
повреждения. При отсутствии вторичного
смещения отломков больной может быть
выписан на амбулаторное лечение, а при
появлении вторичного смещения показано
оперативное лечение.
Внешняя
иммобилизация гипсовой повязкой при
этих переломах у детей продолжается
3-4 недели, у взрослых – 1,5-2,5 месяца. Со
2-3 дня после вправления отломков
необходимо назначить лечебную
гимнастику для кисти и пальцев поврежденной
конечности, а также 10-12 сеансов УВЧ на
место перелома (можно через сухую
гипсовую повязку). После снятия
иммобилизации приступают к
восстановительному лечению. Средние
сроки восстановления трудоспособности
– 3-3,5 месяца.
Повреждение
Монтеджи.
Это повреждение предплечья относится
к переломовывихам: перелом локтевой
кости в верхней трети и вывих головки
лучевой кости (рис. 40).
В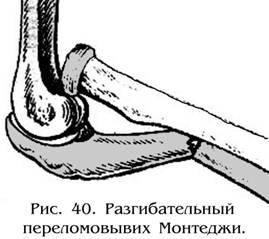 зависимости от механизма травмы и вида
зависимости от механизма травмы и вида
смещения различают сгибательный и
разгибательный типы повреждений.
Разгибательный тип возникает значительно
чаще, чем сгибательный. Он характеризуется
вывихом головки луча кпереди, с нередким
разрывом кольцевидной связки лучевой
кости и смещение перелома локтевой
кости под углом открытым кзади.
Клиника.
Больного беспокоят боли, усиливающиеся
при движениях, особенно
супинационно-пронационных. При
разгибательном типе повреждения резко
ограничено пассивное сгибание. При
пальпации определяется болевая точка
в месте перелома локтевой кости. При
сгибательном типе, возможна пальпация
головки луча по задне-наружной поверхности
локтевого сустава.
Для
уточнения диагноза показана рентгенография
в двух плоскостях с обязательным
захватомна
пленке локтевого сустава. В норме на
боковой проекции локтевого сустава
головка луча на ½ по диагонали наслаивается
на венечный отросток локтевой кости.
Всякое смещение головки от этого
положения, говорит о имеющемся её
смещении.
Лечение.
Показано одномоментное вправление.
Предплечью придается положение
супинации, осуществляется тракция по
оси с созданием противотяги за плечо.
При этом надавливают пальцем кисти на
проекцию головки лучевой кости и сгибают
руку в локтевом суставе под острым
углом. В таком положении рука фиксируется
циркулярной гипсовой повязкой от
верхней трети плеча до пястно-фаланговых
суставов. Рентген контроль проводят
сразу же после вправления, и после
спадения отека. Через 2-3 недели гипсовая
повязка снимается. Руке в локтевом
суставе придается положение сгибания
под углом 90-80° и снова циркулярная
гипсовая повязка фиксирует конечность
в этом положении еще в течение 1,5-2
месяцев. После чего приступают к
восстановительному лечению.
Оперативное
лечение показано при повреждении
лучевого нерва, безуспешной попытке
закрытой репозиции, появлении смещения
в гипсовой повязке, несращении перелома
локтевой кости.
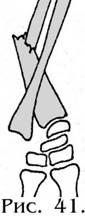
Повреждение
Галеацци. Это
довольно редкое повреждение относится
к переломовывихам предплечья и
характеризуется (рис. 41.)переломом
лучевой кости в средней трети или нижней
трети с вывихом головки локтевой
кости к тылу или в ладонную сторону (в
зависимости от механизма травмы).
К линика.
линика.
Кроме признаков, характеризующих любой
диафизарный перелом, присоединяются
симптомы, характеризующие вывих
(подвывих) головки локтевой кости:
появляется контрактура лучезапястного
сустава. При пальпации выявляется
смещение головки локтевой кости. При
надавливании на нее она легко вправляется
и так же легко возвращается на прежнее
место.
Лечение.
Основным методом лечения является
одномоментная ручная репозиция с
фиксацией гипсовой повязкой в среднем
положении предплечья под углом
сгибания в локтевом суставе 90°. Повязка
должна быть циркулярной и по уровню,
как при переломе костей предплечья,
сроком на 2,5-3 месяца. Восстановление
трудоспособности наступает через 3-3,5
месяца.
Показания к
оперативному лечению те же, что и при
повреждении Монтеджи.
П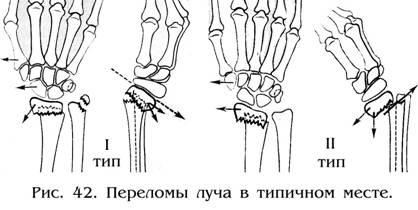 ереломы
ереломы
луча в типичном (классическом) месте
Переломы
лучевой кости в типичном месте встречаются
значительно чаще, чем все остальные
локализации переломов костей предплечья.
Зона перелома локализуется в месте
перехода нижней трети диафиза луча с
более прочным кортикальным слоем в
эпиметафиз, в основном состоящийиз губчатой
кости с тонким кортикальным слоем.
Возникают они во всех возрастных группах,
но наиболее часто – у женщин пожилого
возраста.
В
зависимости от механизма травмы и вида
смещения отломков различают 2 типа
переломов луча в классическом месте
(рис. 42):
Тип
I (экстензионный,
разгибательный, Колеса). Возникает
при падении на разогнутую в лучезапястном
суставе кисть. При этом дистальный
отломок смещается в тыльную сторону.
Линия перелома имеет косое направление.
Нередко такой перелом сопровождается
отрывом шиловидного отростка локтевой
кости .
Тип
П (флексионный,
сгибательный, Смита). Встречается
значительно реже, чем переломы I типа.
Возникает при падении на согнутую в
лучезапястном суставе кисть. Дистальный
отломок при этом смещается в ладонную
сторону. Направление линии перелома
обратное перелому Колеса. Не всегда
на рентгенограмме удается выявить
направление плоскости излома или
выяснить у больного механизм травмы. В
этих случаях ведущим при установлении
типа перелома луча является направление
смещения периферического отломка.
Клиника.
Больные жалуются на умеренные боли в
месте поврежденья, ограничение
двигательной активности кисти и пальцев
из-за боли. При осмотре выявляется
характерная штыкообраэная или
“вилкообразная” деформация с
отклонением кисти в лучевую сторону.
Деформация выше лучезапястного
сустава обусловлена смещением отломков.
Пальпация перелома вызывает усиление
боли. Крепитация отломков выявляется
редко. Ограничение активных движений
в лучезапястном суставе выражено из-за
наличия болевого синдрома.
У
детей в этом месте чаще возникают
разгибательные неполные поднадкостничные
переломы по типу “зеленой ветки”.
У подростков и детей старшего возраста
– нередки эпифизеолизы дистального
эпифиза лучевой кости. Механизм травмы
и механогенез смещения отломков таков
же, как и при переломах луча I или П типа.
Диагноз устанавливается клинически
с дополнительным рентгенологическим
исследованием.
Вид | Смещение | Смещение | Направление |
Колеса | В | В | С |
Смита | В | В | С |
Лечение.
Первая врачебная помощь заключается
во введении обезболивающих средств
(наркотики вводить не обязательно, так
как болевой синдром не сильный) и фиксации
поврежденной руки транспортной шиной
от локтевого сустава, включая кисть.
Основным
методом лечения переломов луча в
типичном месте является одномоментное
вправление перелома с последующей
фиксацией гипсовой шиной. При переломах
без смещения в гематому вводят 10-20 мл
1% раствора новокаина. Фиксация
предплечья и кисти осуществляется
глубокой тыльной гипсовой шиной при
разгибательном механизме травмы или
ладонной – при сгибательном.
Уровень гипсовой повязки: от локтевого
сустава до пястнофаланговых суставов
сроком на 3-4 недели. У детей иммобилизация
гипсовой повязкой продолжается 10-15
дней.
При
разгибательных переломах со смещением
отломков производят вправление следующим
образом: после обезболивания осуществляется
тракция по оси предплечья за кисть и
противотяга за плечо. Затем смещают
дистальный отломок с тыльной поверхности
в ладонную сторону и устанавливают
кисть в положении локтевого приведения.
Фиксируют так, как описано выше. При
сгибательных переломах вправление
проводят так же, как и при разгибательных
переломах, но, учитывая основной принцип
вправления переломов, необходимо после
тракции по оси смещать периферический
фрагмент с ладонной поверхности в
тыльную.
В
посттравматическом периоде со 2-го дня
после вправления назначают гимнастику
для пальцев кисти, магнитотерапию для
уменьшения отека, УВЧ для нормализации
регенерации. Трудоспособность у взрослых
восстанавливается через 4-6 недель.
Соседние файлы в предмете Травматология и ортопедия
- #
- #
- #
- #
- #
- #
- #
- #
- #
14.06.201429.28 Mб121Травматология и ортопедия. Том 1. Корнилов Н.В..djvu
- #
- #
Источник
Повреждения верхней конечности по частоте занимают первое место среди всех остальных травм. Переломы плечевой кости подразделяют на переломы проксимального и дистального концов, а также диафиза плеча. В свою очередь, переломы проксимального и дистального концов плечевой кости делят на внутрисуставные и внесуставные.
Переломы проксимального конца плечевой кости подразделяют на переломы головки и анатомической шейки (внутрисуставные) и переломы хирургической шейки (внесуставные).
Переломы головки и анатомической шейки встречаются редко и, как правило, у лиц пожилого возраста. Механизм травмы непрямой (падение на локоть отведенной руки). Плечевой сустав увеличен в объеме (отек, гемартроз), пальпация и осевая нагрузка болезненны. Активные и пассивные движения ограничены из-за боли. перелом плечо кисть медицинский
Переломы хирургической шейки встречаются часто, преимущественно у лиц пожилого возраста. Они возникают при падении и силовом воздействии по оси плеча, реже – при непосредственном приложении травмирующей силы. В зависимости от механизма травмы и положения периферического отломка различают аддукционный (приводящий) и абдукционный (отводящий) переломы хирургической шейки. Аддукционный перелом возникает при падении на руку и приведении плеча к туловищу. Типичное смещение отломков – под углом, открытым кнутри. Абдукционный перелом возникает при падении на отведенную руку. Типичное смещение отломков – под углом, открытым кнаружи и несколько кзади. При среднем положении верхней конечности в момент падения дистальный отломок обычно внедряется в проксимальный (вколоченный перелом хирургической шейки). В редких случаях возникают переломы хирургической шейки с вывихом головки плечевой кости (переломовывих). Перелом возникает в области, имеющей губчатую структуру, и сопровождается обширным кровоизлиянием. Условия для сращения при вколоченных переломах, а также после устранения смещений благоприятные. Клиническая картина характеризуется болью, значительной припухлостью и кровоизлиянием, нарушением функции. При пальпации иногда определяется крепитация отломков. Нагрузка по оси конечности вызывает боль в зоне перелома. Вид и степень смещения отломков уточняют после рентгенографии в двух проекциях. Обязательно определяют периферический пульс и исследуют иннервацию.
Переломы диафиза плечевой кости возникают при прямом ударе, резких и сильных вращательных движениях периферического отдела конечности. Смещение фрагментов на уровне средней трети плеча не типично и зависит от направления силы, вызывающей перелом. В этой зоне чаще всего повреждается лучевой нерв, проходящий в непосредственной близости к кости. В верхней трети различают наддельтовидные и поддельтовидные переломы. В первом случае центральный отломок смещается кзади и кнутри под влиянием тяги большой грудной и широчайшей мышц спины, а периферический – кнаружи, проксимально и частично кпереди действием дельтовидной, клювовидно-плечевой и трехглавой мышц. Для поддельтовидных переломов характерно смещение проксимального отломка кнаружи и проксимально в результате обращения дельтовидной мышцы, а периферического – проксимально и частично кзади в результате сокращения двуглавой, трехглавой и клювовидно-плечевой мышц. Переломы в нижней трети сопровождаются смещением отломков по длине или под углом, открытым кзади (в результате тяги трехглавой мышцы плеча).
Переломы нижнего конца плечевой кости подразделяют на надмыщелковые (внесу ставные) и чрезмыщелковые (внутрисуставные). К надмыщелковым переломам плечевой кости относят флексионные и экстепзионные переломы. Чрезмыщелковые (Т- и V-образные) переломы блока и головки плечевой кости относят к внутрисуставным переломам. Чаще всего эти переломы возникают в результате непрямой травмы (падения на вытянутую и отведенную руку, на согнутый локтевой сустав).
Разгибательные надмыщелковые переломы плеча возникают чаще у детей при падении на вытянутую руку, при этом линия перелома направлена снизу вверх и спереди назад. Дистальный отломок смещается кзади и кнаружи, а проксимальный – кпереди и кнутри, локтевой отросток смещен кзади, над ним образуется впадина. Такое смещение отломков может привести к сдавлению сосудисто-нервного пучка с последующим развитием ишемической контрактуры Фолькмана. Своевременная репозиция отломков может предупредить столь серьезное осложнение.
Сгибательные надмыщелковые переломы возникают при падении на согнутый локоть, при этом линия перелома направлена сверху вниз и спереди назад, а дистальный отломок смещен кпереди.
Чрезмыщелковые переломы являются внутрисуставными и встречаются чаще в детском возрасте. Поскольку линия перелома нередко частично проходит через ростковую зону, перелом можно назвать остеоэпифизиолизом. В связи с тем, что периферический отломок смещается кзади, клинические признаки перелома напоминают надмыщелковый разгибательный перелом, но при чрезмыщелковом переломе нарушается равнобедренность треугольника Гютера, образованного выступающими точками надмыщелков плечевой кости и локтевого отростка. Рентгенография уточняет клинический диагноз.
Для переломов дисталыюго конца плечевой кости характерны деформация, отек и припухлость в области локтевого сустава и нижней трети плеча. Больной испытывает сильную боль при попытке сгибания или разгибания в локтевом суставе, а также при ротации предплечья. При пальпации часто определяется крепитация отломков, возникает резкая боль.
Первая помощь при любом переломе плеча заключается в проведении общих обезболивающих мероприятий. Больному вводят 1 мл 1 % раствора морфина гидрохлорида или промедола. Необходимо успокоить больного, предложив ему настойку валерианы (20 капель), тазепам или триоксазин (1 таблетку), сердечно-сосудистые средства – кордиамин, валокордин или коргликон (20 капель).
Иммобилизацию производят проволочной шиной Крамера следующим образом:
- 1. Руку следует несколько отвести в плечевом суставе и согнуть в локтевом суставе под прямым углом. Предплечье должно быть в среднем положении между супинацией и пронацией, кисть слегка следует согнуть к тылу, а пальцы полусогнуть, для чего в ладонь вкладывают бинт или плотный ком ваты, обернутый марлей, который больной охватывает пальцами. Фиксация пальцев в выпрямленном положении не допустима. В подмышечную впадину помещают ватный валик, который укрепляют бинтами через надплечье здоровой руки. Целесообразно положить ватные подушечки вокруг груди и на заднюю поверхность шеи.
- 2. Длинную (метровую) и широкую шину Крамера изгибают по размерам и контурам поврежденной руки и накладывают ее, начиная от плечевого сустава здоровой руки на спину в надлопаточной области, затем на задненаружную поверхность плеча и предплечья до основания пальцев. По углам верхнего конца проволочной шины привязывают два куска бинта длиной около метра.
- 3. До наложения шины ее обкладывают ватой или выстилают стеганой ватной подстилкой и после наложения прибинтовывают к руке и частично к туловищу. Прикрепленные к верхнему концу шины два куска бинта пропускают спереди и сзади здорового плечевого сустава и привязывают к нижнему концу шины. Таким образом, предплечье своей тяжестью плотно прижимает к спине верхний отдел шины.
- 4. Руку подвешивают на косынке или прибинтовывают к туловищу.
При отсутствии специальных иммобилизирующих тин используют подручные материалы, например две дощечки – одну из них прибинтовывают к плечу, другую к предплечью, и оба эти сегмента туго фиксируют к туловищу. Если под рукой нет догдечек и других пригодных материалов, верхнюю конечность укладывают на косыночную повязку. Для повязки используют квадратный кусок ткани (лучше хлопчатобумажной) шириной 140-160 см. Его складывают пополам (по диагонали), подводят под согнутую конечность, а концы завязывают на шее. Сгибание производят в локтевом суставе под углом 90°. Тупой угол повязки загибают и закрепляют спереди у локтя булавкой. /1дя более надежной иммобилизации конечность вместе с косынкой туго прибинтовывают к туловищу круговыми ходами бинта. Пострадавшего транспортируют в положении сидя.
Переломы костей предплечья по частоте занимают одно из первых мест среди всех переломов. Особенно часты они у детей. Следует различать переломы диафизов костей предплечья и переломы их верхних и нижних концов.
К переломам верхних концов костей предплечья относят переломы локтевого и венечного отростков локтевой кости и переломы шейки и головки лучевой кости. Они возникают в результате прямой или непрямой травмы (при падении на согнутую в локтевом суставе или выпрямленную руку, при падении на локтевой сустав).
Для этих переломов характерны небольшой отек в области локтя и верхней трети предплечья, резкая боль при движениях в локтевом суставе.
При переломах локтевого отростка со смещением отломков между ними можно пальпировать поперечную щель.
Диафизарные переломы костей предплечья могут возникать как при прямой травме, так и при падении на вытянутую руку. Смещение отломков обусловлено травмирующей силой, уровнем перелома и тягой мышц. Отломки смещаются по ширине, по длине, под углом и по периферии. Особое внимание обращают на ротационное смещение отломков лучевой кости. Так, при переломе обеих костей предплечья в верхней трети проксимальный отломок лучевой кости под влиянием тяги двуглавой мышцы плеча и супинатора будет находиться в положении сгибания и супинации, дистальный же отломок лучевой кости под влиянием тяги круглого и квадратного пронаторов займет пронационное положение. Если перелом костей предплечья возникает в средней трети, то проксимальный отломок лучевой кости, на который будут оказывать антагонистическое действие супинатор и круглый ронатор, займет среднее положение, а дистальные отломки сместятся в положение пронации. При переломе в нижней трети роксимальный отломок лучевой кости пронируется.
Клиника диафизарных переломов характеризуется локальной болезненностью, деформацией, припухлостью, подвижностью, крепитацией отломков и нарушением функции предплечья. У маленьких детей при переломах по типу «зеленой веточки» клинические признаки перелома проявляются нечетко. Однако рентгенография костей предплечья и смежных суставов позволяет уточнить характер перелома. Более выраженная клиническая картина отмечается при переломе одной из костей предплечья в сочетании с вывихом в смежном суставе. Повреждение Монтеджи – это перелом локтевой кости на границе верхней и средней трети и вывих головки лучевой кости. Повреждение Галеацци -это перелом лучевой кости на границе средней и нижней трети и вывих головки локтевой кости.
Первая помощь при переломах костей предплечья в верхней и средней третях предусматривает подкожную инъекцию раствора промедола или морфина гидрохлорида для обезболивания и транспортную иммобилизацию, которая производится следующим образом:
- 1. Руку фиксируют в таком же положении, как и при переломах плеча. При этом угол сгибания в локтевом суставе при переломах венечного отростка локтевой кости и шейки лучевой кости должен быть острым, а при переломах локтевого отростка – 110-120°.
- 2. Шину Крамера или сетчатую шину изгибают под соответствующим углом и придают ей в то же время форму желоба. Длина ее должна быть не менее, чем от верхней трети плеча до кончиков пальцев. Шину, как обычно, выстилают ватой.
- 3. Руку укладывают в приготовленную таким образом шину, располагая ее по разгибательной поверхности поврежденной конечности. Затем шину прибинтовывают.
- 4. Руку подвешивают на косынке.
В зависимости от вида перелома предплечья в верхней и средней третях и характера смещения отломков применяют консервативные (закрытую репозицию отломков, иммобилизацию гипсовой повязкой или шиной), оперативные методы и чрескостный остеосинтез.
Среди переломов нижних концов костей предплечья наиболее часто встречаются переломы лучевой кости в типичном месте. Возникают они при падении на разогнутую или согнутую кисть. Линия перелома проходит на 2 – 4 см проксимальнее суставной поверхности и идет косо снизу вверх с ладонной поверхности на тыльную. Периферический отломок смещается к тылу и радиально, а также по длине, под углом и по периферии – супинируется.
Это экстензионный перелом, или перелом Коллиса. При падении на согнутую кисть происходит флексионный перелом Смита, при этом периферический отломок смещается в ладонную сторону и находится в положении пронации.
При экстензионном переломе лучевой кости в типичном месте происходит штыкообразная деформация предплечья и кисти. Отмечается локальная болезненность. Пальцы находятся в полусогнутом положении, движения их ограничены, особенно разгибание, а движения в лучезапястном суставе невозможны. Больной жалуется на сильную боль в месте перелома. Пальпация дистального отдела предплечья вызывает резкую болезненность.
Первая помощь при переломах лучевой кости в типичном месте включает наложение фиксирующей шины от локтевого сустава до пальцев, применение анальгетиков. Большинство больных лечат амбулаторно: под анестезией производят репозицию отломков и иммобилизацию гипсовой шиной.
Переломы пястных костей и фаланг пальцев кисти чаще всего возникают в результате прямой травмы (попадание кисти в движущиеся механизмы станков, удары твердыми предметами и т.д.). При переломе пястной кости появляется припухлость на тыльной поверхности кисти. При переломах нескольких пястных костей изменяется конфигурация кисти: длина ее уменьшается, а поперечник увеличивается. Отмечается резкая болезненность при пальпации области перелома и при нагрузке по оси соответствующей пястной кости. Основными признаками переломов фаланг пальцев кисти является локальная боль, усиливающаяся при пальпации и движении в суставах поврежденного пальца, его деформация, укорочение, утолщение и нередко искривление. В некоторых случаях (при трещинах, переломах без смещения отломков), переломы фаланг, особенно ногтевой, обнаружить трудно.
При повреждениях кисти первая помощь состоит в правильной иммобилизации, для чего кисти придают наиболее выгодное в функциональном отношении положение. Такое положение создается, когда кисть находится в положении захвата. Чтобы его достигнуть, проще всего вложить в руку пострадавшего свернутый бинт или тугой комок ваты и забинтовать кисть. Иммобилизацию рационально осуществлять сетчатой шиной, один конец которой (нефиксированный) кладут на кисть, а другой укладывают на ладонную поверхность предплечья. Кисть и предплечье прибинтовывают к шине. Поврежденную руку подвешивают на косынке или бинте.
Результаты лечения переломов костей кисти и фаланг пальцев значительно улучшились в связи с широким применением стабильного и чрескостного остеосинтеза, ранней активной и пассивной мобилизации кисти.
Источник
