Переломы нижней челюсти заключение
Перелом нижней челюсти – патологическое состояние, возникающее при нарушении целостности нижнечелюстной кости. Пациенты жалуются на появление болезненной припухлости в зоне повреждения, нарастание болевых ощущений при жевании, открывании рта. Прикус нарушен, в полости рта выявляются разрывы слизистой с оголением края кости. Зубы на поврежденном фрагменте подвижны. Диагноз «перелом нижней челюсти» ставят, исходя из жалоб, локального статуса, данных рентгенографии. Первичное лечение перелома нижней челюсти заключается в устранении боли, антисептической обработке раны, временном шинировании. Постоянная фиксация отломков достигается консервативным или хирургическим путем.
Общие сведения
Перелом нижней челюсти – повреждение кости, сопровождающееся полным или частичным нарушением ее целостности. Среди травм ЧЛО переломы нижней челюсти диагностируют наиболее часто. Комбинированные повреждения верхнечелюстной кости и нижней челюсти выявляют у 15% обследованных. Основную группу пациентов составляют мужчины в возрасте от 20 до 40 лет. У детей переломы нижней челюсти встречаются в 15% случаев.
По распространенности первую позицию занимают переломы тела (свыше 65%), на втором месте – повреждения угла (37%), на третьем – переломы ветви. Нарушение целостности ментального отдела диагностируют у каждого двадцатого пациента. Соотношение односторонних и двусторонних повреждений нижнечелюстной кости составляет 1:1. В проведении оперативного лечения перелома нижней челюсти нуждаются около четверти больных.

Перелом нижней челюсти
Причины перелома нижней челюсти
Перелом нижней челюсти возникает вследствие воздействия силы, величина которой превышает пластичные характеристики костной ткани, что бывает, например, в результате фронтальных и латеральных ударов в нижнюю треть ЧЛО, при падении с высоты на лицо тяжелых предметов, в случае ДТП. Локализация линии перелома соответствует участку кости со сниженной плотностью. Травматическим повреждениям в большей степени подвержены угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел.
В стоматологии также встречаются патологические переломы нижней челюсти, возникающие в результате приложения сил, не превышающих физиологические. Подобные повреждения наблюдаются при резорбтивных процессах костной ткани у пациентов с воспалительно-деструктивными (при остеомиелите, радикулярных кистах) заболеваниями или в случае развития злокачественной опухоли.
Переломы нижней челюсти бывают не только прямыми, но и отраженными. При прямом переломе целостность кости нарушается в точке воздействия травмирующей силы. Локализация отраженных переломов нижней челюсти напрямую зависит от площади и направления удара. При двустороннем сжатии нижнечелюстной кости в области моляров максимальное напряжение костной ткани сосредотачивается в участке срединной линии. При прямом воздействии высокоамплитудной силы в зону подбородка наиболее уязвимыми являются шейки нижней челюсти. Односторонний перелом шейки зачастую бывает отраженным, возникает вследствие бокового удара. Дислокация отломков при переломе нижней челюсти определяется траекторией воздействия травмирующей силы, площадью поврежденного участка, группой мышц, прикрепленных к его поверхности.
Классификация переломов нижней челюсти
По локализации переломы нижней челюсти разделяют на 2 группы:
- Переломы тела. Чаще бывают открытыми, клинически сопровождаются разрывом слизистой, кровотечением. Различают срединные (линия разлома проходит между центральными резцами), ментальные (нарушение целостности наблюдается в участке между клыком и премоляром или между премолярами), боковые (зона повреждения локализуется в области моляров), ангулярные (повреждается кость в участке угла) переломы нижней челюсти.
- Переломы ветви. К этой категории относят нарушения целостности ветви нижнечелюстной кости (линия разлома при этом имеет параллельное или перпендикулярное направление относительно продольной оси) и двух ее отростков – суставного и венечного. В свою очередь перелом суставного отростка может проходить на уровне основания, шейки или головки. Чаще диагностируют закрытые переломы ветви нижнечелюстной кости.
Переломы нижней челюсти также разделяют на линейные (наблюдается одна линия перелома), оскольчатые (образуется несколько фрагментов, пересекающихся между собой под разными углами) и комбинированные, открытые и закрытые, односторонние и двусторонние.
Симптомы перелома нижней челюсти
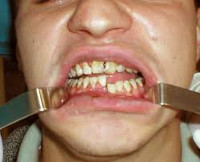
При переломе нижней челюсти пациенты жалуются на появление болезненной припухлости в участке повреждения. Неприятные ощущения усиливаются при жевании, откусывании пищи. В случае нарушения целостности крупных кровеносных сосудов возникает кровотечение. При боковом линейном переломе нижней челюсти лицо приобретает асимметричную конфигурацию. Травматическое повреждение нижнелуночкового нерва вызывает онемение ментальной зоны и нижней губы. Цвет кожи изменен вследствие образования кровоподтеков, гематом.
При открытых переломах на слизистой оболочке выявляют разрывы с обнажением края кости. По переходной складке определяют кровоизлияния. Артикуляция при переломе нижней челюсти нарушена. Характер смыкания зубов определяется уровнем, симметричностью повреждения. У пациентов наблюдается ступенчатость зубного ряда. Фиссурно-бугорковый контакт нарушен. Зубы, находящиеся в линии перелома, подвижны (2-3 степени). Часто выявляют полные вывихи зубов.
Диагностика перелома нижней челюсти
Диагноз перелом нижней челюсти ставят на основании жалоб пациента, локального статуса, данных рентгенографии. В ходе физикального осмотра врач-стоматолог выявляет характерные внешнеротовые признаки перелома нижней челюсти: отечность мягких тканей в участке повреждения, изменение цвета и нарушение целостности кожи. Наблюдается отклонение срединной линии. При пальпаторном обследовании удается обнаружить неровности, западения кости. Если линия перелома нижней челюсти проходит в области угла или ветви, незначительное давление на подбородок приводит к усилению болезненности в месте повреждения. И, наоборот, если у пациента ментальный перелом, двустороннее надавливание в ангулярных участках вызывает появление выраженной боли во фронтальной зоне.
Для определения локализации перелома нижней челюсти стоматологи используют диагностический тест, при котором шпатель ставят по трансверзали на жевательных поверхностях нижних моляров. Легкое постукивание по выступающей части шпателя при сомкнутых зубных рядах вызывает у пациента болезненность в том месте, где проходит линия перелома нижней челюсти. Для диагностики целостности суставного отростка пальпируют участок кожи впереди козелка. С целью определения траектории движения суставной головки используют пробу, при которой врач-стоматолог ставит указательные пальцы в слуховые проходы потерпевшего. Пациент при этом медленно выполняет движения в вертикальной и трансверзальной плоскостях. Отсутствие движений суставной головки подтверждает наличие повреждения мыщелкового отростка.

КТ лицевого скелета (3D-реконструкция). Перелом мыщелкового отростка нижней челюсти со смещением
Ключевое значение в процессе диагностики перелома нижней челюсти имеют данные рентгенографии. Зачастую выполняют несколько снимков в разных проекциях (переднюю, боковую рентгенограммы). При подозрении на ментальный перелом нижней челюсти наряду с обзорной рентгенографией делают прицельную рентгенограмму. Для определения целостности мыщелкового отростка применяют специальные укладки (по Шюллеру, Парма). На рентгенограмме при переломе нижней челюсти обнаруживают нарушение целостности кости в виде тонкой полоски просветления. Дифференцировать перелом нижней челюсти необходимо с другими повреждениями костей ЧЛО, а также с ушибами мягких тканей. Физикальный осмотр проводит челюстно-лицевой хирург.
Лечение перелома нижней челюсти
Лечение переломов нижней челюсти включает антисептическую обработку раны, устранение болевого синдрома. Для достижения стойкой репозиции и фиксации отломков края кости сглаживают, устраняют интерпозицию мягких тканей между фрагментами. Удалению подлежат зубы, находящиеся на линии перелома. С целью предотвращения присоединения вторичной инфекции слизистую в участке разрыва ушивают.
Первичная иммобилизация при переломе нижней челюсти заключается в создании неподвижного блока, состоящего из нижней челюсти, прижатой к верхнечелюстным костям. Для этого используют бинтовые повязки или метод межчелюстного лигатурного соединения. При линейных переломах тела челюсти без смещения, а также в случае ангулярных переломов нижней челюсти без смещения для фиксации и иммобилизации фрагментов применяют двухчелюстное проволочное шинирование челюсти.
В связи с низкой эффективностью ручной репозиции отломков при ангулярном и мыщелковом переломах нижней челюсти со смещением чаще используют хирургический метод лечения. Среди основных техник открытого остеосинтеза применяют костный шов, мини-пластины, полиамидную нить. Для соединения фрагментов с помощью костного шва производят разрезы мягких тканей, скелетируют кость со щечной и оральной стороны. С линии перелома нижней челюсти удаляют осколки, края кости сглаживают. В отломках по обе стороны от линии повреждения делают отверстия для фиксации проволоки. После укладки слизисто-надкостничного лоскута рану ушивают. Для достижения более жесткой иммобилизации при переломе нижней челюсти дополнительно применяют назубные шины.
Мини-пластины показаны при косых, оскольчатых переломах ветви и тела нижней челюсти. Разрез делают только со щечной стороны, после отсепарирования слизисто-надкостничного лоскута проводят обработку перелома. На отломках по обе стороны от линии перелома нижней челюсти просверливают отверстия, с помощью шурупов фиксируют мини-пластины. Укладывают на место слизисто-надкостничный лоскут, накладывают швы.
Для предотвращения развития посттравматического остеомиелита пациентам назначают антибактериальные препараты. Эффективность лечения переломов нижней челюсти зависит от своевременности оказания специализированной помощи, характера перелома, наличия осложнений. Первичная костная мозоль при переломе нижней челюсти формируется в течение 20 дней, вторичная – на протяжении 6-8 недель. При раннем обращении пациента с переломом тела прогноз благоприятный. Повреждение ветви и ее отростков может привести к стойким функциональным нарушениям.
Источник
Редактор: Байбурцян Айк Оганесович
стоматолог-ортопед, стоматолог-хирург; кандидат мед. наук
Стоматологическая клиника ИМПЛАНТ-ЦЕНТР м. Новогиреево
Содержание:
Общая информация
Перелом нижней челюсти – это происходящее по тем или иным причинам частичное или полное (в зависимости от разновидности перелома) нарушение целостности кости нижней челюсти.
В подавляющем большинстве случаев перелом нижней челюсти возникает в результате какого-либо рода механической травмы (авария, драка, падение, занятия спортом, огнестрельное ранение и т.д.).
В некоторых случаях перелом нижней челюсти может самопроизвольно возникнуть под влиянием общих заболеваний (например, таких, как опухоль кости, остеомиелит и т.д.).
Интересный факт
Перелом нижней челюсти могут располагаться в разных местах челюсти, гораздо чаще встречаются у мужчин, чем у женщин.
Виды и формы перелома нижней челюсти
В зависимости от характера повреждений кости челюсти, их причин и последствий переломы нижней челюсти могут быть следующих видов:
- Полный перелом нижней челюсти – перелом, в результате которого происходит смещение отломков челюсти, которые в зависимости от линии перелома могут быть по форме косыми или поперечными, а по количеству – двойными, множественными или оскольчатыми
- Неполный перелом нижней челюсти – перелом без смещения отломков челюсти
- Открытый перелом – перелом нижней челюсти, сопровождающийся разрывами мягких тканей лица и слизистой оболочки ротовой полости
- Закрытый перелом – перелом нижней челюсти, при котором место травмы остается закрытым мягкими тканями
Последствия перелома нижней челюсти
Перелом нижней челюсти может привести к следующим последствиям:
- Патологическое смещение одной части зубного ряда относительно другой (либо спереди назад, либо снизу вверх)
- Образование промежутков между зубами по линии перелома
- Смещение отломков челюсти под воздействием силы мышц и собственной тяжести
- Смещение зубов со своей нормальной позиции
- Образование аномалий прикуса
- Сильные болевые ощущения в области перелома, усиливающиеся при движении челюсти
- Нарушение функций дыхания, речи, глотания, жевания
- Потеря чувствительности (онемение) в нижней части лица (подбородок, губы)
- Западение языка (в случае двойного перелома нижней челюсти)
- Общее недомогание
- Головная боль, тошнота, головокружение
По наличию данных последствий, как правило, и диагностируется перелом нижней челюсти.
При этом перелом нижней челюсти может привести и к нарушению работы других органов – например, к сотрясению головного мозга и как результату этого – потере сознания, кровотечению из ушей и т.п.
Перелом нижней челюсти
Осложнения при переломе нижней челюсти могут повлечь за собой некоторые тяжелые заболевания, например, менингит, остеомиелит и др.
Диагностика и лечение перелома нижней челюсти
Перелом нижней челюсти диагностируется по некоторым внешним признакам, а также посредством пальпации, которая выявляет место перелома.
Для более точного и тщательного диагноза необходимо обязательное рентгенологическое обследование.
Первая помощь при переломе нижней челюсти состоит в следующем:
- Зафиксировать нижнюю челюсть плотной пращевидной повязкой
- Остановить возможное кровотечение посредством стерильной повязки и тампонов
- В случае артериального кровотечения прижать поврежденный сосуд
- Освободить полость рта от затрудняющих дыхание инородных наполнителей (сгустков крови, рвотной массы и т.п.)
- Зафиксировать язык (в случае его западания, затрудняющего дыхание)
- Обеспечить травмированному состояние покоя
- Приложить к области перелома холодный компресс
каталог стоматологий и стоматологов России
80 000 отзывов
1,5 млн визитов
20 000 клиник
30 000 врачей
После оказания первой помощи пострадавшего необходимо как можно более срочно отправить в ближайшую больницу, где ему будет оказана квалифицированная медицинская помощь.
Перевозить пострадавшего с переломом нижней челюсти в больницу необходимо в положении сидя, а лучше всего лежа на боку или вниз лицом. Если же пострадавший потерял сознание, то его перевозят в положении лежа на спине с повернутой вбок головой.
В условиях больницы в первую очередь производится обработка раны, после чего пострадавшему в случае необходимости проводится перевязка крупных кровеносных сосудов, рассечение трахеи и введение туда специальной трубки для облегчения дыхания, а также комплекс противошоковых мероприятий.
Лечение перелома нижней челюсти
Лечебные мероприятия при переломе нижней челюсти в зависимости от характера травмы могут включать в себя следующие врачебные действия:
- Совмещение отломков челюстной кости (одномоментно или постепенно) под местной анестезией
- Жесткую фиксацию отломков челюстной кости на период восстановления ее целостности с помощью специальных шин
- Создание комфортных условий в области перелома для восстановления кости
- Профилактическую противомикробную и общеукрепляющую терапию (антибиотики, витамины, физиотерапия) с целью предотвращения инфекционно-воспалительных осложнений в области перелома.
В случае необходимости при лечении перелома нижней челюсти могут быть проведены хирургические мероприятия:
- Сшивание кости специальной проволокой или капроновой жилой
- Закрепление кости металлическими спицами
- Закрепление отломков кости посредством специальных накостных металлических пластинок
- Закрепление кости особыми внеротовыми конструкциями
Если разрушения кости нижней челюсти достаточно обширны и повлекли при этом серьезные обширные повреждения лица, то в данном случае проводится ряд сложных восстановительных пластических операций с применением сложных лицевых и челюстных протезов.
Главная цель лечения перелома нижней челюсти – максимально быстро и эффективно добиться сращения отломков челюсти и восстановления нормального прикуса зубов.
Перелом нижней челюсти
Если перелом нижней челюсти неосложненный, то его лечение составляет в среднем 3-4 недели. Сроки лечения осложненных переломов зависят от степени и характера осложнений.
После завершения лечения и снятия шин проводится обязательный курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и подвижности височно-нижнечелюстного сустава.
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Посмотрите стоматологии Москвы
Источник
Повреждения челюстно-лицевой области часто являются предметом судебно-медицинских исследований. Это объясняется главным образом распространенностью подобных травм при противоправных посягательствах на здоровье и жизнь граждан, а также в условиях дорожно-транспортных происшествий и производственным травматизмом [1-3]. Правовую актуальность такие травмы могут иметь в связи с их локализацией на лице в случаях принятия судом решения по поводу «обезображивания лица».
По нашему мнению, не до конца исследован ряд проблем, имеющих отношение к судебно-медицинской экспертизе живых лиц при травме челюстно-лицевой области. В частности, это касается ряда методических аспектов судебно-медицинской диагностики повреждений, верификации наличия и выраженности стойких посттравматических функциональных нарушений, доказательного установления давности причинения травмы.
Высокая частота повреждений челюстно-лицевой области в экспертной практике (судебно-медицинская экспертиза живых лиц) выявлена нами при исследовании методом сплошной выборки 2000 заключений эксперта (далее заключение), выполненных в отделе экспертизы потерпевших, обвиняемых и других лиц СПб БСМЭ в 2014 г.: в 760 (38%) из них анализировалась травма лица.
Переломы костей лицевого скелета выявили в 188 наблюдениях, что составляет 9,4% от всей выборки и 24,7% от всех случаев повреждений лица. Чаще всего отмечали переломы костей носа – 93, переломы нижней стенки глазницы – 39 случаев. Переломы лобной кости отметили у 34, из них у 16 пострадавших переломы распространялись на свод или основание черепа; у 9 обнаружили перелом верхнего края и/или верхней стенки глазницы, у 9 – перелом передней стенки лобной пазухи. У 30 человек имелись переломы нижней челюсти: у 18 – тела, у 6 – тела и мыщелкового отростка/отростков, у 6 – мыщелкового отростка. Выявили 28 переломов верхней челюсти (кроме нижнего края и нижней стенки глазницы) и 23 перелома скуловой кости (кроме нижнего края и нижней стенки глазницы).
В 75,5% случаев обнаружили перелом одной кости лицевого скелета, в 11,7% – двух, в 12,8% – трех и более костей.
Травмы в области рта зафиксировали в 173 наблюдениях, из них в 58 случаях повреждения зубного органа. Наиболее часто (32) отмечали вывихи зубов (одного или двух – по 16 наблюдений) с повреждением периодонтальных мягких тканей, сопровождавшиеся травматическим периодонтитом. В 54 случаях травма зубов сочеталась с повреждением мягких тканей губ и/или щек.
Мы использовали следующую рабочую классификацию повреждений челюстно-лицевой области:
I. Повреждения мягких тканей:
1) без нарушения целостности кожи и/или слизистых оболочек;
2) с нарушением целостности кожи и/или слизистых оболочек;
3) с повреждением сосудов, нервов, слюнных желез и протоков, слезной железы и носослезного канала.
II. Повреждения твердых тканей (переломы):
1) скулоорбитального комплекса;
2) носа;
3) верхней челюсти;
4) нижней челюсти.
III. Повреждения зубного органа (зуб, пародонт, микроциркуляторное русло, в том числе сосудистые анастомозы).
Диагностика и оценка степени тяжести вреда здоровью повреждений мягких тканей и костей челюстно-лицевой области в большинстве случаев не представляет значительных трудностей. Эти повреждения оценивают преимущественно по длительности расстройства здоровья (пп. 7.1, 8.1 и 9 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08) [4]. Кроме того, при судебно-медицинской экспертизе таких травм и их последствий следует учитывать возможную необходимость решения вопроса об изгладимости повреждения лица (п. 6.10 приложения к тому же приказу). В статье не рассматриваются случаи осложненного течения травм челюстно-лицевой области. Методология подобных экспертиз обширно представлена в судебно-медицинской литературе, а изложение особенностей определения причинно-следственных связей в конкретных наблюдениях с их систематизацией и обобщением выходит за рамки настоящей публикации.
Обращаем внимание на отдельные случаи с наличием стойких морфофункциональных посттравматических нарушений, в которых экспертная оценка дается с применением критерия «стойкая утрата общей трудоспособности», размеры которой могут варьировать от «незначительной» до «значительной стойкой … не менее чем на 1/3». Наиболее часто это повреждения лицевого нерва, слезовыводящих путей, посттравматическое нарушение носового дыхания, нарушение акта жевания в результате перелома скуловой кости, верхней или нижней челюсти, вывихе нижней челюсти и ряд других проблем, отраженных в «Таблице стойкой утраты общей трудоспособности, вследствие различных травм…» [5].
Рассмотрим общие принципы возможной экспертной оценки травмы челюстно-лицевой области с применением критерия «стойкая утрата общей трудоспособности» на примере перелома костей носа со смещением отломков. В таких случаях часто отмечаются жалобы и/или наблюдаются объективные признаки нарушения носового дыхания (по нашим данным, у 33,3% из 126 пациентов в ЛОР-клинике и в 29% из 100 при экспертизах. Только в 2 из 100 случаев при экспертизе было установлено стойкое посттравматическое нарушение носового дыхания, обусловленное обтурацией полости носа вследствие нарушения положения его костно-хрящевого скелета.
Представляется актуальной дифференциальная диагностика посттравматического нарушения носового дыхания с острыми или хроническими состояниями, вызывающими затруднение воздухопроведения в полости носа (в том числе риниты различного генеза, нетравматическое искривление носовой перегородки, последствия бывшей в прошлом травмы носа) [6].
Определение процента стойкой утраты общей трудоспособности возможно только при доказательном обнаружении прямой причинно-следственной связи с конкретной травмой анатомически обусловленного (смещение отломков) и поэтому устойчивого во времени (стойкого) функционального дефекта в виде нарушения носового дыхания. Разумеется, основанием для установления степени тяжести вреда здоровью не являются жалобы на ухудшение носового дыхания и/или обусловленное отеком временное нарушение дыхательной функции носа в остром периоде травмы. В связи с этим осмотр пострадавшего в ближайшие дни после травмы не дает оснований для трактовки выявленного нарушения носового дыхания как стойкого функционального дефекта.
При затруднении носового дыхания экспертную оценку данной функции следует производить не ранее 30 дней с момента травмы (с учетом выполнявшихся клинических исследований). В отдельных случаях неопределенности исхода конкретной травмы этот срок может быть продлен до 120 дней (п. 19 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08). Эксперту следует применять доступные ему объективные методики качественной или полуколичественной оценки функции носового дыхания: проба Воячека, проба Преображенского, риногигрометрия. Модифицированная методика – импрессиориногигрометрия позволяет получить непосредственно в процессе опыта устойчивый красочный отпечаток носового дыхания, пригодный для дальнейшего изучения и приобщения к заключению эксперта [7].
Приводим наблюдение из собственной экспертной практики.
Гр. К., 21 год, получил закрытый перелом костей носа со смещением отломков (удары кулаком по лицу). С места происшествия был доставлен в одну из городских больниц, где ему была проведена репозиция костей носа. Далее пострадавший лечился в ЛОР-отделении другого стационара, затем амбулаторно у ЛОР-врача поликлиники. На этапах оказания медицинской помощи у гр. К. отмечалось нарушение носового дыхания. При производстве экспертизы через 2 мес с момента травмы выявили резкое левостороннее нарушение носового дыхания. Проба Воячека: ватная «пушинка» у левой ноздри неподвижна. Риногигрометрия: пятно запотевания от правой половины носа нормальных размеров и интенсивности, от левой половины носа резко уменьшено, хорошей интенсивности; соотношение площадей пятен запотевания на пластинке прибора справа: слева 8:1. Интраназальная инстилляция 0,1% раствора нафтизина по 2 капли в каждую половину носа после 2-минутной экспозиции фармакологического препарата дала незначительный положительный эффект: соотношение площадей пятен запотевания 6:1;
Из анамнеза известно, что гр. К. систематически принимает интраназально сосудосуживающие препараты в связи с «постоянным насморком, постоянной заложенностью носа слева». В амбулаторной карте записано, что до получения травмы у гр. К. ЛОР-патологии не было. В день проведения экспертизы пострадавшего консультировал оториноларинголог: картина острого ринита с гиперемией и отеком слизистой оболочки, умеренными серозными выделениями, искривление перегородки носа влево, что расценено ЛОР-врачом как «посттравматическое искривление перегородки носа с нарушением носового дыхания».
Спустя почти 3 мес от момента травмы потерпевший вновь осмотрен экспертом: ватная «пушинка» при пробе Воячека имела заметные колебания у левой ноздри, при риногигрометрии (без фармпробы) пятно запотевания от левой половины носа практически нормальное (справа:слева 8:7). Таким образом, выполненные при экспертизе исследования обнаружили отсутствие нарушения носового дыхания до травмы.
При обнаружении нарушения носового дыхания целесообразно привлечение в состав экспертной комиссии опытного оториноларинголога, выполнение риноскопии, приборного функционального исследования (компьютерная риноспирометрия и др.). Дифференциальная диагностика посттравматической патологии и заболеваний, аномалий развития, иных не относящихся к конкретной травме ЛОР-проблем производится при анализе медицинских фактов, выявленных в посттравматическом периоде и сведений о ЛОР-статусе до причиненной травмы (записи в амбулаторной карте, результаты прошлых медицинских осмотров, рентгенологических обследований). Само по себе указание в клиническом диагнозе на какой-либо «посттравматический» дефект не во всех случаях может считаться достаточным основанием для экспертного вывода о наличии стойкой утраты общей трудоспособности: диагноз должен быть верифицирован зафиксированными объективными медицинскими данными.
Часто затруднения при экспертизах травм челюстно-лицевой области объясняются повреждением зубов, пародонта и слизистой оболочки рта. При анализе 106 заключений обнаружили, что нередко встречаются ситуации, когда повреждение зубного органа не имеет достаточного отражения в медицинской документации (50,1%), иногда оно вовсе не указано (8,5%), но предъявляется пострадавшим при экспертном обследовании.
Травмы зубов проявляются в виде сколов эмали, дентина, переломов коронок зубов на различных уровнях (частичные без вскрытия пульпы: повреждение эмали, отлом угла зуба или его режущего края и т. д.; полные – со вскрытием полости зуба), повреждения десен с травматическим периодонтитом, вывиха зуба (неполный или вколоченный), травматической экстракции одного или нескольких зубов.
Во время экспертной оценки повреждений зубов обычно используют такие критерии, как продолжительность расстройства здоровья и стойкая утрата общей трудоспособности. При определении степени тяжести вреда здоровью следует исходить из характера (без утраты или с утратой зуба) и количества повреждений, степени выраженности функционального дефекта (нарушение речи, расстройство жевательной функции).
В основе экспертной оценки тяжести вреда здоровью при повреждении зубов лежит детальное исследование стоматологического статуса. Следует учитывать примечания к п. 48 «Таблицы процентов стойкой утраты общей трудоспособности, в результате различных травм…»: при травме зубов у пострадавших с предшествующими заболеваниями (пародонтоз, кариес и др.) такие зубы не рассматриваются как «полноценно функционирующий объект повреждения». Потеря неполноценного зуба или даже нескольких зубов, стоящих вне зубного ряда, разрушенных кариесом до основания коронки или резко подвижных вследствие патологического процесса, не причиняет ущерба пострадавшему, поэтому не отождествляется с потерей интактного зуба. К потере неполноценных зубов относятся случаи экстракции после травмы при наличии пародонтопатии или дефектах зубных рядов, а также зубов, подвергнутых ранее трепанации и пломбировке пульпарной камеры.
В судебно-медицинской практике нередко приходится встречаться с аггравацией или симуляцией травмы. Объективной основой для этого могут быть клинические проявления и последствия заболеваний зубочелюстной системы, в какой-то степени сходные с повреждениями зубов. Как результат травматического вывиха могут быть представлены подвижность и смещение зубов, обусловленные пародонтопатией. В таких случаях правильно оценить изменения зубов (как следствие предшествующих заболеваний) позволяют клинические симптомы пародонтопатии, а также рентгенологическое исследование (резорбция костной ткани). Давняя (травматическая или нетравматическая) потеря зуба может выдаваться за свежую травму. Подтвердить факт симуляции в этом случае позволит сопоставление срока причинения травмы с состоянием тканей в области отсутствующего зуба. Дефектами зубов, возникающими на почве кариозного процесса, симулируются травматические переломы и т. п. В основе дифференциальной диагностики подобных состояний лежит оценка дефекта коронки. При симуляции травмы зубов достаточным экспертным критерием может служить несоответствие объективной картины состояния зубочелюстной системы указанному потерпевшим сроку травмы.
Согласно нашим исследованиям, динамика морфологии рубцов слизистой оболочки полости рта имеет существенные различия с рубцами кожи. Рубцы слизистой оболочки, как правило, не имеют синюшного оттенка. До полугода они могут сохранять багровый или темно-красный цвет. Спустя полгода эти рубцы бледнеют и примерно через год и позже по цвету становятся практически неотличимы от окружающей неизмененной слизистой оболочки. По истечении года с момента получения раны рубец на слизистой оболочке можно обнаружить при натяжении мягких тканей или при надавливании на него: в отличие от окружающих тканей он будет выглядеть белесоватым. Кроме того, внешний вид рубца зависит от характера травматического воздействия и глубины ранения мягких тканей. В случаях глубоких повреждений, затрагивающих мышечный слой и малые слюнные железы слизистой оболочки, при оценке давности рубца следует учитывать не только его цвет, но и степень плотности, уровень расположения в сравнении с окружающими тканями. При указанных анатомических повреждениях рубец, как правило, плотный в основании раны, болезненный первый месяц и чаще имеет нелинейный характер. В то же время при наличии ранее существовавшей поверхностной линейной раны будет наблюдаться нитевидный рубец без уплотнения мягких тканей. Размер такого рубца на слизистой оболочке, как правило, не совпадает с размерами бывшей раны, а оказывается меньше, что обусловлено более высокими репаративными свойствами слизистой оболочки рта в сравнении с кожей.
Достаточно сложно установить срок повреждения зубов. Наиболее достоверно высказаться о сроке перелома зуба, по нашему мнению, можно только в первые месяцы после травмы. Для свежего повреждения коронки интактного зуба характерен белесоватый цвет с шероховатой поверхностью отломка зуба; если линия перелома на уровне пульпарной камеры, то поверхность может иметь красноватый оттенок, возможны боли при зондировании. Для раннего перелома коронки (до 6 мес) характерно наличие острых краев плоскости перелома оставшейся части зуба, при повреждении на уровне пульповой камеры – появление болевого синдрома. При давних переломах (около 1 года и более) коронковой части зуба края твердых тканей имеют тенденцию к сглаживанию, цвет дентина и эмали меняется от серого до коричневого и коричнево-серого. Световая гамма и характер цвета более разнообразны при табакокурении.
1. Клинико-морфологическое разнообразие повреждений челюстно-лицевой области представлено многообразными травмами мягких и/или твердых тканей этой области, их анатомо-функциональных комплексов.
2. При травмах челюстно-лицевой области основными квалифицирующими признаками степени тяжести вреда здоровью являются: длительность расстройства здоровья, стойкая утрата общей трудоспособности, а также изгладимость повреждения лица.
3. Во многих экспертизах при травмах челюстно-лицевой области особое значение имеют вопросы дифференциальной диагностики травмы и нетравматической патологии, оценки последствий травмы и определение давности повреждения.
4. Судебно-медицинский диагноз должен быть верифицирован зафиксированными объективными медицинскими данными, включающими результаты исследования морфологии и функции поврежденных органов и тканей, динамики посттравматических процессов, с соотнесением исхода повреждения и предшествовавшего травме статуса.
5. При оценке давности повреждений челюстно-лицевой области следует учитывать, что динамика морфологии рубцов слизистой оболочки рта существенно отличается от таковой рубцов кожи; давность перелома коронковой части зуба можно определить в пределах 1 года с момента травмы.
Конфликт интересов отсутствует.
Источник
