Переломы нижней челюсти судебная медицина
Переломы нижней челюсти в практике встречаются не так уж и редко, а следствие и экспертизы по этим поводам воспринимаются как рутина, предоставляясь большинству совсем несложными и очевидными.
Обстоятельства происшествия, которые излагаются перед экспертом, обычно сводятся к краткому изложению: «гр. N ударил кулаком по лицу гр. A»
Вопросы, которые ставятся на разрешение судебно-медицинскому эксперту тоже, как правило, рутины:
— Механизм образования?
— Давность?
— Вред здоровью?
— Возможность образования повреждения в условиях, указанных в обстоятельствах дела?
Так же, как правило, стандартны и экспертные выводы:
— Перелом образовался от удара твердым тупым предметом, возможно кулаком,
— Имеет квалифицирующие признаки средней тяжести вреда здоровью,
— Повреждение могло образоваться при условиях, указанных в обстоятельствах дела.
Но так ли все просто в подобных случаях, как кажется на первый взгляд?
Чтобы ответить на этот вопрос, вначале рассмотрим основные виды переломов нижней челюсти и условия их образования.
Выделяют четыре механизма перелома нижней челюсти: перегиб, сдвиг, сжатие, отрыв.

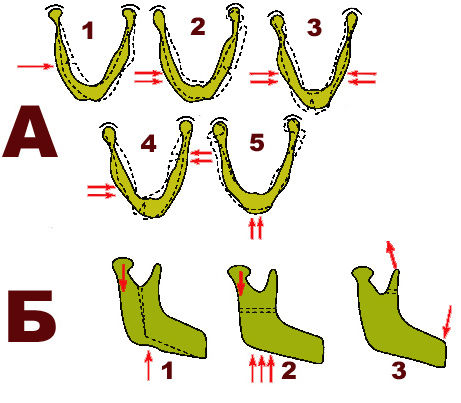
Схема механизмов переломов нижней челюсти (по Wassmund):
А) 1 — прямой перелом вследствие перегиба в области тела нижней челюсти;
А) 2 — двойной непрямой перелом вследствие перегиба в области тела нижней челюсти и мыщелкового отростка;
А) 3 — непрямой перелом вследствие перегиба в области подбородка;
А) 4 — двусторонний перелом нижней челюсти вследствие перегиба в области угла (прямой) и мыщелкового отростка (непрямой);
А) 5 — двусторонний непрямой перелом нижней челюсти в области мыщелковых отростков;
Б) 1- перелом ветви нижней челюсти вследствие сдвига;
Б) 2 — перелом ветви вследствие сжатия;
Б) 3 — перелом венечного отростка вследствие отрыва
Нижняя челюсть при ударе испытывает высокое напряжение в области наиболее изогнутых и тонких участков: мыщелковый отросток, угол челюсти, ментальное отверстие, клык. В этих «слабых» местах она ломается из-за перегиба. При этом прямой перелом нижней челюсти чаще возникает в месте приложения силы на нешироком участке, а непрямой — если сила приложена на значительной площади костной ткани.
Механизм сдвига. Вследствие сдвига происходит продольный перелом ветви нижней челюсти. При этом сила удара приложена снизу вверх в области основания нижней челюсти, кпереди от угла на узком участке в проекции венечного отростка, т.е. на участке кости, не имеющем опоры. Этот участок при переломе сдвигается относительно другого участка этой кости, имеющего опору.
Механизм сжатияможет проявиться, если действующая и противодействующая силы направлены навстречу друг другу. При нанесении удара снизу вверх по основанию тела нижней челюсти в области угла на широкой площади ветвь нижней челюсти, фиксированная в суставной впадине, подвергается сжатию, вследствие чего она ломается в поперечном направлении — чаще в среднем отделе.
Механизм отрыва может проявиться, когда сила удара направлена сверху вниз на область подбородка и при этом зубы плотно сжаты. В этом случае происходит рефлекторное сокращение всех жевательных мышц. Мощная височная мышца, будучи прикреплённой к тонкому венечному отростку, может оторвать его от ветви челюсти. Не все авторы признают реальность осуществления такого механизма перелома венечного отростка.
/ Афанасьев В.В. Травматология челюстно-лицевой области – М., ГЭОТАР-МЕДИЦИНА ,2009 /
Несмотря на то, что рассмотренные механизмы образования переломов нижней челюсти имеют большое судебно-медицинское значение, их рассмотрение, к сожалению, в большинстве случаев остается за пределами судебно-медицинской экспертизы.
А зря.
Рассмотрим это на реальном случае из практики.
Однажды вечером компания тинэйджеров решила совместно распить спиртное.
Лучшего места для этого они не нашли, как на детской площадке одного из городских дворов.
Детей с площадки они разогнали быстро, но вышло одно неудобство – один из малышей заупрямился и не захотел уходить – рядом, на скамейке перед подъездом сидел его отец и малыш чувствовал в нем свою силу.
Чтобы убедить малыша побыстрей уйти с детской площадки, вожак тинэйджеров (парень вполне приличной комплекции, высокий, на вид вполне совершеннолетний) ущипнул его за ухо. Малыш сразу же взревел и стал звать на помощь отца.
Отец, увидев такое дело, был рядом с сыном уже через мгновение.
Дальше, понятно дело, у него состоялся разговор на повышенных тонах с вожаком тинэйджеров.
Вожак тинов стал угрожать отцу. Остальные тины для убедительности сгруппировались вокруг отца мальчика.
Тогда отец, оценив угрозу как вполне реальную, не долго думая, ударил один раз вожака кулаком по лицу, и, воспользовавшись замешательством, схватил сына в охапку и побыстрее ушел домой.
После всего произошедшего тот дворик тинам стал непривлекательным, и они пошли дальше в поисках более гостеприимного места.
Казалось, на этом все закончилось.
А на утро к отцу ребенка пришла мама вождя тинов и заявила примерно следующее: «у моего несовершеннолетнего сына после твоего избиения двусторонний перелом нижней челюсти. Это статья. Если хочешь остаться на свободе и без судимости – гони деньги».
Мужчина платить отказался.
И тут все заверте … ©
Было возбуждено уголовное дело, проведена судебно-медицинская экспертиза, мужчина дал признательные показания о том, что он бил, потерпевший дал показания что его били, свидетели всё подтверждали
Вскоре дело было передано в суд.
Казалось, все предельно ясно, всё сходится.
Но, черт, как известно, сидит в деталях.
И адвоката что то в этих деталях смущало.
С этим он и пришел на консультацию.
Согласно представленным на консультацию документам, потерпевший обратился за медицинской помощью следующим утром после происшествия. Жалобы на боль в нижней челюсти.
В ходе медицинского обследования в стационаре у него были диагностированы:
двойной перелом нижней челюсти (перелом тела нижней челюсти в области 4-го зуба справа и мыщелкового отростка слева) и алкогольное опьянение.
В ходе судебно-медицинской экспертизы было установлено:
перелом мог образоваться в сроки, указанные в обстоятельствах дела, образовался от удара твердым тупым предметом, возможно кулаком, имеет квалифицирующие признаки средней тяжести вреда здоровью, повреждение могло образоваться при условиях, указанных в обстоятельствах дела: при ударе кулаком по лицу».
Вроде все правильно.
Все сходится.
Но у специалиста был вопрос: «Ваш доверитель правша или левша?»
Чтобы ответить на этот вопрос адвокату пришлось позвонить своему доверителю.
Ответ был однозначный: «Левша с рождения»
Столь же однозначным был ответ и на второй вопрос: «а какой рукой вы били по лицу?» — «конечно же левой, правой я владею плохо».
В чем был смысл таких вопросов специалиста?
А в том, что при ударе левой рукой, с направлением удара по отношению к пострадавшему справа налево и несколько снизу вверх (пострадавший тин был ростом выше отца мальчика) такой перелом не формируется.
Но о том, левша подсудимый или правша, какой рукой он бил, ни в ходе следствия, ни в суде, никто не интересовался.
Всех устраивал сам факт его показаний о том, что он нанес удар кулаком.
Дальнейшее уже для адвоката было делом техники (его личного мастерства, навыков и умений, связей и влияния, считайте как хотите).
Вооружившись Заключением специалиста он добился назначения дополнительной судебно-медицинской экспертизы, на которую был поставлен один вопрос:
— возможно ли формирование указанных переломов нижней челюсти при условии, что потерпевший и подсудимый стояли лицом друг к другу, в результате удара кулаком левой руки в направлении для потерпевшего справа налево и несколько снизу вверх?
Более того, по совету специалиста адвокату удалось добиться того, чтобы для ответа на данный вопрос был дополнительно привлечен специалист в области челюстно-лицевой хирургии.
Ответ был вполне прогнозируемым: «При указанных обстоятельствах перелом тела нижней челюсти в области 4-го зуба справа и мыщелкового отростка слева не образуется».
И если на суде подсудимый четко показывал, что он бил левой рукой, иначе он бить и не может, то, что свидетели, что потерпевший, в своих показаниях сильно путались, ссылаясь на плохую память, а потом и вовсе проговорились, что после того, как они выпили в другом дворе спиртное, они до утра бродили по ночному городу, успев при этом еще два (два!) раза подраться с неизвестными.
Все это, а также другие моменты работы адвоката привели к тому, что то дело он выиграл «всухую».
Резюмируя все вышеизложенное (как теоретическую часть, так и пример из практики), можно сделать следующие выводы:
— При постановке вопросов на судебно-медицинскую экспертизу надо указывать не общие, а конкретные обстоятельства происшествия – взаимное положение потерпевшего и пострадавшего и направление удара.
— В ряде случаев, по виду перелома нижней челюсти вполне можно определить направление травмирующего воздействия и оценить, согласуется ли механизм травмы челюсти с обстоятельствами, указанными в материалах дела.
Врач судебно-медицинский эксперт, доцент кафедры судебной медицины Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрва России, кандидат мед. наук, доцент Туманов Э.В.
Источник
Повреждения челюстно-лицевой области часто являются предметом судебно-медицинских исследований. Это объясняется главным образом распространенностью подобных травм при противоправных посягательствах на здоровье и жизнь граждан, а также в условиях дорожно-транспортных происшествий и производственным травматизмом [1—3]. Правовую актуальность такие травмы могут иметь в связи с их локализацией на лице в случаях принятия судом решения по поводу «обезображивания лица».
По нашему мнению, не до конца исследован ряд проблем, имеющих отношение к судебно-медицинской экспертизе живых лиц при травме челюстно-лицевой области. В частности, это касается ряда методических аспектов судебно-медицинской диагностики повреждений, верификации наличия и выраженности стойких посттравматических функциональных нарушений, доказательного установления давности причинения травмы.
Высокая частота повреждений челюстно-лицевой области в экспертной практике (судебно-медицинская экспертиза живых лиц) выявлена нами при исследовании методом сплошной выборки 2000 заключений эксперта (далее заключение), выполненных в отделе экспертизы потерпевших, обвиняемых и других лиц СПб БСМЭ в 2014 г.: в 760 (38%) из них анализировалась травма лица.
Переломы костей лицевого скелета выявили в 188 наблюдениях, что составляет 9,4% от всей выборки и 24,7% от всех случаев повреждений лица. Чаще всего отмечали переломы костей носа — 93, переломы нижней стенки глазницы — 39 случаев. Переломы лобной кости отметили у 34, из них у 16 пострадавших переломы распространялись на свод или основание черепа; у 9 обнаружили перелом верхнего края и/или верхней стенки глазницы, у 9 — перелом передней стенки лобной пазухи. У 30 человек имелись переломы нижней челюсти: у 18 — тела, у 6 — тела и мыщелкового отростка/отростков, у 6 — мыщелкового отростка. Выявили 28 переломов верхней челюсти (кроме нижнего края и нижней стенки глазницы) и 23 перелома скуловой кости (кроме нижнего края и нижней стенки глазницы).
В 75,5% случаев обнаружили перелом одной кости лицевого скелета, в 11,7% — двух, в 12,8% — трех и более костей.
Травмы в области рта зафиксировали в 173 наблюдениях, из них в 58 случаях повреждения зубного органа. Наиболее часто (32) отмечали вывихи зубов (одного или двух — по 16 наблюдений) с повреждением периодонтальных мягких тканей, сопровождавшиеся травматическим периодонтитом. В 54 случаях травма зубов сочеталась с повреждением мягких тканей губ и/или щек.
Мы использовали следующую рабочую классификацию повреждений челюстно-лицевой области:
I. Повреждения мягких тканей:
1) без нарушения целостности кожи и/или слизистых оболочек;
2) с нарушением целостности кожи и/или слизистых оболочек;
3) с повреждением сосудов, нервов, слюнных желез и протоков, слезной железы и носослезного канала.
II. Повреждения твердых тканей (переломы):
1) скулоорбитального комплекса;
2) носа;
3) верхней челюсти;
4) нижней челюсти.
III. Повреждения зубного органа (зуб, пародонт, микроциркуляторное русло, в том числе сосудистые анастомозы).
Диагностика и оценка степени тяжести вреда здоровью повреждений мягких тканей и костей челюстно-лицевой области в большинстве случаев не представляет значительных трудностей. Эти повреждения оценивают преимущественно по длительности расстройства здоровья (пп. 7.1, 8.1 и 9 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08) [4]. Кроме того, при судебно-медицинской экспертизе таких травм и их последствий следует учитывать возможную необходимость решения вопроса об изгладимости повреждения лица (п. 6.10 приложения к тому же приказу). В статье не рассматриваются случаи осложненного течения травм челюстно-лицевой области. Методология подобных экспертиз обширно представлена в судебно-медицинской литературе, а изложение особенностей определения причинно-следственных связей в конкретных наблюдениях с их систематизацией и обобщением выходит за рамки настоящей публикации.
Обращаем внимание на отдельные случаи с наличием стойких морфофункциональных посттравматических нарушений, в которых экспертная оценка дается с применением критерия «стойкая утрата общей трудоспособности», размеры которой могут варьировать от «незначительной» до «значительной стойкой … не менее чем на 1/3». Наиболее часто это повреждения лицевого нерва, слезовыводящих путей, посттравматическое нарушение носового дыхания, нарушение акта жевания в результате перелома скуловой кости, верхней или нижней челюсти, вывихе нижней челюсти и ряд других проблем, отраженных в «Таблице стойкой утраты общей трудоспособности, вследствие различных травм…» [5].
Рассмотрим общие принципы возможной экспертной оценки травмы челюстно-лицевой области с применением критерия «стойкая утрата общей трудоспособности» на примере перелома костей носа со смещением отломков. В таких случаях часто отмечаются жалобы и/или наблюдаются объективные признаки нарушения носового дыхания (по нашим данным, у 33,3% из 126 пациентов в ЛОР-клинике и в 29% из 100 при экспертизах. Только в 2 из 100 случаев при экспертизе было установлено стойкое посттравматическое нарушение носового дыхания, обусловленное обтурацией полости носа вследствие нарушения положения его костно-хрящевого скелета.
Представляется актуальной дифференциальная диагностика посттравматического нарушения носового дыхания с острыми или хроническими состояниями, вызывающими затруднение воздухопроведения в полости носа (в том числе риниты различного генеза, нетравматическое искривление носовой перегородки, последствия бывшей в прошлом травмы носа) [6].
Определение процента стойкой утраты общей трудоспособности возможно только при доказательном обнаружении прямой причинно-следственной связи с конкретной травмой анатомически обусловленного (смещение отломков) и поэтому устойчивого во времени (стойкого) функционального дефекта в виде нарушения носового дыхания. Разумеется, основанием для установления степени тяжести вреда здоровью не являются жалобы на ухудшение носового дыхания и/или обусловленное отеком временное нарушение дыхательной функции носа в остром периоде травмы. В связи с этим осмотр пострадавшего в ближайшие дни после травмы не дает оснований для трактовки выявленного нарушения носового дыхания как стойкого функционального дефекта.
При затруднении носового дыхания экспертную оценку данной функции следует производить не ранее 30 дней с момента травмы (с учетом выполнявшихся клинических исследований). В отдельных случаях неопределенности исхода конкретной травмы этот срок может быть продлен до 120 дней (п. 19 приложения к Приказу Минздравсоцразвития Р.Ф. № 194н от 24.04.08). Эксперту следует применять доступные ему объективные методики качественной или полуколичественной оценки функции носового дыхания: проба Воячека, проба Преображенского, риногигрометрия. Модифицированная методика — импрессиориногигрометрия позволяет получить непосредственно в процессе опыта устойчивый красочный отпечаток носового дыхания, пригодный для дальнейшего изучения и приобщения к заключению эксперта [7].
Приводим наблюдение из собственной экспертной практики.
Гр. К., 21 год, получил закрытый перелом костей носа со смещением отломков (удары кулаком по лицу). С места происшествия был доставлен в одну из городских больниц, где ему была проведена репозиция костей носа. Далее пострадавший лечился в ЛОР-отделении другого стационара, затем амбулаторно у ЛОР-врача поликлиники. На этапах оказания медицинской помощи у гр. К. отмечалось нарушение носового дыхания. При производстве экспертизы через 2 мес с момента травмы выявили резкое левостороннее нарушение носового дыхания. Проба Воячека: ватная «пушинка» у левой ноздри неподвижна. Риногигрометрия: пятно запотевания от правой половины носа нормальных размеров и интенсивности, от левой половины носа резко уменьшено, хорошей интенсивности; соотношение площадей пятен запотевания на пластинке прибора справа: слева 8:1. Интраназальная инстилляция 0,1% раствора нафтизина по 2 капли в каждую половину носа после 2-минутной экспозиции фармакологического препарата дала незначительный положительный эффект: соотношение площадей пятен запотевания 6:1;
Из анамнеза известно, что гр. К. систематически принимает интраназально сосудосуживающие препараты в связи с «постоянным насморком, постоянной заложенностью носа слева». В амбулаторной карте записано, что до получения травмы у гр. К. ЛОР-патологии не было. В день проведения экспертизы пострадавшего консультировал оториноларинголог: картина острого ринита с гиперемией и отеком слизистой оболочки, умеренными серозными выделениями, искривление перегородки носа влево, что расценено ЛОР-врачом как «посттравматическое искривление перегородки носа с нарушением носового дыхания».
Спустя почти 3 мес от момента травмы потерпевший вновь осмотрен экспертом: ватная «пушинка» при пробе Воячека имела заметные колебания у левой ноздри, при риногигрометрии (без фармпробы) пятно запотевания от левой половины носа практически нормальное (справа:слева 8:7). Таким образом, выполненные при экспертизе исследования обнаружили отсутствие нарушения носового дыхания до травмы.
При обнаружении нарушения носового дыхания целесообразно привлечение в состав экспертной комиссии опытного оториноларинголога, выполнение риноскопии, приборного функционального исследования (компьютерная риноспирометрия и др.). Дифференциальная диагностика посттравматической патологии и заболеваний, аномалий развития, иных не относящихся к конкретной травме ЛОР-проблем производится при анализе медицинских фактов, выявленных в посттравматическом периоде и сведений о ЛОР-статусе до причиненной травмы (записи в амбулаторной карте, результаты прошлых медицинских осмотров, рентгенологических обследований). Само по себе указание в клиническом диагнозе на какой-либо «посттравматический» дефект не во всех случаях может считаться достаточным основанием для экспертного вывода о наличии стойкой утраты общей трудоспособности: диагноз должен быть верифицирован зафиксированными объективными медицинскими данными.
Часто затруднения при экспертизах травм челюстно-лицевой области объясняются повреждением зубов, пародонта и слизистой оболочки рта. При анализе 106 заключений обнаружили, что нередко встречаются ситуации, когда повреждение зубного органа не имеет достаточного отражения в медицинской документации (50,1%), иногда оно вовсе не указано (8,5%), но предъявляется пострадавшим при экспертном обследовании.
Травмы зубов проявляются в виде сколов эмали, дентина, переломов коронок зубов на различных уровнях (частичные без вскрытия пульпы: повреждение эмали, отлом угла зуба или его режущего края и т. д.; полные — со вскрытием полости зуба), повреждения десен с травматическим периодонтитом, вывиха зуба (неполный или вколоченный), травматической экстракции одного или нескольких зубов.
Во время экспертной оценки повреждений зубов обычно используют такие критерии, как продолжительность расстройства здоровья и стойкая утрата общей трудоспособности. При определении степени тяжести вреда здоровью следует исходить из характера (без утраты или с утратой зуба) и количества повреждений, степени выраженности функционального дефекта (нарушение речи, расстройство жевательной функции).
В основе экспертной оценки тяжести вреда здоровью при повреждении зубов лежит детальное исследование стоматологического статуса. Следует учитывать примечания к п. 48 «Таблицы процентов стойкой утраты общей трудоспособности, в результате различных травм…»: при травме зубов у пострадавших с предшествующими заболеваниями (пародонтоз, кариес и др.) такие зубы не рассматриваются как «полноценно функционирующий объект повреждения». Потеря неполноценного зуба или даже нескольких зубов, стоящих вне зубного ряда, разрушенных кариесом до основания коронки или резко подвижных вследствие патологического процесса, не причиняет ущерба пострадавшему, поэтому не отождествляется с потерей интактного зуба. К потере неполноценных зубов относятся случаи экстракции после травмы при наличии пародонтопатии или дефектах зубных рядов, а также зубов, подвергнутых ранее трепанации и пломбировке пульпарной камеры.
В судебно-медицинской практике нередко приходится встречаться с аггравацией или симуляцией травмы. Объективной основой для этого могут быть клинические проявления и последствия заболеваний зубочелюстной системы, в какой-то степени сходные с повреждениями зубов. Как результат травматического вывиха могут быть представлены подвижность и смещение зубов, обусловленные пародонтопатией. В таких случаях правильно оценить изменения зубов (как следствие предшествующих заболеваний) позволяют клинические симптомы пародонтопатии, а также рентгенологическое исследование (резорбция костной ткани). Давняя (травматическая или нетравматическая) потеря зуба может выдаваться за свежую травму. Подтвердить факт симуляции в этом случае позволит сопоставление срока причинения травмы с состоянием тканей в области отсутствующего зуба. Дефектами зубов, возникающими на почве кариозного процесса, симулируются травматические переломы и т. п. В основе дифференциальной диагностики подобных состояний лежит оценка дефекта коронки. При симуляции травмы зубов достаточным экспертным критерием может служить несоответствие объективной картины состояния зубочелюстной системы указанному потерпевшим сроку травмы.
Согласно нашим исследованиям, динамика морфологии рубцов слизистой оболочки полости рта имеет существенные различия с рубцами кожи. Рубцы слизистой оболочки, как правило, не имеют синюшного оттенка. До полугода они могут сохранять багровый или темно-красный цвет. Спустя полгода эти рубцы бледнеют и примерно через год и позже по цвету становятся практически неотличимы от окружающей неизмененной слизистой оболочки. По истечении года с момента получения раны рубец на слизистой оболочке можно обнаружить при натяжении мягких тканей или при надавливании на него: в отличие от окружающих тканей он будет выглядеть белесоватым. Кроме того, внешний вид рубца зависит от характера травматического воздействия и глубины ранения мягких тканей. В случаях глубоких повреждений, затрагивающих мышечный слой и малые слюнные железы слизистой оболочки, при оценке давности рубца следует учитывать не только его цвет, но и степень плотности, уровень расположения в сравнении с окружающими тканями. При указанных анатомических повреждениях рубец, как правило, плотный в основании раны, болезненный первый месяц и чаще имеет нелинейный характер. В то же время при наличии ранее существовавшей поверхностной линейной раны будет наблюдаться нитевидный рубец без уплотнения мягких тканей. Размер такого рубца на слизистой оболочке, как правило, не совпадает с размерами бывшей раны, а оказывается меньше, что обусловлено более высокими репаративными свойствами слизистой оболочки рта в сравнении с кожей.
Достаточно сложно установить срок повреждения зубов. Наиболее достоверно высказаться о сроке перелома зуба, по нашему мнению, можно только в первые месяцы после травмы. Для свежего повреждения коронки интактного зуба характерен белесоватый цвет с шероховатой поверхностью отломка зуба; если линия перелома на уровне пульпарной камеры, то поверхность может иметь красноватый оттенок, возможны боли при зондировании. Для раннего перелома коронки (до 6 мес) характерно наличие острых краев плоскости перелома оставшейся части зуба, при повреждении на уровне пульповой камеры — появление болевого синдрома. При давних переломах (около 1 года и более) коронковой части зуба края твердых тканей имеют тенденцию к сглаживанию, цвет дентина и эмали меняется от серого до коричневого и коричнево-серого. Световая гамма и характер цвета более разнообразны при табакокурении.
1. Клинико-морфологическое разнообразие повреждений челюстно-лицевой области представлено многообразными травмами мягких и/или твердых тканей этой области, их анатомо-функциональных комплексов.
2. При травмах челюстно-лицевой области основными квалифицирующими признаками степени тяжести вреда здоровью являются: длительность расстройства здоровья, стойкая утрата общей трудоспособности, а также изгладимость повреждения лица.
3. Во многих экспертизах при травмах челюстно-лицевой области особое значение имеют вопросы дифференциальной диагностики травмы и нетравматической патологии, оценки последствий травмы и определение давности повреждения.
4. Судебно-медицинский диагноз должен быть верифицирован зафиксированными объективными медицинскими данными, включающими результаты исследования морфологии и функции поврежденных органов и тканей, динамики посттравматических процессов, с соотнесением исхода повреждения и предшествовавшего травме статуса.
5. При оценке давности повреждений челюстно-лицевой области следует учитывать, что динамика морфологии рубцов слизистой оболочки рта существенно отличается от таковой рубцов кожи; давность перелома коронковой части зуба можно определить в пределах 1 года с момента травмы.
Конфликт интересов отсутствует.
Источник
