Переломы костей лица статистика
Перелом — частичное или полное нарушение целостности кости, которое возникает под влиянием механического воздействия, по силе превосходящего сопротивляемость кости. Перелом костей лицевого черепа — один из видов челюстно-лицевой травмы.
Эпидемиология
Больные с переломами костей лица составляют 3—8% среди пациентов с переломами костей скелета и до 30% пациентов челюстно-лицевых отделений больниц. В 70—80% случаев встречается перелом нижней челюсти. Нижняя челюсть повреждается в 10 раз чаще, чем верхняя. Переломы скуловой кости и скуловой дуги составляют 10% повреждений костей лицевого скелета, а переломы костей носа — 7—8%.
Частота повреждений костей лица составляет 0,5 на 1000 населения. Соотношение пострадавших среди мужчин и женщин составляет 4:1, а на производстве — 8:1. Огнестрельные ранения костей лицевого скелета составляют 4% от всех огнестрельных ранений, причем чаще поражается нижняя челюсть (28,5%), верхняя челюсть повреждается в 14,3% случаев, скуловая кость — в 4,1%. У половины раненых повреждения костей лицевого скелета сочетаются с травмой глаза, верхнечелюстной пазухи и мозга.
Классификация
По происхождению переломы делятся на:
- огнестрельные;
- неогнестрельные.
По характеру переломы делятся на:
- открытые;
- закрытые.
Переломы челюстей в пределах зубного ряда всегда открытые, т.к. при этом повреждается слизистая оболочка полости рта, носа или верхнечелюстной пазухи; сообщение с полостью рта происходит также через периодонт зуба, находящегося в щели перелома. Переломы в области ветви нижней челюсти, как правило, закрытые, кроме огнестрельных переломов и переломов при механической травме с повреждением мягких тканей.
Переломы костей лица подразделяют на:
- перелом альвеолярного отростка челюсти;
- перелом верхней челюсти;
- перелом нижней челюсти;
- перелом скуловой кости и скуловой дуги;
- перелом костей носа.
Целесообразно различать следующие разновидности переломов:
- полные и неполные (трещины);
- одиночные, двойные, тройные и множественные;
- одно- и двусторонние;
- косые и продольные;
- со смещением и без смещения отломков.
По локализации переломы нижней челюсти делятся на:
- переломы подбородочного отдела;
- переломы тела;
- переломы угла;
- переломы основания и шейки мыщелкового отростка;
- переломы основания венечного отростка.
Огнестрельные переломы нижней челюсти делятся на:
- линейные;
- оскольчатые;
- краевые;
- дырчатые;
- отстрелы костных фрагментов нижней челюсти.
Кроме того, выделяют огнестрельные переломы нижней челюсти:
- с сохранением непрерывности челюсти;
- с нарушением непрерывности челюсти.
В основу классификации типичных переломов верхней челюсти положена классификация Le Fort:
- перелом на нижнем уровне (по Le Fort III), при котором щель проходит в горизонтальной плоскости на уровне грушевидного отверстия и верхнечелюстной пазухи над альвеолярным отростком и сводом твердого неба, а затем через бугор верхней челюсти и нижний отдел крыловидного отростка клиновидной кости. К этому типу переломов относят и частичные переломы альвеолярного отростка;
- при переломе на среднем уровне (по Le Fort II) верхней челюсти щель перелома проходит горизонтально через носовые кости, внутреннюю стенку глазницы, далее через нижний край глазницы в области скулочелюстного сочленения, а затем пересекает крыловидный отросток. Щель может пройти через подглазничное отверстие. Этот тип перелома А.А. Лимберг назвал челюстно-лицевым разъединением;
- переломы на верхнем уровне верхней челюсти (по Le Fort I) встречаются реже, т.к. пострадавшие часто погибают на месте происшествия. При этом виде повреждения происходит отрыв верхней челюсти со скуловыми и носовыми отростками (черепно-лицевое разъединение по А.А. Лимбергу). Щель перелома проходит в области корня носа, внутренней стенки глазницы и заднего края нижнеглазничной щели, затем через скуловую дугу и крыловидный отросток основной кости. Как правило, повреждается основание черепа.
Переломы скуловой кости и скуловой дуги бывают закрытыми и открытыми, со смещением и без смещения, с повреждением (в 40% случаев) и без повреждения верхнечелюстной пазухи. Переломы костей носа также бывают закрытыми и открытыми, со смещением и без смещения.
Различают два типа перелома в зависимости от направления удара:
- при ударе спереди назад кости носа вдавливаются внутрь, образуя седловидный нос;
- при ударе сбоку отмечается сколиоз — кости носа смещаются в сторону, противоположную удару.
Возможны также сочетанные травмы.
Г.М. Барер, Е.В. Зорян
Опубликовал Константин Моканов
Источник
Причины возникновения переломов лицевой кости – бытовые, спортивные, производственные травмы. Повреждения с тяжелыми последствиями чаще диагностируют у взрослых. Клиническая картина травм выражена ярко – боль, отеки, кровотечения. После оказания первой помощи пострадавшего следует доставить в травмпункт или клинику.
Виды и статистика переломов лицевых костей
 В методичке челюстно-лицевой хирургии используют термин переломы средней части лица. Сюда относится повреждение носа, скуловой кости и орбиты, верхней челюсти. Отдельно выделяют переломы нижней челюсти и лобной кости. Код по МКБ-10 – S02.
В методичке челюстно-лицевой хирургии используют термин переломы средней части лица. Сюда относится повреждение носа, скуловой кости и орбиты, верхней челюсти. Отдельно выделяют переломы нижней челюсти и лобной кости. Код по МКБ-10 – S02.
Классификация:
- по механизму возникновения – огнестрельные и неогнестрельные;
- открытые и закрытые;
- выделяют повреждения со смещением и без;
- полные и неполные;
- одиночные и полифокальные (множественные);
- односторонние и двусторонние;
- продольные и косые.
В 90% случаев нарушение целостности лицевых костей диагностируют у взрослых. У детей проблема возникает реже, поскольку кости лицевого скелета менее жесткие. В детском возрасте повреждения происходят внутри кости, надкостница остается целой.
По статистике 60% переломов костей лица – нарушение целостности нижней челюсти. Часто ломаются кости носа и скул. Реже всего диагностируют повреждение верхней челюсти. Из-за анатомических особенностей доля полифокальных переломов костей средней зоны лица – более 70%.
Признаки переломов костей средней зоны лица
 Первые признаки повреждений зависят от вида пострадавшей кости. Все переломы сопровождаются отечностью поврежденной области, болью, нередко образуются гематомы, беспокоит рвота и головокружение.
Первые признаки повреждений зависят от вида пострадавшей кости. Все переломы сопровождаются отечностью поврежденной области, болью, нередко образуются гематомы, беспокоит рвота и головокружение.
Основные симптомы:
- Перелом нижней челюсти. Повышенное слюноотделение, боль в области височно-нижнечелюстного сустава при глотании, изменяется прикус, дыхание тяжелое и шумное.
- Повреждение верхней челюсти. К признакам повреждения нижней челюсти добавляется носовое кровотечение, отечность вокруг глаз, удлиняется средняя часть лица.
- Перелом носа. Кровотечение, отеки и гематомы вокруг глаз, смещение носовой перегородки.
- Нарушение целостности скуловой кости или дуги. Онемение носа и щеки, рот полностью не закрывается, при пальпировании нижнего орбитального края прощупываются неровности.
- Перелом глазницы. Болевой синдром усиливается при движении глазами вверх или вниз, двоится в глазах, наблюдается дисфункция глазных яблок.
Некоторые проявления характерны для сильного ушиба, трещины. Провести дифференциальную диагностику сможет только врач.
Перелом лобной кости
Перелом лобной кости часто приводит к летальному исходу
Перелом лобной кости – опасная травма, приводит к нарушению здоровья, летальному исходу. Делят на открытые и закрытые. По степени тяжести – легкие, средние и тяжелые.
Виды повреждений:
- Вдавленный перелом. Сломанная кость вдавливается в черепную коробку, образуются гематомы.
- Дырчатые переломы. Следствие пулевых ранений. Повреждение костной ткани сопровождается нарушением целостности сосудов, мозгового вещества. Вероятность летального исхода – 95%.
- Линейный перелом. Это трещина в костной ткани без смещения.
- Оскольчатый перелом. Кость раздроблена, множественные отломки повреждают мозговые оболочки и нервные центры.
При повреждении лобной зоны происходит деформация травмированной области, образуются обширные кровоподтеки, круги под глазами. У пострадавшего зрачки разного размера, беспокоит сильное головокружение, многократная рвота, повышенное слюноотделение. В тяжелых случаях учащается сердцебиение, дыхание затруднено, сознание спутанное, снижаются слуховые и мышечные рефлексы. При ушибе и отеке тканей головного мозга из носа выделяется прозрачная жидкость – это ликвор.
В 70-80% случаев повреждения лобной области сопровождается черепно-мозговыми травмами. Требуется срочный вызов врача.
Первая помощь
 Правила оказания первой помощи не зависят от того, какая область лица повреждена. Принцип действий всегда одинаковый.
Правила оказания первой помощи не зависят от того, какая область лица повреждена. Принцип действий всегда одинаковый.
- Пострадавшего уложить на спину, если человек без сознания – набок. Голову зафиксировать.
- При закрытом переломе приложить холод, наложить стерильную повязку.
- При открытом переломе не вытаскивать самостоятельно отломки. Аккуратно продезинфицировать рану.
- До приезда скорой контролировать пульс, дыхание человека. При необходимости приступать к реанимационным действием – непрямой массаж сердца, искусственное дыхание.
- Если повреждение костных тканей лица возникло из-за падения с высоты, нельзя перемещать пострадавшего, менять положение тела.
До приезда врачей лучше не принимать лекарства. Но если боль сильная, можно выпить анальгетик. Врачу сообщить, сколько времени прошло после травмы, терял ли человек сознание, какие препараты принимал.
Как проходит диагностика
Первичный диагноз врач ставит на основании внешнего осмотра. При пальпации можно обнаружить вдавленные области. Обязательно проводят оценку глазного яблока, прикуса, двигательных функций челюсти. При повреждении лобной кости проверяют рефлексы, требуется консультация невролога.
Обязательные методы диагностики:
- рентгенография – снимок делают в разных проекциях.
- МРТ;
- КТ.
Дополнительно врач может назначить общий анализ крови, исследование спинномозговой жидкости. При травмах лица и головы обязательно назначают судебно-медицинскую экспертизу.
Методы лечения
 Лечение зависит от степени тяжести повреждений, сопутствующих симптомов. При легких формах поврежденные кости фиксируют повязкой, гипс не используют, назначают медикаментозную терапию. Группы препаратов – анальгетики, витаминные комплексы, НПВС, противоотечные мази.
Лечение зависит от степени тяжести повреждений, сопутствующих симптомов. При легких формах поврежденные кости фиксируют повязкой, гипс не используют, назначают медикаментозную терапию. Группы препаратов – анальгетики, витаминные комплексы, НПВС, противоотечные мази.
В тяжелых случаях хирургическое лечение должно сочетаться с медикаментозной терапией и физиопроцедурами.
Показания для операции:
- множественные осколки;
- гнойные осложнения;
- выраженная асимметрия лица;
- нарушение двигательных функций челюсти, дисфункция глотания и дыхания;
- выпирание, западение глазного яблока, двойное зрение;
- выделение спинномозговой жидкости из носа или ушей.
Если при переломе лобной кости наблюдаются признаки отека мозга, проводят санацию трахеи и бронхов, подключают аппарат искусственной вентиляции легких.
Реабилитация после перелома
При неосложненных переломах костей продолжительность реабилитации – 2-6 недель. Рекомендации врача зависят от зоны повреждения – употребление только жидкой пищи, не перегружать органы зрения, аккуратно сморкаться. Дополнительно назначают курс физиопроцедур – массаж, ЛФК, магнитотерапия, лазеротерапия, аппликации озокерита.
При травме лобной кости для восстановления потребуется 6-12 месяцев, особенно если после перелома нарушилась речь, память. Реабилитация направлена на устранение дисфункции. Помимо стандартных реабилитационных мероприятий пациенту необходимо соблюдать постельный режим, избегать физических и эмоциональных перегрузок.
Возможные последствия
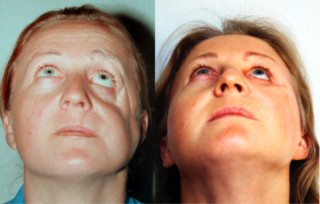
Последствием перелома может стать выраженная асимметрия лица
Повреждение костной ткани в области лица негативно отражается на здоровье и образе жизни человека. Часто травмы сопровождаются ушибом мозга, что может привести к психическим и неврологическим расстройствам.
Последствия перелома лицевой кости:
- выраженная асимметрия лица;
- воспаление, нагноение мягких тканей, надкостницы;
- нарушение функций челюсти;
- хронические болезни гайморовых пазух;
- повреждение, защемление нервных окончаний;
- полная или частичная потеря зрения.
При повреждении лобной кости степень тяжести и вреда здоровью зависит от вида перелома. На фоне нарушения целостности черепа в области лба происходит обширное кровоизлияние в ткани мозга, повреждаются отделы, которые отвечают за обоняние и зрение. Последствия травмы – инфекционные патологии головного мозга, гидроцефалия, эпилепсия, кисты и рубцы на мозговых оболочках. Нередко наблюдается паралич мышц лица и парез конечностей, расстройство интеллекта, слабоумие.
Любые удары в лицо могут стать причиной перелома костной ткани и надкостницы. Такие травмы опасны, нередко сопровождаются ушибом мозга, нарушением когнитивных функций, дисфункцией лицевых мышц. При незначительных повреждениях можно обойтись консервативным лечением. В тяжелых и запущенных случаях потребуется оперативное вмешательство.
Источник
Классификация травм челюстно-лицевой области
Травмы челюстно-лицевой области и по сей день представляют собой сложную медицинскую проблему, поскольку в этом анатомическом регионе расположены жизненно важные сосуды и нервы, верхние отделы пищеварительного и дыхательного трактов. Но помимо непосредственной угрозы жизни у пациента может развиться целый ряд психологических проблем, связанных с приобретенными косметическими дефектами.
а) Эпидемиология травм челюстно-лицевой области. В США третьей по распространенности причиной смерти среди всех возрастных групп является травма, а у лиц моложе 44 лет она является наиболее частой причиной смерти. В подавляющем большинстве случаев смерть при травмах наступает либо от кровопотери, либо в результате повреждения центральной нервной системы.
Не считая смертельных случаев, в приемных отделениях США около 40 миллионов человек получают лечение по поводу травм ежегодно; стоимость лечения всех этих случаев составляет более 250 миллиардов долларов в год. На текущий момент ежедневно в США умирает около 400 человек, 50% до поступления в медицинское учреждение. Тем не менее, стоит отметить, что обязательное использование ремней безопасности и изобретение подушек безопасности привело к снижению числа травм, полученных в результате ДТП, примерно на 25%.
Чаще всего травмы лица встречаются в возрасте до 10 лет с постепенным снижением на протяжении всей жизни. Встречаемость переломов костей лицевого скелета, в тоже время, максимальна в возрасте 20-30 лет. Несмотря на высокую частоту переломов костей лица в возрасте до 30 лет, действительный относительный риск перелома при травме усиливается с возрастом (4,4% в год) из-за постепенного снижения плотности костной ткани.
Большая часть травм на первом десятке жизни представлена либо повреждениями мягких тканей, либо повреждением зубов (вколачивание зуба, переломы альвеолярного отростка, перелом коронки и другие). У взрослых, напротив, чаще встречаются переломы костей лица.
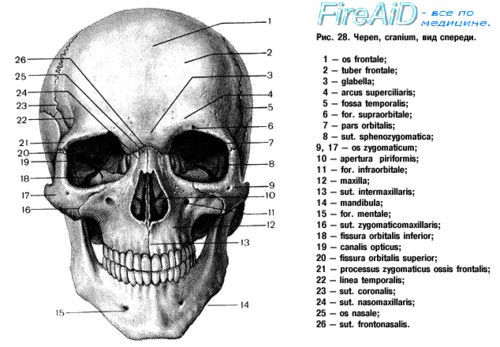
б) Классификация травм челюстно-лицевой области. Обычно классификация травм челюстно-лицевой области основана на степени повреждения тканей. Ушиб представляет собой последствие тупой травмы мягких тканей, за которой последовало кровоизлияние в подкожные ткани. Выраженность кровоподтеков при этом зависит от силы травмирующего агента, плотности тканей, возраста и индивидуальной предрасположенности.
Ссадины представляют собой поверхностные травмы, не проникающие через всю дерму. Глубокие ссадины, затрагивающие сосочковый и сетчатый слои дермы, часто обильно кровоточат. При ссадинах рана часто оказывается загрязнена инородными объектами, например, щепками или дорожной пылью. Раны представляют собой повреждения, проникающие через дерму, нередко они распространяются до уровня мягких тканей и мышц; чаще всего они возникают вследствие воздействия острых объектов.
Раны, длина которых превышает глубину, называются резаными, в противном случае рана считается колотой. Перелом представляет собой нарушение структурной целостности кости из-за механической перегрузки и невозможности противостоять деформации. Далее переломы подразделяются на закрытые, при которых костные отломки не сообщаются с внешней средой, и открытые, при которых костные отломки контактируют с внешним пространством либо через раневую поверхность, либо вследствие проникновения костных фрагментов через кожу и мягкие ткани. Также переломы классифицируют в зависимости от поврежденных костей и вовлеченных анатомических структур.
Все травмы челюстно-лицевой области можно грубо разделить на тупые и проникающие. Тупые травмы чаще всего получают при дорожно-транспортных происшествиях, на производстве, во время занятий спортом, при падениях. К проникающим травмам относятся огнестрельные ранения, колотые и колото-рваные ранения.
Тип и тяжесть травмы, а также последующее лечение зависят от пораженной анатомической области и от того, какие жизненно важные образования располагаются вблизи раневого канала. При огнестрельных ранениях предположить о том, какие структуры оказались повреждены, можно опираясь на данные о калибре, скорости полета пули, предполагаемой траектории выстрела.
Переломы челюстно-лицевой области можно классифицировать в зависимости от их тяжести (со смещением или без смещения) и по пораженным анатомическим структурам. При переломах без смещения отломков анатомическая форма кости сохранена. Если костные отломки оказались смещены, естественная форма кости оказывается нарушенной; при обследовании пациента кость оказывается подвижной, симметрия нарушена, пальпируются отдельные костные отломки, которые иногда могут повреждать жизненно важные структуры.
При закрытых переломах кость не контактирует с окружающей средой. Открытые переломы имеют больший риск инфицирования и часто сопровождаются обильным кровотечением.
В зависимости от пораженной анатомической области, переломы средней зоны лица подразделяют на следующие группы:
• Переломы лобной пазухи
• Переломы носо-глазнично-решетчатого комплекса
• Переломы скулоорбитального комплекса
• Переломы верхней челюсти
• Переломы нижней челюсти
Переломы лобной пазухи также подразделяются на несколько категорий:
1. Перелом передней стенки
2. Перелом задней стенки
3. Перелом передней и задней стенок
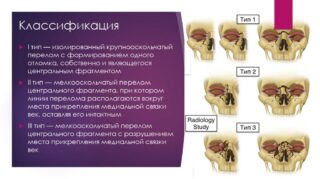
Переломы носо-глазнично-решетчатого комплекса подразделяют на I, II и III типы в зависимости от степени смещения в области медиальной связки век.
Переломы верхней челюсти, за исключением переломов альвеолярных и небных отростков, обычно классифицируются согласно Rene Le Fort, который представил свою классификацию в 1901 году.
Все три типа переломов по Le Fort подразумевают перелом крыловидных отростков клиновидной кости. Переломы верхней челюсти редко соответствуют классической классификации Le Fort, которая подразумевает симметричность поражения. Чаще, они представляют собой сочетание переломов двух типов, например, Le Fort I справа и Le Fort II слева.

Типы перелома по Le Fort.
Отличительными характеристиками каждого типа являются перелом грушевидной апертуры (LeFort I),
нижней глазничной дуги (LeFort II) и скуловой дуги (LeFor III).
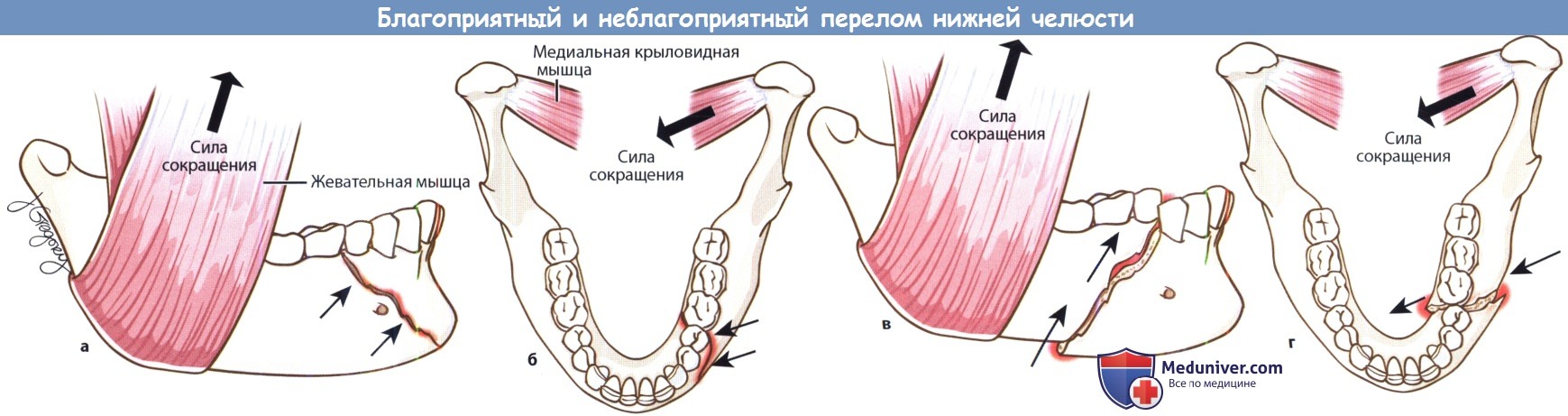
Переломы нижней челюсти классифицируются согласно месту перелома: переломы симфиза, тела, ветви, угла, подмыщелковый перелом. Прогностически более благоприятными считаются переломы нижней челюсти, при которых отломки сопоставляются друг с другом при сокращении жевательных мышц.
а) Переломы носо-глазнично-решетчатого комплекса:
• Тип I: минимальное смещение всего костного комплекса.
• Тип II: более выраженное раздробление носо-глазнично-решетчатого комплекса; при этом медиальное сухожилие крепится к костному отломку, который возможно фиксировать.
• Тип III: перелом со значительным смещением костных фрагментов и разрывом медиального сухожилия.
б) Переломы верхней челюсти:
• Le Fort I: перелом вдоль нижнего края медиальной и латеральной опор верхней челюсти, перелом перегородки носа; ключевой перелом (отличающей этот тип от других) — линия перелома проходит через грушевидную апертуру.
• Le Fort II: линия перелома проходит вдоль скуловерхнечелюстного и лобно-верхнечелюстного швов, ключевой перелом — перелом нижней скуловой дуги.
• Le Fort III: также известен под названием челюстно-лицевого расхождения. Перелом проходит через носолобный и лобно-скуловой швы и скуловую дугу. Ключевой перелом — перелом скуловой дуги.
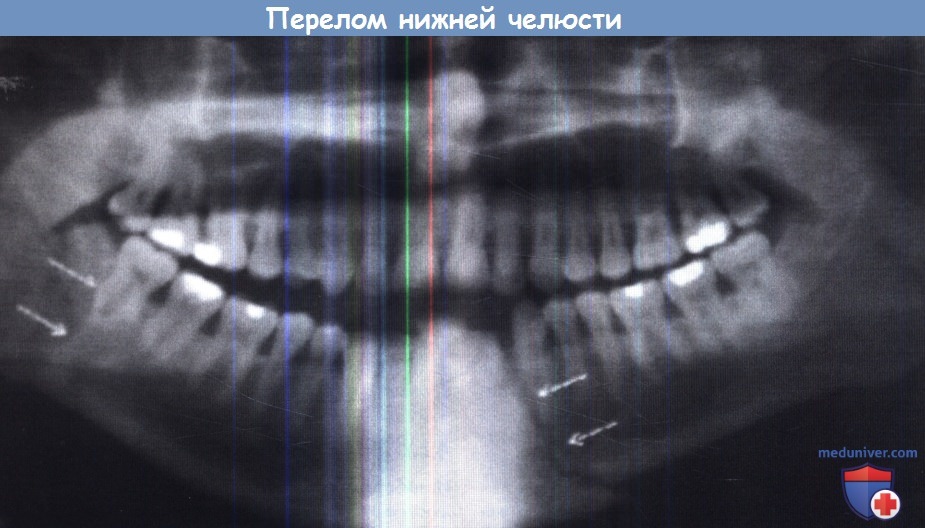
Ортопантомограмма нижней челюсти, определяется двусторонний перелом: тела кости справа и ее ветви слева (стрелки).

(а, б) При благоприятном переломе нижней челюсти медиальная крыловидная и жевательная мышцы при сокращении приводят костные отломки друг к другу.
(в, г) При неблагоприятном переломе во время сокращения мышц костные отломки расходятся.
в) Анатомия челюстно-лицевой области. Для успешного лечения травм челюстно-лицевой области необходимо детальное знание нормальной анатомии лица. Более подробно анатомия лица описана в специализированных руководствах, в данном разделе разобраны лишь наиболее важные хирургические и анатомические моменты.
Передняя часть мозгового отдела черепа и верхние отделы лицевого скелета образованы лобной костью. С латеральной стороны она соединяется со скуловой костью посредством скулового отростка, с медиальной посредством лобно-носового шва она сочленяется с носовыми костями. Эти сочленения образуют три так называемых вертикальных опоры лица, к которым относят две лобно-скуловых и одну лобно-носовую. Они обеспечивают сохранение целостности лицевого скелета. В нижних отделах лобная кость соединяется с решетчатой, клиновидной и слезной костями.
При пневматизации лобной кости формируется лобная пазуха, имеющая переднюю и заднюю стенки. Отток из лобной пазухи происходит посредством лобно-носового протока, который открывается в средний носовой ход. Лобная кость является одной из самых прочных костей человеческого скелета, для ее перелома требуется очень сильное воздействие, поэтому переломы лобной кости часто сочетаются с другими серьезными травмами, например, шейного отдела позвоночника или головного мозга.
Парные носовые кости имеют прямоугольную форму. Соединяясь между собой вдоль средней линии, они образуют спинку носа. Они соединяются с лобной костью сверху, лобными отростками верхней челюсти с латеральной стороны, с верхними латеральными хрящами снизу. С внутренней поверхности они соединены с костной и хрящевой частями перегородки носа. Из-за своей относительной хрупкости и уязвимого месторасположения они достаточно часто травмируются.
В кости верхней челюсти выделяют альвеолярный, скуловой, небный и носовой отростки. В центре верхнечелюстной кости расположена пирамидальной формы верхнечелюстная пазуха, из которой слизь выходит в средний носовой ход. Передняя стенка пазухи очень тонкая, ее переломы встречаются достаточно часто. Небные отростки двух сторон соединяются друг с другом по средней линии, образуя большую часть твердого неба. На альвеолярных отростках, которые формируют нижнюю часть кости, расположены зубы.
Сзади верхняя челюсть соединяется с крыловидным отростком клиновидной кости; перелом крыловидного отростка является одной из составляющих всех переломов верхней челюсти по типу перелома Лефора. Скуловой и носовой отростки участвуют в обеспечении опорной функции лицевого скелета и придают лицу характерный вид.
Скуловая кость образует щечное возвышение. Она состоит из тела и трех отростков, височного, лобного и верхнечелюстного, которые соединяют ее с соответствующими костями. Также скуловая кость участвует в образовании латерального отдела дна глазницы.
Нижняя челюсть состоит из центрального симфиза, парных тел, ветвей, углов, венечного и мыщелкового отростков. Верхняя часть нижней челюсти образована альвеолярным отростком, на котором располагаются нижние зубы, иннервация альвеолярного отростка обеспечивается нижним альвеолярным нервом. Мыщелковый отросток сочленяется с суставной ямкой височной кости, образуя височно-нижнечелюстной сустав.
Глазница обеспечивает защиту, опору и оптимальные условия глазного яблока. Она имеет форму четырехгранной пирамиды, основание которой лежит в плоскости глазничной дуги. В формировании глазницы участвуют семь костей. Ее крыша образована глазничным отростком лобной кости и малым крылом клиновидной кости. Дно глазницы сформировано соединением глазничных отростков верхней челюсти, скуловой кости и небной кости. Медиальная стенка глазницы образована лобным отростком верхней челюсти, слезной костью, клиновидной костью и тонкой глазничной пластинкой решетчатой кости.
Латеральная стенка сформирована большим и малым крыльями клиновидной кости и скуловой костью.
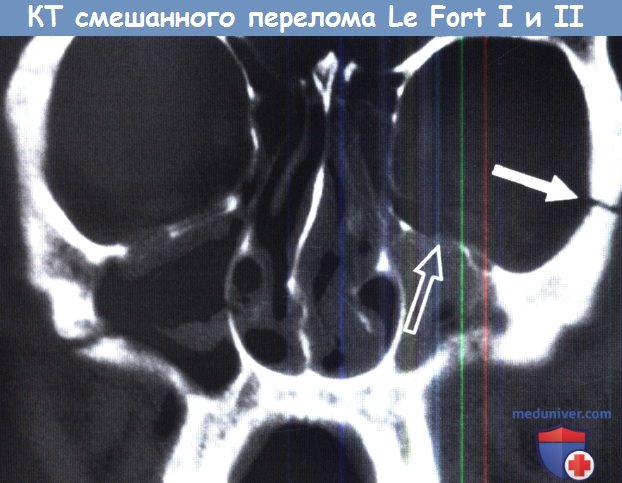
КТ лицевого скелета во фронтальной проекции.
Перелом смешанного типа, LeFort I справа и LeFort II слева.
Линия перелома справа проходит через грушевидную апертуру и передне-боковую стенку верхнечелюстной пазухи.
Линия перелома слева идет через лобно-скуловой отросток (белая стрелка) и нижнюю стенку/дно глазницы (черная стрелка).
г) Причины и механизмы травм челюстно-лицевой области. Травмы челюстно-лицевой области можно классифицировать в зависимости от их этиологии. Они могут возникать в результате криминальных происшествий, падений с высоты, занятий спортом, укусов человека или животных, дорожно-транспортных происшествий, поражения из огнестрельного оружия, ожогов. В городских и сельских условиях частота встречаемости тех или иных причин разнится. Проникающие ранения и травмы, связанные с действиями криминального характера, чаще встречаются в городах.
В сельские больницы чаще попадают жертвы дорожно-транспортных происшествий, лица, получившие травмы во время занятий спортом или во время других развлекательных мероприятий. В больницах общего профиля чаще всего встречаются переломы костей носа и нижней челюсти, в травматологических центрах, напротив, регулярно встречаются травмы скуловой кости и средней зоны лица. Важно помнить, что травмы лица часто встречаются у жертв домашнего насилия, детей и стариков.
Именно с травмами лица связано наибольшее число обращений по поводу домашнего насилия. Около четверти всех женщин с травмами лица являются жертвами насилия в семье.
Патогенез. Кинетическая энергия движущегося объекта равна произведению его массы на квадрат скорости. В результате высвобождения этой энергии во время удара и образуется сила, травмирующая ткани. Ударная нагрузка определяется как высокая при превышении силы тяжести в 50 раз и как низкая в обратном случае. Эти параметры определяют степень конечных повреждений, потому что для нанесения существенных повреждений разным костям лицевого скелета требуется воздействие разной силы.
Значительная сила требуется для повреждения надглазничных дуг, лобной кости, нижней челюсти (симфиза и угла), а для повреждения скуловой и носовой костей достаточно удара с меньшей силой. Считается, что взрывные переломы глазницы возникают вследствие резкого повышения давления внутри глазницы, приводящие к отрыву тонкой медиальной стенки глазницы и/или ее дна.
Естественное течение травмы. Сразу после травмы распознать истинную степень повреждения бывает не так просто. Но по мере уменьшения отека мягких тканей асимметрия лица становится более выраженной. Если пациенту с переломами лицевого скелета не была оказана медицинская помощь, либо если она была оказана несвоевременно, возникают функциональные нарушения.
Например, при переломах носо-глазнично-решетчатой области вследствие повреждения медиальной связки века, костные отломки смещаются в латеральную сторону, в результате чего развивается телекантус. Одним из поздних признаков взрывных переломов глазницы является энофтальм, который развивается по мере постепенного смещения глаза в верхнечелюстную пазуху. При прободении содержимого глазницы и его фиксации костными отломками развивается диплопия.
Возможные осложнения. Тяжесть осложнений может быть самой различной, от небольшого косметического дефекта без каких-либо функциональных нарушений, до тяжелых функциональных нарушений, возникших вследствие травмы или ущемления глазницы, крупных сосудов и нервов. Смерть может наступить от обструкции дыхательных путей, кровотечения, сопутствующих повреждений головного и спинного мозга.
– Также рекомендуем “Клиника и диагностика травм челюстно-лицевой области”
Оглавление темы “Травмы головы и шеи. Новообразования кожи”:
- Лечение травм и ранений лица
- Классификация травм челюстно-лицевой области
- Клиника и диагностика травм челюстно-лицевой области
- Лечение травм челюстно-лицевой области
- Методы лечения и коррекции рубцов на коже
- Классификация, клиника, диагностика и лечение розацеа
- Советы по осмотру кожи на голове и шее
- Клиника, диагностика и лечение себорейного кератоза лица
- Клиника, диагностика и лечение гиперплазии сальных желез лица
- Клиника, диагностика и лечение трихоэпителиомы лица
Источник
