Переломы костей черепа и ушиб головного мозга

Перелом черепа – это нарушение целостности костей черепа. Чаще его причиной становится тяжелая прямая травма. Патология сопровождается локальной болью в месте повреждения. Остальные симптомы зависят от тяжести травмы, поражения мозговых структур и развития осложнений. Диагностика базируется на жалобах, данных анамнеза и объективного осмотра, результатах рентгенографии, КТ, МРТ и других исследований. Лечение определяется видом перелома и тяжестью черепно-мозговой травмы, может быть как консервативным, так и оперативным.
Общие сведения
Перелом черепа – травматическое нарушение целостности черепа. Обычно сопровождается повреждением мозга и его оболочек, поэтому относится к группе состояний, представляющих опасность для жизни. Тактика лечения зависит от вида перелома черепа и особенностей повреждения мозговых структур и может быть как консервативной, так и оперативной.
Переломы черепа составляют около 10% от всех переломов и около 30% от общего количества тяжелых черепно-мозговых травм и чаще наблюдаются либо у активных людей молодого и среднего возраста, либо у социально неблагополучных граждан (алкоголиков, наркоманов и т. д.). Высокая частота подобных повреждений у первой группы пациентов объясняется их активностью (травмы на производстве, поездки на автомобилях, занятия спортом, в том числе – экстремальным и т. д.). Травмы представителей второй группы чаще связаны с криминалом, либо с несчастными случаями в состоянии алкогольного или наркотического опьянения.
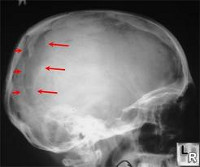
Перелом черепа
Причины
Как правило, перелом черепа возникает в результате тяжелых травм: падений с большой высоты, автомобильных аварий, ударов по голове твердым массивным предметом и пр. Выделяют два механизма перелома черепа:
- Прямой. В этом случае кость ломается непосредственно в месте приложения силы,
- Непрямой. Действие удара передается на поврежденную кость с других отделов черепа или других костей скелета.
Переломы свода черепа обычно формируются в результате прямой травмы. При этом кости черепа прогибаются внутрь, а первой повреждается внутренняя пластинка черепной кости. Однако, возможны и непрямые переломы свода черепа, при которых поврежденная кость выпячивается кнаружи.
Переломы основания черепа чаще развиваются вследствие непрямой травмы, например, в результате падения с высоты на ноги и таз (в этом случае травматическое воздействие передается через позвоночник) или в результате падения на голову (при этом удар передается с костей свода на кости основания черепа).
Классификация
Выделяют переломы мозгового и лицевого черепа. Изучение и лечение переломов лицевого черепа представляет собой отдельный раздел медицины, находящийся в ведении челюстно-лицевых хирургов. Лечением переломов мозгового черепа занимаются врачи-нейрохирурги, а в деревнях и небольших городах, не имеющих собственных нейрохирургических отделений – травматологи или хирурги.
Все переломы мозгового черепа подразделяются на две большие группы: переломы свода и основания. Переломы основания в травматологии и ортопедии встречаются относительно редко и составляют около 4% от общего количества черепно-мозговых травм. По своему характеру переломы свода, в свою очередь, делятся на:
- Линейные переломы. Повреждение кости напоминает тонкую линию. Смещение костных фрагментов отсутствует. Такие переломы сами по себе наименее опасны, однако они могут становиться причиной повреждения оболочечных артерий и образования эпидуральных гематом.
- Вдавленные переломы. Кость вдавливается в черепную коробку. Из-за этого может повреждаться твердая мозговая оболочка, сосуды и мозговое вещество, следствием чего становятся ушибы и размозжения мозга, внутримозговые и субдуральные гематомы.
- Оскольчатые переломы. При повреждении образуется несколько осколков, которые могут повреждать мозг и мозговые оболочки, вызывая те же последствия, что при вдавленных переломах.
Переломы основания черепа подразделяются на переломы передней, средней и задней черепной ямки. Возможно также сочетание переломов свода и основания черепа.

КТ головы (3D-реконструкция). Перелом лицевого черепа (скуловой дуги) и перелом в области лобно-скулового шва.
Симптомы перелома черепа
Перелом свода черепа
При повреждениях свода черепа обнаруживается рана или гематома волосистой части головы. В области перелома могут иметься видимые или выявляемые при ощупывании вдавления. Следует учитывать, что при линейных переломах такие вдавления отсутствуют. Общие симптомы зависят от тяжести травмы и степени повреждения мозговых структур. Возможны любые нарушения сознания, от его кратковременной потери в момент травмы до комы. При поражении мозга и черепных нервов возникают нарушения чувствительности, парезы и параличи. Может развиваться отек мозга, сопровождающийся тошнотой, рвотой, распирающими головными болями, нарушением сознания и появлением очаговой симптоматики. При сдавлении ствола мозга отмечаются нарушения дыхания и кровообращения, а также угнетение реакции зрачков.
Обычно выявляется закономерность: чем тяжелее черепно-мозговая травма, тем сильнее выражено нарушение сознания. Однако из этого правила есть исключение – внутричерепная гематома, для которой характерен период просветления, сменяющийся потерей сознания. Поэтому удовлетворительное состояние больного не стоит расценивать, как свидетельство отсутствия или незначительной тяжести травмы.
Еще один фактор, который необходимо принимать во внимание – пациенты с переломом черепа нередко находятся в состоянии алкогольного опьянения, которое может затруднять диагностику. Поэтому объективные подтверждения травмы головы (ушибы, раны, гематомы) и свидетельства очевидцев в таких случаях должны становиться поводом для направления больного на немедленное обследование в специализированное отделение.
Перелом основания черепа
При переломах основания черепа симптоматика зависит от сопутствующего повреждения мозга. Кроме того, выявляются признаки, характерные для повреждения определенной черепной ямки. О переломе передней черепной ямки свидетельствует симптом «очков» – кровоизлияния в клетчатку вокруг глаз и истечение спинномозговой жидкости с примесью крови из носа. Иногда наблюдается экзофтальм (выпучивание глаз вследствие кровоизлияния в клетчатку, расположенную позади глаза). При повреждении воздухоносных полостей может выявляться подкожная эмфизема.
Перелом средней черепной ямки сопровождается истечением спинномозговой жидкости из слуховых проходов и образованием кровоподтека на задней стенке глотки. Для перелома задней черепной ямки характерны тяжелые расстройства дыхания и кровообращения (свидетельство повреждения ствола мозга) и кровоподтеки в области сосцевидного отростка (костного выступа за ухом). Следует учесть, что симптом «очков» и кровоподтеки в область сосцевидного отростка появляются не сразу, а через 12-24 часов после травмы.
Диагностика
Перелом черепа положено исключать у всех пациентов с черепно-мозговой травмой. Врач опрашивает больного, выясняя обстоятельства травмы, оценивает его общее состояние, проводит неврологическое обследование (оценивает чувствительность и силу мышц, проверяет рефлексы и т. д.). В ходе осмотра он проверяет состояние зрачков (реакция на свет, равномерность, ширина), наличие или отсутствие отклонения языка от средней линии и равномерность оскала зубов, а также измеряет пульс, чтобы выявить брадикардию, характерную для черепно-мозговой травмы.
Обязательно выполняется обзорная рентгенограмма черепа в двух проекциях, а при необходимости – и в специальных укладках. Назначается компьютерная томография черепа и магнитно-резонансная томография (МРТ головного мозга).

На аксиальной КТ в костном окне определяется перелом затылочной кости со смещением отломков
Существует ряд объективных обстоятельств, затрудняющих диагностику переломов черепа, в том числе – тяжелое состояние больного, из-за которого невозможно провести ряд исследований, особенности строения черепа из-за которых на обзорных снимках повреждение костей основания выявляется менее чем у 10% пострадавших и т. д. Поэтому диагноз перелома черепа в ряде случаев выставляется на основании клинической картины и в последующем, после улучшения состояния больного, подтверждается данными объективных исследований.
Лечение перелома черепа
Первая помощь
Всех пациентов с черепно-мозговой травмой необходимо немедленно доставлять в стационар. На этапе первой помощи больного укладывают в горизонтальное положение. Если пострадавший находится в сознании, его кладут на спину. Пациентов в бессознательном состоянии укладывают вполоборота. Для создания такого положения под спину с одной стороны можно подложить небольшие подушки или верхнюю одежду. Голову больного поворачивают в сторону, чтобы при рвоте он не захлебнулся рвотными массами.
Голове создают покой, используя подручные средства: одежду, подушки или валики. Останавливают кровотечение, накладывая на рану давящую повязку. К месту травмы прикладывают холод. Проверяют проходимость дыхательных путей, при необходимости устраняют западение языка, освобождают дыхательные пути от рвотных масс и т. д. По показаниям вводят аналептики (цитизин, диэтиламид никотиновой кислоты) и сердечные гликозиды.
Консервативная терапия
На этапе стационара лечение переломов черепа чаще консервативное, операции проводят по строгим показаниям. Консервативную терапию назначают пациентам с переломами основания черепа, закрытыми переломами свода черепа, субарахноидальными кровоизлияниями, сотрясением и ушибом головного мозга. Всем больным показан постельный режим, длительность которого зависит от тяжести травмы, и гипотермия головы (используются пузыри со льдом). Проводится дегидратационная терапия, назначаются антибиотики и обезболивающие. При переломах основания черепа выполняются повторные люмбальные пункции либо накладывается люмбальный дренаж.
Тактика лечения в каждом конкретном случае определяется тяжестью и особенностями черепно-мозговой травмы. Так, при сотрясениях головного мозга пациентам назначают вазотропные и ноотропные препараты. При ушибах мозга спектр лечебных мероприятий расширяется и включает в себя не только средства для улучшения мозгового кровотока и энергообеспечения мозга, но и метаболическую и противовоспалительную терапию и т. д. В восстановительном периоде применяют ноотропные препараты и лекарственные средства для улучшения мозговой микроциркуляции (циннаризин, винпоцетин).
Хирургическое лечение
Хирургическое лечение может потребоваться при тяжелых переломах черепа, особенно – вдавленных. Под общим наркозом выполняется трепанация, в ходе которой врач создает отверстие в черепе, удаляет из мозга внедрившиеся осколки, инородные тела и разрушенные ткани. Образование внутричерепных гематом в подавляющем большинстве случаев является показанием для срочной операции, в процессе которой хирург удаляет скопившуюся кровь, промывает полость, выявляет и устраняет источник кровотечения.
Показанием к хирургическому вмешательству при переломах основания черепа в остром периоде может стать повреждение лицевого или зрительного нерва, а в отдаленном – продолжающееся истечение спинномозговой жидкости из ушных проходов или носовых ходов. Прогноз при переломах черепа зависит от тяжести черепно-мозговой травмы. Возможно как полное восстановление, так и тяжелые последствия, становящиеся причиной инвалидности больного.
Источник
Диагностика травмы головы при сотрясении и ушибе головного мозга
По прежнему на начальном этапе диагностики при черепно-мозговой травме первым диагностическим методом является рентгенография костей черепа. Для изучения места и степени повреждения мозговой ткани лучше всего подходит МРТ головного мозга. При сотрясении головного мозга проведение процедуры диагностики МРТ головного мозга пациенту не требуется.
Проведение в целях диагностики люмбальной пункции (ЛП) позволяет наиболее точно, по сравнению с другими методами, распознать субарахноидальное кровоизлияние и степень его выраженности, выявлять реакции оболочек мозга на ЧМТ, обнаруживать воспалительные осложнения ЧМТ и травм позвоночника.
Наиболее типичные признаки и симптомы черепно-мозговой травмы, встречающиеся в остром периоде после её получения (удар по голове, падение, автомобильная авария и т.д.):
- повреждение скальпа
- ссадины и отёки
- перелом костей черепа
- носовое кровотечение и выделения ликвора из носа
- мышцы шеи напряжёны
- потеря сознания
Признаки и симптомы черепно-мозговой травмы (сотрясение головного мозга, ушиб головного мозга).
По результатам неврологического осмотра уже может быть поставлен диагноз. Если диагноз будет предварительным и потребует уточнения, то пациенту будут даны дополнительные инструментальные или лабораторные диагностические назначения.
Возможные дополнительные инструментальные или лабораторные диагностические назначения для уточнения диагноза при черепно-мозговой травме:
- РЭГ, УЗДГ сосудов шеи и головного мозга, ЭхоЭГ
- рентгенгорафия костей черепа, шейного отдела позвоночника с функциональными пробами
- МРТ головного мозга
- МРТ ангиография сосудов головного мозга
- МРТ шейного отдела позвоночника и т.д.
- Люмбальная пункция (ЛП) для анализа состава спинномозговой жидкости (ликвора)
Магнитно-резонансная томография головного мозга (МРТ) проводится при диагностике пациента с черепно-мозговой травмой (ушиб, сдавления головного мозга и т.д.).
Шкала комы Глазго (ШКГ)
При оценке степени тяжести пациента от полученной травмы головного мозга специалисты учитывают уровень неврологического дефицита (выпадений функций) и уровень ясности сознания. Для простоты оценки в клинической практике все эти показатели (очаговые неврологические симптомы, уровень сознания) были сведены в бальную таблицу Glasgow Coma Scale (GCS) нейрохирургами из Университета Глазго в 1974 году (профессорами Graham Teasdale и Bryan J. Jennett).
Шкала комы Глазго (ШКГ) при черепно-мозговой травме:
Показатель | Ответная реакция | Балл |
Движение (Д) | Выполнение спонтанных движений по команде | 6 |
| Целесообразное отталкивание в ответ на боль | 5 | |
| Отдергивание конечности в ответ на боль | 4 | |
| Патологическое сгибание в ответ на боль (декортикация) | 3 | |
| Патологическое разгибание в ответ на боль (децеребрация) | 2 | |
| Нет двигательного ответа | 1 | |
Речь (Р) | Ориентация в пространстве и времени | 5 |
| Спутанная речь, дезориентация | 4 | |
| Произносит непонятные слова | 3 | |
| Произносит непонятные звуки | 2 | |
| Нет речевого ответа | 1 | |
Открывание глаз (Г) | Спонтанное | 4 |
| На команду, обращённую речь | 3 | |
| На боль | 2 | |
| Не открывает глаза | 1 | |
Общее значение | 3-15 |
Примечание: Кома в баллах = Д + Р + Г. У пациентов, набравших 3 или 4 балла по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна 85%. У пациентов, набравших больше 11-ти баллов по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна всего лишь 5-10% и 85% составляет вероятность недееспособности средней степени тяжести или полного восстановления. Средние значения баллов по шкале комы Глазго коррелируют с пропорциональными шансами на восстановление.
Классификация черепно-мозговой травмы основывается на множестве факторов. Альтернативная шкала тяжести черепно-мозговой травмы.
| Степень тяжести | Структурные изменения (МРТ, КТ) | Потеря сознания | Спутанность сознания | Посттравматическая (ретроградная) амнезия | Шкала комы Глазго (ШКГ), баллы |
| Лёгкая | Норма | 0-30 мин (<20 мин – 1 ч) | Момент травмы <24 ч | <24 ч | 13-15 |
| Средняя | Норма или патология | >30 мин, но <24 ч | >24 ч | 1-7 сут | 9-12 |
| Тяжёлая | Норма или патология | >24 ч | >24 ч | >7 сут | 3-8 |
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
- Ауторегуляции мозгового кровотока является одной из важнейших систем сохранения баланса внутримозгового давления. Мелкие сосуды головного мозга реагируют на гидростатическое давление и регулируют свой тонус для поддержания постоянства мозгового кровотока в пределах среднего артериального давления от 60 до 160 мм рт. ст. Как только при тяжелой травме мозга кривая регулирования давления смещается вправо, случайные изменения системного артериального давления могут привести к тяжелым и линейным изменениям мозгового кровотока, которые приводят к патологическим и необратимым состояниям, таким как мозговая гипоперфузия (ишемия мозга) или гиперперфузия (гиперемия мозга).
- Изменения объема мозгового кровотока и системного артериального давление приводят к расширению (вазодилятация) или сужению (вазоконстрикция) сосудов головного мозга. Церебральная вазодилятация (расширение просвета сосудов) может привести к снижению системного артериального давления. Это вызывает увеличение церебрального объема крови и подъем внутричерепного давления. Подобная сосудистая реакция также может быть инициирована гипоксемией, дегидратацией, или гипокапнией (вследствие гипервентиляционной терапии).
- Снижение церебрального перфузионного давления вызывает вазодилятацию (расширение) мозговых сосудов и последующее увеличение объема церебральной крови. Снижение церебрального перфузионного давления часто связано со снижением системного артериального давления. Превысив возможности авторегуляции, гиперперфузия может повысить риск гиперемии мозга. И наоборот, при падении системного артериального давления ниже границы возможностей по его коррекции организмом, возможно снижение церебрального перфузионного давления и возникновение ишемии головного мозга.
- Избыточная гипервентиляция вызывает сужение сосудов (вазоконстрикцию) и снижение мозгового кровотока, что приводит к ишемии головного мозга. В результате цереброваскулярной чувствительности к уровню CO2 в крови, дилатации (расширение) кровеносных сосудов мозга, вызванная повышением парциального давления углекислого газа (PaCO2), может повышать внутричерепное давление и способствуют увеличению объема крови в головном мозге (отёк мозга). Если это происходит, то исход для пациентов с тяжелой черепно-мозговой травмой может быть плохим. С другой стороны, когда парциальное давление углекислого газа (PaCO2) в крови падает, сосуды головного мозга сжимаются (вазоконстрикция), что приводит к уменьшению объема крови и, в конечном счете, к снижению внутричерепного давления.
- Увеличение эндогенных катехоламинов (индуцированный симпатической системой выброс катехоламинов) вызывает сужение (вазоконстрикцию) периферических сосудов, что повышает системное артериальное давление (нейрогенная гипертония) после черепно-мозговой травмы. Как результат, системное артериальное давление будет сохраняется, даже несмотря на наличие гиповолемии. Маннит, как осмотический диуретик, исторически применялся у пациентов с повышенным внутричерепным давлением. При использовании не по назначению, однако, маннит вызывает чрезмерное внутрисосудистое обезвоживание (дегидратацию). В результате обезвоживания и нарушения гемодинамики формируется неустойчивое состояние мозгового кровотока с эпизодами внезапной гипотензии. Для предотвращения внезапных катастрофических падений артериального давления (гипотензии) после черепно-мозговой травмы (ЧМТ), следует избегать рутинного применения маннита и внутрисосудистого обезвоживания (дегидратации).
- Гипергликемия также часто развивается после тяжелого повреждения головного мозга или похожего стрессового для организма события. Высокий уровень глюкозы в крови после черепно-мозговой травмы (ЧМТ), по-видимому, связан с более высокой степенью тяжести травмы мозга и неблагоприятным неврологическим исходом для пациента. До сих пор мало известно о роли глюкозы в крови в формировании вторичных механизмов повреждения нейронов после травмы мозга. Лучшее время для начала применения глюкозо-содержащих жидкостей для поддержания питания тоже под вопросом, так как острая гипергликемия (повышенный уровень глюкозы в крови) может изменить неврологический исход для пациента. Остается выяснить, способна ли лишь одна гипергликемия вызвать воспаление тканей головного мозга при острых критических состояниях с участием накопления нейтрофилов.
Лечение травмы головы при сотрясении и ушибе головного мозга
В зависимости от тяжести проявлений и причин возникновения симптома головной боли, очаговых нарушений в неврологическом статусе, уровня расстройства сознания у пациента при подтверждённом лечащим врачом диагнозе сотрясения и ушиба головного мозга возможны следующие лечебные действия:
- соблюдение постельного режима
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады – инъекции анестетиков в места крепления заднешейных мышц
- люмбальная пункция
- мануальная терапия
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
Люмбальную пункцию применяют для ускоренной санации спинномозговой жидкости, восстановления ликворотока, в том числе после хирургического вмешательства. В таких случаях – при отсутствии противопоказаний – извлекают до 10-20 мл спинномозговой жидкости и более.
Внимание! При наличии жалоб на длительную или хроническую, а так же острую головную боль необходимо обратиться к невропатологу или нейрохирургу за консультацией в первую очередь. Очень распространено ошибочное действие со стороны родственников больного с черепно-мозговой травмой (ЧМТ), когда начинается самодиагностика с проведением томографии, УЗДГ, ЭЭГ и т.д. При этом нет и намёка на попытку очного обращения за консультацией к специалисту по нейротравме.
Источник
