Рентгенограмма, КТ, МРТ при костно-хрящевой травме коленного суставаа) Терминология: 1. Аббревиатуры:
• Костно-хрящевой перелом (КХП), рассекающий остеохондрит (РОХ), костно-хрящевая травма 2. Синонимы:
• Рассекающий остеохондрит, костно-хрящевой дефект 3. Определения:
• Травма, приводящая к распространению линии перелома через суставный хрящ и некоторую часть нижележащей кости
• Может или не может привести к смещению осколка
• РОХ:
о Термин, исторически использующийся для описания КХП коленного сустава у подростков
о Некоторые считают, что он также возникает вследствие наличия компонента остеонекроза
о Медиальный мыщелок бедренной кости в 85% случаев:
– Латеральная несущая поверхность в 70% данных случаев б) Визуализация: 1. Общая характеристика:
• Основные диагностические критерии:
о Линия перелома, распространяющаяся через суставной хрящ и в субхондральный слой кости
• Локализация:
о Несущие суставные поверхности
о Латеральная несущая поверхность медиального мыщелка бедренной кости, часто у подростков:
– РОХ
• Размер:
о Может варьировать от нескольких миллиметров до нескольких сантиметров в диаметре
• Морфология:
о Обычно кривая линия перелома, распространяющаяся через хрящ и различное количество субхондрального слоя кости 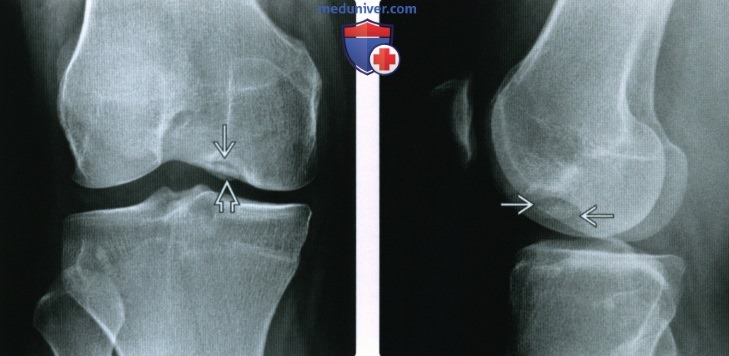
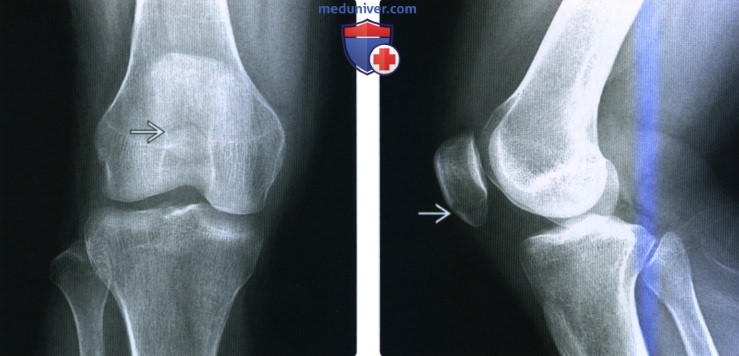
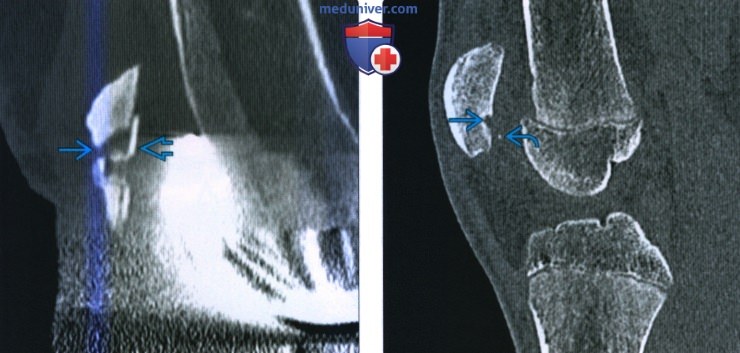
(Слева) При рентгенографии в передне-задней проекции у мужчины 24 лет с хронической болью в колене определяется полулунное просветление в в субхондральном слое медиального мыщелка бедренной кости, окружающий очаг склероза. Это классическая картина хронического КХП. Просветление представляет собой неокостеневший хрящ.
(Справа) При рентгенографии в боковой проекции у этого же пациента определяется криволинейный КХП Если подобный дефект пустой, то в первую очередь необходимо предположить наличие внутрисуставных тел.
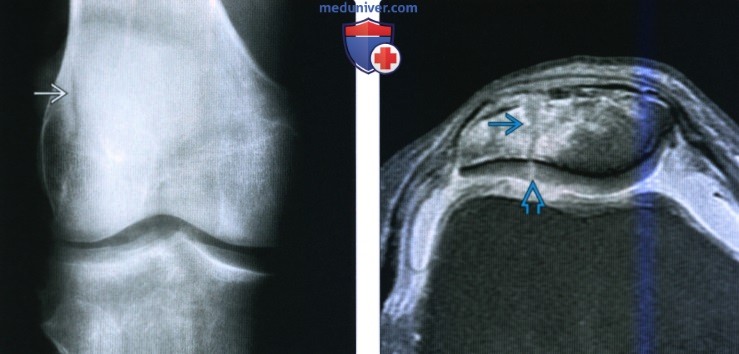
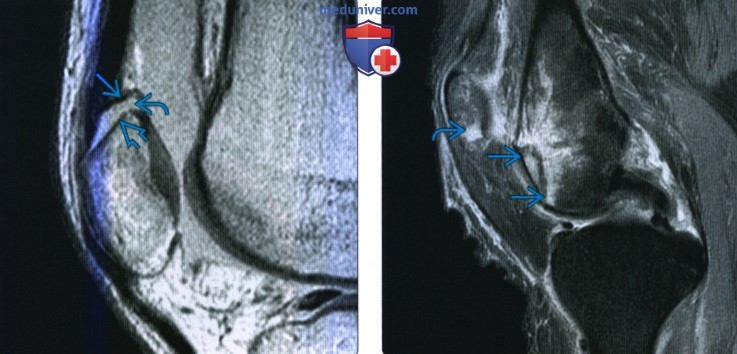
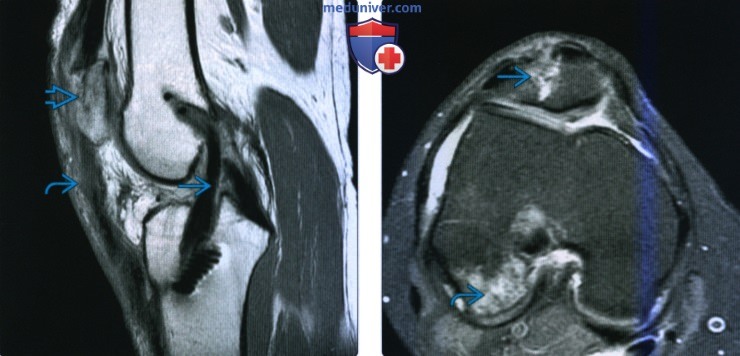
(Слева) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента визуализируется кортикальный осколок с отсутствием скопления жидкости между ним и самим мыщелком. Это хроническая стабильная травма.
(Справа) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется формирование сопутствующей кисты в субхондральном слое кости, размером 5 мм. Наличие крупной кисты предполагает нестабильность, но отсутствие жидкости, омывающей осколки свидетельствует о стабильности травмы у пациента-подростка.
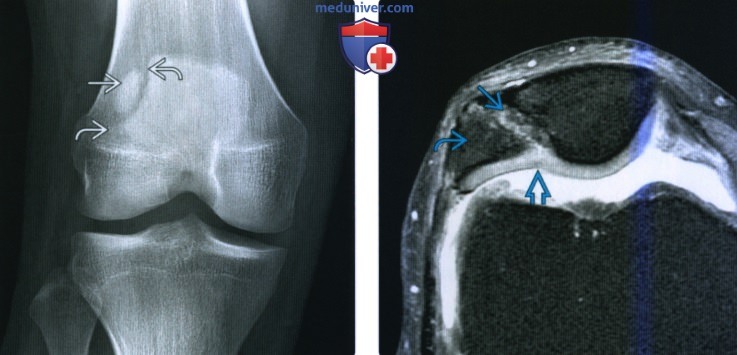
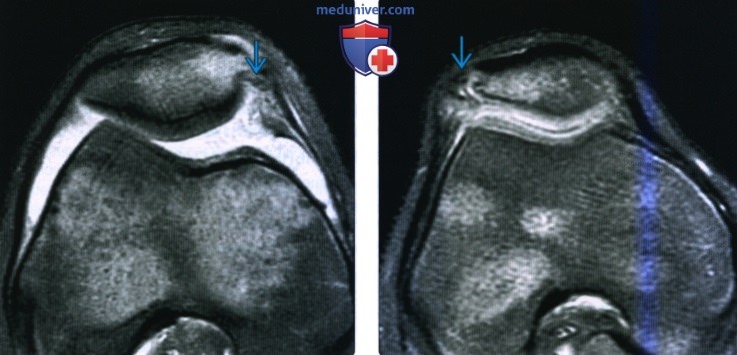
(Слева) МРТ Т2ВИ, сагиттальный срез: у пациента 14 лет определяется крупный хронический КХП с отсутавием окружающего отека. Отмечается небольшое количество жидкости в расщелине между осколком и мыщелком, но большая часть этого проаранства сухая. Это аабильная травма.
(Справа) МР-артрография, Т1ВИ, режим подавления сигнала от жира, сагиттальный срез: определяется распространение контраста в большую часть расщелины КХП, что характерно для нестабильной травмы.
2. Рентгенография при костно-хрящевой травме коленного сустава:
• Острый:
о Отсутствие смещения: слабовыраженная светлая кривая линия перелома на суставной поверхности кости
о Со смещением: очаговое четкое просветление в суставной костной пластине ± визуализируемое внутрисуставное тело
• Хронический:
о Очаговое просветление в суставной костной пластине
о В зависимости от ответа на лечение могут определяться нечеткие контуры
о Часто ассоциирован с внутрисуставными телами 3. КТ при костно-хрящевой травме коленного сустава:
• Данные аналогичны данным рентгенографии, но с более точным отображением размера и глубины дефекта сустава
• Более чувствительна в отношении внутрисуставных тел 4. МРТ при костно-хрящевой травме коленного сустава:
• Острый:
о С отсутствием смещения:
– Криволинейная линия перелома, распространяющаяся через субартикулярную костную пластину
– Оба конца перелома обычно контактируют с костно-хрящевым сочленением
– Позволяет определить распространение перелома через суставной хрящ
– Часто с окружающим мягкотканным отеком
– Стабильная травма:
Отсутствие скопления жидкости, полностью окружающего неявный костно-хрящевого осколок
– Нестабильная травма:
Скопление жидкости/↑ интенсивности сигнала на Т2 вокруг осколка
Осколок может быть немного смещенным
о Смещенный:
– Суставная жидкость заполняет дефект суставного хряща и часть субхондрального слоя кости:
Четкие острые контуры («имеющий уступ»)
– Иногда с окружающим отеком костного мозга
– Внутрисуставные осколки могут содержать кость, хрящ или обе структуры
– Могут отмечаться другие травмы костного мозга и/или хряща
• Хронический:
о Признаки нестабильности в зависимости от возраста пациента:
– Пациенты со зрелым скелетом (взрослые):
Ободок с сигналом от жидкости вокруг костно-хрящевого осколка
Формирование кист
– Пациенты с незрелым (подростки) скелетом:
↑ интенсивности сигнала на Т2 вокруг костно-хрящевого осколка со схожей интенсивностью как у суставной жидкости
↓ интенсивности сигнала в виде ободка вокруг ободка с ↑ сигналом на Т2 ВИ (фиброзная ткань или склероз)
Множественные разрывы в субхондральной костной пластине
Множественные или крупные (>5 мм) субхондральные кисты
о Дефект пустоты:
– Сигнал от жидкости заполняет костно-хрящевой дефект различного размера
– Края могут быть гладкими и фиброзными (гипоинтенсивный сигнал на всех последовательностях)
– Дефект может быть частично или полностью заполнен гипоинтенсивной фиброзной тканью
о Внутрисуставные тела: 5. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ
о Для лучшей визуализации стабильных или нестабильных травм некоторыми исследователями рекомендуется МР-артрография
• Советы по протоколу исследования:
о Т2ВИ или PDВИ в режим подавления сигнала от жира для выявления слабовыраженных дефектов хряща и глубокого скопления жидкости при нестабильности осколка
о Также рекомендуются другие последовательности (3D реконструкция Т1ВИ в режиме подавления сигнала от жира, градиентного эхо-сигнала и др.)
о Решение о необходимости использования специальных последовательностей применяется индивидуально 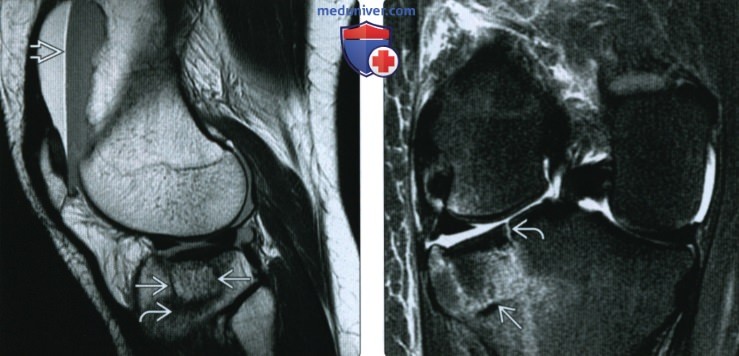
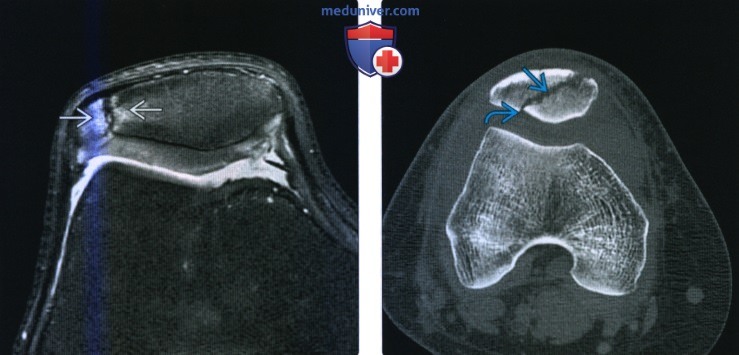
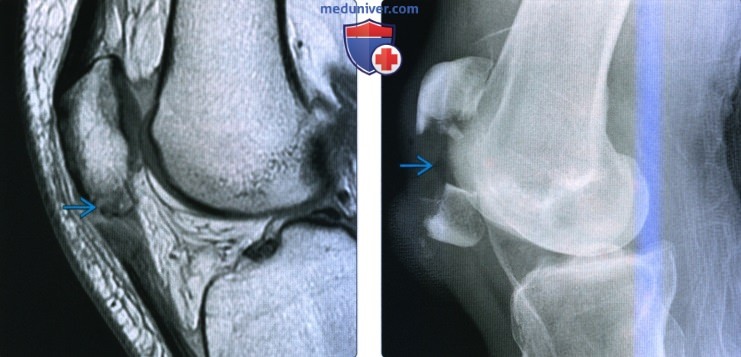
(Слева) MPT PDBИ, сагиттальный срез: определяется острый КХП латеральной суставной поверхности большеберцовой кости с минимальным вколачиванием перелома. Отмечается умеренный окружающий отек костного мозга и крупный липогемартроз.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется КХП с небольшим смещением. Распространение через суставной хрящ лучше определяется на этой Т2-взвешенной последовательности.
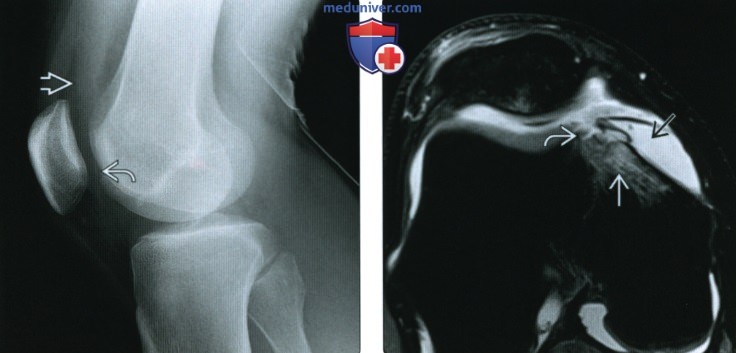
(Слева) При рентгенографии в боковой проекции в положении пациента лежа, после острой травмы колена определяется жидкостно-жировой уровень в суставе, характерный для внутрисуставного перелома. Отмечается слабовыраженный дефект В суставной поверхности медиального мыщелка, характерный для КХП со смещением.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента подтвержден КХП гребня медиального мыщелка. Отмечаются окружающий отек костного мозга и выпот в суставе.
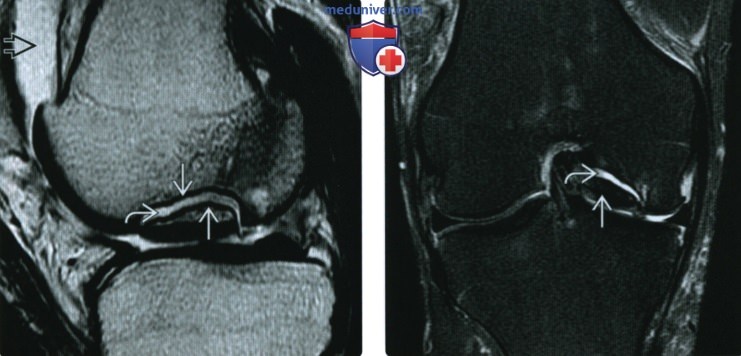
(Слева) МРТ Т2ВИ, сагиттальный срез: определяется КПХ медиального мыщелка бедренной кости с небольшим смещением. Отмечается склероз края осколка и самой бедренной кости. Скопление жидкости вокруг осколка имеет интенсивность сигнала, аналогичную жидкости в суставе. Эти признаки предполагают нестабильность травмы.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же па -циента подтверждено скопление жидкости, полностью окружающее осколок Отсутствие отека костного мозга свидетельствует о хроническом процессе.
в) Дифференциальная диагностика костно-хрящевой травмы коленного сустава: 1. Хрящевая травма:
• Поражает только хрящ, но не нижележащую кость 2. Субхондральный перелом:
• Линия перелома в субхондральном слое кости с отсутствием разрыва вышележащего хряща 3. Остеоартрит:
• Хронические травмы могут быть неотличимыми 4. Остеонекроз:
• Субхондральный криволинейный склероз и/или отек вокруг нормального костного мозга
• Вышележащий хрящ не поврежден 5. Нормальный вариант развития:
• У ребенка может определяться неровность кортикального слоя, поражающая задние несущие поверхности мыщелка бедренной кости
• Вышележащий хрящ нормальный
• По мере созревания скелета визуализационная картина станет нормальной 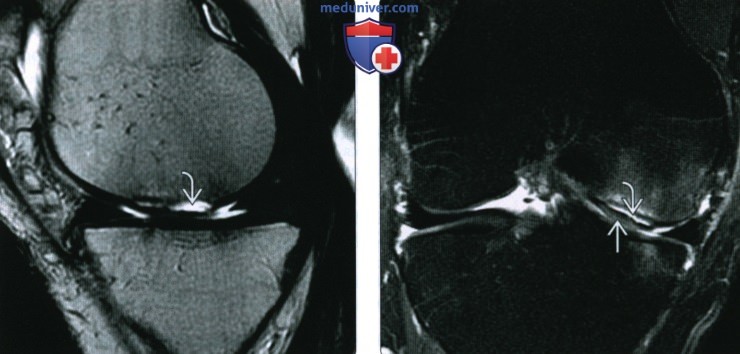
(Слева) МРТ Т2ВИ, сагиттальный срез: определяется нестабильный КХП медиального мыщелка бедренной кости с крупным скоплением жидкости между самим мыщелком и коано-хрящевым осколком.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется небольшое смещение костно-хрящевого осколка со скоплением жидкости, заполняющим освободившееся пространство. Отмечается небольшой отек костного мозга. Этот осколок, вероятно, свободно перемещается, необходима хирургическая стабилизация.
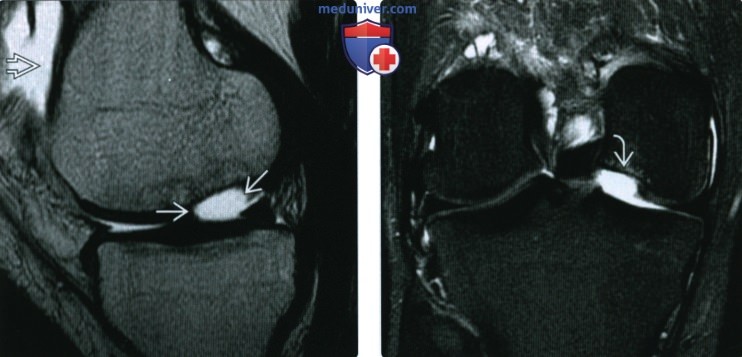
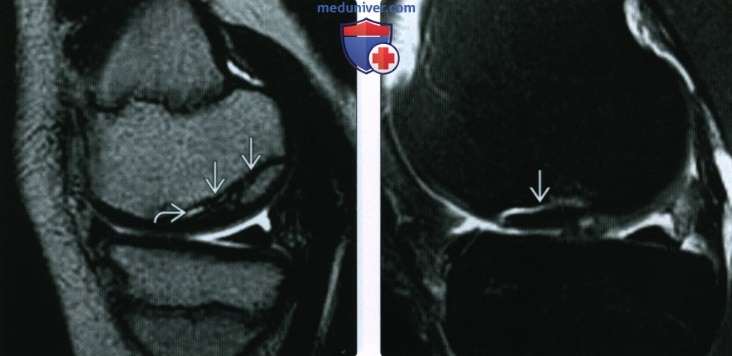
(Слева) МРТ Т2ВИ, сагиттальный срез: определяется костно-хрящевой дефект задней поверхности медиального мыщелка бедренной кости, что свидетельствует о предыдущем костно-хрящевом переломе со смещением осколка. Отмечается выпот в суставе.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента подтверждена подострая природа костно-хрящевого дефекта с небольшим склерозом вокруг ободка кратера и реактивным отеком костного мозга.
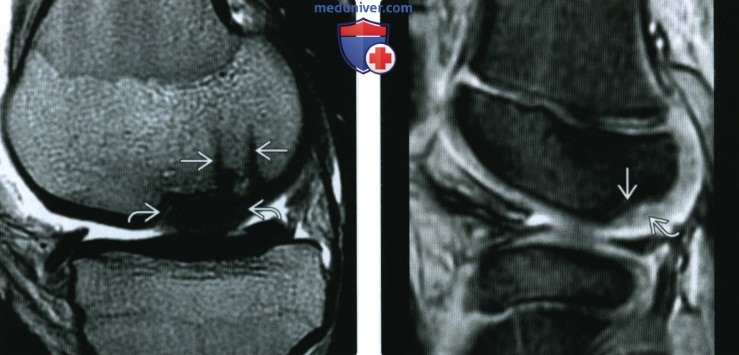
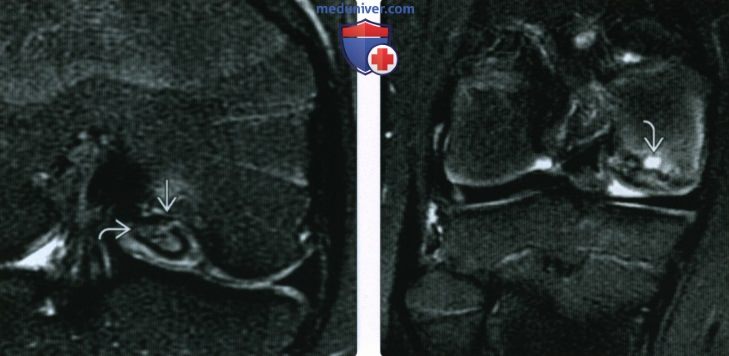
(Слева) МР-артрография, Т1ВИ, сагиттальный срез: после фиксации на месте КХП медиального мыщелка бедренной кости биоабсорбируемыми спицами определяется отсутствие контраста, омывающего осколок (т.е. признак нестабильности отсутствует). Хрящ, окружающий место травмы не поврежден.
(Справа) MPT T2*GRE, сагиттальный срез: у ребенка определяется «дефект» в субхондральном слое задней поверхноаи латерального мыщелка бедренной кости с неповрежденным вышележащим хрящом. Это вариант нормального роста с последующим ремоделированием.
г) Патология: 1. Стадирование, степени и классификация костно-хрящевой травмы коленного сустава:
• Классификация МРТ:
о Стабильные: КХП с отсутствием смещения с меньшей вероятностью перемещаются
о Нестабильные: КХП с незначительным смещением или его отсутствием с признаками, свидетельствующими о вероятности будущего смещения:
– Различные признаки подростковой и взрослой формы
о Травма с грубым смещением: дефект пустоты с костно-хрящевым осколком(ами) в любом месте сустава
• Хирургическая классификация:
о 1 категория (девочки <11, мальчики <13 лет): консервативное лечение
о 2 категория (девочки 11-15, мальчики 13-17 лет): лечение основывается на рыхлости травмы
о 3 категория (со зрелым скелетом), основано на степени:
– 1 степень: патологическая картина на МРТ, неповрежденная суставная поверхность на артроскопии
– 2 степень: разорванная суставная поверхность с отсутствием рыхлости осколка
– 3 степень: рыхлый осколок, но на месте
– 4 степень: отделившийся осколок 2. Макроскопические и хирургические особенности:
• Линия перелома распространяется через всю толщину суставного хряща, субхондральной костной пластинки и различный объем медуллярного слоя кости
• Перелом обычно криволинейный, входящий и выходящий через суставную поверхность в области концов арки перелома 3. Микроскопия:
• При патогистологическом исследовании этих образований описан остеонекроз, но он характерен для многих переломов д) Клинические особенности: 1. Проявления:
• Типичные признаки/симптомы:
о Боль и отек
о Запирание/ограничение движения вследствие наличия внутрисуставных осколков
• Другие признаки/симптомы:
о Выпот в суставе 2. Демография:
• Возраст:
о Дети, подростки и молодые активные взрослые
• Пол:
о М:Ж=2:1
• Эпидемиология:
о Мыщелки бедренной кости зачастую являются местами КХП
• Может отмечаться генетическая предрасположенность к развитию КХП 3. Течение и прогноз:
• Стабильные КХП могут стать нестабильным при дальнейшей травматизации
• Нестабильные КХП могут перемещаться и формировать внутрисуставные тела
• В большей степени хронические:
о Костно-хрящевой дефект пустоты приводит к формированию более гладких краев
о Дефект может быть полностью или частично заполнен фиброзным рубцом
о Неровность суставной поверхности приводит к остеоартриту
• Прогноз лучше у детей чем у пациентов со зрелым скелетом 4. Лечение:
• Консервативное:
о Отсутствие нагрузки
о Ограничение движений
• Упражнения (способствует реваскуляризации)
• Фиксация спицами (стабилизация травм на месте):
о Стальные или биоабсорбируемые спицы
• Удаление осколка или рыхлых тел
• Фиксация винтов
• Костно-хрящевая трансплантация (собственными или чужеродными тканями) е) Диагностическая памятка: 1. Следует учесть:
• Оценка стабильности травмы основана на соответствующих критериях при зрелом или незрелом скелете 2. Рекомендации по отчетности:
• Рекомендуется описать локализацию травмы
• Необходимо описать размер и глубину травмы
• Рекомендуется исключить наличие внутрисуставных тел ж) Список использованной литературы:
1. Ghahremani S et al: Osteochondral lesions in pediatric and adolescent patients. Semin Musculoskelet Radiol. 18(5):50Б-12, 2014
2. Zbojniewicz AM et al: Imaging of osteochondritis dissecans. Clin Sports Med. 33(2):221 -50. 2014
3. Jans LB et al: MRI differentiates femoral condylar ossification evolution from osteochondritis dissecans. A new sign. Eur Radiol. 21 (6): 1170-9, 2011
4. Uozumi H et al: Histologic findings and possible causes of osteochondritis dissecans of the knee. Am J Sports Med. 37(10):2003-8, 2009
5. Kijowski R et al: Juvenile versus adult osteochondritis dissecans of the knee: appropriate MR imaging criteria for instability. Radiology. 248(2):571 -8, 2008
6. Potter HG et al: Magnetic resonance imaging of cartilage repair. Sports Med Arthrosc. 16(4):236-45, 2008
7. Walsh SJ et al: Large osteochondral fractures of the lateral femoral condyle in the adolescent: outcome of bioabsorbable pin fixation. J Bone Joint Surg Am. 90(7):1473-8, 2008
8. Ramnath RR et al: MR appearance of SONK-like subchondral abnormalities in the adult knee: SONK redefined. Skeletal Radiol. 33(10):575-81, 2004 – Также рекомендуем “Признаки хрящевой травмы колена” Редактор: Искандер Милевски. Дата публикации: 31.10.2020 |