Переломы и трещины ступней у детей

Переломы костей стопы у детей возникают немного реже, чем у взрослых, и составляют около 11% от всех случаев скелетной травмы. При повреждении костей предплюсны причиной обычно становится прыжок на выпрямленные ноги. Переломы костей пальцев и плюсны образуются при ударе о твердый неподвижный предмет, сдавлении или падении тяжелого предмета на стопу. Симптомы зависят от локализации. Наиболее ярко проявляются повреждения пяточной кости и костей фаланг пальцев. Отмечается отек в соответствующей области, резкая болезненность, затруднение опоры на ногу. При переломах костей плюсны клинические проявления могут различаться – от стертых, напоминающих ушиб при повреждениях без смещения, до ярких, выраженных при смещении отломков. Диагноз выставляется на основании объективных данных и результатов рентгенографии. Лечение обычно консервативное: гипс с последующей физиотерапией.
Общие сведения
Переломы костей стопы у детей – это большая и достаточно разнородная группа повреждений, поскольку в данном случае речь может идти о нарушении целостности 26 разных костей (именно такое количество костей образует стопу). Подобные травмы возможны в любом возрасте, но у пациентов до 9-10 лет они наблюдаются гораздо реже, чем у подростков. Такие повреждения могут быть как множественными, так и одиночными, как внутрисуставными, так и внесуставными. В ряде случаев они сопровождаются смещением отломков.
Переломы стопы у детей чаще возникают в быту или во время спортивных занятий. Причиной повреждения может стать падение тяжелого предмета на стопу, прыжок с высоты на прямые ноги или удар о неподвижный предмет. Однако возможны и другие механизмы травмы: автодорожное происшествие или падение с высоты. Бытовые и спортивные травмы обычно бывают изолированными, при транспортном происшествии и падении с высоты может наблюдаться сочетание с ЧМТ, переломами других костей скелета, тупой травмой живота и повреждениями грудной клетки.
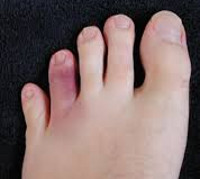
Переломы костей стопы и пальцев у детей
Классификация переломов стопы у детей
С учетом локализации такие переломы подразделяют на:
- Повреждения костей предплюсны. Чаще нарушается целостность пяточной кости. Очень редко страдает таранная кость. Переломы других костей предплюсны у детей почти не встречаются.
- Повреждения плюсневых костей. Составляют 55% от всего числа переломов стопы у детей. В силу механизма травмы (интенсивное сдавление, например, наезд колесом автомобиля, или падение тяжелого предмета) могут быть множественными, тяжелыми, сопровождающимися значительным смещением и повреждением мягких тканей.
- Повреждения костей пальцев. Широко распространены, могут быть как открытыми, так и закрытыми. Возможно повреждение как тела кости, так и ростковых зон (метаэпифизеолизы, эпифизеолизы). Чаще встречаются переломы I и III пальцев.
Переломы костей предплюсны
Переломы пяточной кости обычно наблюдаются у школьников и возникают при прыжке или падении с высоты. Проявляются резкими болями в месте повреждения. Опора невозможна. Обследование проводится в положении пациента стоя на коленях на краю кушетки со свисающими за край стопами. При сравнительном исследовании пяточных областей выявляется припухлость в боковых отделах и в области ахиллова сухожилия. Переломы со смещением характеризуются увеличением поперечника поврежденной пятки и уменьшением расстояния между лодыжками и подошвой. Движения болезненны. Особенно выраженной болезненностью сопровождается попытка разогнуть стопу, поскольку при этом ахиллово сухожилие натягивается и заставляет отломки пяточной кости «скользить» относительно друг друга.
Рентгенография пяточной кости показана при малейшем подозрении на перелом. Выполняют сравнительные рентгенограммы обеих пяток. При изучении снимков обращают особое внимание на величину таранно-пяточного угла. Увеличение этого угла более 140-160 градусов является признаком выраженного смещения фрагментов, которое в последующем может стать причиной уплощения стопы. В таких случаях обязательно проводится репозиция пяточной кости.
При недостаточной информативности рентгеновских снимков ребенка направляют на МРТ или КТ пяточной кости. Дальнейшую тактику лечения выбирают с учетом состояния отломков, выявленного в ходе исследования. Во всех случаях к переломам пятки следует относиться с повышенным вниманием, поскольку неправильное сращение этой кости может стать причиной серьезных неблагоприятных последствий: затруднения опоры и постоянных болей при ходьбе.
Лечение переломов пятки без смещения осуществляется в травмпункте. На ногу накладывают лонгет с тщательно смоделированным сводом стопы. Спустя 3-4 дня гипс циркулируют. У детей до 8-10 лет фиксация продолжается 3 недели, у пациентов старшего возраста – 4-5 недель. Потом больной в течение полугода должен пользоваться специальными ортопедическими стельками-супинаторами.
При смещении фрагментов показана госпитализация в детское травматологическое отделение. Сразу после поступления осуществляется репозиция под наркозом. При самых распространенных поперечных переломах сопоставление фрагментов производится в положении пациента на спине. Травматолог тянет пяточный бугор вниз и одновременно разгибает стопу. Затем накладывают гипс до средней трети бедра. Стопа при этом согнута, нога тоже согнута в коленном суставе под прямым углом. Через 2 недели первый гипс заменяют гипсовым сапожком, стопу переводят в физиологическое положение. Общий срок фиксации – 6-7 недель.
Перелом таранной кости – редкая травма. Причиной становится резкое тыльное или подошвенное сгибание в сочетании насильственным поворотом стопы. Обычно возникает в результате ДТП, во время спортивных занятий либо при падении с высоты. В 64% сочетается со скелетной травмой соседних областей: переломами медиальной лодыжки, пяточной кости или других костей стопы. Сопровождается выраженным отеком тыла стопы, болезненностью и ограничением движений. Диагноз подтверждают с учетом данных рентгенографии стопы. В сомнительных случаях направляют ребенка на КТ или МРТ стопы.
Если смещение отсутствует, лечение осуществляется в травмпункте. Накладывают гипс, спустя 4-6 дней повязку циркулируют. Иммобилизация продолжается 6 недель, потом в течение полугода необходимо пользоваться супинатором. Смещение отломков – показание для госпитализации. Вправление выполняют под наркозом, накладывают гипсовый сапожок. После спадания отека гипс циркулируют. Фиксация проводится 6-8 нед.
Переломы костей плюсны
Переломы костей плюсны возникают при ударе, падении тяжелого предмета или сдавлении стопы. Сопровождаются болями и нарастающим отеком в переднем отделе стопы. Точное определение места повреждения без рентгенографии затруднено, поскольку боль носит разлитой характер. Рентгенография стопы обычно помогает получить всю необходимую информацию касательно уровня и характера перелома. МРТ и КТ стопы требуются крайне редко.
Лечение повреждений без смещения, а также со смещением менее ½ диаметра кости проводят амбулаторно. Накладывают лонгету, спустя 5-7 дней выполняют циркуляцию гипса. У детей до 8-10 лет фиксацию осуществляют 3 недели, у пациентов старшего возраста – 4 недели. Наступать на ногу обычно разрешают спустя 10-12 дней после травмы.
Угловое смещение и смещение более, чем на ½ поперечника кости – показание к госпитализации. Репозицию осуществляют под наркозом. Ребенка укладывают на спину. Помощник одной рукой прижимает голень, а второй удерживает пятку. Травматолог осуществляет вытяжение за палец, соответствующий поврежденной кости. Одновременно он надавливает другой рукой на область перелома, устраняя угловое смещение, а также смещение по ширине. Затем, как и в предыдущем случае, накладывают гипс, а через 5-7 дней проводят циркуляцию повязки. Срок фиксации – 5-6 недель. На ногу разрешают опираться с 15-18 дня. После снятия повязки в течение полугода необходимо пользоваться супинатором.
Оперативное вмешательство требуется крайне редко: при открытых повреждениях, ущемлении мягких тканей между отломками и невозможности удержания фрагментов в правильном положении. Хирургическую операцию проводят под наркозом. Металлоконструкции обычно не используют. Отломки либо сшивают между собой, либо фиксируют спицей. Дальнейшее лечение – как при повреждениях со смещением.
Переломы пальцев стопы
Обычно переломы пальцев возникают вследствие падения тяжелых предметов, поэтому нередко бывают открытыми либо сопровождаются выраженной травмой мягких тканей. Повреждения диафиза легко распознаются: появляется кровоизлияние, отек и боль, нарушается функция, отмечается положительный симптом осевой нагрузки. При эпифизеолизах без смещения симптомы могут напоминать ушиб, при эпифизеолизах со смещением – вывих фаланги. Диагноз помогает установить рентгенография.
Лечение проводят в травмпункте. Если смещения нет, накладывают гипс на 7-10 дней. Ограничиваться лейкопластырной повязкой не рекомендуется – она провоцирует отек и малоэффективна у подвижных детей. При переломах и эпифизеолизах со смещением выполняют репозицию под местным обезболиванием. Если фрагменты невозможно надежно фиксировать гипсом, осуществляют чрескожную фиксацию спицей или инъекционной иглой.
Для фиксации отломков основной фаланги палец сгибают, поэтому до удаления спицы он находится в согнутом положении. Остеосинтез средней и ногтевой фаланги осуществляют в положении разгибания. Затем накладывают гипс, спицу накрывают стерильной салфеткой и проводят перевязки через 1-2 дня. Спустя 12-15 дней направляют ребенка на контрольный снимок. При выявлении признаков образования костной мозоли спицу удаляют.
Прогноз и последствия при переломах стопы у детей
Повреждения пальцев и костей плюсны благоприятны для лечения и последующего восстановления. В большинстве случаев, даже при значительном исходном смещении, последствий обычно не наблюдается. Однако в период восстановления после подобных травм необходимо носить ортопедические стельки и заниматься лечебной физкультурой.
При повреждении таранной и пяточной кости прогноз зависит от множества факторов: характера перелома, особенностей смещения отломков, результатов репозиции и т.д. Наиболее тяжелые последствия наблюдаются при многооскольчатых переломах пятки со смещением. Реабилитационный процесс в таких случаях более длительный. Возможны боли, ограничение подвижности. Степень восстановления функций индивидуальна – от полного восстановления при отсутствии смещения до остаточных явлений различной степени выраженности при некоторых переломах со смещением.
Источник
Маленькие дети во время подвижных игр часто падают, но при этом у них редко бывают переломы костей. Небольшая масса тела и хорошо развитый покров мягких тканей ослабляют силу удара при падении. Препятствуют переломам также особенности строения костей и суставов у детей. Кости ребенка содержат меньше минеральных веществ, чем у взрослого человека, благодаря чему обладают эластичностью и упругостью. Вокруг кости, как муфта, располагается надкостница – у детей она толстая и гибкая, хорошо снабжается кровью. При переломе кости надкостница часто полностью не разрывается и препятствует большему смещению обломков. В костях конечностей и позвоночника у детей имеются прослойки росткового хряща. Его называют так потому, что благодаря этому хрящу растут кости. Хрящ гибкий, что также препятствует переломам.
Растяжение связок. У детей первых трех лет жизни такие травмы встречаются редко. Наиболее типичны растяжения связок голеностопного сустава. Они возникают при неловком движении, когда стопа подворачивается внутрь. В этот момент малыш чувствует острую боль, которая постепенно стихает. Однако через некоторое время на нарушенной поверхности голеностопного сустава появляется припухлость, иногда синюшного цвета, болезненная на ощупь. Движения в суставе хотя и возможны, но ограниченны. Ребенок щадит ногу и с трудом наступает на нее. Для оказания первой помощи на место растяжения связки накладывают фиксирующую восьмеркообразную бинтовую повязку и пузырь со льдом на два-три часа. Однако для детей этой возрастной группы более характерны не растяжения связок, а переломы по типу трещины одной из костей голени в нижней ее трети. Диагностируется трещина только при рентгеновском исследовании, поэтому после оказания первой помощи ребенка необходимо показать врачу-травматологу.
Вывихи. При несчастном случае может разорваться суставная сумка, и тогда одна из костей выскальзывает из полости сустава. Суставные сумки и связки у детей очень эластичны, а потому вывихи в раннем возрасте бывают довольно редко. Распознать вывих вы можете по таким признакам: нарушаются обычные контуры сустава, движения в нем становятся резко ограниченными, нарастает боль в суставе, конечность укорачивается или удлиняется. При вывихе или подозрении на него нужно создать для травмированной ноги или руки максимальный покой, наложить шину или фиксирующую повязку и как можно быстрее доставить ребенка к травматологу. При промедлении из-за быстро нарастающего отека будет трудно вправить кость в сустав. Кроме того, между костями может ущемиться нерв или сосуд, и это приведет к тяжелым последствиям (параличу или омертвению конечности).
Подвывих лучевой кости в локтевом суставе. Эта травма встречается только в возрасте 2-3-х лет и называется “вывихом от вытягивания”. К травме обычно приводит движение, при котором рука ребенка, находящаяся в вытянутом положении, подвергается резкому растяжению по продольной оси, чаще вверх, иногда вперед. Ребенок может оступиться или поскользнуться, а взрослый, который ведет его держа за руку, тянет за нее, чтобы удержать малыша от падения. Иногда у маленького ребенка такое растяжение руки происходит во время игры (взрослые, взяв его за руки, крутят вокруг себя) или надевания узкого рукава. В некоторых случаях взрослый может услышать, что рука хрустнула. Какова бы ни была причина, вызвавшая повреждение, ребенок вскрикивает от боли, после чего сразу перестает двигать рукой, держит ее в вынужденном положении, вытянув вдоль туловища и слегка согнув в локте. Особенно болезненны вращательные движения предплечья в локтевом суставе. Это повреждение связано с тем, что у таких маленьких детей связка, удерживающая лучевую кость, еще слаба. К четырем-пяти годам она крепнет, и подобные осложнения больше не встречаются.
После вправления вывиха нужно соблюдать осторожность: не водить ребенка за больную руку, не нагружать ее ношением тяжелых предметов. На прогулке лучше пользоваться “вожжами”. Травматические вывихи крупных суставов (тазобедренного, коленного, плечевого) у детей первых трех лет жизни практически не встречаются.
Переломы. При переломах возможны различные нарушения целостности кости. Надломы возникают при резком сгибании кости, причем она надламывается так, как это происходит при сильном сгибании зеленой веточки (перелом по типу ивового прута). При поднадкостничных переломах целостность надкостницы не нарушается, а обломки кости почти не смещаются. Эпифизеолиз – перелом в области росткового хряща. Такие переломы встречаются у детей, у которых еще не закончен рост костей, т. е. до 14 лет у девочек и до 16 – у мальчиков.
Переломы могут быть неполными, когда части кости разъеди няются не по всей толщине (трещина, подлом) и полными, при которых происходит разъединение обломков по всей окружности кости. Для перелома характерны следующие симптомы: деформация кости, боль, ненормальная подвижность на уровне перелома, хруст (крепитация), нарушение функции, отек и кровоизлияние. Деформация конечности связана со смещением обломков; у маленьких детей, у которых чаще всего наблюдаются надломы и поднадкост-ничные переломы, деформации может и не быть. При переломах со смещением деформация особенно хорошо видна в тех местах, где кость близко прилежит к поверхности конечности (нижняя треть предплечья, голень, средняя треть плеча). Боль сопровождает каждый перелом. В то же время при надломах маленькие дети могут пользоваться травмированной конечностью – осторожно поднимать руку или наступать на ногу. Только рентгеновское исследование позволяет избежать диагностической ошибки. Ненормальная подвижность кости наблюдается только при полном переломе. Хруст вызывается трением неровных поверхностей излома костных обломков. Он отсутствует при неполных переломах, а также если между обломками попадают мышцы. При осмотре ребенка с повреждением руки или ноги необязательно искать все признаки перелома. Для установления правильного диагно за бывает достаточно двух или трех типичных признаков. Кроме того, маленьких детей не всегда можно тщательно обследовать, так как, боясь боли, ребенок сопротивляется осмотру.
При переломе ребенку необходимо немедленно оказать первую доврачебную помощь. Прежде всего нужно выяснить обстоятельства травмы. Необходимо раздеть малыша. Одежду снимают сначала со здоровой, а затем с больной конечности. При сильных болях узкую одежду или обувь на больной конечности лучше разрезать. Во время осмотра всегда надо сравнить больную конечность со здоровой. Это поможет сразу заметить некоторые симптомы повреждения (вынужденное положение, ограничение или невозможность движений, припухлость, деформация, укорочение конечности). Затем осторожно ощупывают пострадавшую часть тела и находят место наибольшей болезненности.
Никогда не следует определять ненормальную подвижность и хруст костных обломков, чтобы не причинить ребенку дополнительных мучений и не вызвать болевого шока. При открытых переломах нельзя погружать обломки в глубину раны, так как в дальнейшем это может привести к ее нагноению и воспалению кости (остеомиелиту). Если состояние ребенка тяжелое, во время осмотра он должен находиться в положении лежа. Приподнимать его голову не нужно. Для того чтобы предупредить попадание рвотных масс в дыхательные пути (а рвота может начаться в любой момент), голову ребенка поворачивают набок.
При оказании первой доврачебной помощи как в случае закрытого, так и в случае открытого перелома (после наложения повязки и остановки кровотечения) обязательно применяется шинирование. Оно необходимо для того, чтобы избежать дополнительного смещения обломков, снять или уменьшить боль, не допустить ранения мышц, сосудов и нервов костными обломками.
Используются для этого шины или подручные материалы. Для иммобилизации (обездвиживания) поврежденной конечности применяют стандартные и импровизированные шины. Обычно для кратковременной фиксации используют различный подсобный материал: дощечки, картон, палки, фанеру и т. п. Для детей грудного и ясельного возраста наиболее удобна шина, изготовленная из картона, обложенная ватой и фиксированная бинтом. В случае отсутствия материала, из которого можно было бы сделать шину, для фиксации руки достаточно прибинтовать ее к туловищу, согнув в локтевом суставе, а ногу можно прибинтовать к здоровой ноге.
При шинировании необходимо соблюдать два правила: создать неподвижность по крайней мере в двух ближайших суставах (выше и ниже места перелома); не допустить сдавливания повязкой крупных сосудов, нервов и выступов костей. При закрытых переломах шину можно наложить поверх одежды, при открытых – после наложения повязки и остановки кровотечения из раны. Наложение шины должно быть как можно менее болезненным. Для шинирования желательно иметь помощника, который поддерживал бы поврежденную часть тела.
Помните: лучше ошибиться и наложить шину, когда нет перелома, чем не наложить ее тогда, когда кость повреждена. Шинирование является первым средством борьбы с шоком. Неудобный транспорт и тряская дорога при недостаточной фиксации поврежденной конечности могут вызвать это грозное осложнение, ухудшить и без того тяжелое состояние ребенка.
После оказания первой помощи ребенка следует как можно скорее доставить в ближайшее травматологическое отделение. Необходимо помнить, что для оказания специализированной травматологической помощи может понадобиться наркоз, поэтому маленьких детей до этого лучше не кормить, поскольку во время общего обезболивания возможна рвота.
Перелом ключицы возникает при падении на вытянутую руку или на боковую поверхность плеча. Определить перелом нетрудно, так как ключица хорошо видна под кожей. У детей первых трех лет жизни чаще всего бывают неполные переломы ключицы. Ребенок при этом несколько наклонен в сторону повреждения, здоровой рукой он поддерживает травмированную руку, движения в плече резко ограниченны из-за боли. Для оказания первой помощи травмированную руку необходимо подвесить на косынку, перевязанную через шею, или прибинтовать руку к туловищу, согнув ее в локте и подложив валик между внутренней поверхностью плеча и грудной клеткой в области подмышки.
Перелом плечевой кости – серьезная травма, возникающая при падении на локоть, на вытянутую руку или при ударе по плечу. Травмированная рука свисает вдоль туловища, как плеть, движения ограниченны, отмечаются деформация, ненормальная подвижность, хруст, отек и кровоизлияние. При поднадкостничных переломах могут наблюдаться не все из перечисленных симптомов. Для транспортировки необходимо положить шину таким образом, чтобы фиксировать и плечевой и локтевой суставы. При сильной боли следует дать ребенку анальгин.
В случае перелома лучевой или локтевой кости предплечья наиболее удобной транспортной шиной будет картон. Шину можно наложить только на предплечье и прибинтовать так, чтобы кисть не сгибалась.
Переломы позвоночника у грудных детей не встречаются. В раннем возрасте они возможны при падении с большой высоты (из окна дома, с балкона) или в автодорожных происшествиях. Позвоночник маленького ребенка более чем на треть состоит из хрящей. Это придает ему большую гибкость, а при травме хорошо амортизирует удар. При травмах чаще страдает грудной отдел позвоночника, причем происходит компрессионный перелом (сжатие) одного или двух позвонков. Основными симптомами травмы являются постоянная боль в области повреждения, ограничение подвижности позвоночника, а в момент травмы затруднение при дыхании (в течение нескольких секунд ребенок не может вздохнуть). Пострадавшего необходимо срочно доставить в больницу в положении лежа на твердом щите, на спине или на животе.
Перелом костей таза – одна из самых тяжелых травм, часто сопровождающаяся шоком и повреждением внутренних органов. Таз у маленьких детей очень прочен и эластичен. Для того чтобы его сломать, необходим очень сильный удар. Именно поэтому такие переломы встречаются в основном во время дорожно-транспортных происшествий, при падении с большой высоты. Из внутренних органов чаще всего страдают мочеиспускательный канал и мочевой пузырь. Ребенок после травмы находится в тяжелом состоянии, контакт с ним затруднен. Он часто принимает вынужденное положение, так называемую позу лягушки – ноги разведены и согнуты в тазобедренных и коленных суставах. Характерен симптом “прилипшей пятки” – малыш не в состоянии поднять ногу с постели. Боль в области костей таза, кровоподтек в паховой области или над лобком, невозможность самостоятельно помочиться – типичные признаки тяжелой травмы таза. Пострадавшего ни в коем случае нельзя поворачивать на бок, сажать и ставить на ноги. Лучший вид транспортировки – на щите. Под согнутые и разведенные колени подкладывают валик, сделанный из свернутого одеяла. Это положение обеспечивает расслабление мышц, уменьшает боль в области перелома и препятствует дальнейшему смещению обломков. Для некоторого ослабления болей можно дать анальгин.
Перелом бедренной кости чаще возникает при падении с высоты или во время подвижных игр (катании на санках, качелях, велосипеде). Признаки перелома бедра те же, что и при других переломах: боль, нарушение функции конечности, патологическая подвижность, хруст, деформация, отек. При первой помощи необходима иммобилизация конечности в тазобедренном, коленном, голеностопном суставах. Берут две доски и кладут одну из них с внутренней стороны бедра, а другую снаружи (внутренняя – от промежности до пятки, наружная от подмышечной впадины до пятки). Шины обертывают ватой и фиксируют бинтами. Внимание! Транспортировка без иммобилизации шинами при переломах недопустима, так как без них у ребенка может развиться травматический шок. Зимой и в холодное время года ребенка, кроме того, нужно согреть, по возможности напоить горячим чаем, но кормить не следует: возможно, ребенку потребуется наркоз, а после еды у него может быть рвота во время и после наркоза.
[1], [2], [3], [4], [5], [6], [7], [8]
Источник
