Переломы челюстей робустова
Удобной для клинического применения является классификация неогнестрельных переломов нижней челюсти, предложенная Б.Д.Кабаковым и В.А.Малышевым. В соответствии с этой классификацией неогнестрельные переломы нижней челюсти подразделяют следующим образом.
А. По локализации.
1. Переломы тела челюсти:
а) с наличием зуба в щели перелома;
б) при отсутствии зуба в щели перелома.
2. Переломы ветви челюсти:
а) собственно ветви;
б) венечного отростка;
в) мыщелкового отростка: основания, шейки, головки.
Б. По характеру перелома.
Без смещения отломков, со смещением отломков.
Линейные, оскольчатые.
В зависимости от количества линий перелома выделяют одиночные, двойные (два перелома на одной стороне челюсти), двусторонние (переломы на разных сторонах челюсти), множественные переломы. Одиночные переломы встречаются чаще, чем двойные; множественные – реже, чем одиночные и двойные.
В зависимости от направления щели перелома последние могут быть поперечными, продольными, косыми, аркообразными и зигзагообразными, крупно- и мелкооскольчатыми.
Перелом нижней челюсти может быть полным, проходящим через всю толщу костной ткани, и неполным (трещина), когда целость компактной пластинки какого-то отдела кости не нарушена.
Перелом нижней челюсти возникает вследствие воздействия силы, превышающей пластические возможности костной ткани. Такой перелом принято определять, как травматический. В случае снижения прочности костной ткани вследствие ее истончения при некоторых заболеваниях (злокачественная опухоль, кистозное новообразование, дисплазия, хронический остеомиелит и др.) может возникнуть перелом нижней челюсти под воздействием усилия, не превышающего физиологическое (пережевывание пищи). Такой перелом называют патологическим. Перелом может быть в месте приложения силы (прямой) или на некотором удалении от этого места и даже на противоположной стороне (непрямой или отраженный). Довольно часто прямые и непрямые переломы возникают одновременно, особенно при расположении линии перелома с двух сторон от средней линии.
Переломы тела нижней челюсти клинически подразделяют на переломы подбородочного отдела (в пределах от клыка до клыка); бокового отдела (в пределах от клыка до второго моляра); области угла (участок между вторым и третьим моля-
ром и лунка третьего моляра). В области угла перелом чаще проходит через лунку восьмого зуба.
Переломы нижней челюсти в пределах зубного ряда, как правило, открытые, так как при смещении отломков происходит разрыв не только надкостницы, но и связанной с ней слизистой оболочки альвеолярной части. Кроме того, в щели перелома часто расположен корень зуба, т.е. она сообщается через травмированную периодонтальную щель с полостью рта. Переломы за зубным рядом чаще всего закрытые, но могут быть открытыми в случае разрыва окружающих мягких тканей.
Механизм перелома нижней челюсти. Перелом нижней челюсти возникает вследствие перегиба, реже – сжатия и сдвига, крайне редко – отрыва. Нижняя челюсть имеет дугообразную форму. Действующая на нее сила вызывает выраженное напряжение костной ткани в наиболее изогнутых ее участках (подбородочный отдел, угол челюсти, область подбородочного отверстия и лунки клыка) и в тонких местах, т.е. наиболее вероятного изгиба ее (шейка нижней челюсти). Именно в этих наиболее «слабых» участках ломается нижняя челюсть вследствие перегиба. Могут быть различные клинические варианты переломов нижней челюсти как следствие перегиба:
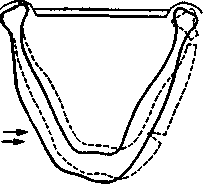
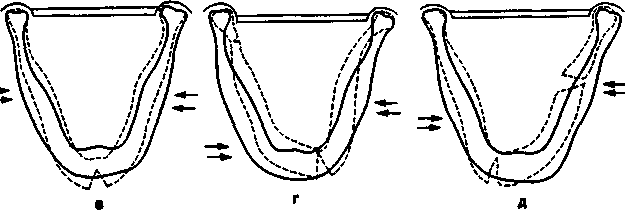
прямой перелом бокового отдела тела нижней челюсти, если сила приложена на небольшой площади этого участка. Иногда этот прямой перелом может со четаться с непрямым в области мыщелкового отростка с противоположной стороны (рис. 12.5, а);
непрямой перелом с противоположной сто роны в области шейки нижней челюсти или угла ее, если сила приложена на большой площади бо кового отдела тела нижней челюсти (рис. 12.5, б);
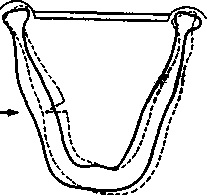
непрямой перелом по средней линии, если сила приложена симметрично на широкой площа ди бокового отдела тела нижней челюсти с обеих сторон (рис. 12.5, в);
непрямой перелом в боковом отделе подбо родочной части тела нижней челюсти и в области шейки ее (с другой стороны), если сила приложе на с двух сторон несимметрично на широкой пло щади бокового отдела тела нижней челюсти (рис. 12.5, г). При смещении места приложения силы с одной стороны к углу тела нижней челюсти кзади произойдет прямой перелом в области угла и не прямой в боковом участке подбородочного отдела тела нижней челюсти (рис. 12.5, д);
непрямой перелом в области шеек нижней челюсти с двух сторон, если сила приложена на широкой площади в области подбородочного от дела тела нижней челюсти.
Таким образом, в результате перегиба прямой перелом нижней челюсти возникает в случае приложения силы на небольшой площади определенного участка челюсти. Перелом будет непрямым (с противоположной стороны), если сила приложена на значительной площади костной ткани.
283

челюсти подвергается сжатию. При этом происходят перелом костных балочек и нарушение структуры кости. Вследствие этого разъединяется кость по обеим сторонам от сжатого участка.
Щель перелома чаще происходит в среднем отделе ветви в поперечном ее направлении (рис. 12.6, б).
Смещение отломков происходит вследствие продолжающегося действия приложенной силы, под влиянием собственной их тяжести и в силу сокращения (тяги) прикрепленных к отломку мышц. Последний фактор является основным при переломе нижней челюсти, так как мышцы действуют постоянно и разнонаправленно.
Механизм отрыва. Им можно объяснить перелом венечного отростка нижней челюсти, когда сила приложена к подбородку сверху вниз или сбоку, а зубы плотно сжаты и височная мышца напряжена. Изолированное его повреждение наблюдается крайне редко.
Рис. 12.5. Возможные переломы нижней челюсти вследствие перегиба (по Вассмунду).
а – прямой перелом тела нижней челюсти; б – непрямой перелом нижней челюсти в области мыщелкового отростка или угла; в – непрямой перелом нижней челюсти в области подбородка; г – непрямой перелом нижней челюсти в области ее шейки и бокового отдела тела; д – прямой перелом нижней челюсти в области угла и непрямой в боковом отделе подбородочной области.
Механизм сдвига. Этот механизм может быть прослежен тогда, когда участок кости, подвергшийся воздействию силы, смещается по отношению к соседнему, имеющему точку опоры. Чаще всего вследствие сдвига возникает продольный перелом ветви нижней челюсти, когда сила приложена к области нижнего края угла челюсти в проекции венечного отростка на узкой площади и направлена вверх. Участок ветви нижней челюсти, не имеющий опоры для противодействия приложенной силе (передний отдел ветви с венечным отростком), смещается вверх по отношению к заднему отделу, имеющему опору в суставной впадине.
Нижняя челюсть перемещается под воздействием двух групп мышц: поднимающих (задняя группа) и опускающих (передняя группа) нижнюю челюсть. Все мышцы парные и прикрепляются в симметричных точках. Они действуют на всю нижнюю челюсть и усиливают действие друг друга.
Такой перелом более вероятен при отсутствии больших и малых коренных зубов на нижней челюсти или их антагонистов на стороне повреждения, при полном отсутствии зубов на нижней и верхней челюстях или если в момент нанесения травмы у пострадавшего был полуоткрыт рот (рис. 12.6, а).
Мышцы, опускающие нижнюю челюсть, слабее жевательных мышц, поднимающих ее. Это связано не только с их меньшим поперечным сечением, но и с воздействием этих мышц на подбородок под достаточно острым углом. Когда целость нижнечелюстной дуги нарушена и щель перелома проходит не по средней линии, образуется как минимум два неодинаковых по размеру отломка.
Механизм сжатия. Если две силы действуют навстречу друг другу и приложены на широкой площади, костная ткань подвергается компрессии. При воздействии силы снизу вверх на широком основании в области нижнего края угла нижней челюсти фиксированная в суставной впадине ветвь нижней
284
Жевательные мышцы каждой стороны воздействуют на неравные по величине отломки самостоятельно. Мышцы, опускающие нижнюю челюсть, не разъединены и прикреплены в основном на большом отломке в области внутренней поверхности подбородка. Они преодолевают сопротивление жевательных мышц, прикрепленных к нему, и тянут конец большого отломка вниз. Таким образом, сила жевательных мышц одной стороны, поднимающих челюсть, меньше силы всех мышц, опускающих нижнюю челюсть. Смещение отломков тем значительнее, чем больше площадь
прик] ломк; Же цы, г мыши внутр ската ной с]
СТОСТ1
люсп сторо сторо
Вис разну ного, ренне ной л сти б( новид височ ляетс* нечно ти ее ности напра Перед чел юс тянут
Мее тесНа! ется о отроет ности Прикр внутре (симм< ней че внутрь
При нижнк ностор тивопс
Лат 1а1егаН; височн (верхн( ло от гребня сухожи Нижня сти кр Верхня и суета става; мы шел ней че; ред и в
При нюю че
прикрепления оставшихся мышц к отдельным отломкам.
Жевательные мышцы (задняя группа) – мышцы, поднимающие нижнюю челюсть. Жевательная мышца (т.та8зе1ег) начинается от нижнего края и внутренней поверхности скуловой дуги, переднего ската суставного бугорка височной кости, височной фасции. Прикрепляется к жевательной бугристости наружной поверхности ветви нижней челюсти. Поднимает нижнюю челюсть. При одностороннем сокращении она смещает челюсть в сторону сокращения.
Височная мышца (тЛетрогаНз) имеет веерообразную форму и состоит из 3 слоев: поверхностного, среднего и глубокого. Начинается от внутреннего листка височной фасции в области височной линии, височной кости, височной поверхности большого крыла и подвисочного гребня клиновидной кости, теменной кости, чешуи лобной, височной поверхности скуловой кости. Прикрепляется к верхушке и наружной поверхности венечного отростка, ветви нижней челюсти в области ее вырезки, косой линии и внутренней поверхности ветви нижней челюсти. Мышечные пучки направлены кверху, кнаружи и несколько назад. Передние и средние пучки поднимают нижнюю челюсть, задние – выдвинутую вперед челюсть тянут назад.
Медиальная крыловидная мышца (т.р1егу§о1с1еи5 тесНаНз) имеет четырехугольную форму. Начинается от стенок крыловидной ямки крыловидных отростков клиновидной кости, наружной поверхности пирамидального отростка небной кости. Прикрепляется к крыловидной бугристости на внутренней поверхности угла нижней челюсти (симметрично с жевательной мышцей). От нижней челюсти мышечные пучки направлены вверх, внутрь и кпереди под углом 37-48°.
При двустороннем сокращении поднимает нижнюю челюсть и выдвигает ее вперед, при одностороннем – смещает нижнюю челюсть в противоположную сторону и вверх.
Латеральная крыловидная мышца (т.р1егуё01с1еи5 1а1ега11з) имеет треугольную форму и лежит в подвисочной ямке. Начинается двумя головками (верхней и нижней). Верхняя головка берет начало от подвисочной поверхности, подвисочного гребня большого крыла клиновидной кости и от сухожилия глубокого слоя височной мышцы. Нижняя головка отходит от наружной поверхности крыловидного отростка клиновидной кости. Верхняя головка прикрепляется к суставной сумке и суставному диску височно-нижнечелюстного сустава; нижняя головка – к крыловидной ямке мыщелкового отростка нижней челюсти. От нижней челюсти мышечные волокна направлены вперед и внутрь.
При двустороннем сокращении выдвигает нижнюю челюсть вперед, при одностороннем – сме-
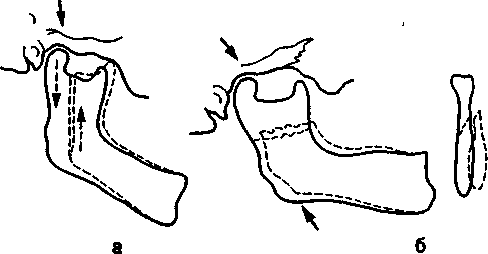
Рис. 12.6. Перелом ветви нижней челюсти вследствие сдвига (а) и сжатия (б).
щает в противоположную сторону [Михайлов С.С., 1973].
Мышцы, опускающие нижнюю челюсть (передняя группа). 1. Двубрюшная мышца (т.(И§а81пси8): переднее брюшко (уеШег ап1епог) начинается от двубрюшной ямки нижней челюсти, заднее (уеШег ро81епог) – от сосцевидной вырезки височной кости. Промежуточное сухожилие, общее для переднего и заднего брюшка, прикрепляется к большому рогу подъязычной кости. От нижней челюсти мышечные пучки переднего брюшка направлены вниз и кзади. При фиксированной подъязычной кости переднее брюшко опускает нижнюю челюсть и смещает ее кзади.
Челюстно-подъязычная мышца (т.пту1опуо1с1е- из) начинается на внутренней поверхности ниж ней челюсти по Ипеа ту1оЬуо1<1еа. Волокна мыш цы идут сверху вниз, внутрь, спереди назад к сре динной линии, где образуют сухожильный шов. Последний идет от внутренней поверхности под бородка к телу подъязычной кости. При укреп ленной подъязычной кости смещает нижнюю че люсть вниз и кзади.
Подбородочно-подъязычная мышца (т.§епю- Нуо1де8) начинается от внутренней подбородочной ости. Прикрепляется к телу подъязычной кости. От нижней челюсти мышечные пучки направлены вниз и кзади. При фиксированной подъязычной кости опускает нижнюю челюсть и несколько смещает ее кзади.
Подбородочно-язычная мышца (т.§епюё1о88и8) начинается от подбородочной ости и, веерообраз но расходясь, прикрепляется к язычной фасции на спинке языка. Мышца тянет язык вниз и кпе реди.
Подъязычно-язычная мышца (т.Ьуо§1о88из) начинается от больших рогов и верхнебоковых отделов тела подъязычной кости. Направляется вперед и кверху и вплетается в толщу языка, прикрепляясь к язычной фасции по краям языка и спинки его. Мышца тянет язык вниз и кзади.
285
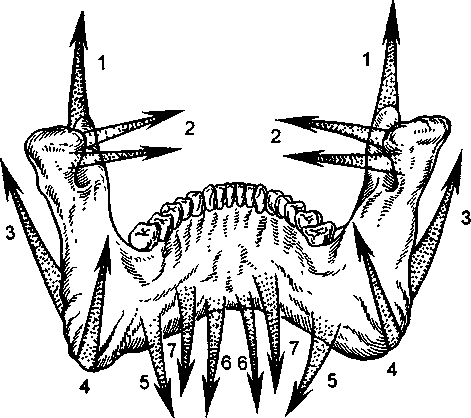
Рис. 12.7. Направление мышечной тяги.
1 – височная мышца; 2 – наружная крыловидная; 3 – жевательная; 4 – внутренняя крыловидная; 5 – челюст-но-подъязычная; 6 – подбородочно-язычная; 7 – подбо-родочно-подъязычная.
Две последние мышцы при одновременном сокращении и укрепленной подъязычной кости смещает нижнюю челюсть кзади [Михайлов С.С., 1973].
Движения нижней челюсти обусловлены мышцами, поднимающими и опускающими ее. Зная функцию мышц и направление тяги их волокон на отломках, можно определить характер их смещения, что дает возможность не только установить, но и уточнить расположение перелома (рис. 12.7).
Сгруппировав мышцы в зависимости от их функции, можно получить достаточно четкое представление об их роли в смещении отломков нижней челюсти:
смещение нижней челюсти вверх (смыкание челюстей): височная, жевательная, медиальная крыловидная мышцы;
опускание нижней челюсти: двубрюшная, че- люстно-подъязычная, подбородочно-подъязыч- ная мышцы;
смещение нижней челюсти вперед: латеральная крыловидная, медиальная крыловидная (при двустороннем сокращении), жевательная (по верхностный слой);
смещение нижней челюсти назад, ранее выдви нутой кпереди: височная (задние пучки), дву брюшная и подбородочно-подъязычная мыш цы;
смещение нижней челюсти влево: правые лате ральная и медиальная крыловидные; левые ви сочная, двубрюшная, челюстно-подъязычная и подбородочно-подъязычная мышцы;
286
– смещение нижней челюсти вправо: левые латеральная и медиальная крыловидные, правые височная, двубрюшная, челюстно-подъязычная и подбородочно-подъязычная мышцы.
Таким образом, передняя группа мышц смещает концы длинного отломка вниз. Челюстно-подъязычная мышца поворачивает его вдоль продольной оси, наклоняя зубы в оральную сторону. Латеральная и в меньшей степени медиальная крыловидные мышцы смещают больший отломок в сторону перелома. Жевательная и височная мышцы поднимают меньший отломок кверху. Кроме того, жевательная мышца смещает основание малого отломка кнаружи, альвеолярную часть с зубами наклоняя орально. Латеральная крыловидная мышца на стороне малого отломка смещает его несколько кнутри. При этом смещение отломков нижней челюсти происходит вверх, вниз, кнутри, кнаружи. Возможно смещение их в горизонтальной плоскости (по длине), когда концы фрагментов соприкасаются своими боковыми поверхностями. Это чаще встречается при косых переломах или в ситуациях, когда боковое смещение превышает поперечное сечение сломанного участка кости. При переломах мыщелкового отростка сместившиеся отломки чаще располагаются под углом друг к другу. В клинической практике указанные варианты смещения отломков сочетаются между собой.
Клиническая картина и диагностика переломов нижней челюсти. При переломах нижней челюсти жалобы больных могут быть разнообразными в зависимости от локализации перелома и его характера. Больных всегда беспокоят боли в определенном участке челюсти, которые усиливаются при ее движении. Откусывание и пережевывание пищи, особенно жесткой, резко болезненно, иногда невозможно. Некоторые больные отмечают онемение кожи подбородка и нижней губы (чаще при разрыве нижнелуночкового нерва), неправильное смыкание зубов. Могут быть головокружение, головная боль, тошнота.
Собирая анамнез, следует выяснить, где, когда, при каких обстоятельствах получена травма, ее характер (производственная, непроизводственная и др.). Необходимо установить время и место травмы, сведения, характерные для травматических повреждений головного мозга или основания черепа (потеря сознания, ретроградная амнезия, тошнота, рвота, кровотечение из ушей и др.). Эти данные фиксируют в истории болезни, так как они не только имеют существенное значение для диагностики повреждения и тактики ведения больного, но и определяют характер выдаваемого документа о нетрудоспособности, могут представлять интерес для правоохранительных органов и учреждений социального страхования.
Г1″
вые лате-, правые ъязычная
I
ц смеща-елюстно-юль про-сторону. :диальная
[ ОТЛОМОК
височная с кверху, т основа-гсую часть
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Оказывая помощь больным с переломами нижней и верхней челюстей, необходимо создать хорошие условия для консолидации отломков и предупредить развитие осложнений воспалительного характера. Этому способствуют своевременное и эффективное закрепление отломков, антимикробная и общеукрепляющая терапия, лечение, направленное на оптимизацию репаративного остеогене-за, физические методы лечения, ЛФК и гигиена полости рта.
Надежная иммобилизация и своевременная изоляция щели перелома от внешней среды предупреждают развитие воспалительного процесса в костной ране, поэтому зуб, находящийся в щели перелома, необходимо удалить, а рану слизистой оболочки полости рта тщательно ушить и дополнительно наложить лечебную повязку. Единственный зуб, находящийся на малом отломке нижней
челюсти и предотвращающий смещение его кверху, можно сохранить до образования первичной костной мозоли, после чего он подлежит удалению. Зубы с хроническими одонтогенными очагами, находящимися вблизи от щели перелома, также следует удалить. Перед ушиванием раны во рту щель перелома промывают раствором антисептика (0,02 % раствор хлоргексидина и др.).
Больным с переломами челюстей назначают антибиотики, обладающие способностью накапливаться в костной ткани (линкомицин, фузидин натрия, морфоциклин, вибрамицин, олеандоми-цин, тетран). В первые 3-4 дня после травмы целесообразно местное введение антибиотиков в зону повреждения. При свежих переломах из щели перелома высевается, как правило, стафилококк, поэтому показано определение чувствительности микрофлоры к антибиотикам. Наряду с антибиотиками назначают сульфаниламиды и препараты нитрофуранового ряда. Общеукрепляющая терапия включает применение витаминов В^ и В6, аскорбиновой кислоты, проведение аутогемотера-пии, дыхательной и гигиенической гимнастики, рациональное питание. Показано применение на очаг поражения УВЧ-терапии, общего УФО сразу после иммобилизации отломков, микроволновой терапии.
В период образования первичной мозоли большое значение имеет хорошее кровоснабжение фрагментов. Применение ЛФК способствует более быстрому восстановлению функции нижней челюсти. ЛФК показана в стадии сформировавшегося молодого костного регенерата (костной мозоли) после снятия шин (4-5-я неделя после перелома). Необходимо помнить, что скорость регенерации костной ткани генетически предопределена. Влиять на генотип для ускорения регенерации невозможно. Однако можно реально воздействовать на эпигенетический компонент регенерации: обеспеченность клеток энергетическим материалом, витаминами, кислородом; интенсивность резорбции кости, гормональный фон, скорость ре-васкуляризации зоны перелома, своевременность и прочность иммобилизации отломков. При назначении препаратов для оптимизации остеогене-за необходимо учитывать стадийность регенерации. При этом следует иметь в виду не только очередность, но и продолжительность стадий ре-паративной регенерации кости. Экспериментально достоверно установлено, что при стимуляции первой (резорбтивной) фазы репаративной регенерации (длится 3-5 дней) применением пара-тропного гормона создаются оптимальные условия для остеогенеза. Ухудшают остеоиндуктивные свойства кости ретаболил, метилурацил, дексаме-тазон, тестостерон, поэтому применение их в первые дни после травмы противопоказано. Экспериментально доказано, что в период образования коллагенового костного матрикса (до 14 сут после
317
перелома) рационально применять следующие лекарственные вещества и препараты:
стимулирующие остеокластическую резорб цию и вызывающую деминерализацию концов ко стных отломков (паратропный гормон);
активизирующие иммунные процессы (тима- лин);
стимулирующие синтез морфогенетического белка (остеоиндуктивного фактора) и ограничива ющие воспаление (индометацин, витамин А, то коферол);
стимулирующие синтез коллагена (витамин С, препараты двухвалентного железа, глутамино- вая кислота), ретаболил – 50 мг на 9-е и 14-е сут ки с момента перелома.
В период минерализации коллагенового мат-рикса (спустя 15 сут после перелома) рационально введение кальцитрина, кальциферола, витамина О2, а также препаратов, участвующих в синтезе регуляторных коллагеновых белков (глутаминовая кислота, кальция пантотенат, витамин О3 – холе-кальциферол).
Эта обоснованная в эксперименте модель рекомендована к применению в клинике [Швырков М.Б., Афанасьев В.В., Стародубцев В.С., 1999]. Приводим таблицу поэтапного введения препаратов, влияющих на остеогенез (табл. 12.2).
Таблица 122. Поэтапное введение препаратов, влияющих на остеогенез
Препарат | День с момента перелома нижней челюсти | ||||
1-3 | 4-8 | 9-14 | 15-21 | 22-28 | |
ПТГ | + | ||||
Витамин А | + | ||||
Тимозин | + | >ч | |||
Индометацин | + | + а | **? * | ||
Витамин Е | + | + | , | ||
Витамин С | + | + | + | ||
КТ | + | + | + | 4 | |
Ретаболил | + | ||||
(вводят на | |||||
9-й и 12-й | , | ||||
день) | |||||
Феррум-лек | + | ||||
Глутаминовая | + | + | |||
кислота | |||||
Препараты Са | + | + | |||
Кальцитриол | + | ||||
Витамин Вз | + | ||||
Больные с переломами челюстей не могут принимать обычную пищу из-за нарушения функции жевания, иногда глотания. В первые 2-3 нед после травмы больные теряют в массе тела, так как они частично голодают в условиях иммобилиза-
ции отломков двухчелюстными шинами. Кроме того, при травме челюстей нарушено питание вследствие расстройства функции многих отделов пищеварительной системы: полости рта, желудка, печени, кишечника. Нарушается обмен веществ. .
Больному с переломом челюсти следует назначить физиологически полноценный рацион. Пища должна быть механически и химически щадящей. Свежие продукты тщательно измельчают, разбавляют бульоном. Исключают специи, ограничивают поваренную соль. Температура пищи должна быть 45-50 °С. Она может быть приготовлена из специальных консервированных продуктов (пищевые концентраты, порошкообразные смеси, гомогенизированные консервы, энпиты). Для больных с челюстно-лицевой травмой имеются 3 диеты (стола), которые по химическому составу одинаковы и отличаются лишь консистенцией.
Первая челюстная (зондовая, трубочная) диета представлена пищей консистенции сливок. Назначают ее на весь период лечения, когда наложены шины с зацепными петлями и осуществляется межчелюстное скрепление резиновыми кольцами. У этих больных утрачена функция жевания и неполноценна функция глотания.
Вторая челюстная диета характеризуется пищей консистенции густой сметаны. Показана больным, у которых нарушена функция жевания, но сохранена функция глотания. Назначают ее на определенном этапе лечения, когда можно снимать межчелюстную фиксацию, или после остео-синтеза отломков.
Общий стол (№ 15) назначают больным после консолидации отломков.
При нарушении функции жевания для приема пищи удобно пользоваться поильником, на кончик которого надета резиновая трубка длиной 20 см. Больной может самостоятельно подвести конец трубки к дефекту в зубном ряду или поза-димолярной щели и ввести в преддверие рта около 10 мл жидкой пищи. Затем, используя сохраненную присасывающую способность, он может перевести пищу в рот и проглотить ее.
В настоящее время сконструированы специальные ложки с удлиненным концом, переходящим в изогнутую трубку (по типу носика поильника, чайника), что упрощает процедуру приема пищи этими больными. Если больной не может самостоятельно принимать пищу, его кормит медицинская сестра. Конец резиновой трубки желательно подвести к корню языка (если больному можно открыть рот), предварительно пережав трубку пальцами. Затем располагают поильник несколько выше ротовой щели и разжимают пальцы на трубке на 3 с. За это время в рот больного поступает около 10 мл жидкой пищи, которую он проглатывает. Так, постепенно, не торопясь, кормят больного.
318
Зондовое кормление проводят с помощью тонкого желудочного или дуоденального зонда или хлорвиниловой трубки диаметром 7-8 мм и длиной около 1 м. Зонд вводят в желудок через нос после анестезии слизистой оболочки нижнего носового хода раствором кокаина или дикаина. Отрезок погружаемого зонда не должен превышать 45 см. Если зонд случайно попадает в трахею, то это сопровождается сильным кашлем. Пищевую кашицу в объеме 500-600 мл с помощью большого шприца порциями по 100-200 мл аккуратно вводят в желудок. После кормления конец зонда пережимают зажимом в закрепляют на голове больного бинтом или пластырем. Тонкий резиновый зонд может быть оставлен в носовом ходу на 14- 16 дней, а хлорвиниловая трубка – на 3-4 нед, так как она более устойчива к действию желудочного сока.
Парентеральное питание назначают больным, длительный период времени находящимся в бессознательном состоянии, а также как дополнение к эн-теральному. Питательные вещества могут быть введены внутривенно, подкожно, внутримышечно. Чаще используют внутривенный путь, техника которого мало чем отличается от внутривенного капельного введения лекарственных веществ. Белки вводят в организм в виде готовых смесей полипептидов и аминокислот (аминопептид, гидролизат казеина ЦОЛИПК, гидролизин Л-103, аминокровин), жиры – в виде готовых жировых эмульсий (интрали-пид и др.), углеводы – в виде гипертонических растворов глюкозы, фруктозы или их смеси, сорбита. Вводят витамины (А, группа В, С, О, К), минеральные вещества – соли натрия, калия, кальция. Белковые гидролизаты и жировые эмульсии можно вводить внутривенно со скоростью 30 – 40 капель в минуту, растворы глюкозы и солей – быстрее (до 60 капель в минуту).
Больных с челюстно-лицевой травмой следует кормить не менее 4 раз в сутки, распределяя дневной рацион по калорийности неодинаково: завтрак 30 %, обед 40 %, ужин 20 – 25 %, второй ужин – 5 – 8 % (А.П.Руденко).
Немаловажное значение имеет уход за больными. Различают общий и специальный уход. Общий уход предполагает общегигиенические мероприятия, контроль за деятельностью сердечно-сосудистой и дыхательной системы, желудочно-кишечного тракта и мочевыводящей системы.
Специальный уход – это уход за полостью рта. Если больной в бессознательном состоянии, ему необходимо не реже 2 раз в сутки протирать зубы и слизистую оболочку полости рта раствором фу-рацилина, этакридина, калия перманганата. Ходячие больные сами осуществляют уход за полостью рта. В связи с тем что после шинирования процесс самоочищения рта нарушен, следует тщательно не реже 8 – 10 раз в сутки проводить ирригацию полости рта. Для этого в стоматологических стационарах оборудовано специальное место
с емкостью для антисептического раствора и набором стерильных наконечников индивидуального пользования.
Более эффективно промывание полости рта под небольшим давлением, что можно делать, используя бытовой сифон. Для очистки рта больные должны применять зубные щетки, у которых пучки щетины срезаны через ряд. , Продолжительность процедуры по 5 мин 3 раза в день.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
