Переломы бугристости большеберцовой кости
Показания, подготовка к остеотомии бугристости большеберцовой кости (антеромедиализации и дистализации)
Показания:
а) Стабильность бедренно-надколенникового сустава обеспечивается динамическими и пассивными мягкотканными, а также костными структурами:
• Статическими мягкотканными стабилизаторами считаются медиальный комплекс, включающий медиальную бедренно-надколенниковую связку, связку между сухожилием медиальной головки четырехглавой мышцы и бедром и медиальный удерживатель надколенника, а также аналогичные латеральные структуры
• Динамическими мягкотканными стабилизаторами являются четырехглавая мышца, которая прикрепляется к верхнемедиальной и верхнелатеральной поверхности надколенника
б) Первичным стабилизирующим фактором является геометрия суставных поверхностей, в частности медиального и латерального гребней блока мыщелка бедра, за счет которых надколенник сохраняет центральное положение при сгибании коленного сустава
в) На эти местные анатомические особенности оказывает влияние ось конечности в целом, обеспечивающая необходимые угловые и ротационные взаимодействия, способствующие стабилизации надколенника
г) Квадрицепс-угол (Q-угол) — это угол, образованный векторами движения сухожилия надколенника и четырехглавой мышцы в положении полного разгибания коленного сустава. Чем больше значение этого угла, тем сильней тенденция к латеральному смещению надколенника и выше вероятность развития нестабильности надколенника
д) Медиализация бугристости большеберцовой кости уменьшает Q-угол и тем самым снижает вероятность латерального вывиха надколенника
е) В результате взаимодействия сил, возникающих в результате натяжения сухожилия надколенника и сокращения четырехглавой мышцы, возникает значительная результирующая сила, вектор которой направлен назад
ж) Перемещение бугристости большеберцовой кости вперед изменяет положение сухожилия надколенника в сагиттальной плоскости и уменьшает силу контактного взаимодействия в бедренно-надколенниковом суставе при любом угле сгибания в коленном суставе
з) Антеромедиализация бугристости большеберцовой кости основана на применении обеих описанных механических концепций с целью уменьшить тенденцию к латеральному вывиху надколенника, снизить контактные нагрузки в бедренно-надколенниковом сочленении и относительно разгрузить нижний полюс и латеральную фасетку надколенника
и) Спорные вопросы при выборе показаний:
• Дистальные реконструктивные вмешательства могут быть весьма эффективным инструментом у пациентов с рецидивирующей нестабильностью надколенника и костными аномалиями. Клинические эффекты в отношении купирования болевого синдрома у пациентов с пателлофеморальным артрозом или болезненными деформациями являются менее предсказуемыми
Обследование и лучевая диагностика перед остеотомией бугристости большеберцовой кости (антеромедиализацией и дистализацией)
а) Клиническое обследование начинается со стандартной оценки оси конечности, походки, объема движений в коленном суставе, стабильности крестообразных и коллатеральных связок:
• Положение надколенника оценивается путем измерения квадрицепс-угла (Q-yma)
• Тест наклона надколенника используется для оценки натяжения удерживателей надколенника
• Тест скольжения надколенника позволяет оценить состоятельность МБНС
• Симптом предчувствия вывиха надколенника свидетельствует о его нестабильности: пассивное наружное смещение надколенника приводит либо к появлению у пациента ощущения, что надколенник вот-вот вывихнется, либо к его вывиху
• Антеверсию шейки бедра оценивают путем измерения и сравнения ротации бедра в тазобедренном суставе
• Трекинг надколенника оценивают, попросив пациента активно разогнуть согнутую в коленном суставе голень. У пациентов с выраженным малтрекингом надколенника будет виден положительным симптом «J», т. е. соскальзывание надколенника кнаружи. Обычно это происходит в положении терминального разгибания, когда латеральный гребень блока бедра не может препятствовать латеральному смещению надколенника
б) Стандартное рентгенологическое обследование включает рентгенограммы в прямой (переднезадней) проекции, в туннельной проекции, в боковой проекции при сгибании до 30° и аксиальных проекциях при сгибании 30° и 45°
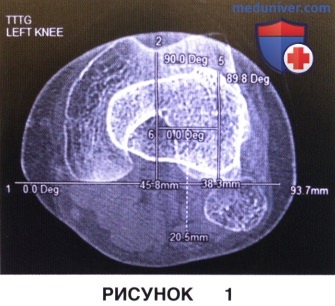
в) Компьютерная томография используется для оценки подвывиха и наклона надколенника, а также морфологии блока мыщелка бедра (латеральный блоковый гребень) и количественной оценки необходимой латерализации бугристости большеберцовой кости, для чего используется такой параметр, как расстояние между бугристостью и блоковой бороздой
г) Динамическая КТ, если возможно проведение такого исследования, позволяет оценить характер имеющегося малтрекинга надколенника
д) Магнитно-резонансная томография позволяет увидеть внутрикостные кровоизлияния, хондральные повреждения, сопутствующую патологию менисков и связок коленного сустава.

Хирургическая анатомия
а) Сухожилие надколенника прикрепляется к проксимальной части большеберцовой кости в области ее бугристости
б) В области проксимального межберцового сочленения есть риск ятрогенного повреждения передней большеберцовой артерии и глубокого малоберцового нерва
в) Подколенная артерия и вена проходят вдоль задней поверхности проксимального отдела большеберцовой кости, поэтому существует риск их перфорации бикорти-кальными винтами в случае, если они будут слишком длинными
г) Кпереди от подколенной мышцы и непосредственно на задней поверхности большеберцовой кости может располагаться аберрантная передняя большеберцовая артерия. Она наблюдается примерно у 1% пациентов и может быть при этой операции повреждена.
Положение пациента
а) Операция выполняется в положении пациента на спине
б) Во время артроскопического этапа операции возможно использование вертикального упора для бедра, который затем можно удалить.
в) Ошибки укладки пациента
г) Ошибки укладки пациента:
• При антеромедиализации бугристости большеберцовой кости риск послеоперационного перелома выше по сравнению с изолированной медиализацией
д) Нюансы техники:
• Валик под дистальной частью бедра оптимизирует доступ к коленному суставу. Если вы используете такой валик, он должен располагаться выше уровня суставной щели, чтобы сосудисто-нервные образования отдалялись от большеберцовой кости и не были скомпрометированы при введении фиксирующих винтов
е) Спорные вопросы техники:
• Антериоризация бугристости уменьшает контактные нагрузки в дистальной части бедренно-надколенникового сустава, однако увеличивает нагрузки в его проксимальной части, поэтому она относительно противопоказана при обширных хондральных повреждениях проксимальной части надколенника
– Также рекомендуем “Доступ, техника остеотомии бугристости большеберцовой кости (антеромедиализации и дистализации)”
Редактор: Искандер Милевски. Дата публикации: 2.4.2020
Источник
 В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
В ходе роста конечности бугристость сначала представлена только верхней частью, затем распространяется все ниже, пока не достигает крайней точки проксимального росткового хряща. Вертикальная часть росткового хряща расположена под бугристостью. Замещение незрелого хряща зрелой костью идет сверху вниз. Зона роста закрывается у юношей в 17 лет, у девушек приблизительно в 15 лет.
Клиническая картина
Анамнез и жалобы
Отрыв бугристости большеберцовой кости происходит почти исключительно у мальчиков 12—17 лет. Причиной обычно служит мгновенное мощное сокращение четырехглавой мышцы (например, при прыжке) или ее эксцентрическое сокращение при пассивном сгибании колена (например, при приземлении). Травма типична для командных видов спорта с большим количеством прыжков, таких как баскетбол, или контактных видов — например, для футбола.
Характерны жалобы на отек верхней части голени и боль в переднем отделе коленного сустава. Невозможность разогнуть ногу в коленном суставе возникает далеко не всегда, но у всех больных в той или иной форме проявляется слабость коленного сустава. В момент травмы больные часто слышат треск.
Физикальное исследование
При пальпации передней поверхности голени отмечают локальную болезненность. При сопутствующей травме внутрисуставных структур в суставе скапливается выпот или кровь. Разгибание конечности в коленном суставе ограничено или невозможно. Отрыв бугристости нередко сочетается с другими травмами, поэтому при осмотре коленного сустава нужно обращать особое внимание на болезненность при пальпации суставной щели или нестабильность сустава — эти симптомы указывают на разрыв мениска или разрыв внутрисуставных связок соответственно. {banner_st-d-1}
Лучевая диагностика
трыв бугристости большеберцовой кости хорошо виден на рентгенограмме в боковой проекции. Кроме того, выполняют рентгенограммы в прямой и косой проекциях. Так как бугристость расположена снаружи от средней линии, перед рентгенографией для получения более четкого снимка рекомендуют слегка повернуть голень внутрь. При подозрении на сопутствующее повреждение внутрисуставных структур выполняют МРТ.
Лечение
Для выбора лечения определяют тип отрыва по классификации Уотсона-Джонса в модификации Огдена. Всего выделено три типа отрывов, каждый из которых имеет два подтипа. При I типе отрыв происходит ниже места слияния ядер окостенения большеберцовой кости и бугристости, при II типе линия отрыва проходит через зону слияния ядер, при III типе — переходит на сустав. Подтипы характеризуют отсутствие (подтип А) и наличие (подтип В) смещения и раздробления.
Цели лечения — репозиция отломков, восстановление конгруэнтности суставных поверхностей и разгибания в коленном суставе.
Консервативное лечение
Для лечения переломов IA типа достаточно наложить цилиндрическую или длинную гипсовую повязку на разогнутую ногу на 4—6 нед. В некоторых случаях подобным образом можно добиться репозиции фрагментов при переломах IB и IIА типов. {banner_st-d-2}
Хирургическое лечение
Переломы IB и IIА типов, консервативное лечение которых неэффективно, а также большинство переломов IIВ и III типов подлежат открытой репозиции с металлоостеосинтезом.
Доступ обычно передний прямой или слегка отклоняющийся от средней линии, ткани рассекают в непосредственной близости или позади места прикрепления связки надколенника. Из линии перелома удаляют все попавшие туда мягкие ткани или надкостницу, фрагменты приводят в правильное положение. Операцию удобно проводить под контролем рентгеноскопии. Фиксируют фрагменты канюлированными винтами или стягивающими проволочными элементами. При переломах III типа надо обследовать больного на предмет сопутствующего разрыва суставных связок или мениска.
После операции на 4—6 нед накладывают гипсовую повязку, а затем начинают ЛФК с постепенным увеличением амплитуды движений в коленном суставе. Упражнения на укрепление четырехглавой мышцы обычно начинают с 6-й недели или после полного восстановления подвижности сустава. К повседневной активности больные могут возвратиться после того, как сила четырехглавой мышцы достигнет 85% от исходной. Возврат к полноценным спортивным занятиям обычно требует 3— 6 мес.
Осложнения и прогноз
Прогноз при отрывных переломах бугристости большеберцовой кости благоприятный, осложнения возникают редко. Переразгибание коленного сустава не встречается — вероятно, из-за того, что у большинства больных формирование скелета уже завершено или близко к завершению. В качестве осложнений описаны утрата подвижности сустава, смещение надколенника и субфасциальный гипертензионный синдром. Чтобы обеспечить правильное положение надколенника, необходимо стараться вернуть отломки в исходное анатомическое положение, используя в качестве ориентира здоровую конечность. Субфасциальный гипертензионный синдром возможен при повреждении небольших возвратных артерий, и его признаки надо тщательно отслеживать после операции. Восстановлению объема движений способствует раннее радикальное лечение. Несрастание фрагментов случается редко.
Источник
Собственная связка надколенника, которая прикрепляется к бугристости большеберцовой кости, представляет собой не что иное, как центральную часть сухожилия четырехглавой мышцы. Бугристость является вершиной треугольника области прикрепления, распространяющейся латерально на мыщелки большеберцовой кости. На эту вершину падает первое натяжение при наружном повреждении, но широта прикрепления исключает возможность полного отрыва, который наблюдается как исключение.
У взрослых, у которых бугристость крепко сращена с большеберцовой костью широким основанием, отрывы ее встречаются редко. При форсированном выпрямлении тугоподвижного коленного сустава под наркозом бугристость может случайно отломиться и слегка отделиться. Но обычно в этих случаях большая часть прикреплений четырехглавой мышцы остается ненарушенной, сила активного разгибания не уменьшается и иммобилизации коленного сустава не требуется. Активные упражнения сгибания коленного сустава могут быть назначены сразу для восстановления движений; пассивных растяжений следует избегать.
Болезнь Осгуда или Шляттера
Тот факт, что бугристость большеберцовой кости первой принимает на себя натяжение при разгибании, но при этом поддерживается с боков прикреплениями сухожилия к мыщелкам большеберцовой кости, объясняет изменение, описанное Осгудом и Шляттером как «болезнь». Бугристость развивается как эпифиз или как продолжение верхнего эпифиза большеберцовой кости, или как отдельный центр оссификации и до 18 лет накрепко сращена с большеберцовой костью. Ранее этого возраста эпифизарная линия представляет собой слабое место в разгибательном механизме колена. Внезапное сгибание колена при сопротивлении четырехглавой мышцы создает тенденцию к отрыву эпифиза большеберцовой кости. Отрыв предупреждается боковыми прикреплениями сухожилия на мыщелках большеберцовой кости, но эпифизарная линия бедра оказывается напряженной. Больной жалуется на чувствительность в области бугристости большеберцовой кости. Боль может усилиться при активном разгибании при наличии сопротивления. Повторное натяжение неиммобилизованной конечности увеличивает отделение эпифиза и приводит к утолщению кости. Таковы характерные черты «болезни Шляттера». По существу это не болезнь, а посттравматическое состояние, аналогичное отделению эпифиза пяточной кости ахилловым сухожилием, основания пятой плюсневой кости малоберцовой мышцей или внутреннего мыщелка плеча прикреплением сгибателей. Отличие от названных смещений заключается лишь в том, что при отделении бугристости большеберцовой кости оно значительно уменьшается благодаря боковым прикреплениям сухожилий четырехглавой мышцы. Лечение заключается в иммобилизации коленного сустава в положении разгибания в гипсовой повязке на срок не менее 2 месяцев. Исчезновение боли и чувствительности является признаком сращения бугристости большеберцовой кости. Наложение отдельных полос лейкопластырного вытяжения неэффективно. Даже в возрасте 18-20 лет нельзя рассчитывать на обязательное спонтанное заживление. Один 40-летний больной с отроческого возраста жаловался на боли, чувствительность и утолщение кости в области обоих колен, а также на невозможность стать на колени. Рентгенограммы показали наличие старой нелеченной двусторонней «болезни Шляттера». Отсутствие своевременной иммобилизации сустава при повреждении создает возможность повторного отделения и отхождения вверх эпифиза во время периода активного роста кости. Несмотря на костеобразование, постоянное натяжение делало невозможным окончательное спаяние эпифизарной линии, и эпифиз продолжал оставаться отделенным костным островком, соединенным с большеберцовой костью только фиброзной тканью, подвергавшейся натяжению. Симптомы были отчасти устранены удалением костного фрагмента и иммобилизацией сустава в положении разгибания в течение 2 месяцев.
Полный отрыв эпифиза бугристости большеберцовой кости
Полный отрыв эпифиза бугристости большеберцовой кости с полным отрывом сухожилия четырехглавой мышцы может быть вызван сильной травмой. Такое повреждение обычно наблюдается в возрасте около 18 лет, когда происходит срастание эпифиза бугристости большеберцовой кости, а головка большеберцовой срастается с диафизом. Можно различать три вида подобных повреждений: небольшая часть бугристости большеберцовой кости отрывается и отходит кверху (рис. 347).

Рис. 347. Три типа перелома с отрывом верхнего эпифиза большеберцовой кости.
Эта часть бугристости иногда развивается как отдельный центр оссификации, который соединяется с центром оссификации верхнего эпифиза большеберцовой кости в возрасте 16 лет. Ранее этого возраста хрящ между двумя центрами оссификации является местом, подверженным повреждению. Маленький фрагмент кости не поддается точной ручной репозиции, и требуется оперативное вмешательство. Фрагмент может быть удержан на своем месте наложением кетгутового шва на мягкие ткани или же шва, проходящего через отверстия, просверленные в кости. Вставлять гвозди, винты или втулки не приходится. Конечность иммобилизуют в гипсовой повязке на 2 месяца, а движения восстанавливают активными упражнениями.
При отсутствии отдельного центра оссификации для бугра большеберцовой кости или после слияния такого центра с верхним эпифизом этой кости сухожилие четырехглавой мышцы фиксируют к кости широко и прочно. В других случаях происходит отрыв не небольшого фрагмента, а всей губы, образованной передней частью верхнего эпифиза, которая смещается кверху, не будучи полностью оторванной от своего основания (см. рис. 347).
В подобном случае отделившийся фрагмент обычно можно поставить на место ручной репозицией и оперативного вмешательства не требуется. Иногда происходит отрыв костной губы у ее основания, и линия перелома проходит кверху и кзади в область сустава (см. рис. 347). Широкий сместившийся фрагмент может быть поставлен на место ручной репозицией. Если последняя не удается или отломок раздроблен, может быть показано сшивание кетгутом, но не фиксация винтами (рис. 348).

Рис. 348. Отрыв бугристости эпифиза большеберцовой кости. Рентгенограмма до (1) и после (2) операции.
——————————
Переломы костей и повреждения суставов
——————————
Источник
Бугристость костей – это медицинский термин, обозначающий так называемые «точки роста». Это места, в которых костная ткань имеет довольно разряженную структуру и легко возобновляет свой рост при создании определённых условий. За счет этого свойства бугристость костей в детском возрасте часто подвергается различного рода травматическому воздействию.
У взрослых людей избыточная бугристость костей может быть признаком гипофизарной дисфункции с выделением избыточного количества гормона роста. Обычно таким образом проявляется аденома гипофиза. Поэтому, в зависимости от возраста бугристость костей, обнаруженная при рентгенографическом или МРТ обследовании, должна пристально рассматриваться, дифференцированно классифицироваться и подвергаться комплексному терапевтическому воздействию в случае такое необходимости.
Если у вас или вашего ребенка обнаружена бугристость костей, то советуем без промедления посетить врача ортопеда. Также вам может потребоваться консультация эндокринолога, остеопата и манулаьного терапевта. Записаться на бесплатный прием к ортопеду или мануальному терапевту вы может прямо сейчас. В нашей клинике мануальной терапии первый прием для всех пациентов проводится бесплатно. В ходе консультации врач проводит осмотр и сбор анамнеза, устанавливает предварительный диагноз, дает индивидуальные рекомендации по проведению диагностики и лечения.
Бугристость берцовых и бедренных костей
В детском возрасте довольно долго сохраняется бугристость берцовых костей, за счет чего происходит быстрое увеличение роста малыша. В подростковом возрасте сохраняется некоторая бугристость бедренной кости, но уже ближе к достижению возраста в 15-ть лет эти точки роста полностью закрываются. Костный скелет начинает формироваться по принципу утолщения и набора массы.
За счет того, что бугристость бедренной или берцовой кости является своеобразным «инкубатором» в котором постоянно идет остеогенез, выработка новых трабекул костной ткани, она представляет собой уязвимость для травматического воздействия. Существует ряд негативных факторов, которые могут спровоцировать не только неравномерный рост костных трабекул, но и остеопатию хондропатию и возникновение внутренних полостей в головках бедренной и большеберцовой кости. Это приводит к переломам, трещинам, нарушению подвижности в крупных суставах.
Стоит исключать из жизни ребенка следующие факторы негативного влияния:
- избыточная масса тела – приводит к увеличению физической, механической и кинетической нагрузки на точки роста костной ткани, замедляет процесс формирования новых трабекул, делает потенциально опасным процессом утолщение головок костей и их искривление;
- дефицит витамина D, спровоцированный неправильной работой толстого кишечника или недостаточным количеством солнечных лучей – приводит к разрушению связей солей кальция в костной ткани, недостаточности их усвоения, остеопорозу (в первый год жизни может развиваться рахит);
- занятия спортом с массивной физической нагрузкой на костный скелет (тяжелая атлетика, подвижные спортивные игры, сумо, бокс и другие виды борьбы);
- искривление позвоночника и другие виды нарушения осанки;
- плоскостопие и косолапость, искривление голеней и бедренных шеек;
- неправильное питание с недостаточным количеством белка и минеральных веществ;
- травматическое воздействие;
- неправильный выбор обуви и одежды;
- ранняя постановка на ножки в младенческом возрасте;
- ведение малоподвижного образа жизни без достаточного количества времени, проводимого на свежем воздухе.
Также стоит исключать различные сопутствующие патологии, такие как нарушение процесса кроветворения, анемия, гипотрофия, дистрофия мышечной ткани и т.д. При появлении первых же признаков патологической бугристости костей важно посетить врача для проведения дифференциальной диагностики. Иногда таким образом проявляются злокачественные новообразования на ранних стадиях своего развития.
Бугристость плюсневой и пяточной кости
Бугристость плюсневой кости в возрасте старше 12-ти лет – это абсолютная патология, поскольку к достижению этого возрастного рубежа данная точка роста костного скелета уже должна инактивироваться. При дальнейшем росте плюсневых костей стопы у ребенка могут появляться разнообразные проблемы с постановкой ног, вальгусной и варусной деформацией голеней, появлением признаков остеохондропатии других структурных частей голеностопного сустава.
У взрослого человека избыточная бугристость пяточной кости на рентгенографическом снимке всегда обозначает развитие плантарного фасциита. Это заболевание при отсутствии своевременного лечения всегда приводит к появлению так называемой «пяточной шпоры». развивается это заболевание следующим образом:
- бугристость пяточной или таранной кости возникает по причине недостаточного кровоснабжения определённой области надкостницы или замыкательной пластинки;
- следующий этап – тотальное разрастание костной ткани с компенсаторной целью;
- но на фоне недостаточного кровоснабжения происходит неполная кальцинация новых трабекул;
- в результате они становятся довольно хрупкими;
- на фоне появления многочисленных трещин начинается процесс отложения солей кальция в виде грубых шипов и наростов.
Именно они и являются причиной сильнейшей боли, возникающей во время ходьбы. «Пяточная шпора» поддается консервативному лечению без применения хирургической операции только на ранней стадии. Поэтому, если у вас появилась боль в области пятки или на рентгенографическом снимке обнаружена патологическая бугристость пяточной кости, то рекомендуем без промедления обратиться на прием к мануальному терапевту или ортопеду. Врач проведет обследование и назначит эффективное лечение.
У детей бугристость пяточной кости обычно является следствием травматического воздействия. Без своевременного лечения может постепенно прогрессировать, приводят к искривлению костей, нарушению походки и появлению выраженной боли в голеностопном суставе за счет развития вторичной контрактуры.
Бугристость лучевой и плечевой кости
В проекции верхних конечностей также существуют определённые точки роста, которые в детском и подростковом возрасте обеспечивают гармоничное и равномерное развитие костного скелета. Однако при достижении определённого возраста эти локальные точки роста должны закрываться. Весь процесс регулируется гипофизом за счет выработки гормона роста. Он в большом количестве выделяется у детей и в незначительных концентрациях присутствует в организме взрослого человека.
Если бугристость лучевой кости определяется у взрослого человека, то следует проводить дополнительное обследование с целью исключения риска развития онкологического процесса. Аналогичным образом следует воспринимать и бугристость плечевой кости -важно обнаружить причину её гипертрофии.
Так, дельтовидная бугристость плечевой кости может быть деформирована у спортсменов, которые увлекаются тяжелой атлетикой. В этом месте крепится дельтовидная мышца и при высоких физических нагрузках за счет утолщения сухожилия происходит гипертрофирование участка костной ткани в виде бугристости.
Бугристость головки плечевой кости может быть усилена при сглаживании суставной губы впадины лопатки. Это состояние приводит к формированию факторов риска по развитию привычного вывиха плеча. При устойчивом связочном и сухожильном аппарате с течением времени наблюдается компенсаторная реакция по усилению бугристости плечевой кости в области её головки. Если не предпринимать меры для лечения этого состояния, может наблюдаться сильное разряжение структуры трабекул. Это становится патологической причиной многократных переломов головки плечевой кости.
Остеохондропатия и перелом бугристости большеберцовой кости
Бугристость большеберцовой кости сохраняется в виде точки роста дольше всего. Она полностью закрывается в возрасте 20 – 21 года. До этого момента высока вероятность получения травмы данной области.
Остеохондропатия бугристости большеберцовой кости – это специфическое состояние, характерное для детей, которые ведут активный образ жизни и активно занимаются тяжелоатлетическими видами спорта. Впервые обнаруживается у подростков в возрасте старше 12 – 13 лет. Типичный клинический признак – отставание в развитии голени. Она выглядит слишком короткой и искривленной.
В месте бугристости большеберцовой кости происходит крепление четырехглавой мышцы голени. Она активно сокращается при ходьбе, беге, прыжках и других видах физической нагрузки. Чрезмерное увлечение спортивной ходьбой или бегом может привести к частичной деформации бугристости в месте крепления сухожилия данной мышцы.
Постепенно за счет нарушения процесса кровоснабжения происходит деформация костной ткани – она становится более хрупкой. Это приводит к появлению трещин и переломов. на места срастания поврежденной костной ткани образуется не мозоль, а нарост в виде шипов или шишек. Это довольно неприятное явление, которое может приводить к внешней деформации конечности, развитию контрактуры коленного сустава и утрате подвижности в нем.
Вторичный перелом бугристости большеберцовой кости – это всегда повод для проведения обследования и исключения вероятности развития болезни Осгуда-Шлаттера. Эта патология зачастую развивается в возрасте 10 – 12 лет и без лечения приводит к многочисленным переломам и деформациям костного скелета ребенка.
Стоит обратить внимание на следующие клинические признаки бугристости костей нижних конечностей у детей:
- периодические жалобы на боли в ногах, усиливающиеся даже после незначительных физических нагрузок;
- стремление ребенка к ведению малоподвижного сидячего образа жизни;
- покраснения вокруг крупных суставов (голеностопный, коленный, тазобедренный);
- болезненность при попытке прощупать головки костей, входящих в суставную капсулу;
- скованность движений в утренние часы и после периодов статического напряжения тела;
- отечность мягких тканей и воспалительное утолщение связок, сухожилий и мышц вокруг пораженного сустава.
Для исключения переломов и трещин при появлении подобных симптомов всегда следует прибегать к дифференциальной диагностике с помощью рентгенографического снимка. Более детальные клинические данные можно получить при проведении обследования МРТ.
При отсутствии своевременного лечения возможно развитие серьезных осложнений: асептического некроза костной ткани, последующей за ним фрагментации и частичного замещения фиброзными волокнами. Это может привести к инвалидности и утрате способности к самостоятельному передвижению.
Лечение бугристости большеберцовой кости
Начинать лечение бугристости большеберцовой кости необходимо с устранения причины её образования. Если это выраженные физические нагрузки, то их следует полностью исключить. Целостность костной ткани может быть обеспечена за счет использования фиксирующих лангет, повязок, гипсовых накладок, отрезов и т.д. Правильный вариант фиксации поврежденных участков кости поможет выбрать опытный врач ортопед.
Следующий этап лечения – восстановление процесса кровоснабжения и циркуляции лимфатической жидкости в очаге поражения. Для этих целей разрабатывается индивидуальный курс мануальной терапии, массажа и остеопатии. Помимо этого может использвоаться рефлексотерапия с целью запуска процесса естественной регенерации участков разрушенной костной ткани в области бугристости.
С целью реабилитации разрабатывается комплекс лечебной гимнастики и кинезиотерапии. Это позволяет восстановить работоспособность мышечной ткани и укрепить костный скелет.
Если вам требуется консультация по поводу лечения бугристости костей у детей и взрослых, то вы можете записаться на первичный бесплатный прием к мануальному терапевту или ортопеду в нашей клинике. В ходе приема доктор проведёт осмотр, ознакомится с результатами обследований, поставит диагноз и даст индивидуальные рекомендации по возможностям и перспективам лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
