Перелом верхнечелюстной пазухи носа
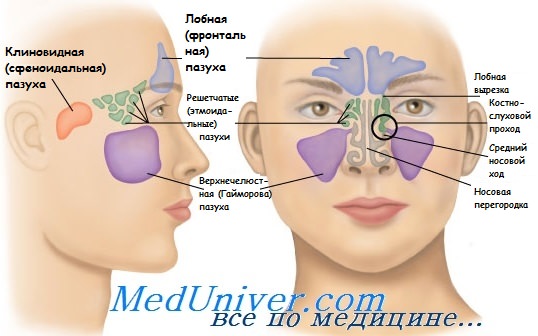
Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
Осложнения зависят от вида травмы. Если слизистая оболочка осталась целой и повреждена только костная стенка полости, послеоперационный период, как правило, проходит без осложнений.
Если между невредимой слизистой оболочкой и поврежденной костной стенкой попадает часть корня, оставаясь там на длительное время, то вокруг корня развивается воспалительный процесс, который не распространяется на эпителий слизистой оболочки.
При нарушении целостности слизистой оболочки в большинстве случаев рана заживает безо всяких последствий, если удаление зуба или части его корня произошло из-за острого пульпита, парадонтоза или же хронического периодонтита.
Так как слизистая оболочка хотя и повреждена, но потери ткани нет, воздух, поступающий из носовой полости в верхнечелюстную пазуху к ране, ее краями может закрывать перфорационное отверстие в виде клапана. После этого кровь, попавшая в полость, может удаляться через средний носовой ход.
В случае прорыва слизистой оболочки при удалении зуба из-за острого гнойного периодонтита или гнойного периостита, если больного оставить без наблюдения и лечения, может развиться гнойный гайморит.
Если слизистой оболочки недостаточно, чтобы закрыть перфорационное отверстие, то к моменту эпителизации краев раны, через 7—10 дней, может образоваться свищ между лункой и верхнечелюстной пазухой. Частым осложнением в результате перфорации полости является гнойный гайморит. Причина заключается в том, что слизистая оболочка полости, выстланная мерцательным эпителием, подвергается воздействию неактивной флоры полости рта.
Согласно статистике, в перфорированных и оставшихся открытыми пазухах гнойный гайморит возникает: через 3 дня — в 20% случаев, через 6 дней — в 60% и через неделю — в 80% случаев.
Если одновременно с нарушением слизистой оболочки в полость попала часть корня, которая своевременно не была из нее удалена, то верхнечелюстная пазуха инфицируется, отмечается развитие гнойного гайморита с последующим образованием свища. Очень редко бывает, когда попавший в полость корень, как инородное тело, образует вокруг себя ограниченное пролиферативное воспаление и, осумковавшись, не влечет вышеописанных явлений.

Лечение травмы гайморовой пазухи
Лечение соответствует виду травмы. Если повреждена лишь костная стенка полости, слизистая же оболочка осталась невредимой и костный дефект величиной с горошину или с фасолину, то никакого лечения не требуется.
Если отломался дистальный край альвеолярного отростка, то удаление нужно сейчас же прекратить и отломавшуюся кость осторожно отделить при помощи распатора от мягких тканей как со стороны щеки, так со стороны нёба и позади альвеолы. Нередко определяют, что слизистая оболочка полости на относительно большом участке свободна, носовая проба отрицательна, что является, как указывалось ранее, признаком целостности слизистой оболочки.
Для защиты последней мягкие ткани, отделенные от отломавшегося альвеолярного отростка, после соответствующей обработки соединяют так, чтобы не образовывалось мертвое пространство. Под мертвым пространством подразумевают широкую щель, оставленную между слоями ткани.
Если при повреждении костной стенки полости слизистая оболочка остается невредимой, а часть корня попадает между слизистой оболочкой и костной стенкой, то эта часть корня должна удаляться в стационарных условиях. После уточнения локализации по рентгеновскому снимку производят трапециевидный разрез слизистой оболочки со стороны преддверия рта, соответственно сегменту альвеолы удаленного зуба.
Затем слизисто-надкостничный лоскут отсепаровывают вверх настолько, чтобы поверхность поврежденной костной стенки полости была свободна от мягких тканей. После этого костными кусачками Луэра стараются настолько расширить находящееся на стенке полости отверстие, чтобы часть корня можно было удалить при помощи серпообразного элеватора или экскаватора Блэка. Вмешательство нужно проводить осторожно, чтобы не перфорировать слизистую оболочку полости.
Если костная стенка полости удалена на значительном или же на небольшом участке, а слизистая оболочка перфорирована, то дефект можно пластически закрыть широким трапециевидным слизисто-надкостничным лоскутом со стороны преддверия рта. Если часть корня удалось удалить, не повредив слизистой оболочки, при небольшом костном дефекте стенки, то необходимости в пластике раны указанным способом нет.
– Также рекомендуем “Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи”
Оглавление темы “Осложнения удаления зубов”:
1. Повреждения альвеолярной лунки. Корни зубов под мягкими тканями
2. Перелом тела нижней челюсти. Кровотечение при переломе нижней челюсти
3. Повреждения нижней челюсти при удалении зуба. Повреждения верхнечелюстной пазухи
4. Травма верхнечелюстной пазухи при удалении зуба. Причины травм при удалении зубов
5. Типы травм верхнечелюстной пазухи при удалении зуба. Диагностика травмы гайморовой пазухи
6. Последствия травм верхнечелюстной пазухи. Лечение травмы гайморовой пазухи
7. Повреждение слизистой гайморовой пазухи. Тактика при глубокой травме верхнечелюстной пазухи
8. Воздушность гайморовой пазухи. Закрытие перфорационного отверстия верхнечелюстной пазухи
9. Восстановление слизистой верхнечелюстной пазухи. Ведение раны гайморовой пазухи
10. Кровотечение после удаления зуба. Лечение кровотечений из лунки зуба
Источник
Травматические повреждения околоносовых пазух значительно более редки, чем травмы и ранения пирамиды носа, однако если они возникают, то протекают клинически значительно более тяжело. Причины травматизма околоносовых пазух те же, что и пирамиды носа. При ушибах челюстно-лицевой и лобной области могут возникать переломы передних околоносовых пазух, а при ушибах лобной области и переломы основания черепа в области дна передней черепной ямки с разрывами (или без них) твердых мозговых оболочек. При тупых травмах могут наблюдаться повреждения мягких тканей, трещины стенок околоносовых пазух, закрытые и открытые переломы верхней челюсти, лобной, решетчатой и клиновидной костей, которые нередко сопровождаются вибрационными, коммоционными и компрессионными поражениями головного мозга. Симптомы и клиническое течение различаются в зависимости от травматического повреждения той или иной околоносовой пазухи.
Поражение лобной кости. Общее состояние чаще всего проявляется различными признаками травматического шока и соответствующими поражениями головного мозга. Местно: боль в области травмы, припухлость и гематома, ушибленные и иные раны мягких тканей, проникающих до кости. При переломе передней стенки лобной пазухи при пальпации ощущаются резкая боль и крепитация фрагментов кости. Нередко возникает эмфизема мягких тканей в периорбитальных тканях, лице и др. При ушибах лобной кости и переломах ее стенок нередко наблюдаются носовые кровотечения. В тех случаях, когда имеет место перелом мозговой стенки с разрывом твердых мозговых оболочек, наблюдается носовая ликворея. Рентгенография лобной кости позволяет установить характер перелома, выявить состояние основания черепа, наличие гемосинуса и субарахноидального кровоизлияния в передней черепной ямке.
Огнестрельные и осколочные ранения лобной кости характеризуются значительной тяжестью поражения, поскольку чаще всего они сочетаются с ранениями глазницы и лобных долей головного мозга. Такие ранения находятся в компетенции нейрохирургов, и лишь те ранения лобной пазухи, которые большей частью являются тангенциальными (касательными), нарушающим только целость передней стенки лобной пазухи и сочетающиеся с ранениями полости носа и нижних отделов решетчаотй кости без проникновения в полость черепа и разрыва мозговых оболочек, лечат в специализированном ЛОР-отделении.
Ранения лобной пазухи, особенно проникающие как в сам синус, так и в полость носа и черепа, чреваты тяжелыми осложнениями, которые нашли свое отражение в классификации Н.С.Благовещенской (1972).
Классификация осложнений после ранений лобной пазухи
- Гнойные осложнения после ранений лобной пазухи.
- Травматические гнойно-полипозные фронтиты.
- Фронтиты, сопровождающиеся экстрацеребральными гнойными осложнениями:
- фронтиты и эпидуральные абсцессы :
- фронтиты и СДА.
- Фронтиты, сопровождающиеся интрацеребральными гнойными осложнениями:
- фронтиты и интрацеребральные абсцессы:
- фронтиты и нагноение мозгового рубца.
- Фронтиты, сопровождающиеся экстрацеребральными гнойными осложнениями:
- Ограниченные гнойные пахименингиты в лобной области.
- Травматические гнойно-полипозные фронтиты.
- Негнойные осложнения после ранений лобной пазухи:
- стойкая носовая ликворея;
- клапанная пневмоцефалия;
- носовые кровотечения.
Из перечисленных осложнений самыми частыми являются гнойно-полипозные фронтиты и фронтоэтмоидиты. Наиболее тяжело протекают повреждения лобной пазухи, с интрацеребральными гнойными осложнениями. Кроме названных выше осложнений, следует отметить такие, как острые воспалительные процессы в коже лобной области (рожа, фурункулы, подкожная эмпиема, распространяющаяся на конвекситальные покровы) либо в костных тканях (остеомиелит), которые могут стать причиной тяжелых интракраниальных осложнений.
Сочетанные травмы и ранения лобной и решетчатой кости отличаются особой тяжестью течения, поскольку в 86% сопровождаются экстра- или интрадуральными поражениями. Такие поражения, особенно с вовлечением в процесс вещества головного мозга, сопровождаются многими неврологическими, психическими и глазными осложнениями.
При ранениях костного лобно-решетчатого массива с проникновением раневого канала в переднюю черепную ямку, в орбитальную и инфраорбитальную области возникают разнообразные неврологические симптомы, обусловленные поражением образований на основании черепа передней черепной ямки, важнейшие из которых – это вещество лобных долей с находящимися в них нервными центрами, обонятельные и зрительные нервы, а также первая ветвь тройничного нерва, верхние ветви лицевого нерва и нервы, иннервирующие экстраокулярные мышцы – глазодвигательный, блоковой и отводящий. Поражение этих образований вызывает соответствующие симптомы (аносмия, амавроз, паралич взора и др.).
Поражения верхней челюсти могут быть открытыми и закрытыми (по отношению к верхнечелюстной пазухи). Чаще всего встречаются бытовые травмы, вызванные тупыми ударами в скуловую область и область верхнего альвеолярного отростка. Обычно такие травмы сопровождаются гемосинусом, нарушением целости зубов верхней челюсти, носовым кровотечением, сотрясением головного мозга. Нередко переломы верхнечелюстной пазухи сочетаются с ушибами пирамиды носа и переломами его костей, а также скуловой кости, поэтому такие травмы являются обычно сочетанными и, как правило, пострадавшие поступают в отделение челюстно-лицевой хирургии. Нередко травма верхнечелюстной пазухи наступает при экстракции зубов, в основном верхнего 6-го зуба, а также при удалении прикорневых кист 5-, 6-го и 7-го верхних зубов – образуется свищевое отверстие в лунке, признаком которого является попадание жидкости в нос через лунку. При продувании носа воздух из его полости через выходное отверстие верхнечелюстной пазухи попадает в пазуху и из нее в полость рта через перфорированную лунку зуба.
Изолированные переломы решетчатой кости и клиновидной пазухи встречаются весьма редко. Обычно они сочетаются с переломами основания черепа и тяжелой ЧМТ. Огнестрельные ранения клиновидной пазухи и решетчатой кости обычно заканчиваются гибелью пострадавшего на месте ранения.
Клиническое течение травматических поражений околоносовых пазух определяется прежде всего тяжестью травмы, реперкуссионными травматическими поражениями головного мозга и видом разрушений, которые причиняет травмирующий объект. Как правило, при несвоевременном оказании специализированной хирургической помощи и проведении антибактериального лечения такие травмы осложняются тяжелыми челюстно-лицевыми, орбитальными абсцессами и флегмонами. При травмах полости носа с переломом основания черепа и доступа инфекции к мозговым оболочкам развиваются тяжелые менингоэнцефалиты, прогноз которых находится на грани неблагоприятного.
Лечение травмы придаточных пазух носа. При легких травмах околоносовых пазух без открытых переломов и нарушений целости слизистой оболочки лечение, как правило, неоперативное (системная антибиотикотсрапия, при гемосинусе – пункция с элиминацией крови и введения в синус антибиотиков, сосудосуживающие препараты – в полость носа, антигистаминные средства).
При травмах средней тяжести, сопровождающихся деформирующими переломами околоносовых пазух, с ранением мягких тканей, применяют те же хирургические вмешательства, что и при хронических гнойных воспалительных заболеваний этих пазух. Первичную хирургическую обработку необходимо проводить в режиме специализированной помощи с репозицией отломков, элементами пластики и оптимального дренирования синусов. Одновременно проводят системное противовоспалительное и противоболевое лечение.
При тяжелых травмах с переломом основания черепа и угрозой возникновения менингоэнцефалита пострадавших направляют в нейрохирургическое отделение. В хирургическом вмешательстве при таких сочетанных травмах целесообразно участвовать ринологу и челюстно-лицевому хирургу.
Прогноз весьма осторожный при тяжелых травмах; исход зависит от сроков хирургического вмешательства и своевременности и интенсивности антибактериального лечения. При травмах легких и средней тяжести прогноз, как правило, благоприятный.
Источник
Перелом решетчатого лабиринта. Повреждения верхнечелюстной пазухи
Рентгенологические симптомы осложнений со стороны решетчатого лабиринта обычно характеризуются интенсивным затемнением за счет кровоизлияния или травматического этмоидита.
Рентгенография при подозрении на повреждение стенок пазухи должна обязательно быть многоосевой, так как один снимок может даже не вызвать подозрений на перелом при наличии повреждения одной из стенок пазухи. Боковая и в особенности полуаксиальная проекции являются обязательными дополнительными способами наряду с основным снимком в подбородочно-носовой проекции.
Так как изолированные переломы стенок гайморовой пазухи очень редки из-за одновременного нарушения целости слабых мест верхней челюсти, к каковым относятся ее лобные и альвеолярные отростки, и из-за ее связи со скуловыми костями, то рентгенограмма в подбородочно-носовой проекции представляет большую ценность как обзорная, ориентирующая в картине этих сложных повреждений лицевого скелета.
Нередко бывает достаточно обнаружить на этом снимке одностороннее расхождение лобно-скулового шва или перелом скуловой дуги, чтобы заподозрить перелом одной из стенок гайморовой пазухи и постараться выявить его другими способами рентгенологического исследования.
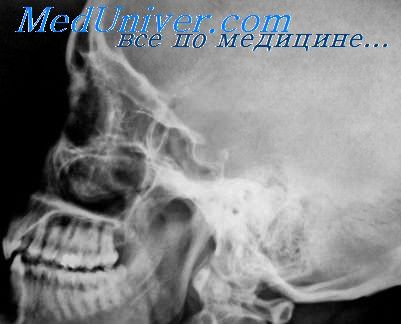
Перелом тела верхнечелюстной кости, сопровождающийся нарушением целости стенок пазухи, по своему характеру может быть косым, продольным, поперечным, дырчатым (если травма нанесена острым предметом), оскольчатым, раздробленным. Значительного смещения отломков не бывает, если не считать так называемых импрессионных, при которых костные отломки смещаются внутрь гайморовой пазухи.
При повреждениях заднебоковой стенки пазухи следует обращать внимание на теневую линию ее наружного края, который в норме на подбородочно-носовом снимке сохраняет свою непрерывность. При переломе, проходящем через наружный край, нарушается непрерывность контура и может происходить расхождение между двумя образовавшимися теневыми линиями нарушенного края.
Оскольчатые импрессионные переломы заднебоковой стенки, которые могут быть совершенно незамеченными на рентгенограмме в подбородочно-носовой проекции, легко обнаруживаются на полуаксиалыюм снимке. Диагностическое значение здесь имеет описанный нами в разделе рентгенодиагностики новообразований гайморовой пазухи симптом нарушения перекреста линий стенки пазухи и глазницы, причем в отличие от злокачественных новообразований, при которых компонент стенки пазухи исчезает, происходит перемещение ее линии спаружи внутрь. При многооскольчатом импрессионном переломе можно также видеть разделение этой липни на несколько частей, т. е. отдельные костные осколки заднебоковой стенки.
Повреждение передней и верхней стенок пазухи можно заподозрить по симптому нарушения непрерывности нижнего края орбиты и подтвердить рентгенограммой в полуаксиальной проекции, на которой при импрессионном переломе может быть обнаружено смещение отломка спереди назад.
Свежие переломы стенок гайморовой пазухи всегда сопровождаются интенсивным равномерным затемнением ее, происходящим вследствие кровоизлияния в пазуху. В дальнейшем происходит либо рассасывание крови и постепенное восстановление воздушности пазухи, либо при инфицировании ее—переход в воспалительное состояние (гайморит).
В последнем случае исчезновение затемнения пазухи на рентгенограмме можно отметить после излечения травматического гайморита.
– Также рекомендуем “Признаки травмы решетчатого лабиринта. Огнестрельные ранения полости носа”
Оглавление темы “Рентгенография полости носа и височной кости”:
1. Атрофия костей полости носа. Злокачественные опухоли полости носа
2. Рентгенография при раке полости носа. Признаки рака гайморовой пазухи
3. Рак лобной пазухи. Саркомы полости носа
4. Фиброзная дисплазия полости носа. Костный ксантоматоз и болезнь Педжета
5. Повреждения костного скелета носа. Повреждения придаточных пазух
6. Перелом решетчатого лабиринта. Повреждения верхнечелюстной пазухи
7. Признаки травмы решетчатого лабиринта. Огнестрельные ранения полости носа
8. Рентгенодиагностика болезней уха. Рентгенография височной кости
9. Томография височной кости. Рентгенография при среднем остром отите
10. Рентгенологические признаки среднего отита. Лучевые признаки исхода среднего отита
Источник
Повреждения околоносовых пазух
Травмы околоносовых пазух представлены ушибами, трещинами и переломами. Различают переломы стенок глазницы и так называемые фронтобазальные переломы — переломы мозговых стенок лобной пазухи, решетчатого лабиринта неосновной кости. По существу они являются частным случаем переломов основания черепа и нередко сопровождаются другими повреждениями его свода или лицевого черепа.
Ушибы околоносовых пазух обычно сопровождаются кровоизлияниями как в мягкие ткани соответствующего отдела лица, так и в пазуху с образованием гемосинуса. В таких случаях может наблюдаться кровотечение из носа при отсутствии кровоточащего участка в его полости.
Различают определенные типы переломов стенок пазух в зависимости от особенностей травмирующего воздействия. Н. G. Boenninghaus (1980) приводит следующие их виды.
1. Переломы верхнечелюстной пазухи и скуловой кости:
а) латеральный перелом от удара в область скулы сбоку, при котором возникает вдавление в сторону просвета верхнечелюстной пазухи;
б) вдавленный перелом от удара спереди в область глаза, при котором происходит перелом орбитальной стенки верхнечелюстной пазухи в самом тонком ее месте и глазничная жировая клетчатка вместе с участком костного дна глазницы опускается в верхнечелюстную пазуху, передний же, более толстый, край стенки глазницы остается неповрежденным;
в) изолированный перелом скуловой кости при ударах сбоку, при котором контур лица в области скулы уплощается, западание на месте скуловой кости после травмы быстро исчезает за счет отека мягких тканей, отломки обычно смещаются кнутри, иногда книзу.
2. Переломы верхних околоносовых пазух. При воздействии силы на верхние отделы лобной кости «лучи» перелома (трещины) спускаются сверху в околоносовые пазухи, при травме передней стенки лобной пазухи она ломается и вдавливается. В случае воздействия силы на среднюю часть лица (среднелицевые переломы, поперечные переломы верхней челюсти) трещины могут распространяться при переломах Ле Фора II и III снизу вверх на основание черепа. При третьем типе переломов происходит отрыв средней части лицевого черепа от основания черепа. Если сила действует преимущественно сбоку и спереди, то происходят переломы крыши глазницы и лобной пазухи — латероорбитальные и фронтобазальные переломы.
Помимо приведенных выше, следует различать открытые незакрытые переломы основания черепа, понимая под открытыми те, при которых нарушается целость твердой мозговой оболочки в области мозговых стенок околоносовых пазух. При обнаружении у пострадавшего гематомы носоглотки и глотки возникает подозрение, что у него произошел перелом основания черепа в зоне основной кости. При фронтобазальных переломах могут возникать нарушения функции I—VI черепных нервов. Одностороннее нарушение обоняния может указывать и на место перелома, и на локализацию ликворной фистулы [Seiferth L. В. et al., 1977]. У пострадавших с фронтобазальными переломами одновременно могут быть обнаружены повреждения мозга, внутричерепные гематомы, посттравматические мозговые реакции и т. п.
Даже при отсутствии видимых внешних проявлений и интактной коже могут быть выявлены переломы задней стенки лобной пазухи, крыши решетчатого лабиринта и основной пазухи с разрывом твердой мозговой оболочки и истечением цереброспинальной жидкости. «Очковая» гематома с одной или обеих сторон при отсутствии перелома костей носа всегда весьма подозрительна в отношении существования переломов переднего основания черепа. При переломе глазничной пластинки (глазничной стенки решетчатой кости) во время сморкания возникает эмфизема глазницы.
Как правило, при травмах околоносовых пазух, сопровождающихся образованием трещин или переломов их стенок, возникает кровотечение из носа и изо рта, может также внезапно наступить аносмия вследствие отрыва обонятельных нитей, иногда происходит разрыв твердой мозговой оболочки. Признаком ее разрыва является ликворея: цереброспинальная жидкость вытекает из носа при наклоне головы вперед. Другой симптом разрыва твердой мозговой оболочки — пневмоцефалия: при рентгенологическом исследовании черепа обнаруживают воздух в ликворных путях, например в желудочках мозга.
Носовая ликворея в первый период после травмы характеризуется примесью крови к цереброспинальной жидкости, что затрудняет ее идентификацию. Диагностическим признаком в таких случаях служит появление двухконтурного пятна на повязке или белье. Диагностировать носовую ликворею можно с помощью пробы носового платка. При ликворее ткань носового платка после высыхания остается мягкой, в то время как при высыхании даже серозного отделяемого из носа ткань становится жесткой, как бы подкрахмаленной.
В диагностике помогает биохимическое исследование отделяемого из носа: в обычном носовом секрете сахара нет, в цереброспинальной же жидкости он содержится в количестве от 2,22 до 4,88 ммоль/л. В носовой слизи имеются мукополисахариды, а в цереброспинальной жидкости их нет. Если диагноз носовой ликвореи все же сомнителен, то можно ввести флюоресцеин в спинномозговой канал. Эффективным методом является также радиометрия отделяемого из носа, которую проводят через час после введения в подпаутинное пространство радиоактивного фосфора.
Рентгенологическое исследование черепа является весьма важным и нередко решающим методом диагностики. Его производят в нескольких проекциях. Н. G. Boenninghaus (1980) рекомендует три задние проекции: окципитофронтальную, окципитоназальную и окципитоментальную, а также боковую и аксиальную. При подозрении на вовлечение в перелом глазницы выполняют снимок по Резе. Для оценки состояния задней стенки лобной пазухи, крыши решетчатой кости и верхней стенки основной кости особенно важны боковой снимок (переднее основание черепа) и выполняемый в проекции Велдина. (задняя стенка лобной пазухи). Если не удается точно установить ход линии переломов и трещин, то дополнительно производят томограммы. Однако следует иметь в виду, что нельзя исключить перелом основания черепа в случае отсутствия его рентгенологических признаков.
Рентгенография является основным способом диагностики переломов скуловой кости. С этой целью целесообразнее применять аксиальную проекцию. Переломы глазницы выявляются на обзорном снимке черепа, однако переломы (трещины) ее внутренней стенки нередко остаются незамеченными. Переломы верхней челюсти обнаруживаются на прямой и боковых обзорных рентгенограммах черепа и внутриротовом снимке. Кроме того, для определения состояния верхней челюсти показана рентгенография в передней аксиальной проекции. На такой рентгенограмме в норме отчетливо виден перекрест Гинзбурга, образуемый линией края большого крыла основной кости и контуром плоскости задненаружной стенки верхнечелюстной пазухи. При переломе верхней челюсти нарушается перекрест этих линий.
В неясных случаях помощь оказывает компьютерная томография. Она позволяет выявить костные повреждения, инородные тела, смещение мягких тканей, внедрение осколков в глазницу, определить состояние клеток решетчатой кости, соотношение костных отломков со зрительным нервом, абсцессы мозга, источник ликвореи.
Для уточнения локализации инородных тел и костных отломков наряду с многоосевыми снимками используют томографию. Для расширения ее возможностей производят контрастирование естественных полостей и каналов, расположенных вблизи инородного тела, — околоносовых пазух, слезного мешка и носослезного канала, глотки, преддверия рта, слюнных желез и их протоков; помогает также ангиография [Крылов Б. С, 1983].
Особенностью «очковых» и монокулярных гематом при фронтобазальных переломах является то, что они видны и с внутренней стороны верхнего века. При переломах верхней или медиальной стенки глазницы часто образуются внутриглазничные гематомы. Еще большее значение имеют внутричерепные кровоизлияния и гематомы. Они могут проявляться брадикардией в сочетании с гомолатеральным расширением зрачка и отсутствием его реакции на свет. Немного позднее то же происходит и со зрачком другого глаза.
Источник статьи: https://medbe.ru/materials/nos-i-okolonosovye-pazukhi/povrezhdeniya-okolonosovykh-pazukh/
Травмы придаточных пазух носа
Травмы придаточных пазух носа – это переломы стенок одного или нескольких параназальных синусов с возникновением косметического дефекта и функциональных нарушений. Основные симптомы: острая локальная боль, выраженный отек тканей, подкожные гематомы или раны, носовые кровотечения, деформация наружного носа и «проваливание» тканей в зоне проекции пазух. Постановка диагноза проводится на основе данных анамнеза, результатов физикального обследования, рентгенографии, магнитно-резонансной и компьютерной томографии. Основный метод лечения – хирургический, подразумевающий реконструкцию синусов.
МКБ-10
Общие сведения
Травмы придаточных пазух носа – наиболее распространенный вариант повреждений ЛОР-органов. Согласно данным различных источников, они составляют от 45 до 55% среди всех травм в отоларингологии. Чаще всего наблюдается травматическое поражение лобной пазухи – порядка 60% от общего числа случаев.
Статистически чаще травмы околоносовых синусов встречаются у мужчин. Средний возраст пациентов колеблется в пределах 20-35 лет. Бактериальные осложнения развиваются преимущественно на фоне открытых, комбинированных повреждений. Более чем в 70% случаев внутричерепные гнойные процессы формируются после травм фронтальной пазухи.
Причины
Повреждения околоносовых синусов могут иметь различное происхождение. В современной травматологии с учетом условий, в которых была получена травма, выделяют несколько этиопатогенетических групп. В их список входят следующие травматические поражения:
- Бытовые. К ним относятся случайные падения с высоты собственного роста, падения при эпилептических приступах, в состоянии алкогольной или наркотической интоксикации, травмы криминального характера.
- Спортивные. Повреждения параназальных пазух часто наблюдаются у профессиональных боксеров, мастеров различных видов единоборств.
- Дорожно-транспортные. Сюда входят комбинированные травмы, которые характеризуются нарушением структурной целостности всего лицевого скелета и, как результат, околоносовых пазух.
- Производственные. Это травмы, связанные с несоблюдением правил техники безопасности или техногенными катастрофами.
- Военные. Нарушение целостности стенок синусов может быть обусловлено огнестрельными или осколочными ранениями, ударной волной при сильном взрыве.
Патогенез
Травмы околоносовых пазух типа 1 по Gruss возникают после прямого удара по спинке носа, который смещает носовые кости и срединные стенки орбиты в межорбитальное пространство. При этом фронтальный отросток верхней челюсти смещается назад и в сторону, образуя 1-2 обломка. Травмы 2 типа формируются при ударе по костно-хрящевой части носа и центральной области лица. Они дополняются деструкцией перпендикулярной пластинки, сошника и четырехугольного хряща, что приводит к седловидной деформации наружного носа.
Переломы 3-го типа являются сопутствующим явлением при тяжелых переломах лобной кости, глазницы, верхней или нижней челюсти. 4 тип характеризуется сочетанными переломами скуловых костей и верхней челюсти, вследствие чего нижняя стенки орбиты смещается вниз. Травмы 5-го типа – это открытые повреждения, при которых происходит обширное разрушение костной ткани и ее частичная утрата через кожные дефекты.
Классификация
Основываясь на механизме получения травмы и характере ранящего предмета, все травматические повреждения параназальных синусов можно разделить на два варианта:
- Открытые. При них нарушается целостность кожных покровов, в результате чего образуются края, стенки и дно раны. В роли последнего чаще всего выступает одна из стенок синуса.
- Закрытые. Характеризуются переломом костей без разрыва покрывающей их кожи.
Согласно классификации по Gruss J. S., выделяют пять клинических типов повреждений придаточных пазух носа:
- Тип 1. Изолированное повреждение носо-глазнично-решетчатого комплекса.
- Тип 2. Переломы вышеупомянутой анатомической структуры в сочетании с травмами верхних челюстей. На основе локализации переломов выделяют 3 подтипа: центральный, центральный и правый или левый боковой, центральный и двусторонний.
- Тип 3. Массивное травматическое повреждение костного комплекса. Может комбинироваться с черепно-мозговыми травмами (подтип А) или переломами ФОР-1, ФОР-2 (подтип Б).
- Тип 4. Переломы стенок пазух с дистопией и деформацией обриты. Имеет два подтипа: с глазо-глазничным смещением (вариант А) и с глазничной дистопией (вариант Б).
- Тип 5. Травмы пазух, которые сопровождаются потерей костной ткани.
Симптомы травм ППН
Сочетанные повреждения околоносовых пазух почти всегда сопровождаются сотрясением головного мозга. Клинически это проявляется разлитой головной болью, звоном в ушах, головокружением, тошнотой, рвотой или потерей сознания, обильным носовым кровотечением. Последнее требует немедленного проведения передней или задней тампонады носа. Тяжелые открытые травмы характеризуются разрывом кожи, выстоянием из раны костных обломков и визуализацией полостей синусов, быстро заполняющихся кровью.
Изолированные закрытые переломы стенок фронтальной или гайморовой пазухи могут наблюдаться и без сопутствующего сотрясения. Их основными симптомами являются ноющая боль в месте удара, которая усиливается при касании, ярко выраженный местный отек, нарушение носового дыхания, подкожные кровоизлияния и скудные кровянистые выделения из носа.
Общее состояние пациента остается удовлетворительным. Через некоторое время отечность тканей уменьшается, визуализируются внешние дефекты – углубления на лице, отвечающие западению передней стенки лобной или верхнечелюстной пазухи. В первые 24 часа температура тела может повышаться до субфебрильных цифр, затем при отсутствии бактериальных осложнений – возвращаться к нормальным показателям.
Осложнения
Все возможные осложнения делятся на две группы: гнойные и негнойные. Наиболее распространена первая группа, а именно – гнойно-полипозные воспаления лобной и решетчатой пазухи. Довольно часто встречаются гаймориты и сфеноидиты. Реже развиваются гнойные пахименингиты, эпидуральные и субдуральные абсцессы, вызванные травмами фронтального синуса. Также может наблюдаться остеомиелит костей лицевого черепа и острые гнойные поражения кожи в области травмы – рожистое воспаление, фурункулы, подкожная эмпиема.
Основная причина всех этих осложнений – отсутствие современной антибактериальной терапии. К негнойным последствиям травм относятся стойкая назальная ликворея, клапанная пневмоцефалия и склонность к регулярным кровотечениям из носа.
Диагностика
Подобные травмы диагностируются без особых сложностей. В подавляющем большинстве случаев для постановки диагноза достаточно объективного осмотра, анамнестических сведений и результатов рентгенографии. При полном обследовании, необходимом для точного определения характера травмы и возможных осложнений, используется:
- Опрос пациента. Важнейшую роль играет определение условий и механизма получения травмы. Также уточняются первичные симптомы, наличие эпизодов потери сознания, характер носовых выделений.
- Физикальный осмотр. При внешнем осмотре травматолог или отоларинголог определяет выраженность местного отека, наличие открытых ран или костной деформации. Проведение пальпации, как правило, невозможно из-за сильного болевого синдрома. При наличии глубоких ран в зонах проекции пазух осуществляется их зондирование с целью изучения глубины раневого канала и структурной целостности других стенок полости синуса.
- Передняя риноскопия. Позволяет оценить выраженность отека слизистых оболочек носовой полости и общую деформацию носовых ходов, найти участки разрывов, источники кровотечения.
- Рутинные лабораторные анализы. На фоне травм в общем анализе крови может возникать незначительное повышение уровня лейкоцитов и увеличение СОЭ. Развитие инфекционных осложнений сопровождается высоким нейтрофильным лейкоцитозом и СОЭ выше 15-20 мм/ч. При открытых травмах и массивных кровопотерях определяются признаки постгеморрагической анемии – снижение уровня гемоглобина и эритроцитов.
- Рентгенография околоносовых пазух. Показана при всех вариантах травм придаточных синусов носа. Позволяет визуализировать нарушение структурной целостности костей, образование костных обломков, их размеры и характер смещения, формирование гематом, заполнение полостей пазух кровью, наличие инородных тел. При недостаточной информативности рентгенограммы или подозрении на повреждение внутримозговых структур используется КТ и МРТ.
- Комп?
