Перелом в типичном месте что это

Согласно статистическим данным на сегодняшний день каждые три секунды у кого-нибудь в мире ломается кость. Причин у этого явления может быть множество, но лидирующая позиция отведена такому серьезному заболеванию как остеопороз.
Профилактические мероприятия при данном явлении нацелены на повышение плотности костной массы, а также на минимизацию ситуаций дома и на улице, способных вызвать перелом.
Что такое типичный перелом костей – места типичных переломов у детей и взрослых
Частота встречаемости переломов у отдельных костей будет различаться, что определяется механизмом получения конкретного травмирования.
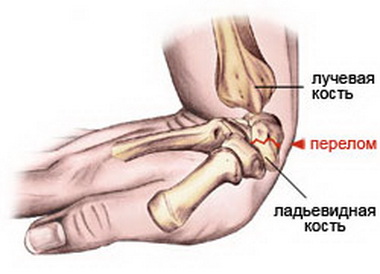
Наиболее распространенными видами повреждений являются:
- Перелом лучевой кости руки. Составляет около 70% всех переломов. Связан с человеческими рефлексами: при падении, в попытках уберечь тело от повреждений пострадавший выставляет руки вперед. Это провоцирует сильную нагрузку на кистевой сустав — и, как правило, заканчивается переломом лучевой кисти.
- Перелом шейки плеча. Зачастую диагностируется у маленьких пациентов, а также у людей после достижения ими 50-летнего возраста вследствие падения на плечо или на локоть. В данном возрасте в организме содержится недостаточное количество кальция, что негативно сказывается на прочности костей.
- Перелом бедра (зачастую в районе шейки). Является своеобразной классической травмой пожилых людей. Отличается трудностью и длительностью лечебных мероприятий.
- Бамперный перелом, в ходе которого нарушается целостность берцовых костей нижних конечностей. Подобные переломы – результат автомобильных аварий, количество которых с каждым годом увеличивается.
- Компрессионный перелом позвоночного столба. Чаще всего, диагностируется при падении с высоты на прямые ноги. Опасность рассматриваемой травмы заключается в высокой вероятности повреждения нервных волокон — что, в дальнейшем, может стать причиной паралича.
- Перелом в области голеностопного сустава. Пик его популярности наступает в зимнее время года, когда сноубордисты и лыжники приступают к своему излюбленному виду спорта. Помимо этого, обычные прогулки по скользкой дорожке могут спровоцировать плачевные последствия.
- Переломы отдельных компонентов лицевой части черепа: нижней челюсти, носа. Такое явление встречается достаточно часто у тех, кто занимается боевыми искусствами.
Вероятные и абсолютные признаки открытых и закрытых переломов костей
Ситуации, когда вероятны типичные переломы костей у человека – когда наиболее вероятно получить типичный перелом луча, черепа и т.д.?
Ситуаций, при которых есть риск получить переломы в типичных местах, существует множество.
Их можно условно разделить на три большие группы:
1. Травмирование новорожденного в процессе родов
Подобное может произойти при осложненных родах — если у роженицы узкий таз, а плод крупный; либо же при ягодичном предлежании. У таких младенцев может диагностироваться перелом ключицы, реже – бедренной кости.
2. Патологические переломы
Имеют место быть вследствие наличия у пациента заболевания, на фоне которого происходит разрушение костной ткани.
Наиболее ярким примером такого недуга является остеопороз. Женская часть населения сталкивается с указанной болезнью чаще, чем мужская. Это объясняется тем, что с наступлением менопаузы количество эстрогенов в крови уменьшается. Данные гормоны, как известно, благотворно влияют на плотность костной массы. Поэтому после 45-летнего возраста у женщин кости начинают терять свою прочность, и под воздействием незначительной силы происходят переломы запястий, чаще всего.
После 75 лет пациентки сталкиваются с более серьезной проблемой – переломом шейки бедра. В некоторых случаях подобная травма может возникнуть при обычной ходьбе.
3. Травматические переломы
Чаще всего, встречаются у молодых людей. Причина перелома – неожиданное воздействие крупной механической силы на абсолютно здоровые кости.
Примером травмоопасной ситуации является ДТП, катание на сноуборде либо коньках, падение с большой высоты, драка и т.п.
Дети в подобных ситуациях могут отделаться ушибом – кости у них отличаются большой гибкостью.
Отдельную — и наиболее тяжелую по последствиям группу переломов — составляют травмы, вызванные огнестрельным оружием.
Профилактика типичных переломов костей в спорте и жизни, у пожилых и молодых – как предупредить травмы?
Полностью исключить ситуацию, при которой можно заработать перелом – задача невыполнимая.
Однако, существует ряд мероприятий, благодаря которым, можно минимизировать риск развития подобной ситуации, а также повлиять на скорость заживления уже сломанных костей.
Для этого стоит придерживаться следующих рекомендаций:
- Ограничить употребление алкогольных напитков. Алкоголь негативно сказывается на метаболических процессах: в частности, это касается качества усвоения кальция. Подобное явление ведет к истончению кости.
- Профилактика дефицита витамина Д. Он способствует усвоению кальция в организме. Ежедневные 15-минутные солнечные ванны благоприятствуют выработке нужного количества данного витамина. Но здесь главное не переусердствовать – ультрафиолетовые лучи могут стать причиной появления рака кожи.
- Полный отказ от табакокурения. Сигаретный дым негативной влияет на плотность костного минерала. Кроме того, уже сломанные кости у курильщиков срастаются медленнее, чем у тех, кто не курит.
- Поддержание массы тела в пределах нормы. Речь идет о предупреждении ожирения и чрезмерной худобы. Оба этих патологических состояния ведут к развитию остеопороза. В первом случае необходимо пересмотреть рацион питания, ограничив количество жирной, соленной и копченной пищи. Худоба же нередко является следствием идеализирования чрезмерно тонких форм, что сопровождается пропагандой изнурительных диет. Это все может привести к появлению нервно-психической анорексии, что зачастую диагностируется у девочек-подростков. Главная опасность указанного недуга в подростковом возрасте – дефицит костной массы.
- Правильное питание. Следует помнить, что продукты богатые на протеин, а также кофеиносодержащие напитки способствуют вымыванию кальция из организма. Для укрепления костей полезно включать в рацион питания зеленые овощи, свеклу, ягоды, какао, красное мясо, а также сою. Соевые продукты содержат эстроген растительного происхождения, который крайне необходим женщинам в постклимактерическом периоде.
- Занятия спортом. Они, безусловно, должны присутствовать в жизни взрослых и детей, так как благодаря им происходит укрепление мышц, что служат природным амортизатором. В среднем, рекомендуется делать физические упражнения минимум три раза в неделю по 30-40 минут. Тем, кто занимается легкой атлетикой необходимо позаботиться о приобретении качественной спортивной обуви. Велосипедистам и любителям роликовых коньков следует надевать защитный шлем, налокотники и наколенники. И самое главное – тренировки не должны быть изнурительными, – это может привести к интенсивной утрате эстрогена, что, как уже указывалось выше, приводит к потере костной массы. Лучше, чтобы все систематические спортивные мероприятия осуществлялись под контролем тренера.
- Минимизация травмоопасных ситуаций в доме. Для этого ванную комнату нужно снабдить резиновым ковриком и специальными поручнями, а на полы в остальных комнатах постелить мягкие ковры. Ходить по квартире следует в тапочках, которые не скользят и не спадают. Все провода, и не нужные вещи, что разбросаны по комнатах, необходимо спрятать. Если в доме есть пожилой человек, у которого нарушена координация движений, его следует обеспечить специальными ходунками или палочкой.
- Ношение специальной обуви в зимнее и летнее время. При гололедице лучше оставаться дома – но, если такой возможности нет, следует передвигаться очень аккуратно: по присыпанной песком поверхности.
Владельцам транспортных средств для избегания аварийных ситуаций на дорогах следует выполнять следующие процедуры:
- Своевременно проходить технический осмотр авто, и устранять даже мелкие поломки.
- Менять шины со сменой сезонов.
- Комплектовать машину подушками безопасности.
- Выполнять правила дорожного движения: пристегивать ремни безопасности, не разговаривать по телефону во время вождения машины, не садиться за руль в состоянии алкогольного опьянения и т.д.
Источник
Содержание статьи
Перелом лучевой кости руки чаще всего случается при падениях с приземлением на дистальный отдел выпрямленной руки. Травма характерна для женщин старшего возраста, организм которых испытывает гормональную перестройку в связи с наступлением периода менопаузы. Нарушение целостности кости предплечья сопровождается острой болью, выраженным отеком и двигательной дисфункцией. Травма подтверждается результатами рентгенографии, лечится оперативным и консервативным способом.
Краткая характеристика
Предплечье состоит из лучевой и локтевой кости. Несмотря на то, что локтевая кость в два раза толще, переломы лучевой кости встречаются гораздо чаще. Привычной локализацией является область около лучезапястного сустава. Диафизарные повреждения и травмы в области локтевого сочленения занимают 5% от общего числа случаев травматизации кости.
В практической травматологии различают два вида травм луча. Каждый из них назван именем ученого медика, который впервые описал это состояние:
- Смита – разрушение костной структуры в момент сгибания на участке, который граничит с лучезапястным суставом. Причиной является падение с упором на тыльную область кисти, в момент травмы согнутую на себя.
- Путо-Коллеса – разлом кости предплечья на 3 см выше запястья при приземлении на раскрытую ладонь. Данный вид травмы является обратным в сравнении с переломом Смита и встречается гораздо чаще, чем аналогичная травматизация в противоположную сторону.
Пострадавшие с переломом лучевой кости составляют около 16 % от всех пациентов, обратившихся в травматологическое отделение.
Причины возникновения
Чаще всего такие травмы появляются в результате непрямого воздействия или удара:
- интенсивное внешнее воздействие или падение на основание разогнутой ладони;
- сильный удар или перенос веса всего тела в момент приземления на тыльную сторону кисти.
Кроме прямых причин, к нарушению костной структуры приводят патологические изменения в организме:
- остеопороз – хроническое прогрессирующее заболевание, которое характеризуется нарушением минерального состава кости, приводящее к их хрупкости;
- остеомаляция – вымывание микроэлементов с дальнейшим размягчением;
- остеомиелит – гнойно-некротическое поражение костей;
- инфекционное заражение туберкулезом;
- онкологические разрастания.
Косвенно патологию провоцирует ожирение, гормональные и обменные нарушения, эндокринные патологии и общая нетренированность мышечной системы.

Разновидности
Если разлом кости происходит под воздействием чрезмерного внешнего воздействия, при падении, сжимании или скручивании кисти, такой перелом называется травматическим.
Когда тяжелое повреждение повлекла неадекватная по силе травма, предполагается осложненность заболеванием, которое снижает характеристики прочности кости. Такой вид травмы называют патологическим.
Учитывая целостность кожного покрова, выделяют:
- Открытый – повреждена кожа и мышца, нередко в процесс вовлекается соединительная ткань (разрыв связок, сухожилий), кровеносные сосуды, нервные окончания и крупные стволы.
- Закрытый – края костных отломков не разрывают поверхностный слой кожного покрова, но прощупываются. Повреждение может сопровождаться небольшими ссадинами и порезами.
Полные переломы, когда лучевая кость разделена на две отдельные части, осложняются кровотечением и разрывом мышечных волокон, которые «растягивают» костные отломки, вызывая смещение. Неполными называют трещины кости и надломы.
По направлению линии повреждения встречаются:
- поперечные;
- косые;
- винтообразные;
- продольные;
- оскольчатые;
- в форме буквы «Т»;
- вколоченные, когда один костный отломок «входит» в другой.
В зависимости от анатомической локализации перелом лучевой кости делится на:
- диафизарные – в середине кости;
- повреждение головки и шейки лучевой кости внутри суставов;
- поражение шиловидного отростка.
Клинические признаки
Тяжелая травма кости приводит к развитию выраженной симптоматической картины. Пострадавший испытывает интенсивный болевой симптом в месте разлома, иррадиирующий по направлению к плечевому суставу. Болевой импульс усиливается даже при попытке напрячь мышцы руки. Особенной интенсивностью отличается болезненность при переломе в области локтевого сустава, причиной которого может стать дорожно-транспортное происшествие, спарринги в спортивной борьбе, действия насильственного характера.
Место повреждения увеличивается в размере за счет отека мягких тканей. После травмы межклеточная жидкость скапливается, вызывая дополнительные болевые ощущения. Вокруг очага травматизации происходит подкожное кровоизлияние при закрытом виде травмы. Кровоподтеки появляются в течение нескольких дней.
Если через кожу просматривается пульсация, значит, кровотечение продолжается. При наружном кровотечении различают артериальный и венозный тип. При повреждении артерии алая кровь бьет фонтаном, венозное кровоизлияние представляет собой стекающую струю крови темного цвета. Опасным признаком считается цианоз (посинение) руки после кровотечения из вены.
Перелом лучевой кости руки сопровождается отсутствием двигательной функции в близлежащих суставах. Кисть может быть менять направление, которое противоречит нормальной физиологии и анатомическому строению верхней конечности. Все вышеперечисленные симптомы относятся к относительным, и могут сопровождать и другие виды травмы – вывихи и ушибы.
Проявления, являющиеся исключительными для перелома:
- патологическая подвижность в месте перелома;
- крепитация – костный хруст, который обнаруживается при пальпации;
- визуализация костных отломков под кожей или через открытую рану.
Отличительные признаки при разных видах переломах
- Смита – отклонение кисти в наружном направлении, при этом происходит одновременное смещение костей (отломок лучевой кости направлен к ладони).
- Коллеса – разгибательная травма приводит к деформации плечевого сустава, напоминающая штыкообразную форму. Травма сопровождается повреждением шиловидного отростка, а у пожилых и людей с повышенной хрупкостью костей происходит дробление в месте перелома.

Первая помощь
Оказание помощи пострадавшему начинается с этапа придания покоя поврежденной конечности. Целью иммобилизации является предотвращение дальнейшего травмирования и присоединения вторичных осложнений. Для этого травмированную руку сгибают в локтевом суставе под прямым углом, и фиксирует близко к туловищу. При этом используется платок, шарф или косыночный бандаж.
Правильная иммобилизация способствует:
- уменьшению боли;
- снижению рисков разрыва мягких тканей и кожи при закрытой травме;
- предотвращение смещения костных отломков.
Если рана открытая, необходимо накрыть раневую поверхность стерильным перевязочным материалом. При этом двигать сломанную руку запрещено. При наличии украшений на пальцах, снять их, так как отечность, распространяясь на пальцы, приведет к нарушению микроциркуляции в передавленном кольцом месте.
Чтобы снизить болевой эффект, можно принять нестероидные противовоспалительные препараты – Кетопрофен, Ибупрофен, Диклофенак. Чаще всего используются таблетированные формы, в редких случаях – инъекционное введение в мышцу.
Уменьшить выраженность отека поможет прикладывание холодного предмета, предварительно обернутого тканью. Кроме сосудосуживающего эффекта, холод притупляет чувствительность болевых рецепторов. Воздействие не должно продолжаться более чем 15 минут, в ином случае возникает переохлаждение тканей. После проведения доврачебных действий, пострадавшего доставляют к травматологу.
Уточнение диагноза
Точно установить вид перелома лучевой кости, возможно после получения результата рентгеновского исследования. Для исключения ошибки обязательным условием является получение снимка в боковой и передней проекции. Такой метод не только подтверждает разлом кости, но и уточняет вид, локализацию травмы, наличие смещения и количество костных отломков. При недостаточной результативности дополнительно назначается магнитно-резонансная томография.
Лечебные мероприятия
Врачебная тактика может отличаться в зависимости от тяжести травмы, количества осложнений, места повреждения и общего состояния пациента. Несложный перелом лучевой кости, который не сопровождается присоединением вторичных осложнений, лечится ручной репозицией. При этом закрытый способ сопоставления костных отломков контролируется рентгенографией. Для закрепления фиксирующего эффекта накладывается гипс. Длительность иммобилизации определяется доктором и составляет 1-1,5 месяца.
При переломе шиловидного отростка (Гетчинсона) в большинстве случаев применяется открытая репозиция, которая требует мастерства хирурга и длительного курса обездвиживания. В таких случаях чаще используют ортез для лучезапястного отдела, снабженный металлическими пластинами. Материал, из которого изготовлен бандаж, не вызывает аллергии, что важно для больного, который должен находиться в нем длительное время.
Хирургическое вмешательство
Оперативное лечение проводится в следующих случаях:
- смещенный перелом с образованием мелких осколков;
- повреждение головки лучевой кости с выходом из суставной впадины;
- неправильное сращение костей;
- разрыв кровеносных сосудов, мышечной ткани, нарушение иннервации.
При сломе шиловидного отростка проводится операция. Хирурги фиксируют части кости пластинами, при чрезмерном раздроблении, когда не хватает костной ткани, проводится наращивание кости.
Способы оперативного лечения:
- Чрескожная фиксация отломков металлической конструкцией (спицами) отличается малой инвазивностью. Для манипуляции требуется немного времени, что уменьшает риски осложнений после анестезии. При лечении таким способом восстановительный период длится дольше.
- Репозиция открытым способом предполагает соединение частей кости через трепанационное окно. Через разрез кость «собирается» и укрепляется скобами, после чего накладываются швы.
Во время операции для укрепления лучевой кости на время этапов сращения применяется аппарат Илизарова. Металлоконструкция остается в руке и удаляется только после полного сращения. Спицы, как и гипс, снимается только после контрольного рентгенографического исследования.
Минусом оперативного лечения являются не только увеличение длительности реабилитации после травмы, но и вероятность послеоперационных осложнений. В большей степени это касается присоединения инфекционного фактора, что вынуждает проводить профилактический курс антибиотикотерапии.
Восстановительный период
Какое время понадобится, чтобы перелом лучевой кости руки сросся, зависит от тяжести травмы, способа ее лечения, возраста пациента, состояния его иммунной системы и скорости метаболических процессов. Длительность жесткой фиксации может варьироваться от 6 недель до 2 месяцев. Если перелом без признаков смещение, на соединение отломков уходит около 6 недель, при тяжелых травмах гипсовую повязку оставляют до 2 месяцев.
В каждом случае вопрос решается индивидуально. У пациентов молодого возраста процесс регенерации идет намного быстрее, чем у лиц преклонных лет. Большую роль играет наличие хронических заболеваний эндокринного характера и болезней, вследствие которых нарушаются обменные реакции в костной ткани. Кроме того, заживление может затянуться по вине самого пациента, который снимает гипс без разрешения врача.
После операции может сохраняться болевой синдром. Если болезненность незначительная, это не является патологическим признаком. В таком случае назначаются анальгезирующие препараты – Баралгин, Кетонал. Если через несколько дней боли не прекращаются и носят интенсивный характер, появляется подозрение на начало воспалительного процесса. После чего проводится дополнительное антибактериальное лечение с одновременным приемом препаратов, улучшающих иммунитет.

Реабилитация
Восстановление функциональности травмированной конечности лежит в основе реабилитационных мероприятий, которые проводятся в трех направлениях:
- массаж;
- физиотерапия;
- лечебная физкультура.
Массажная терапия назначается курсом. Длительность одного сеанса составляет примерно четверть часа. Физическое воздействие начинается с плечевого сустава и постепенно спускается к лучезапястному сочленению. Последним массажируется место вокруг травмы и кисть. При правильном выполнении восстанавливается работа мышц, эластичность связок и достигается легкий обезболивающий эффект.
Для сокращения периода восстановления, перелом лучевой кости лечат методами физиотерапевтического воздействия:
- внедрение кальция через кожу при помощи электрических токов ;
- импульсное магнитное поле;
- УВЧ – прогревание тканей;
- ультрафиолетовое излучение.
Разработать руку после перелома поможет комплекс лечебной гимнастики, который подбирается лечащим доктором совместно с инструктором ЛФК. Первые сеансы проводятся под присмотром профессионала, который покажет правильную технику лечебных движений и научит дозировать нагрузку.
Возможные осложнения
Вторичные патологии, которые может спровоцировать перелом лучевой кости, по времени появления можно разграничить на ранние и поздние. К осложнениям, возникающим сразу после травматизации, относят:
- снижение чувствительности, вследствие поражения нервного ствола;
- нарушение целостности сухожилий приводит к двигательной дисфункции пальцев;
- разрыв мышечных тканей;
- разрыв кровеносных сосудов со скоплением крови под кожей;
- инфицирование раны.
В поздний период могут сформироваться контрактуры, деформироваться рука, а также развиться гнойно-воспалительный процесс – остеомиелит.
Профилактика
Меры по предупреждению перелома заключаются в соблюдении осторожности во время спортивных тренировок, при работе на производстве и в быту. Выбор удобной обуви с нескользящей подошвой снизит риск падения на улице и в помещении. Чтобы предотвратить патологический перелом лучевой кости руки, нужно правильно питаться, своевременно проводить лечение заболеваний, которые снижают плотность костной ткани. Если травматизации избежать не удалось, нужно срочно обратиться в травматологический пункт для оказания квалифицированной помощи.
Источник
