Перелом штифта
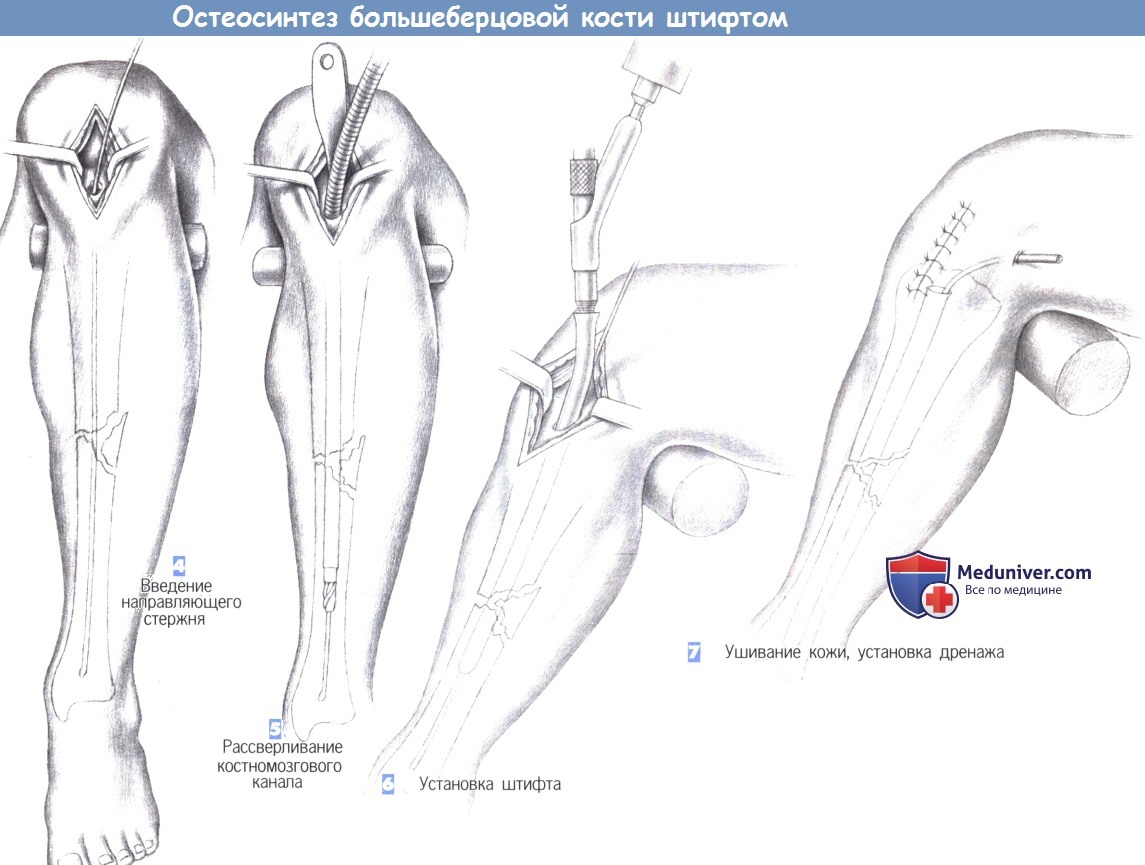
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
– Относительные показания: переломы средней трети диафиза большеберцовой кости.
– Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
– Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
– Инфекция (7% случаев)
– Задержка сращения/несращение (менее 5% случаев)
– Неправильное сращение
– Повреждение нервов (чаще малоберцового)
– Развитие синдрома замкнутого пространства
– Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
– Расположение пациента
– Разрез кожи
– Вскрытие костномозгового канала
– Введение направляющего стержня
– Рассверливание костномозгового канала
– Установка штифта
– Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
– При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
– Предупреждение: не допускайте перфорации полости коленного сустава шилом
– В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
– Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
– Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
– Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
– Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка – через 10 дней после операции.
– Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
– Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
– Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
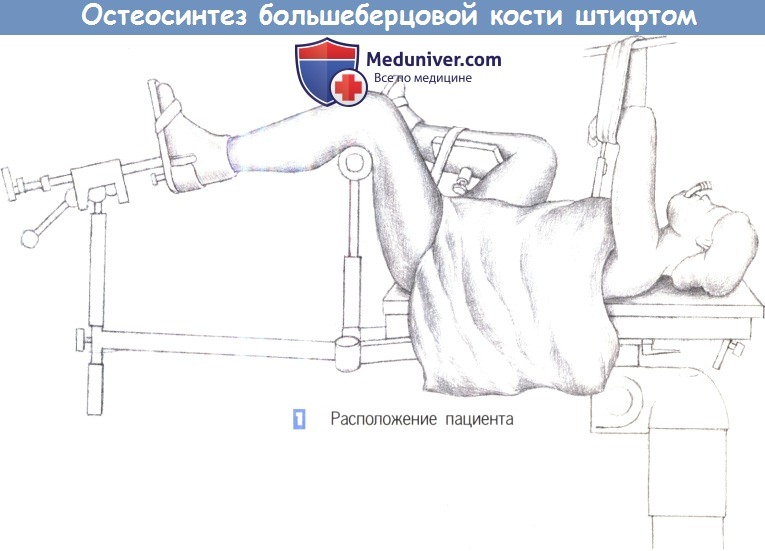
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
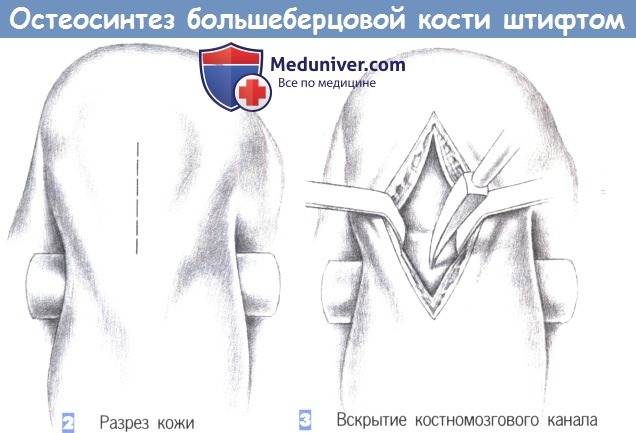
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.

4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
– Также рекомендуем “Этапы и техника остеосинтеза при переломах костей голени”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
В последние годы в области стоматологии были сделаны значительные достижения. В прошлом отсутствие достаточного объема знаний не позволяло сделать определенных и обоснованных выводов относительно особенностей использования штифтовых культевых конструкций, что приводило к большому числу ошибок. К наиболее распространенным ошибкам и осложнениям применения штифтовых культевых конструкций относятся:.
1.
Слишком длинный штифт.
2.
Слишком толстый штифт.
3.
Фиксация штифтов с помощью стандартного цемента вместо адгезива.
4.
Слишком короткая культя над уровнем десны (менее 2 мм по периметру).
Б. Винтовые штифты оказывают на зуб раскалывающую нагрузку, что гарантирует возникновение перелома.
В середине 1990-х гг. Velvert и соавт. доказали, что штифт является только опорой для надстройки и никоим образом не укрепляет эндодонтически леченный зуб. Установка слишком длинных и толстых штифтов в значительной степени увеличивает вероятность перелома зуба, который произойдет рано или поздно, но практически наверняка.
В большинстве случаев штифтовые культевые конструкции, фиксированные с помощью стандартных цементов, относительно легко можно удалять с помощью набора трепанов Массерана (рис. 1-10). В современной эстетической стоматологии для установки штифтов, изготовленных из диоксида циркония, используют адгезивные технологии, что, с одной стороны, увеличивает прочность фиксации, но с другой осложняет удаление штифтов в случае их перелома.
Эффективное решение: Прямая реставрация с помощью надстройки и использования трепана.
Штифты из диоксида циркония крайне редко удается удалить без перелома корня. Каковы способы сохранения зуба? Каким образом можно повторно использовать коронку при переломе зуба? Брандау (Brandau) разработал титановый штифт, набор для установки которого выпускается компанией Брасселер (Brasseler). На примере представленного ниже клинического случая описано применение данной системы в качестве последнего средства для сохранения зуба со штифтом из оксида циркония.
Перелом внутрикорневого штифта

Рис. 1-10. Набор Массерана включает в себя комплект трепанов для удаления сломанных штифтов и фрагментов сломанных инструментов, используемых для препарирования канала
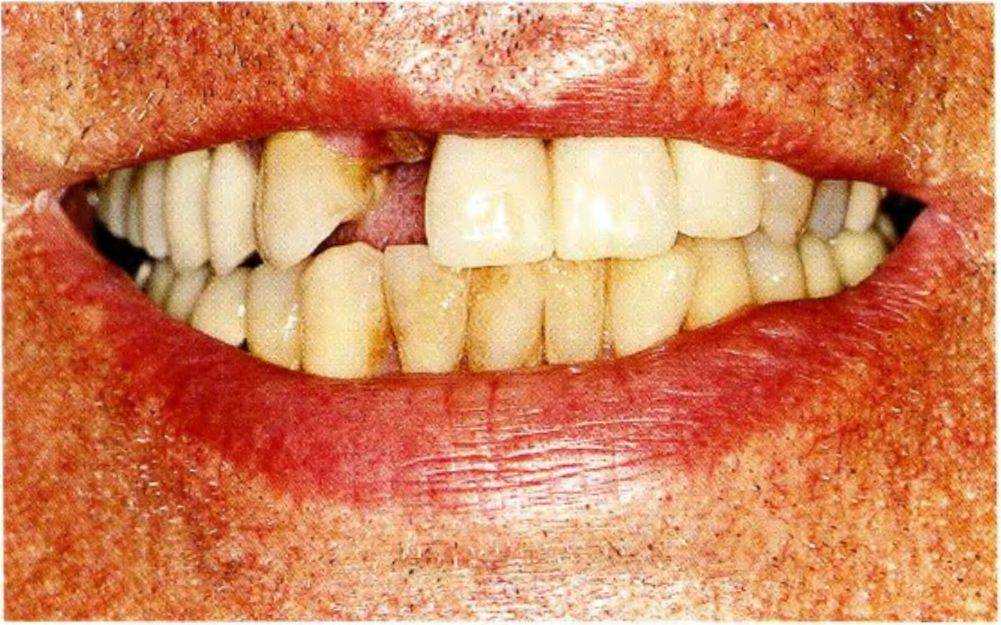
Рис. 1-11а. Перелом верхнего правого бокового резца
Рис. 1-11Ь. Перелом коронки на уровне десны
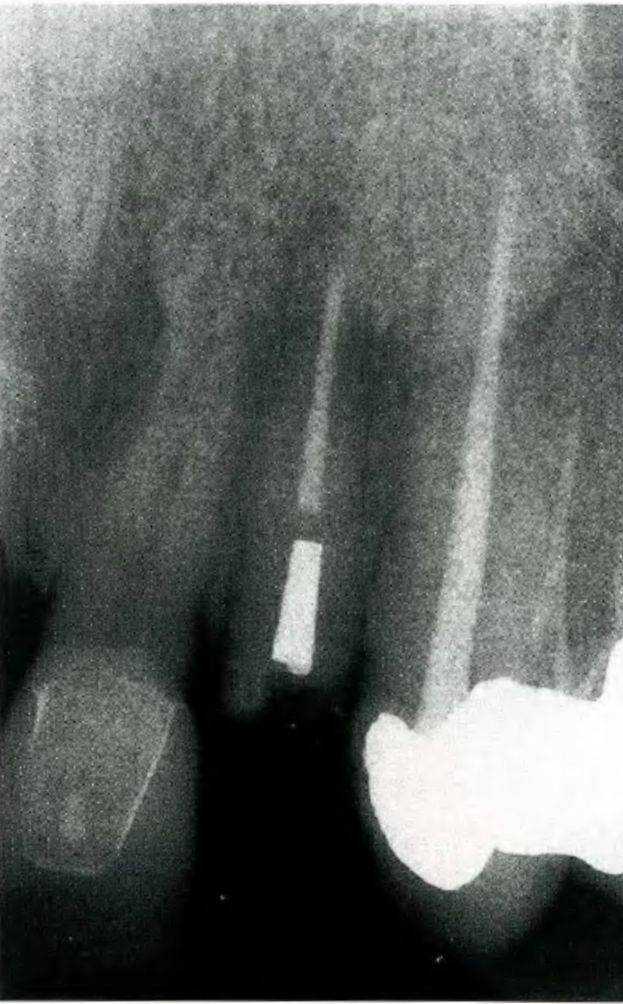
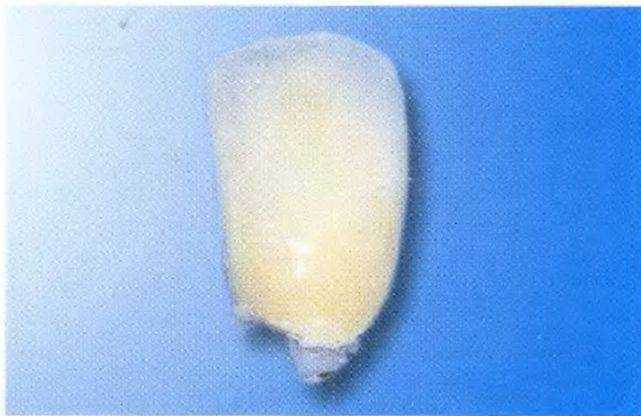
Рис. 1-11 е. Отломанная коронка
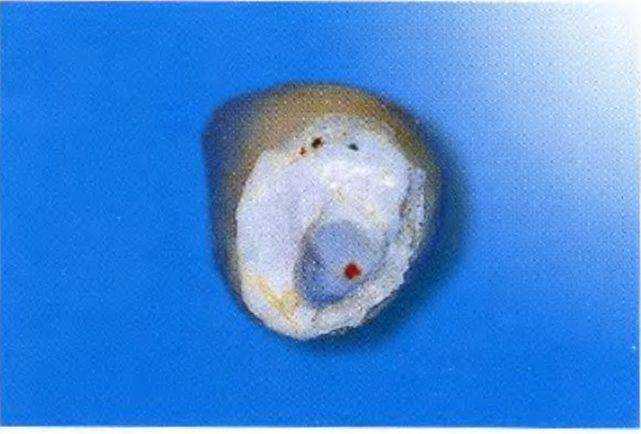
Рис. 1-11с. Визуализация в центре сломанного штифта из оксида циркония.
Рис. 1-11ма сломанного зуба.
Рис. 1-11f. Отломанная коронка с остатками цемента
Рис. 1-11h. Схема штифтовой культевой конструкции, устанавливаемой с помощью трепанов
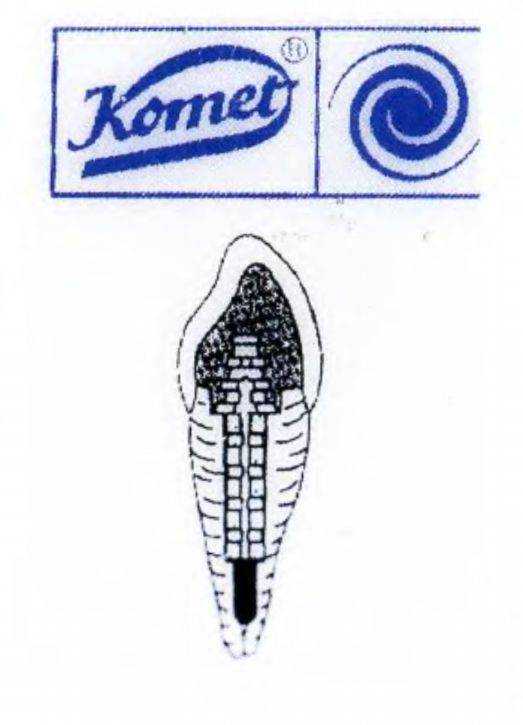

Рис. 1-11 д. Набор № 4317 для ремонта сломанных штифтов
Клинический случай.
Пациент 60 лет обратился по поводу перелома верхнего правого бокового резца. Перелом произошел на уровне десны. До перелома коронку повторно цементировали дважды с помощью композита, причем фиксация нарушалась через несколько часов (рис. с 1-11а по 1-11f).
Культевая надстройка, расположенная непосредственно под коронкой, не поддавалась удалению. Штифт из оксида циркония был фиксирован с помощью адгезива. Некоторое время назад единственный вариант в подобных случаях заключался в экстракции зуба и изготовлении несъемного или съемного частичного протеза или установке имплантата. Однако использование титанового штифта и набора трепанов (набор № 4317, Комет) позволило прибегнуть к последнего средству для сохранения зуба (рис. 1-11 g и 1-11 h).
Сломанный циркониевый штифт (рис. 1 -11 к и 1-111) высверлили с помощью трепана (рис. 1—111 и 1-11j). Процедура наглядно продемонстрирована на примере удаленного зуба на рис. с 1-11т по 1-11q. Автор настоятельно рекомендует попрактиковаться на удаленных зубах, прежде чем перейти к клиническому применению данной методики.
Штифт примерили в полости рта (рис. 1 -11 г). Для фиксации титанового штифта использовали специ-
Перелом внутрикорневого штифта
Рис. 1-11 к. Высверливание штифта из оксида циркония трепаном
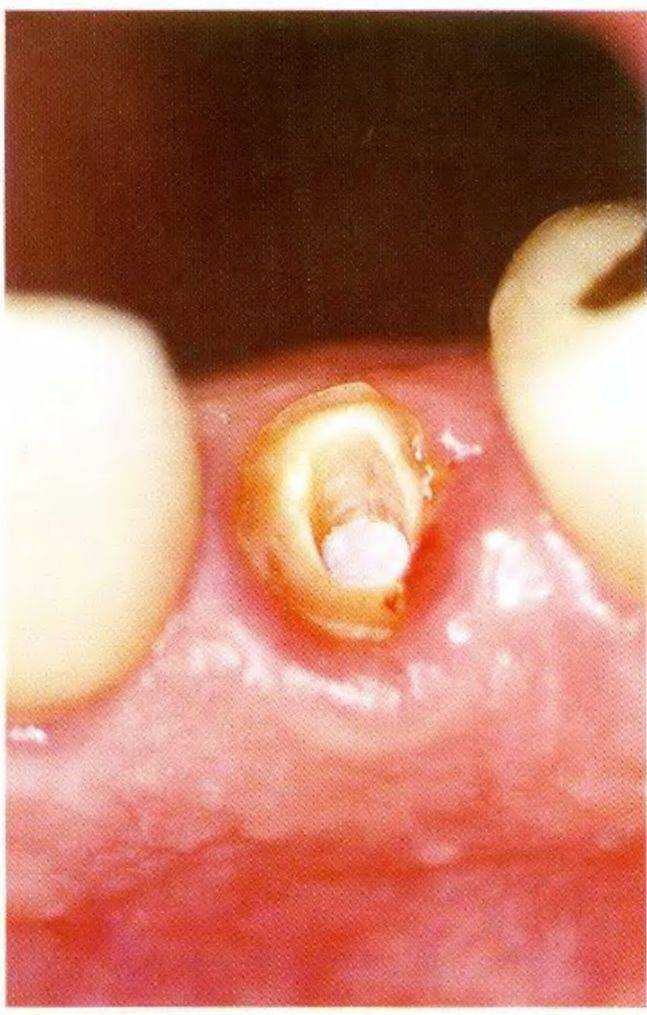
Рис. 1-111. Вид после препарирования зуба по периметру штифта трепаном
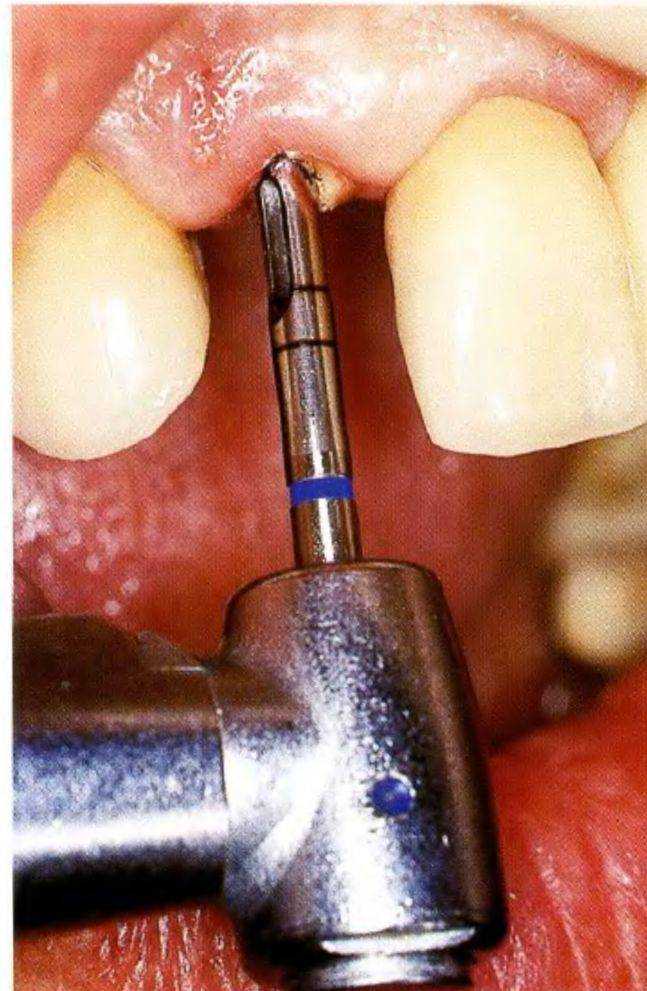
Рис. 1-11i. Трепаны, входящие в комплект
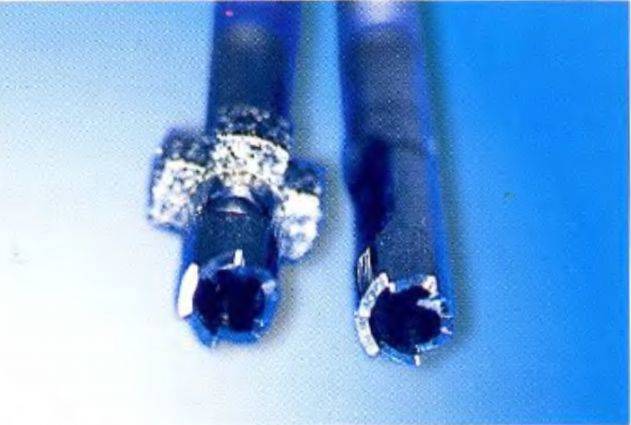
Рис. 1-11j. Режущие края трепанов
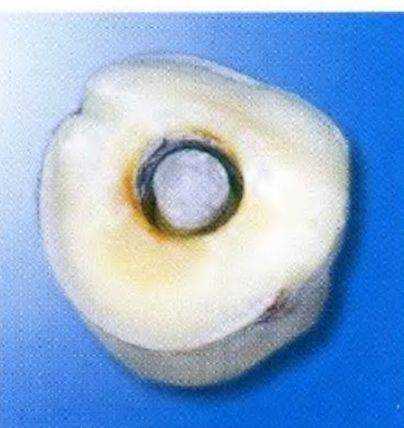
Рис. 1-11т. Препарирование вокруг штифта трепаном на удаленном зубе

Рис. 1-11 п. Штифтовая культевая вкладка, устанавливаемая с помощью трепанов. Культевая часть соответствует опорной системе Влок (Брасселер)

Рис. 1-11 о. Позиционер
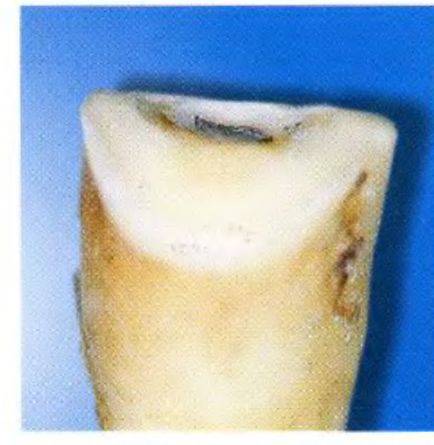
Рис. 1-11р. Демонстрация процедуры на удаленном зубе
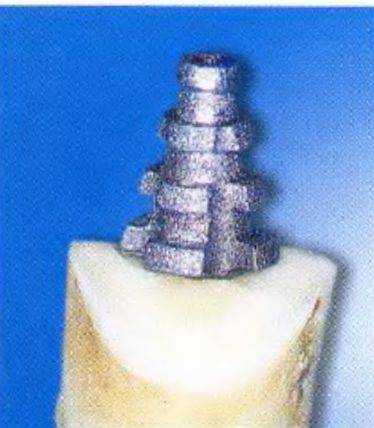
Рис. 1-11q. Выступ из зуба культевой части
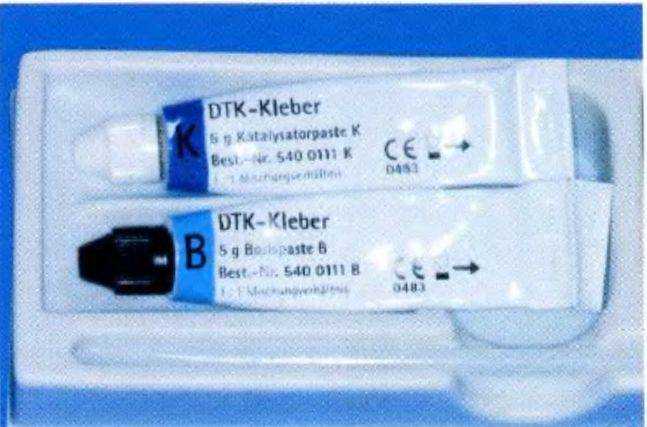
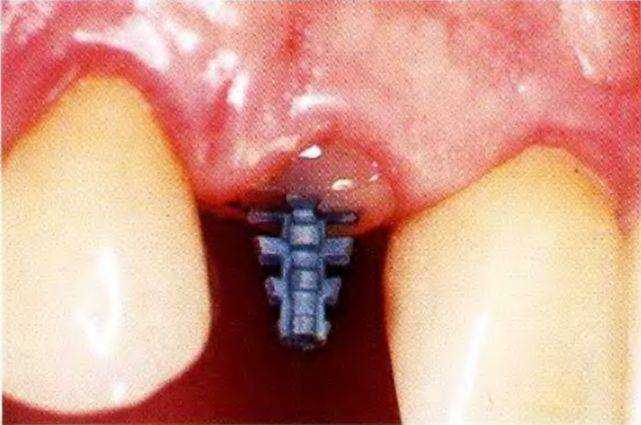
Рис. 1-11г. Установка штифтовой культевой вкладки в верхний правый боковой резец. Проверка длины и диаметра
Рис. 1-11t. Фиксированная штифтовая культевая вкладка
Рис. 1-11и. Поперечный распил зуба с установленной штифтовой культевой вкладкой. Хорошая визуализация обтурированного корневого канала, обломка штифта из оксида циркония и штифтовой культевой вкладки, установленной с помощью трепанов
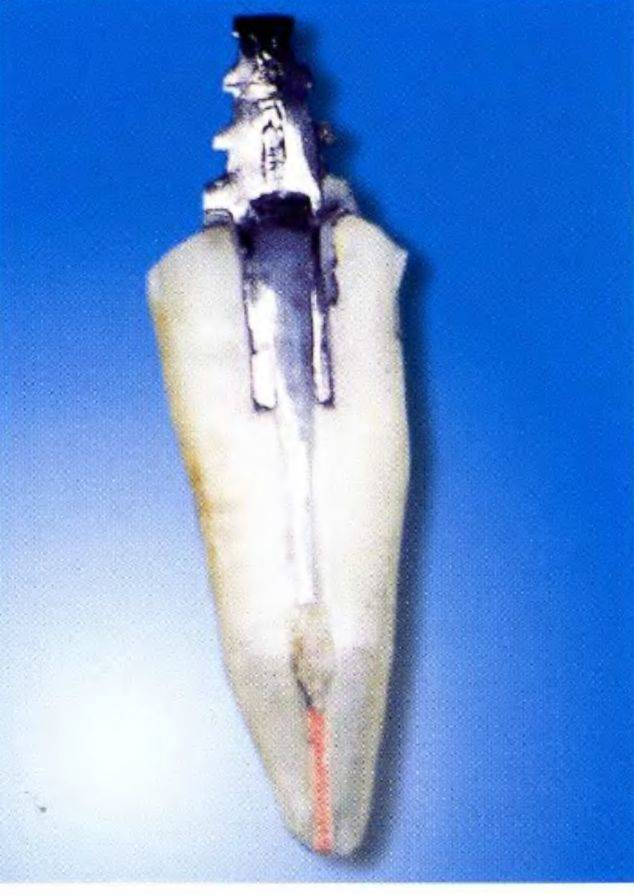
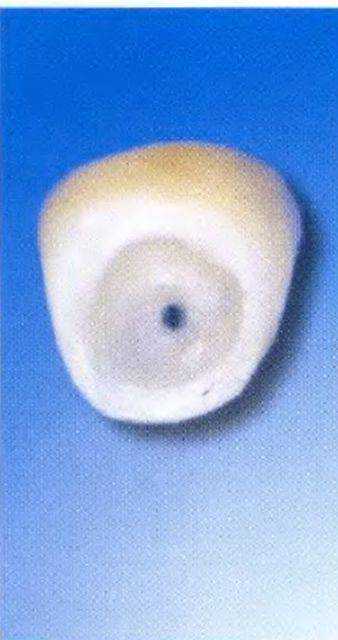

Рис. 1-11v. Крупный план поперечного распила зуба. Хорошая припасовка штифтовой культевой вкладки.
Рис. 1-11w. Вид основания высверленной коронки
Рис. 1-11 х. Нанесение на культевую часть вкладки композитного цемента
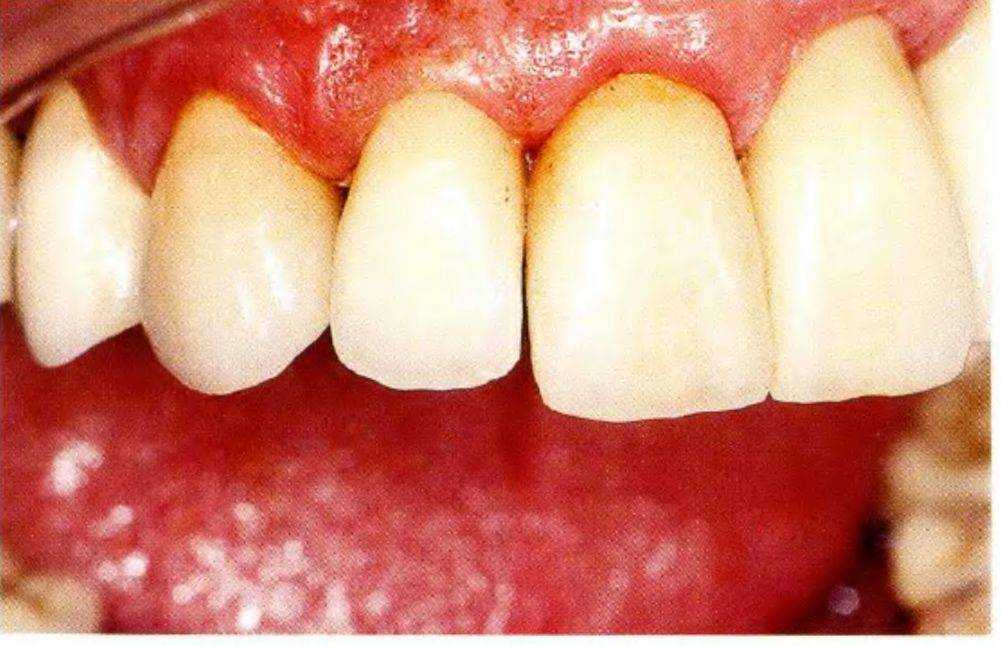
Рис. 1-11у. Окончательный результат
альный адгезив ДТК (DTK), который можно подвергнуть предварительной полимеризации светом (рис. 1-11s и 1-1 It). Период полимеризации составляет 12 мин, что необходимо контролировать с помощью секундомера. На рис. 1-11 и и 1 -11 v представлен распил удаленного зуба для демонстрации соотношения между тканями зуба и штифтом.
В зуботехнической лаборатории под контролем стереомикроскопа из коронки аккуратно высверлили остатки зуба и надстройки (рис. 1-11 w). Подготовленную коронку примерили в полости рта. После абразивной обработки выступающей части штифта на нее нанесли адгезив ДТК, который так же нанесли кисточкой на внутреннюю поверхность коронки, и зафиксировали коронку (рис. 1-11х). При возникновении трудностей при установке коронки необходимо изготовлять специальный резцовый позиционер из самополимеризуемой пластмассы (например, Паттерн Резин; Pattern Resin).
На рис. 1 -11 у показана коронка in situ. Работа считается законченной после тщательной проверки окклюзии и артикуляции.
Материалы.
Набор для ремонта штифтов № 4317 (Комет; Komet). Адгезив ДТК (Бредент; DTK, Bredent). Самополимеризуемая беззольная пластмасса Паттерн Резин (Pattern Resin, GC). Набор Массерана (Микро-Мега; Masseran kit, MicroMega).
Источник
Этапы и техника остеосинтеза диафиза бедра штифтом
а) Показания для остеосинтеза диафиза бедра штифтом:
– Относительные показания: околовертельные и подвертельные переломы.
– Противопоказания: тяжелый остеоартрит бедра. Открытая зона роста.
б) Предоперационная подготовка. Предоперационные исследования: рентгенография таза и поврежденного тазобедренного сустава в двух плоскостях.
Определите ширину костномозгового канала. Операция должна быть выполнена в течение первых 24 часов! Репозиция на травматологическом столе под контролем усилителя рентгеновского изображения.
в) Специфические риски, информированное согласие пациента:
– Инфекция
– Повреждение сосудов и нервов
– Отторжение имплантата
– Миграция винта
– Перелом диафиза бедренной кости у конца имплантата
– Несращение
– Переливание крови
– Мальротация
– Укорочение конечности, может потребоваться открытая репозиция
г) Обезболивание. Спинальное/эпидуральное обезболивание или общее обезболивание (интубация).
д) Положение пациента. Лежа на спине на травматологическом столе, репозиция под контролем усилителя рентгеновского изображения.
е) Доступ. Разрез длиной более 4 см на уровне передневерхней подвздошной ости, на четыре поперечных пальца выше верхушки вертела.
ж) Этапы операции:
– Расположение пациента
– Доступ
– Введение направляющего стержня
– Открытие бедренной кости – Введение штифта
– Введение скользящего бедренного винта и винта в шейку бедренной кости
– Проверка положения в аксиальной плоскости
– Измерение длины винта шейки бедренной кости
– Сжатие в месте перелома
– Дистальный запор
– Выбор запора
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Слегка забейте штифт молотком или введите его вручную (у пожилых пациентов).
– Возможно рассверливание узкого костномозгового канала до 12 мм.
– Направляющий стержень для винта шейки бедра должен лечь тотчас выше медиального кортикального слоя шейки бедренной кости (арка Адама).
и) Меры при специфических осложнениях. При сложных переломах или переломах, которые не могут быть правильно депонированы закрытыми способами, фрагмент головки и шейки может быть возвращен на место зажимом для репозиции с использованием полуоткрытой техники.
к) Послеоперационный уход после остеосинтеза диафиза бедра штифтом:
– Медицинский уход: полноценная нагрузка на конечность возможна с 1-го дня после операции. Удалите дренаж через 48 часов.
– Физиотерапия: требуется часто.
– Период нетрудоспособности: 4-6 недель.
л) Этапы и техника остеосинтеза диафиза бедра штифтом:
1. Расположение пациента
2. Доступ
3. Введение направляющего стержня
4. Открытие бедренной кости
5. Введение штифта
6. Введение скользящего бедренного винта и винта в шейку бедренной кости
7. Проверка положения в аксиальной плоскости
8. Измерение длины винта шейки бедренной кости
9. Сжатие в месте перелома
10. Дистальный запор
11. Выбор запора
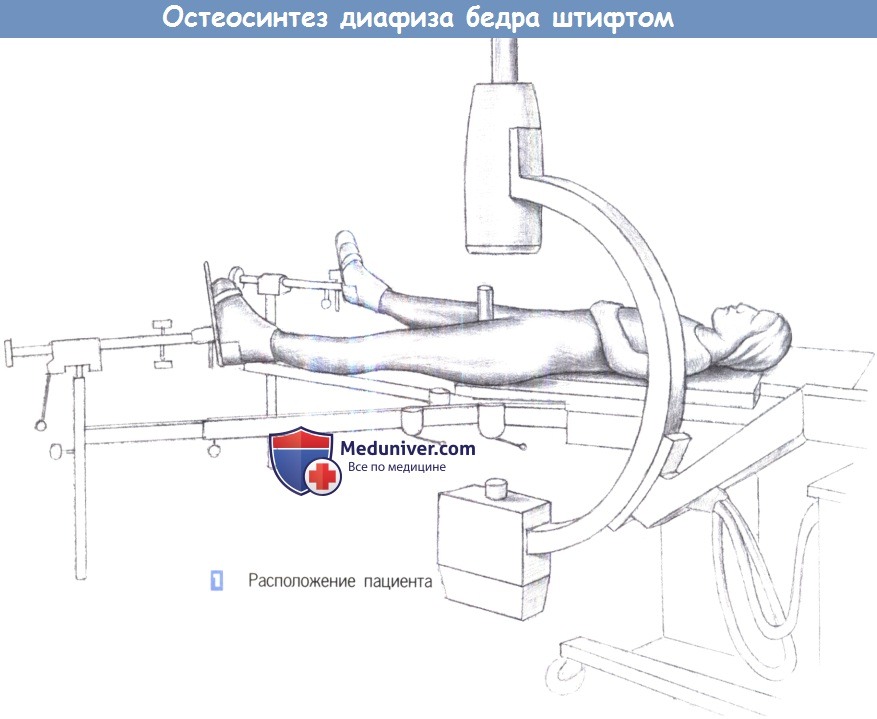
1. Расположение пациента.
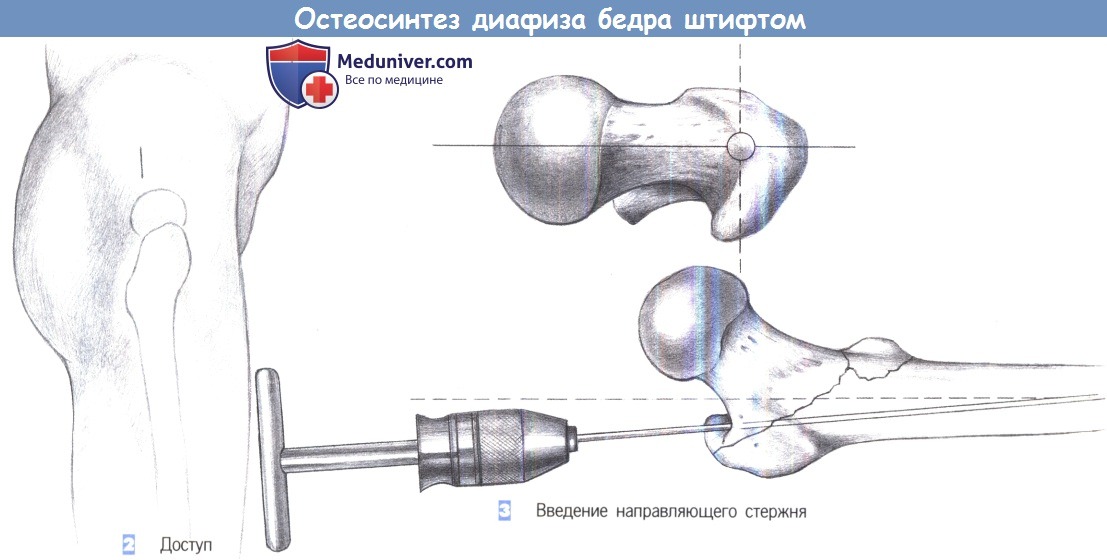
2. Доступ. Разрез кожи длиной около 4 см выполняется на четыре поперечных пальца выше проксимального конца большего вертела.
3. Введение направляющего стержня. Оптимальная точка введения находится над верхушкой вертела в переднезадней проекции и немного вентральнее оси диафиза в осевой проекции для компенсации антеторзии. Направляющий стержень, закрепленный в Т-образной ручке, устанавливается под пальцевым контролем и продвигается до костномозгового канала на расстояние 15 см.
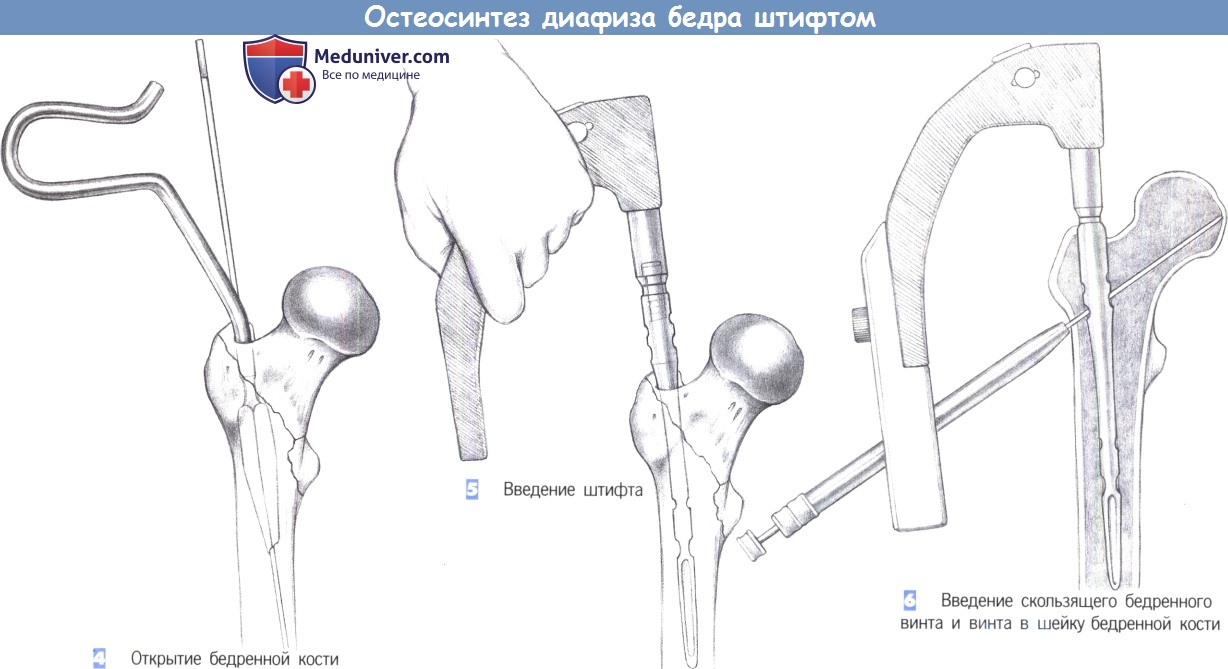
4. Открытие бедренной кости. У пожилых пациентов костномозговой канал может быть открыт с помощью канюлированного шила. В других случаях используется 17-мм сверло с защитным кожухом. Подходящий диаметр стержня может быть определен наложением шаблона на самое узкое место диафиза бедренной кости (перешеек).
5. Введение штифта. Удалите инструмент, используемый для вскрытия костномозгового канала. Штифт фиксируется к рукоятке для введения и осторожно вводится в бедренную кость как можно глубже. Легкие вкручивающие движения рукой облегчают его введение. Введение может также подкрепляться легкими ударами синтетического молотка по защитной пластине рукоятки, используемой для введения. Сильных ударов необходимо избегать, особенно у пожилых пациентов. Если при введении штифта возникли трудности, выберите штифт меньшего диаметра.
Очень узкие костномозговые каналы следует рассверливать до диаметра в 10-12 мм.
6. Введение скользящего бедренного винта и винта в шейку бедренной кости. Винт для шейки бедренной кости и антиротационный винт вводятся с помощью системы сверло-рукав с цветовой кодировкой, состоящей из защитного рукава, гильзы сверла и троакара. Направитель фиксируется к рукоятке для введения. Система сверло-рукав розового цвета – для розового винта шейки бедренной кости – водится через направитель до кости.
По достижении кортикального слоя троакар удаляется. Сначала направляющая спица для винта шейки бедренной кости вводится так, чтобы она лежала тотчас выше арки Адама в переднезадней проекции. Это позволит определить окончательный уровень штифта в диафизе. Затем таким же образом вводится направляющий стержень для синего антиротационного винта.
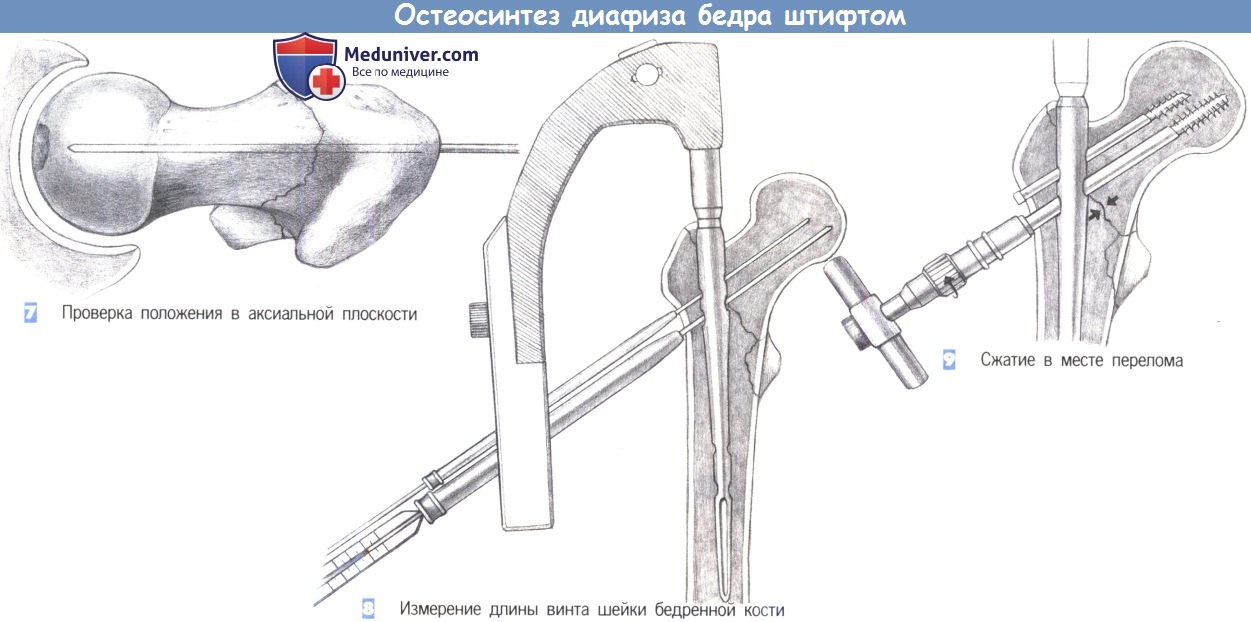
7. Проверка положения в аксиальной плоскости. В аксиальной плоскости направляющие стержни должны лежать параллельно оси шейки бедренной кости и как можно центральнее. Во время введения спиц может потребоваться поднятие диафиза, выполняемое ассистентом.
8. Измерение длины винта шейки бедренной кости. Длина винта для шейки бедренной кости определяется с помощью измерительного устройств. Конец винта должен лежать примерно в 6-8 мм от суставной поверхности головки бедренной кости. Выбирается антиротационный винт, который на 15-20 мм короче винта для шейки бедра. Вначале канюлированным сверлом 6,5 мм формируется отверстие для антиротационного винта. После введения винта направляющий стержень удаляется. Отверстие для винта шейки бедренной кости формируется 11-мм сверлом, установленным на измеренную длину.
9. Сжатие в месте перелома. При хорошем качестве костной ткани, в месте перелома может быть создано сжатие путем заворачивания гайки с накаткой. Перед этим необходимо снять тягу с поврежденной конечности. При остеопорозных костях такого сжатия следует избегать.
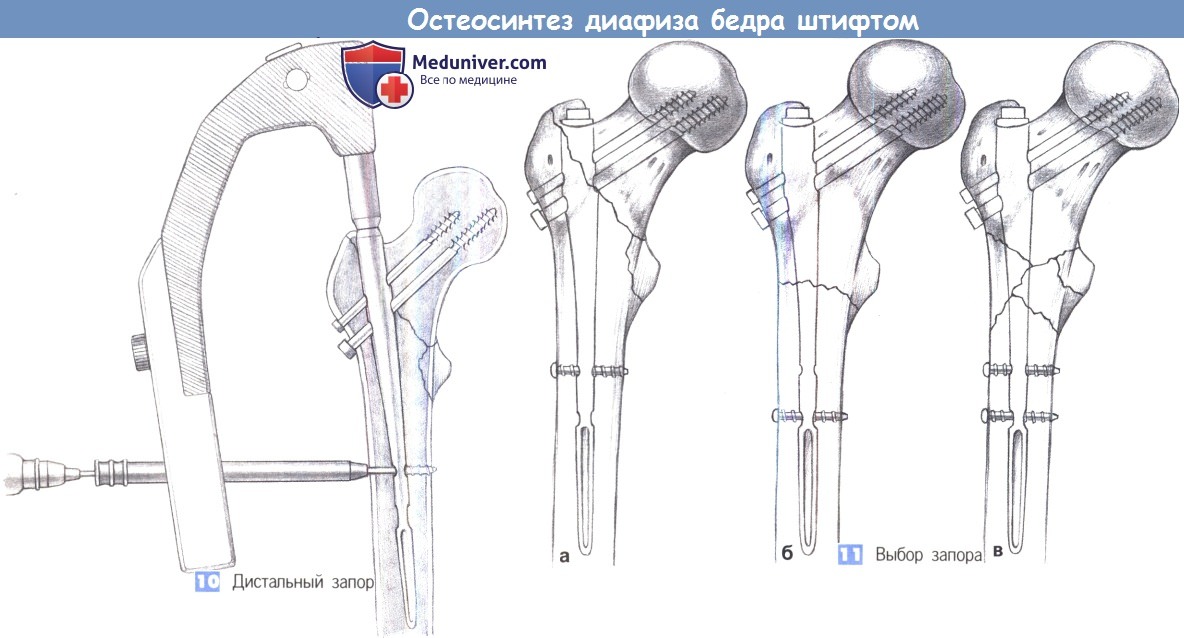
10. Дистальный запор. Дистальный запор обычно создается одним стопорным болтом. Для статической блокировки используется только краниальное стопорное отверстие, а для динамической – только каудальное. При подвертельных переломах может применяться двойной запор. Вторичная динамизация возможна путем удаления статического болта в более позднее время.
11. Выбор запора. Околовертельные переломы запираются статически единственным стопорным болтом, чтобы не создавать помехи винту для шейки бедра в ходе вторичного выдвижения (а). Подвертельные переломы с устойчивой медиальной опорой первично запираются динамически (б), а при оскольчатых переломах используется двойной запор (в) с возможностью вторичной динамизации путем удаления статического болта позднее.
Учебное видео анатомии бедренной кости
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Этапы и техника протезирования головки бедренной кости”
Оглавление темы “Техника операций при травме”:
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
