Перелом шиловидного отростка лучевой кости снимок
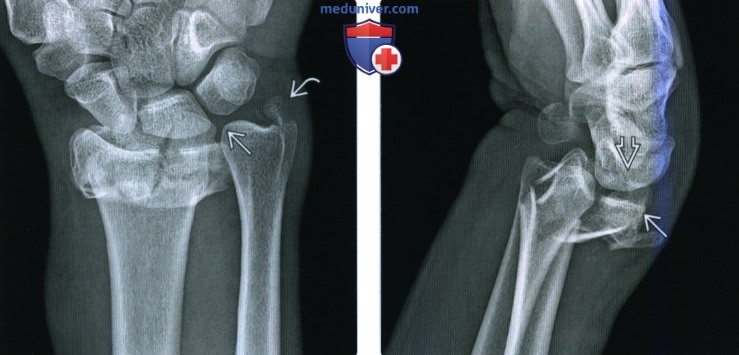
Рентгенограмма при переломе дистального эпиметафиза лучевой кости (переломе луча в типичном месте)а) Терминология: 1. Синонимы: • Перелом Коллиса, перелом Смита, перелом Бартона, обратный перелом Бартона, перелом водителя, перелом Хатчинсона 2. Определения: • Перелом Коллиса: поперечный перелом через метафиз с тыльным угловым отклонением и смещением • Перелом Смита: (обратный перелом Коллиса): поперечный перелом через метафиз с ладонным угловым отклонением и смещением • Перелом Бартона: тыльный краевой внутрисуставной перелом • Обратный перелом Бартона: ладонный краевой внутрисуставной перелом • Перелом водителя (Хатчинсона): косой внутрисуставной перелом шиловидного отростка лучевой кости • Полулунный нагрузочный перелом вдавленный перелом полулунной ямки • Сложный внутрисуставной перелом: обычно три внутрисуставных отломка, часто с угловым отклонением • Травматический остеолиз: неравномерный лизис дистального метафиза, прилежащего к ростковой пластинке
(Справа) На боковой рентгенограмме у женщины 63 лет определяется перелом Бартона. Сдвигающее повреждение приводит к тыльному смещению дистального отломка, причем кости запястья сохраняют анатомическое взаимоотношение с отломком перелома. Это открытый перелом с воздухом в мягких тканях. (Справа) На боковой рентгенограмме виден внутрисуставной обратный перелом Бартона с ладонным смещением краевого отломка . Этот оскольчатый перелом слегка смещен вниз. Кости запястья сопоставлены с отломком перелома. (Справа) На фронтальной МРТ Т1В И виден косой внутрисуставной перелом Хатчинсона (водителя), пересекающий основание шиловидного отростка лучевой кости. Сопутствующее повреждение ладьевидно-полулунной связки приводит к увеличению ладьевидно-полулунного промежутка. б) Визуализация: 1. Рентгенография при переломе луча в типичном месте: • Перелом Коллиса: о Поперечный перелом дистального метафиза лучевой кости о Тыльное угловое отклонение крупного дистального отломка (возврат к нормальному ладонному наклону дистального конца лучевой кости) о Сочетается с диффузным остеопорозом • Перелом Смита (обратный перелом Коллиса): о Поперечный перелом дистального метафиза лучевой кости о Ладонное угловое отклонение крупного дистального отломка (увеличение нормального ладонного наклона) о Плотность костей обычно нормальная • Перелом Бартона: о Внутрисуставной перелом края лучевой кости о Может быть тыльным или ладонным (обратный перелом Бартона) о Фрагмент лучевой кости и кости запястья смещаются вместе как одно целое о Нестабильный перелом • Перелом водителя (Хатчинсона): о Косой внутрисуставной перелом шиловидного отростка лучевой кости о Отломок часто сочетается со смещением запястья; проверяют запястные дуги о Может сочетаться с отрывом/повреждением лучезапястной связки • Полулунный нагрузочный перелом: о Оскольчатый внутрисуставной перелом дистального эпиметафиза лучевой кости: – Возникает в результате прямого давления запястья на дистальный эпиметафиз лучевой кости о Легкий разрыв первой и второй запястных дуг • Перелом Салтера-Харриса: о II тип самый частый: – В заднепередней проекции часто не находят изменений, поскольку ростковая пластинка смещена, но не повреждена – В латеральной проекции видно смещение эпифиза, а также ассоциированный отломок метафиза • Симптом жировой подушки квадратного пронатора: о Смещение/уменьшение жировой клетчатки между пронатором и сгибателем пальцев кпереди о Ненадежный показатель наличия или отсутствия перелома 2. Рекомендации по визуализации: • Лучший метод визуализации: о Рентгенография запястья в 3 проекциях: заднепередняя, боковая, пронированная косая о КТ, если требуется дальнейшее определение смещения/углового отклонения перелома о МРТ, если требуется оценка мягких тканей
(Справа) На сагиттальной КТ с реформатированием видно значительное раздробление и за падение на 3 мм суставной поверхности полулунной ямки в результате сдавливания полулунной костью (нагрузочный полулунный перелом). (Справа) На фронтальной MPT Т2 ВИ виден нагрузочный полулунный поперечный перелом дистального метафиза лучевой кости с внутрисуставным продолжением в лучезапястный и дистальный лучелоктевой суставы. Отломки не опустились, а суставные поверхности ладьевидной и полулунной ямок интактны. (Справа) На боковой рентгенограмме определяется перелом Салтера-Харриса II типа у девятилетнего мальчика, упавшею с игровою комплекса. Перелом проходит через зону роста, выходя через метафиз. Благодаря этому эпифиз, связанный с крупным отломком метафиза, остается интактным. в) Патология: 1. Общая характеристика: • Этиология: о Падение на вытянутую руку может привести к различным видам переломов и переломовывихов о Наиболее частый вид повреждения при падении на вытянутую руку связан с возрастом пациента: – 4-10 лет: перелом дистального метафиза лучевой кости и поперечный перелом дистального метафиза локтевой кости, часто неполный – 11-16 лет: дистальный конец лучевой кости, обычно II тип Салтера-Харриса – 17-40 лет: ладьевидная кость ± трехгранная кость – >40 лет: перелом Коллиса о Типы переломов дистального эпиметафиза лучевой кости представляют собой разнообразные повреждения в зависимости от: – Направления 3D нагрузки – Величины и продолжительности силы – Положения кисти и запястья при травме – Биомеханических свойств пораженных связок/костей о Перелом Коллиса: – Из-за остеопороза кость становится восприимчивой к перелому – Низкоэнергетическое падение на вытянутую руку в положении тыльного сгибания кисти – Механизм сгиба: Разрыв при растяжении губчатой метафизарной кости на ладонной стороне и разрушение при сжатии на тыльной стороне – Отрыв шиловидного отростка локтевой кости треугольным фиброзно-хрящевым комплексом у 60% пациентов о Перелом Смита: – Редкий в связи с необычным механизмом, который приводит к перелому: падение на заднюю поверхность согнутого запястья о Перелом Бартона/обратный перелом Бартона: – Механизм сдвига – Низкоэнергетическое повреждение о Перелом водителя (Хатчинсона): – Механизм прямого удара – Низко- или высокоэнергетическое повреждение о Полулунный нагрузочный перелом: – Компрессионный механизм – Низко- или высокоэнергетическое повреждение о Сложный перелом дистального эпиметафиза лучевой кости: – Механизм высокоэнергетической осевой компрессии – Сила передается через полулунную (или ладьевидную) кость на суставную поверхность дистального эпиметафиза лучевой кости – Могут быть ассоциированные повреждения мягких тканей и разрыв дистального лучелоктевого сустава • Сопутствующие патологические изменения: о Перелом Коллиса: сочетается с переломами шейки плечевой и бедренной костей 2. Стадирование, градации и классификация перелома луча в типичном месте: • Авторы многих опубликованных классификаций: о Признают сильные и слабые стороны каждой системы • Классификации переломов: о Узнают по ссылкам на хирургов
г) Клинические особенности: 1. Проявления: • Типичные признаки/симптомы: о Деформация после падения на вытянутую руку о Боль и припухлость 2. Демография: • Возраст: о Перелом Коллиса: >40 лет о Переломы Салтера-Харриса: 11-16 лет • Пол: о Перелом Коллиса: М<Ж; другие не имеют особенностей, связанных с полом • Эпидемиология: о Перелом дистального эпиметафиза лучевой кости относится к самым частым переломам (15-18% от всех переломов, которые встречаются в острых случаях) о Переломы Коллиса особенно часто встречаются у пожилых женщин с остеопорозом о 44% переломов Салтера-Харриса встречаются в дистальном эпиметафизе лучевой кости 3. Течение и прогноз: • Исход зависит от анатомического сопоставления • Неанатомическое сопоставление может привести к: о Уменьшению силы хвата кисти о Уменьшению объема движений о Укорочению лучевой кости, которое создает относительное положительное локтевое отклонение, сочетается со сдавливанием костей запястья о Вторичному остеоартриту • Может осложниться комплексным локальным болевым синдромом 4. Лечение: • Основная цель: восстановить околоанатомическое сопоставление: о Локтевое отклонение: лучевая кость в норме на 0-2 мм длиннее, чем локтевая кость о Лучевое отклонение: лучевая суставная поверхность в норме находится под углом 20-25° по отношению к локтевой кости о Ладонный наклон: лучевая суставная поверхность в норме наклонена на 10-12° по направлению к ладони о Полулунная кость должна соединяться концентрически с лучевой суставной поверхностью • Репонируют и иммобилизуют с помощью лонгеты: о Делают повторный снимок через 1 -2 недели для подтверждения стабильности репозиции • Если репозиция не анатомическая, рассматривают открытую репозицию с внутренней фиксацией: о Уменьшение длины лучевой кости относительно локтевой кости (>3 мм) о Суставной диастаз отломков перелома (>2 мм сочетается с остеоартритом) о Уменьшение приемлемого ладонного наклона или лучевого отклонения
(Справа) На боковой рентгенограмме у этого же пациента определяется уменьшение нормального ладонного наклона и незначительное расширение между ладонными и тыльными участками перелома полулунной ямки. (Справа) На боковой рентгенограмме у этого же пациента определяется тыльное угловое отклонение и смещение тыльного отломка полулунной ямки. Кости запястья остаются на одной оси с тыльным отломком, аналогично перелому Бартона. (Справа) На заднепередней рентгенограмме у этого же пациента через шесть недель определяется повторное смещение отломков перелома с миграцией спиц . Имеется западение лучевой суставной поверхности на 4 мм и возвращение исходного локтевого положительного отклонения. д) Диагностическая памятка: 1. Следует учесть: • Перелом Коллиса является только первым подтипом перелома дистального эпиметафиза лучевой кости; не описывает точно весь класс повреждений 2. Советы по интерпретации изображений: • Все переломы дистального эпиметафиза лучевой кости следует специально исследовать для выявления: о Уменьшения ладонного наклона, лучевого отклонения, высоты лучевой кости, внутрисуставного расширения, разрыва запястной дуги, перелома шиловидного отростка локтевой кости о Сопутствующих повреждений 3. Рекомендации по отчетности: • Описывают смещение, внутрисуставное расширение, наличие/тяжести раздробления, ассоциированных повреждений • Знакомятся с системой степеней, которой пользуется направляющий клиницист е) Список использованной литературы: 1. Porrino JA Jr et al: Fracture of the distal radius: epidemiology and premanagement radiographic characterization. AJR Am J Roentgenol. 203(3):551-9, 2014 2. Fallahi F et al: Explorative study of the sensitivity and specificity of the pronator quadratus fat pad as a predictor of subtle wrist fractures. Skeletal Radiol. 42(2):249-53, 2013 3. Randsborg PH et al: Fractures in children: epidemiology and activity-specific fracture rates. J Bone Joint Surg Am. 95(7):e421-7, 2013 4. Belloti JC et al: Are distal radius fracture classifications reproducible? Intra and interobserver agreement. Sao Paulo Med J. 126(3): 180-5, 2008 – Также рекомендуем “Признаки полулунного нагрузочного перелома” Редактор: Искандер Милевски. Дата публикации: 15.10.2020 Оглавление темы “Лучевая диагностика травм.”:
|
Источник
Рентгенограмма, МРТ при переломе шиловидного отростка локтевой кости
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Локализации перелома:
– Криволинейный кортикальный перелом кончика
– Косой перелом основания шиловидного отростка локтевой кости
2. Рентгенография при переломе шиловидного отростка локтевой кости:
• Отломки перелома значительно отличаются по величине и форме
3. МРТ при переломе шиловидного отростка локтевой кости:
• Т1 ВИ:
о ↓ интенсивности сигнала линии перелома
о ± ассоциированные повреждения связки
• Т2ВИ:
о ↓ интенсивности сигнала линии перелома; может быть скрыт окружающим отеком (↑ интенсивности сигнала)
о Сопутствующие повреждения:
– Перелом луча в типичном месте
– Повреждение мягких тканей:
Разрывы треугольного фиброзно-хрящевого комплекса (ТФХК): ↑ интенсивности сигнала между ТФХК и шиловидным отростком локтевой кости
Повреждения сухожилия (например, локтевого разгибателя запястья)
– Нестабильность дистального лучелоктевого сустава:
Подвывих локтевой кости, связанный с лучевой сигмовидной вырезкой
Разрыв межкостной перепонки
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография: заднепередняя, косая, боковая
о МРТ: переломы без смещения; ассоциированные разрывы ТФХК
• Рекомендация по протоколу:
о Лучезапястный сустав следует располагать в центре изображения
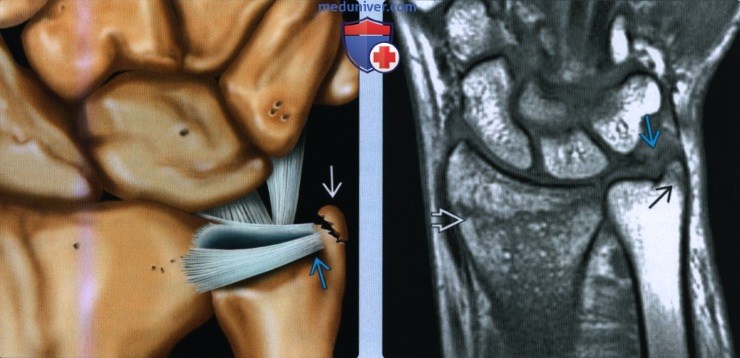 (Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Справа) На фронтальной МРТ Т1ВИ, полученной у пациента 39 лет с опухолью запястья, но в остальном нормальными рентгеновскими снимками, определяется перелом лучевой кости в типичном месте без смещения с переломом кончика шиловидного отростка локтевой кости без смещения, вероятно, в результате прямого давления на смежные кости запястья. Треугольный фиброзно-хрящевой комплекс, вероятно, разорван.
б) Патология:
1. Общая характеристика:
• Этиология:
о Падение на вытянутую руку с пронированной кистью
о Может привести к вдавленному или отрывному перелому
2. Стадирование, градации и классификация перелома шиловидного отростка локтевой кости:
• Обычно встречается с переломом луча в типичном месте
• Классификация ассоциированных разрывов ТФХК Палмера:
о IA: центральная перфорация
о IB: отрыв от локтевой кости, + перелом луча в типичном месте
о IC: дистальный отрыв
о ID: отрыв от лучевой кости, ± перелом сигмовидной вырезки
• Несрастание шиловидного отростка локтевой кости с клиническими симптомами:
о 1 тип: перелом со стабильным дистальным лучелоктевым суставом
о 2 тип: перелом с подвывихом дистального лучелоктевого сустава
3. Макроскопические и хирургические особенности:
• Перелом кончика шиловидного отростка:
о Сдавливание: шиловидный отросток против костей запястья
о Отрыв: комплекс локтевой коллатеральной связки
• Перелом основания шиловидного отростка:
о Отрыв прикрепления ТФХК к локтевой кости ± разрыв ТФХК
о Перелом луча в типичном месте с нестабильностью дистального лучелоктевого сустава всегда сопровождается переломом основания шиловидного отростка локтевой кости
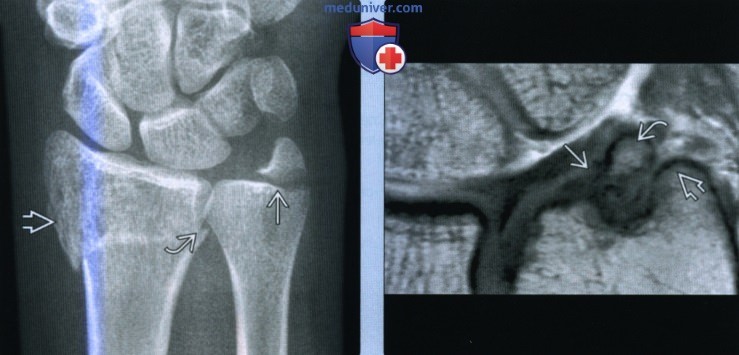 (Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Справа) На фронтальной МРТ Т1ВИ определяется несросшийся перелом шиловидного отростка локтевой кости. Отломок перелома имеет выраженный кортикальный слой, как и донорский участок. Прикрепление треугольного фибрознохрящевого комплекса к локтевой кости остается интактным вместе с латеральным краем отломка.
в) Клинические особенности:
1. Проявления перелома шиловидного отростка локтевой кости:
• Типичные признаки/симптомы:
о Боль по локтевому/медиальному краю запястья
2. Демография:
• Возраст:
о Перелом шиловидного отростка часто встречается у пожилых женщин (60-80 лет)
о Разрыв треугольного фиброзно-хрящевого (локтевого) комплекса часто встречаются у молодых людей
• Пол:
о М<Ж
• Эпидемиология:
о Переломы луча в типичном месте составляют 74% от переломов предплечья:
– Сопутствующий перелом шиловидного отростка локтевой кости в 45-5% случаев
3. Течение и прогноз:
• Перелом кончика шиловидного отростка: стабильный
• Перелом основания шиловидного отростка: потенциально нестабильный:
о Ассоциированный с нестабильностью дистального лучелоктевого сустава, разрывом ТФХК и/или разрывом сухожилия
о ↑ риск несрастания
• Частота несрастания перелома шиловидного отростка 26%:
о 1 тип ассоциирован со стабильным дистальным лучелоктевым суставом (место прикрепления ТФХ интактно)
о 2 тип ассоциирован с нестабильным дистальным лучелоктевым суставом
4. Лечение перелома шиловидного отростка локтевой кости:
• Консервативное:
о Изолированные переломы кончика шиловидного отростка локтевой кости = закрытая репозиция/иммобилизация
о Перелом основания шиловидного отростка без смещения + стабильный дистальный лучелоктевой сустав = иммобилизация
• Хирургическое:
о Проведение оперативного вмешательства до сих пор спорно:
– Стандартный доступ:
о Открытая пластика при переломе со смещением >2 мм, сильном повреждении связки или ТФХК, нестабильном дистальном лучелоктевом суставе
– По последним данным пластика при переломе основания шиловидного отростка локтевой кости 1° в случае надежной стабилизации перелома луча в типичном месте и сохранении интактными мягких тканей не требуется
о Несрастание перелома с клиническими симптомами:
– 1 тип: иссечение отломка устраняет боль
– 2 тип: стабилизация дистального лучелоктевого сустава, пластика ТФХК ± иссечение отломка
г) Диагностическая памятка. Рекомендации по отчетности:
• Описывают локализацию перелома шиловидного отростка локтевой кости и степень смещения
• В случае перелома основания шиловидного отростка оценивают целостность дистального лучелоктевого сустава и ТФХК
д) Список использованной литературы:
1. Yilmaz S et al: Ulnar styloid fracture has no impact on the outcome but decreases supination strength after conservative treatment of distal radial fracture. J Hand Surg Eur Vol. 40(8):872-3, 2015
2. Wijffels MM et al: Ulnar styloid process nonunion and outcome in patients with a distal radius fracture: a -analysis of comparative clinical trials. Injury. 45(12): 1889-95, 2014
3. Hauck RM et al: Classification and treatment of ulnar styloid nonunion. J Hand Surg Am. 21 (3):418-22,1996
– Также рекомендуем “Послеоперационная оценка перелома луча в типичном месте”
Редактор: Искандер Милевски. Дата публикации: 16.10.2020
Источник

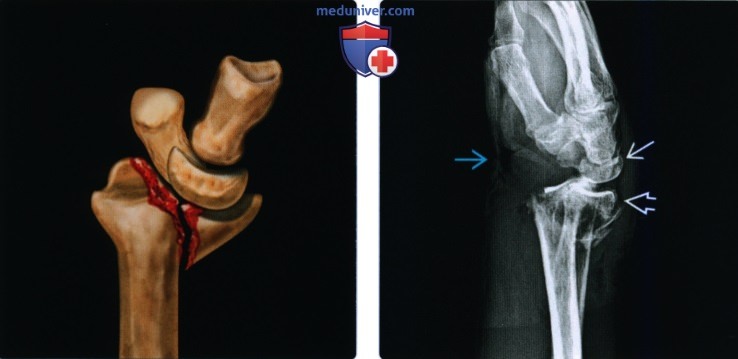 (Слева) На рисунке показан классический перелом Бартона с внутрисуставным тыльным краевым переломом дистального эпиметафиза лучевой кости. Обратите внимание, что запястные кости смещаются дорсально и проксимально с отломком перелома и больше не совпадают с осью диафиза лучевой кости.
(Слева) На рисунке показан классический перелом Бартона с внутрисуставным тыльным краевым переломом дистального эпиметафиза лучевой кости. Обратите внимание, что запястные кости смещаются дорсально и проксимально с отломком перелома и больше не совпадают с осью диафиза лучевой кости.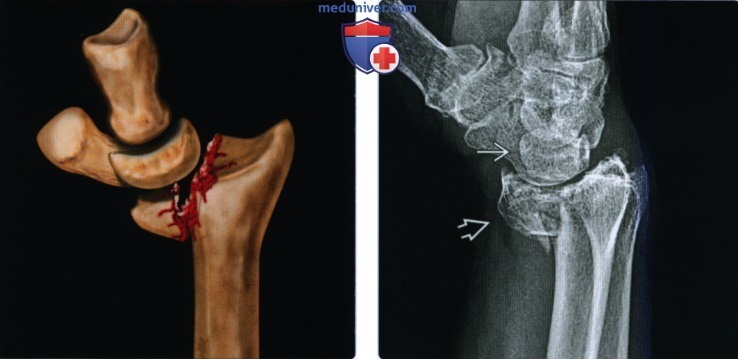 (Слева) На рисунке определяется обратный перелом Бартона (ладонного края). Внутрисуставной перелом располагается на ладонной стороне, а отломок смещен в ладонную и проксимальную сторону. Кости запястья перемещаются вместе с отломком, что характерно для перелома Бартона.
(Слева) На рисунке определяется обратный перелом Бартона (ладонного края). Внутрисуставной перелом располагается на ладонной стороне, а отломок смещен в ладонную и проксимальную сторону. Кости запястья перемещаются вместе с отломком, что характерно для перелома Бартона.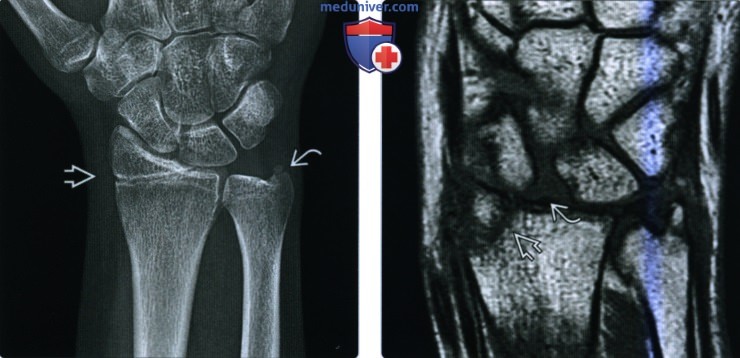 (Слева) На заднепередней рентгенограмме определяется перелом Хатчинсона (перелом водителя) у пациента 37 лет. Края перелома несколько нечеткие, поскольку это подострый перелом. Кроме того, имеется едва заметный отрыв шиловидного отростка локтевой костив.
(Слева) На заднепередней рентгенограмме определяется перелом Хатчинсона (перелом водителя) у пациента 37 лет. Края перелома несколько нечеткие, поскольку это подострый перелом. Кроме того, имеется едва заметный отрыв шиловидного отростка локтевой костив.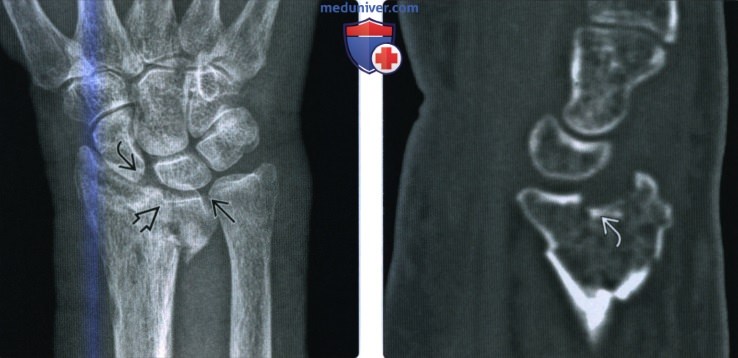 (Слева) На заднепередней рентгенограмме определяется подострый внутрисуставной перелом дистального эпиметафиза лучевой кости со значительным западением полулунной ямки. Этот полулунный нагрузочный перелом возникает в результате осевой нагрузки с ударением полулунной кости о дистальный эпиметафиз лучевой кости в полулунной ямке. Укорочение лучевой кости и возможный разрыв ладьевидно-полулунной связки являются показателями плохого прогноза.
(Слева) На заднепередней рентгенограмме определяется подострый внутрисуставной перелом дистального эпиметафиза лучевой кости со значительным западением полулунной ямки. Этот полулунный нагрузочный перелом возникает в результате осевой нагрузки с ударением полулунной кости о дистальный эпиметафиз лучевой кости в полулунной ямке. Укорочение лучевой кости и возможный разрыв ладьевидно-полулунной связки являются показателями плохого прогноза.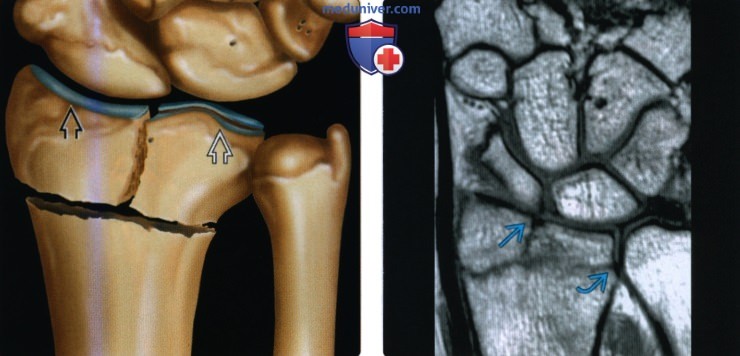 (Слева) На фронтальном рисунке показан внутрисуставной переход нагрузочного полулунного перелома дистального эпиметафиза лучевой кости в лучезапястный сустав, разделяющий ладьевидную ямку от полулунной ямки.
(Слева) На фронтальном рисунке показан внутрисуставной переход нагрузочного полулунного перелома дистального эпиметафиза лучевой кости в лучезапястный сустав, разделяющий ладьевидную ямку от полулунной ямки.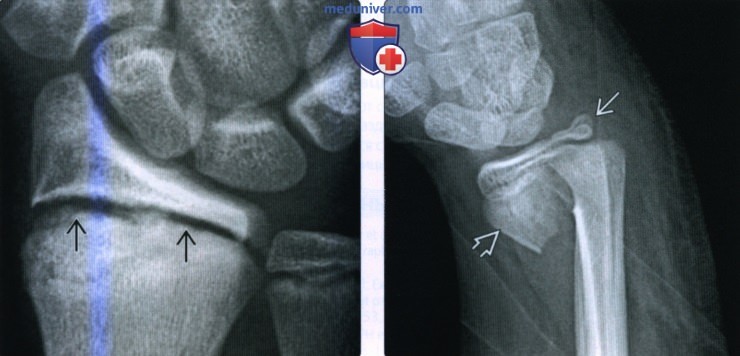 (Слева) На заднепередней рентгенограмме определяется резорбция дистальною метафиза лучевой кости у гимнаста подросткового возраста. Рентгенологическая картина свидетельствует о рахите, но на этом снимке также можно видеть хроническое повреждение Салтера-Харриса I, связанное со значительным многократным давлением.
(Слева) На заднепередней рентгенограмме определяется резорбция дистальною метафиза лучевой кости у гимнаста подросткового возраста. Рентгенологическая картина свидетельствует о рахите, но на этом снимке также можно видеть хроническое повреждение Салтера-Харриса I, связанное со значительным многократным давлением.
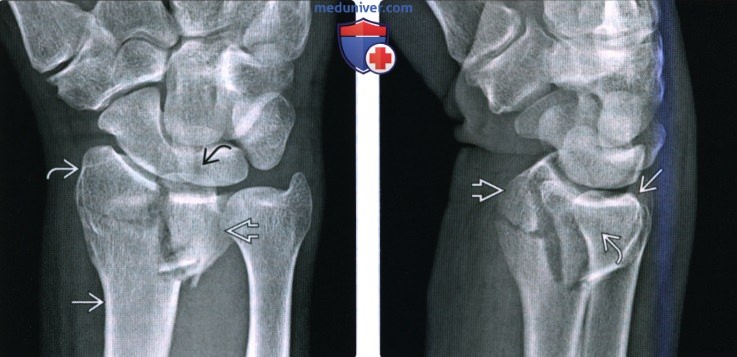 (Слева) На заднепередней рентгенограмме у мужчины 37 лет после ДТП на мотоцикле определяется раздробление дистального эпиметафиза лучевой кости с образованием четырех отдельных отломков: диафиз лучевой кости, шиловидный отросток лучевой кости, ладонная полулунная ямка и тыльная полулунная ямка. Этот перелом переходит на лучезапястный сустав, но не затрагивает дистальный лучелоктевой сустав.
(Слева) На заднепередней рентгенограмме у мужчины 37 лет после ДТП на мотоцикле определяется раздробление дистального эпиметафиза лучевой кости с образованием четырех отдельных отломков: диафиз лучевой кости, шиловидный отросток лучевой кости, ладонная полулунная ямка и тыльная полулунная ямка. Этот перелом переходит на лучезапястный сустав, но не затрагивает дистальный лучелоктевой сустав.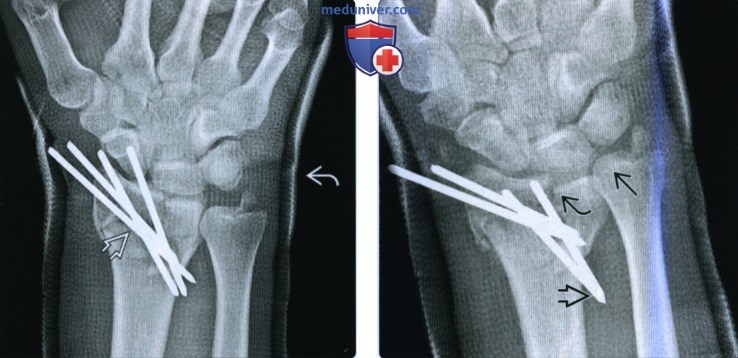 (Слева) На заднепередней рентгенограмме у этого же пациента определяется первичная послеоперационная рентгенологическая картина после закрытой репозиции с помощью подкожной фиксации спицами. Четыре спицы Киршнера пересекают шиловидный отросток и диафиз лучевой кости, восстанавливая высоту и угловое отклонение лучевой кости. Стекловолоконная лонгета на месте.
(Слева) На заднепередней рентгенограмме у этого же пациента определяется первичная послеоперационная рентгенологическая картина после закрытой репозиции с помощью подкожной фиксации спицами. Четыре спицы Киршнера пересекают шиловидный отросток и диафиз лучевой кости, восстанавливая высоту и угловое отклонение лучевой кости. Стекловолоконная лонгета на месте.