Перелом шиловидного отростка дистального эпифиза локтевой кости
|
Источник
Рентгенограмма, МРТ при переломе шиловидного отростка локтевой кости
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
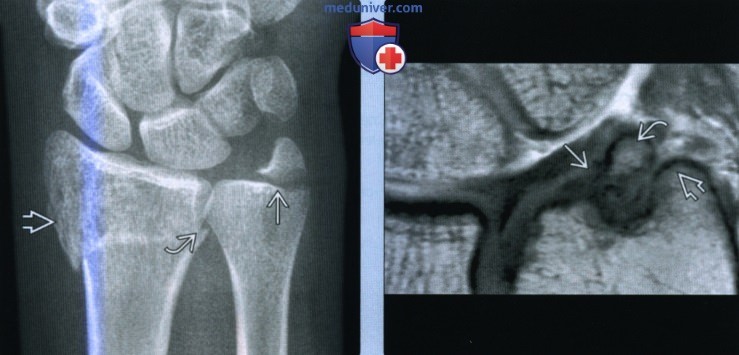
о Локализации перелома:
– Криволинейный кортикальный перелом кончика
– Косой перелом основания шиловидного отростка локтевой кости
2. Рентгенография при переломе шиловидного отростка локтевой кости:
• Отломки перелома значительно отличаются по величине и форме
3. МРТ при переломе шиловидного отростка локтевой кости:
• Т1 ВИ:
о ↓ интенсивности сигнала линии перелома
о ± ассоциированные повреждения связки
• Т2ВИ:
о ↓ интенсивности сигнала линии перелома; может быть скрыт окружающим отеком (↑ интенсивности сигнала)
о Сопутствующие повреждения:
– Перелом луча в типичном месте
– Повреждение мягких тканей:
Разрывы треугольного фиброзно-хрящевого комплекса (ТФХК): ↑ интенсивности сигнала между ТФХК и шиловидным отростком локтевой кости
Повреждения сухожилия (например, локтевого разгибателя запястья)
– Нестабильность дистального лучелоктевого сустава:
Подвывих локтевой кости, связанный с лучевой сигмовидной вырезкой
Разрыв межкостной перепонки
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография: заднепередняя, косая, боковая
о МРТ: переломы без смещения; ассоциированные разрывы ТФХК
• Рекомендация по протоколу:
о Лучезапястный сустав следует располагать в центре изображения
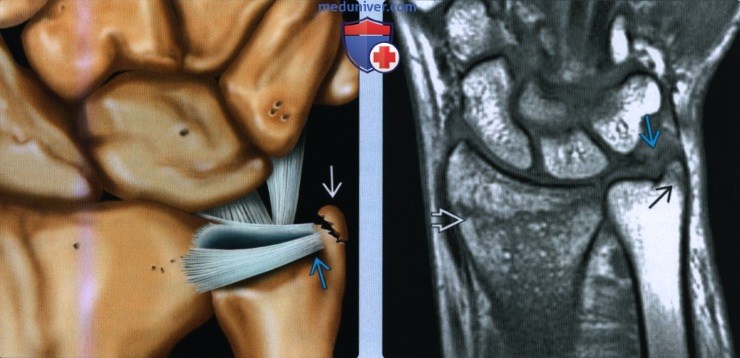 (Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Слева) На рисунке показан перелом шиловидного отростка дистального эпиметафиза локтевой кости без смещения в месте прикрепления треугольного фиброзно-хрящевого комплекса. Этот краевой перелом может быть результатом сдавливания смежными костями запястья или в результате отрыва комплекса локтевой коллатеральной связки.
(Справа) На фронтальной МРТ Т1ВИ, полученной у пациента 39 лет с опухолью запястья, но в остальном нормальными рентгеновскими снимками, определяется перелом лучевой кости в типичном месте без смещения с переломом кончика шиловидного отростка локтевой кости без смещения, вероятно, в результате прямого давления на смежные кости запястья. Треугольный фиброзно-хрящевой комплекс, вероятно, разорван.
б) Патология:
1. Общая характеристика:
• Этиология:
о Падение на вытянутую руку с пронированной кистью
о Может привести к вдавленному или отрывному перелому
2. Стадирование, градации и классификация перелома шиловидного отростка локтевой кости:
• Обычно встречается с переломом луча в типичном месте
• Классификация ассоциированных разрывов ТФХК Палмера:
о IA: центральная перфорация
о IB: отрыв от локтевой кости, + перелом луча в типичном месте
о IC: дистальный отрыв
о ID: отрыв от лучевой кости, ± перелом сигмовидной вырезки
• Несрастание шиловидного отростка локтевой кости с клиническими симптомами:
о 1 тип: перелом со стабильным дистальным лучелоктевым суставом
о 2 тип: перелом с подвывихом дистального лучелоктевого сустава
3. Макроскопические и хирургические особенности:
• Перелом кончика шиловидного отростка:
о Сдавливание: шиловидный отросток против костей запястья
о Отрыв: комплекс локтевой коллатеральной связки
• Перелом основания шиловидного отростка:
о Отрыв прикрепления ТФХК к локтевой кости ± разрыв ТФХК
о Перелом луча в типичном месте с нестабильностью дистального лучелоктевого сустава всегда сопровождается переломом основания шиловидного отростка локтевой кости
 (Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Слева) На заднепередней рентгенограмме определяется перелом широкого основания шиловидного отростка локтевой кости со смещением 2 мм. Имеется сопутствующий оскольчатый перелом луча в типичном месте. Обратите внимание на расширение дистального лучелоктевого сустава, свидетельствующее о возможной потере стабильности сустава.
(Справа) На фронтальной МРТ Т1ВИ определяется несросшийся перелом шиловидного отростка локтевой кости. Отломок перелома имеет выраженный кортикальный слой, как и донорский участок. Прикрепление треугольного фибрознохрящевого комплекса к локтевой кости остается интактным вместе с латеральным краем отломка.
в) Клинические особенности:
1. Проявления перелома шиловидного отростка локтевой кости:
• Типичные признаки/симптомы:
о Боль по локтевому/медиальному краю запястья
2. Демография:
• Возраст:
о Перелом шиловидного отростка часто встречается у пожилых женщин (60-80 лет)
о Разрыв треугольного фиброзно-хрящевого (локтевого) комплекса часто встречаются у молодых людей
• Пол:
о М<Ж
• Эпидемиология:
о Переломы луча в типичном месте составляют 74% от переломов предплечья:
– Сопутствующий перелом шиловидного отростка локтевой кости в 45-5% случаев
3. Течение и прогноз:
• Перелом кончика шиловидного отростка: стабильный
• Перелом основания шиловидного отростка: потенциально нестабильный:
о Ассоциированный с нестабильностью дистального лучелоктевого сустава, разрывом ТФХК и/или разрывом сухожилия
о ↑ риск несрастания
• Частота несрастания перелома шиловидного отростка 26%:
о 1 тип ассоциирован со стабильным дистальным лучелоктевым суставом (место прикрепления ТФХ интактно)
о 2 тип ассоциирован с нестабильным дистальным лучелоктевым суставом
4. Лечение перелома шиловидного отростка локтевой кости:
• Консервативное:
о Изолированные переломы кончика шиловидного отростка локтевой кости = закрытая репозиция/иммобилизация
о Перелом основания шиловидного отростка без смещения + стабильный дистальный лучелоктевой сустав = иммобилизация
• Хирургическое:
о Проведение оперативного вмешательства до сих пор спорно:
– Стандартный доступ:
о Открытая пластика при переломе со смещением >2 мм, сильном повреждении связки или ТФХК, нестабильном дистальном лучелоктевом суставе
– По последним данным пластика при переломе основания шиловидного отростка локтевой кости 1° в случае надежной стабилизации перелома луча в типичном месте и сохранении интактными мягких тканей не требуется
о Несрастание перелома с клиническими симптомами:
– 1 тип: иссечение отломка устраняет боль
– 2 тип: стабилизация дистального лучелоктевого сустава, пластика ТФХК ± иссечение отломка
г) Диагностическая памятка. Рекомендации по отчетности:
• Описывают локализацию перелома шиловидного отростка локтевой кости и степень смещения
• В случае перелома основания шиловидного отростка оценивают целостность дистального лучелоктевого сустава и ТФХК
д) Список использованной литературы:
1. Yilmaz S et al: Ulnar styloid fracture has no impact on the outcome but decreases supination strength after conservative treatment of distal radial fracture. J Hand Surg Eur Vol. 40(8):872-3, 2015
2. Wijffels MM et al: Ulnar styloid process nonunion and outcome in patients with a distal radius fracture: a -analysis of comparative clinical trials. Injury. 45(12): 1889-95, 2014
3. Hauck RM et al: Classification and treatment of ulnar styloid nonunion. J Hand Surg Am. 21 (3):418-22,1996
– Также рекомендуем “Послеоперационная оценка перелома луча в типичном месте”
Редактор: Искандер Милевски. Дата публикации: 16.10.2020
Источник
Перелом дистального метаэпифиза лучевой кости («луч в типичном месте»)
Дистальный метаэпифиз – это нижний конец лучевой кости, расположенный рядом с кистью.
Перелом «луча в типичном месте» обычно возникает при прямом падении на вытянутую руку.Помимо резкой боли в руке, может появиться штыкообразная деформация, изменение положения кисти. В процесс перелома бывают вовлечены нервы и сосуды запястья, которые могут быть поджаты отломками, что проявляется онемением в пальцах, похолоданием кисти.
Для уточнения характера перелома и выбора дальнейшей тактики лечения используется рентгенография, в ряде случаев – компьютерная томография. Иногда требуется УЗИ кистевого сустава.
Поскольку лучевая кость примыкает к кисти, очень важно восстановить анатомию и объем движений в суставе, чтобы в дальнейшем избежать проблем с ним. Раньше такие переломы лечили консервативно, т. е. в гипсовой повязке, но часто отломки смещались, кость срасталась неправильно, что в дальнейшем сказывалось на функции конечности – рука не сгибалась и/или не разгибалась до конца – формировалась тугоподвижность сустава (контрактура), оставался болевой синдром. К тому же длительное пребывание в гипсе отрицательно сказывалось на кожных покровах.
Длительность больничного листа при переломе дистального метаэпифиза лучевой кости зависит от рода деятельности пациента. К примеру, для офисных работников средний срок нетрудоспособности – 1,5 месяца. Для профессий, связанных с физической нагрузкой, срок нетрудоспособности может быть увеличен.
Консервативное лечение перелома лучевой кости в типичном месте (гипсовая повязка)
При переломах без смещения можно предложить консервативное лечение – в гипсовой повязке. Средний срок пребывания в гипсе – 6-8 недель. Это редко проходит для конечности бесследно – после консервативного лечения сустав требует разработки движений, реабилитации. При лечении перелома даже с небольшим смещением в гипсе может произойти вторичное смещение отломков.
Оперативное лечение перелома лучевой кости в типичном месте (остеосинтез)
Практически все переломы лучевой кости со смещением требуют оперативного лечения – сопоставления и фиксирования отломков кости – остеосинтеза. Именно этот метод позволяет восстановить функцию кисти наиболее полноценно и добиться хороших функциональных результатов.
Лучевая кость полностью срастается примерно за 6-8 недель. Спустя этот срок пациент может начинать полноценно пользоваться рукой. Но разрабатывать руку с помощью определенных, рекомендованных врачом, упражнений, благодаря использованию фиксаторов можно уже спустя 1-2 недели после вмешательства. Легкие спортивные физические нагрузки можно начинать примерно спустя 3 месяца после операции.
В зависимости от типа перелома (оскольчатый, многооскольчатый, со значительным или незначительным смещением) можно выделить несколько возможных вариантов фиксации – пластиной, фиксированной винтами; аппаратом внешней фиксации; винтами; спицами.
В ряде случаев при выраженном отеке накладывается аппарат внешней фиксации, а после спадения отека он заменяется на пластину (или другой фиксатор в зависимости от типа перелома).
Остеосинтез лучевой кости пластиной
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально изготовленной для данного сегмента. После сопоставления отломков пластина фиксируется винтами к поврежденной кости. После установки пластины накладываются на кожу накладываются швы на 2 недели, а также гипсовая лонгета примерно на тот же срок. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для более быстрого срастания костей, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в амбулаторном режиме спустя 2 недели. Рука носится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины нет.
Аппарат внешней фиксации
В ряде случаев – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы, однако за аппаратом нужно следить – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в лонгете, потом пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после рентген-контроля, в условиях стационара. Операция снятия аппарата внешней фиксации не занимает много времени и достаточно легко переносится пациентом. Средний срок госпитализации 5-7 дней, длительность больничного листа – около 1,5 месяцев. Перевязки надо делать через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами, или винтами
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. Примерно на 2 недели накладывается гипсовая лонгета, затем человек начинает разрабатывать руку. Спустя 6-8 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантов, удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, этот дефект заполняется либо собственной костью человека (трансплантат берется, как правило, из гребня подвздошной кости), либо искусственной костью, которая за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное и восстановительное лечение при застарелых и неправильно сросшихся переломах дистального метаэпифиза лучевой кости аналогичны описанным выше. Однако, учитывая застарелый характер повреждения, может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия – раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые иннервируют всю верхнюю конечность (отвечают за ее чувствительность и движения), и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции.
Источник
