Перелом сесамовидной косточки

 С подошвенной стороны плюснефалангового сустава первого пальца стопы в структуре сгибательного аппарата имеются две небольшие кости размерами меньше горошины. Несмотря на то, что косточки очень маленькие по размеру, они играют огромную роль во время ходьбы, бега, прыжков и другой нагрузки на стопу. Если сесамовидные косточки вовлекаются в какой-либо патологический процесс, то они становятся источником сильной боли, значительно ухудшая качество жизни пациента.
С подошвенной стороны плюснефалангового сустава первого пальца стопы в структуре сгибательного аппарата имеются две небольшие кости размерами меньше горошины. Несмотря на то, что косточки очень маленькие по размеру, они играют огромную роль во время ходьбы, бега, прыжков и другой нагрузки на стопу. Если сесамовидные косточки вовлекаются в какой-либо патологический процесс, то они становятся источником сильной боли, значительно ухудшая качество жизни пациента.
Анатомия
У основания первого пальца стопы расположен важный с функциональной точки зрения первый плюснефаланговый сустав. Две небольшие сесамовидные косточки расположены с подошвенной стороны этого сустава: одна расположена с внутренней стороны, другая – с наружной. Сесамовидные кости расположены внутри сухожилий сгибателей первого пальца. Эти структуры вместе образуют сгибательный аппарат первого пальца стопы. Поскольку на первый палец приходятся большие нагрузки, то эти нагрузки выполняются за счёт сгибательного аппарата. Сесамовидные кости увеличивают рычаги воздействия сухожилий сгибателей на фаланги первого пальца, а также снижают силу трения сухожилий о мягкие ткани в положении разгибания первого пальца.
Причины
Болевой синдром может развиваться по разным причинам. Одна из причин – это перегрузка связочного аппарата сесамовидных костей. Это состояние могут называть сесамоидитом. Перегрузка чаще всего развивается после чрезмерных занятий бегом или танцами.
Другая причина болей, связанных с сесамовидными костями, – это переломы. Переломы могут произойти при приземлении прямо на область первого плюсне-фалангового сустава стопы. Могут иметь место и так называемые стресс-переломы сесамовидных костей. Стресс-переломы возникают из-за постоянного воздействия больших нагрузок на аппарат сесамовидных костей. Это характерно для спортсменов, чаще всего страдают атлеты.
Ещё одна причина – это артроз сустава между головкой первой плюсневой кости и сесамовидными костями. Сесамовидные кости при движениях большого пальца стопы скользят кпереди и кзади по подошвенной поверхности головки первой плюсневой кости. Как и в других суставах организма, в этом суставе может развивается артроз. Артроз в данном суставе характерен для пациентов с высоким продольным сводом стопы. При высоком продольном своде стопы аппарат сесамовидных костей находится в большем натяжении и суставы сесамовидных костей подвержены большей нагрузке. В конечном итоге хрящ сесамовидных костей и головки первой плюсневой кости начинает разрушаться.
Редкой причиной является нарушение кровоснабжения аппарата сесамовидных костей, в результате чего нарушается структура кости. Это состояние называется асептическим некрозом сесамовидной кости. При этом дополнительно могут образовываться отложения кальция в мягких тканях вокруг первого плюсне-фалангового сустава.
Иногда боль со стороны подошвенной поверхности исходит от дополнительных мягкотканных образований под большим пальцем стопы. Например, подошвенный кератоз может вызывать боль со стороны подошвенной поверхности первого плюсне-фалангового сустава.
Симптомы
Пациенты с патологией сесамовидных костей обычно чувствуют ноющую боль со стороны подошвенной поверхности плюснефалангового сустава первого пальца стопы. При прикосновении с подошвенной стороны боль усиливается. Движения в суставе большого пальца часто ограничены. Пациенты замечают, что при ходьбе боль усиливается перед тем, когда стопа отталкивается для следующего шага. Время от времени первый плюсне-фаланговый сустав может заклинивать или щёлкать, что усиливает боль. После отдыха боль уходит или ослабевает. Некоторые пациенты отмечают онемение в области первого и второго пальцев стопы.
Диагноз
Врач задаст много вопросов о развитии заболевания. Вас спросят о жалобах в настоящее время и о проблемах со стопой в прошлом. Врач осмотрит стопы. Осмотр может быть немного болезненным, но необходимо определить болезненные точки, проверить движения пальцев. Пациента могут попросить пройтись по кабинету.
Обязательным является выполнение рентгеновского снимка (рентгенограммы). Выполняется несколько проекций. Одна из них – аксиальная, на которой четко видны сесамовидные косточки. Для этой проекции нужна специальная укладка и рентгеновский луч идёт под углом.
На рентгенограмме может выявиться, что сесамовидная кость состоит из двух или более отдельных костей, как будто это перелом, но границы между ними гладкие. Это нормально и может наблюдаться у каждого десятого. На рентгенограмме оценивается положение сесамовидных косточек, а также пространство (сочленение) между головкой плюсневой кости и сесамовидными костями. Суставное пространство в норме на рентгенограмме выглядит равномерным. Сужение и неравномерность говорит о патологии.
Если по обычной рентгенограмме трудно судить о наличии перелома сесамовидной кости, то может быть назначено сканирование. Это такое исследование, при котором внутривенно вводят специальное раствор – контрастное вещество. Контрастное вещество накапливается в костной ткани определённым образом. Сканируя скелет человека ренгеновскими лучами, выстраивают специальные изображения, на котором отражается накопленное рентгенконтрастное вещество. Если в костной ткани имеется патологический очаг, то рисунок накопления контрастного вещества будет выглядеть по-другому. Для каждого патологического процесса имеется свой уникальный образец накопления контрастного вещества. Таким образом перелом можно отличить от врожденного разделения сесамовидной кости.
Для получения наиболее полной картины о заболевании может понадобиться выполнение магнитно-резонансной томографии (МРТ). На МР- изображениях можно изучить взаимоотношения анатомических структур стопы, исключить другие патологические процессы, в том числе и инфекцию.
Лечение
Консервативное лечение
Как правило, лечение начинается с консервативных методов. Обычно в таком случае рекомендуют нестероидные противовоспалительные препараты (НПВП), такие как диклофенак, индометацин, ибупрофен. Эти средства обычно хорошо снимают боль и воспаление. Можно попробовать использовать специальные стельки, облегчающие нагрузку на первый плюсне-фаланговый сустав. Обязательно надо исключить использование обуви с высоким каблуком. Чем выше каблук, тем больше нагрузка на передний отдел стопы, а значит и на болезненный плюснефаланговый сустав. В некоторых случаях врач может предложить инъекцию стероидного средства в болезненную область. Обычно это помогает снять выраженный болевой синдром.
Если имеется переломом сесамовидной кости без разрыва разгибательного аппарата, то рекомендуется ношение гипсовой или пластиковой шины в течение примерно шести недель. После этого пациент должен носить обувь на жесткой подошве. Жесткая подошва удерживает палец в прямом положении, не позволяя участвовать в перекате стопы – таким образом снимается нагрузка со сгибательного аппарата. В некоторых случаях доктор может посоветовать лечение без использования шин, назначив ношение обуви на жесткой подошве. Если перелом сесамовидной косточки происходит с разрывом сгибательного аппарата, то для полного восстановления функции необходимо оперативное лечение.
Стресс-переломы и асептический некроз сесамовидной кости хуже поддаются консервативному лечению. Некоторые врачи рекомендуют гипсовую или пластиковую шину на срок до восьми недель с исключением какой-либо нагрузки на ногу. Если после назначения консервативного лечения в течение 8 – 12 недель лучше не становится, то скорее всего необходима операция.
Оперативное лечение
Удаление сесамовидной кости
Врач может предложить удаление части или всей сесамовидной кости. Когда сесамовидная кость удаляется частично, другая сесамовидная кости в состоянии обеспечить точку опоры для сгибателей. Однако если удалить обе кости, то сгибатели не смогут нормально функционировать и первый палец становится когтеобразным. Поэтому хирурги обычно избегают удаления обеих сесамовидных костей.
Когда сесамовидная кость сломана, операция делается с целью удаления нефункциональных отломков и восстановления целостности сгибательного аппарата. При стрессовых переломах у спортсменов, когда необходимо наиболее полное восстановление, операция может быть выполнена с применением костных трансплантатов. Для удаления сесамовидных костей разрез делается с внутренней стороны стопы. Иногда возникает необходимость выполнить данную операцию из разреза по подошвенной стороне стопы между головками первой и второй плюсневых костей.
Реабилитация
Реабилитация после консервативного лечения
При незначительно выраженном болевом синдроме врач может разрешить продолжить повседневные занятия сразу, но с условием использования обуви на жёсткой подошве. Если заболевание выражено умеренно, то потребуется использовать костыли и не нагружать ногу на срок от нескольких дней до двух – трёх недель. При выраженном болевом синдроме потребуется ходить на костылях без нагрузки на ногу в течение нескольких недель. Как правило, полного восстановления не следует ожидать ранее четырёх – шести недель.
Физиотерапия помогает уменьшить боль и отёк. Если нет противопоказаний, то назначают ультразвук, тепловые процедуры. Иногда с физиолечением сочетают использование противовоспалительных мазей и кремов.
Реабилитация после оперативного лечения
После хирургического лечения большинству пациентов рекомендуется использовать костыли и избегать нагрузки на ногу. Тем, кому выполнялось восстановление сгибательного аппарата первого пальца стопы или же костная пластика, рекомендуется иммобилизация гипсовой или пластиковой шиной. После этого рекомендуют ношение обуви на жёсткой подошве до полного восстановления. Результаты выполненной костной пластики сесамовидной кости можно оценить через 2 месяца, выполнив МРТ.
Обязательно выполняются упражнения лечебной физкультуры. В зависимости от выполненной операции упражнения начинают в разные сроки после операции, постепенно увеличивая нагрузку и сложность. Лечебная физкультура необходима для восстановления и поддержания тонуса мышц голени и стопы.
Источник
Переломы и вывихи пальцев стопы. Диагностика и лечение
Переломы фаланг пальцев — нередкие осложнения, в большинстве случаев являются результатом прямой травмы. Внутри сухожилия короткого сгибателя большого пальца обычно находятся две сесамовидные косточки, лишь изредка подвергающиеся переломам.
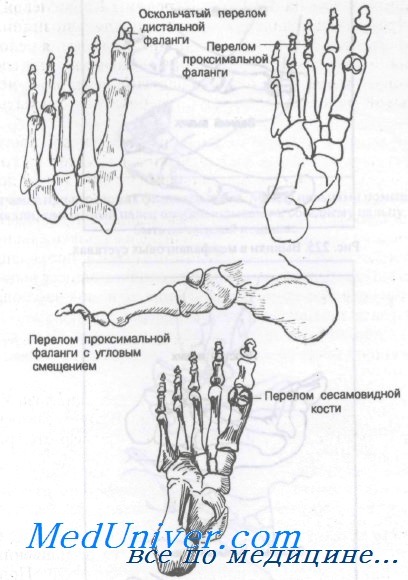
Большинство переломов фаланг — результат прямого удара, например падения тяжелого предмета на стопу. Переразгибание пальца (непрямой механизм) может привести к спиральному или отрывному перелому. Переломы сесамовидных костей обычно возникают вследствие острой или хронической прямой травмы. Перелом медиальной сесамовидной кости встречается чаще, чем латеральной.
Переломы фаланг проявляются болью, припухлостью и кровоизлияниями в первые 2—3 ч с момента травмы. Подногтевая гематома может появиться в течение первых 12 ч. При вывихах в плюснефаланговых суставах отмечаются боль, припухлость, невозможность ходить и заметная деформация.
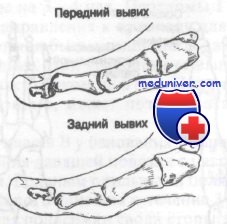
Перелом фаланги лучше всего выявляют на рентгенограммах в прямой и косой проекциях. Для лучшей визуализации переломы сесамовидных костей требуют косых тангенциальных проекций. Удвоенная сесамовидная кость имеет гладкую закругленную поверхность, которую трудно спутать с острым отломком при переломах.
Лечение переломов и вывихов фаланг пальцев стопы
Переломы фаланг II—V пальцев без смещения можно лечить методом динамического шинирования. Динамическое шинирование состоит в том, что поврежденный палец прибинтовывают к соседнему здоровому, предварительно поместив между ними хлопчатобумажную прокладку. Шину следует менять через каждые несколько дней и иммобилизацию продолжать в течение 2—3 нед.

Лечение при переломах фаланг пальцев. Между пальцами помещают прокладку из мягкой ткани, сломанный палец прибинтовывают к соседнему пальцу. Обувь должна быть на твердой подошве
Желательно ношение открытой обуви. Перелом фаланги со смещением подлежит репозиции по методике, показанной на рисунке. После репозиции необходимо сделать снимки. Если репозиция нестабильна, рекомендуется направление к ортопеду для внутренней фиксации. Открытые переломы фаланг подлежат хирургической обработке с тщательным промыванием раны и по возможности ушиванием.
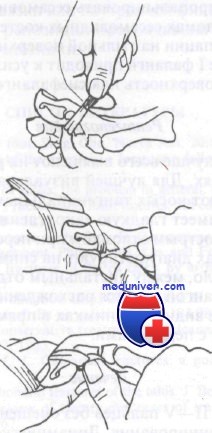
Закрытая репозиция перелома фаланги со смещением
Настоятельно рекомендуются наложение стерильной повязки, антибиотики и раннее направление к специалисту. Оскольчатые переломы I пальца лечат наложением гипсового сапожка, поскольку динамическое шинирование не дает адекватной иммобилизации. При переломе сесамовидной кости назначают супинатор на срок до 8 нед, однако при выраженной симптоматике может быть показан короткий гипсовый сапожок.
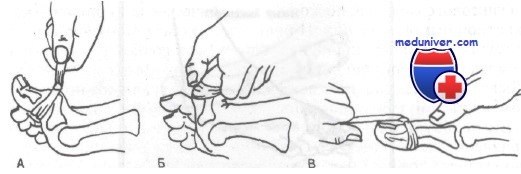
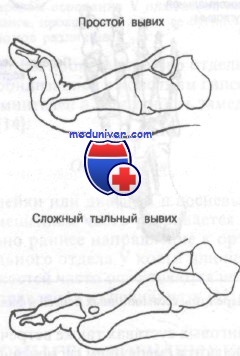
Репозиция вывиха в плюснефаланговом суставе.
А. По линии деформации делают вытяжение.
Б. Для воспроизведения действия повреждающей силы осуществляют переразгибание пальца.
В. При продолжающейся тракции завершают репозицию
Вывих в проксимальном межфаланговом суставе можно лечить методом закрытой репозиции с последующим прибинтовыванием к соседнему пальцу. При нестабильности репозиции необходимо срочное направление для внутренней фиксации. Вывихи в предплюсне-фаланговых суставах требуют парентерального введения анальгетиков и местной анестезии перед попыткой репозиции.
Как показано на рисунке, для репозиции дорсального вывиха обычно достаточно переразгибания в сочетании с тракцией в дистальном направлении. Стабильность репозиции достигается применением металлической шины сроком от 2 до 5 нед, а при нестабильности необходимо срочное направление для наложения гипсовой повязки или внутренней фиксации. При безуспешной попытке закрытой репозиции пострадавшего следует срочно направить для открытой репозиции.
– Также рекомендуем “Раны кисти. Диагностика и лечение”
Оглавление темы “Травматология и ортопедия”:
- Переломы и вывихи пальцев стопы. Диагностика и лечение
- Раны кисти. Диагностика и лечение
- Инъекционные повреждения кисти и ее инородные тела. Диагностика и лечение
- Размозженные, скальпированные, колотые раны кисти. Диагностика и лечение
- Повреждения сухожилий кисти. Диагностика
- Лечение повреждений сухожилий кисти. Тактика
- Повреждение нервов кисти. Диагностика и лечение
- Травмы сосудов, связок кисти. Диагностика и лечение
- Миозит, лигаментит, тендинит кисти. Диагностика и лечение
- Стенозирующий тендовагинит кисти. Диагностика и лечение
Источник
Сесамоидит характеризуется болью в сесамовидных костях, расположенных под головкой 1-ой плюсневой кости, что может сопровождаться их воспалением или переломом. Диагноз обычно ставится на основе клинических данных. Лечение сводится к ношению ортопедической обуви и биопротезированию.
Кости стопы
Сесамоидит является распространенной причиной метатарзалгии. Две полулунные сесамовидные кости участвуют в обеспечении локомоторной функции стопы. Медиально расположена большеберцовая сесамовидная и латерально – малоберцовая сесамовидная кость. Травма или смещение сесамовидных костей при повреждении стопы (например, латеральное смещение сесамовидной кости при отклонении большого пальца кнаружи) может привести к появлению болей. Сесамоидит особенно часто встречается у танцоров, бегунов, и людей с куполовидной стопой, или при использовании обуви с высоким каблуком. Многие люди с бурситом большого пальца стопы имеют большеберцовый сесамоидит.
Клинические проявления
Боль при сесамоидитах возникает ниже головки 1-ой плюсневой кости; обычно боль усиливается при вставании или при ношении мягкой обуви на тонкой подошве или на высоких каблуках. Иногда при появлении воспаления наблюдаются умеренная припухлость и повышение местной температуры, реже – покраснение, которые могут распространяться медиально и производить впечатление поражения первого плюснефалангового сустава. Перелом сесамовидной кости также приводит к появлению боли, умеренной припухлости и, возможно, воспаления.
Клиническая оценка
Артроцентез применяется если есть кольцевое опухание сустава
Визуализация при подозрении на перелом, остеоартрит или смещение
При тыльном сгибании стопы и большого пальца необходимо проведение осмотра головок плюсневых костей и пальпации каждой из них по отдельности. Отмечается болезненность сесамовидных костей, особенно со стороны большеберцовой кости. Гиперкератоз, который может проявляться в виде мозолей или кожных разрастаний, может также провоцировать боль. При развитии воспаления и циркулярного отека в области первого плюснефалангового сустава может потребоваться выполнение пункции для исключения подагры и инфекционного артрита. Рентгенологическое исследование показано при подозрении на перелом, остеоартроз, смещение сесамовидных костей. Сесамовидные кости, разделенные на фрагменты прослойками хрящевой или фиброзной ткани, могут при рентгенографии демонстрировать признаки перелома. Если применение рентгенографии дало нечеткие результаты, требуется выполнение МРТ.
Иногда отказа от ношения обуви, вызывающей появление боли, бывает достаточно. Если симптомы сесамоидита сохраняются, назначают ношение обуви на толстой подошве и ортопедической обуви, позволяющей снизить нагрузку на сесамовидную кость. При переломах без смещения успешной может оказаться консервативная терапия, предусматривающая иммобилизацию сустава (возможно использование плоской жесткой ортопедической обуви). НПВП и инъекции глюкокортикоидов с анестетиком могут быть эффективны. Хирургическое удаление сесамовидной кости показано при отсутствии эффекта консервативной терапии, однако сведения о его эффективности противоречивы, поскольку оперативное вмешательство способно вызвать биомеханические и двигательные нарушения стопы. При наличии воспаления показано проведение консервативного лечения в сочетании с местным введением смеси глюкокортикоида и анестетика.
Танцоры, бегуны и люди, которые имеют куполообразную стопу, при ношении обуви на высоких каблуках или при наличии бурсита, имеют склонность к развитию боли сесамоидной косточки под головкой 1-го плюсневого пальца.
Боль усиливается при нагрузке на ногу, особенно при ношении определенного типа обуви.
Диагностика основывается на клинических данных; инфекция исключается при помощи анализа синовиальной жидкости во время отечности сустава, а перелом диагностируется при рентгенографическом исследовании.
Пациенту назначают новую обувь на толстой подошве, ортопедические стельки, которые снижают давление на сесамовидные кости.
Источник
