Перелом салтера харриса лечение
Эпифизеолиз – это нарушение целостности кости по линии, которая полностью или частично проходит через хрящевую эпифизарную пластинку (зону роста). Возникает в детском возрасте, до закрытия ростковых зон. Проявляется отеком, болью и нарушением функции. Из-за неярко выраженной симптоматики может ошибочно расцениваться как ушиб. Диагностируется на основании анамнеза, данных объективного обследования, результатов рентгенографии, реже – МРТ и КТ. Лечение обычно консервативное – репозиция с последующей иммобилизацией. Реже осуществляется оперативная фиксация фрагментов.
Общие сведения
Эпифизеолиз (перелом Салтера-Харриса) – травматическое повреждение костей, которое развивается только у пациентов детского возраста в период продолжающегося роста скелета. Впервые был описан в 1963 году. Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек. Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.
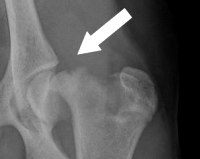
Эпифизеолиз
Причины эпифизеолиза
Причиной повреждения кости становятся бытовые и уличные травмы. Механизм аналогичен вывихам и надрывам связок у взрослых. Эпифизеолиз развивается при резком подворачивании ноги, переразгибании кисти, падении на локоть или плечо, резком рывке за руку, скручивании конечности по оси. Иногда провоцируется быстрым интенсивным сокращением мышц. Предрасполагающими факторами являются:
- Мужской пол. Более частое возникновение эпифизеолиза у мальчиков объясняется двумя обстоятельствами – повышенным уровнем двигательной активности и поздним закрытием ростковых зон по сравнению с девочками.
- Периоды быстрого роста. Неравномерность роста костей и мягких тканей, необходимость адаптации к быстро меняющимся пропорциям тела становятся причиной нескоординированности движений и повышают вероятность травм.
- Астеническое телосложение. Из-за недостаточной мышечной массы ростковые зоны детей-астеников испытывают более высокую нагрузку в сравнении с эпифизарными пластинками нормостеников.
- Травмоопасные виды спорта. Вероятность повреждения конечностей повышается при занятиях футболом, волейболом, гандболом, художественной гимнастикой, некоторыми видами легкой атлетики.
Определенную роль играют обменные расстройства, недостаточное питание и снижение иммунитета. Корреляция между риском развития эпифизеолиза и возрастом ребенка точно не установлена. Одни специалисты указывают, что по статистике большинство повреждений приходится на возраст 10-18 лет. Другие исследователи отмечают, что у маленьких детей травмы чаще остаются недиагностированными из-за смазанной клинической картины и отсутствия изменений на рентгенограммах.
Патогенез
Эпифизарная пластинка – зона гиалинового хряща, которая располагается почти на конце кости, между эпифизом и метафизом. Хрящ растет, а затем замещается костной тканью, что обуславливает рост костей в длину. При повреждении, превышающем прочностные характеристики и эластичность хряща, целостность эпифизарной пластинки нарушается, возникает эпифизеолиз, обычно – с переходом на костные структуры.
Эпифизеолизы развиваются только в тех местах, где капсула сустава крепится к эпифизу или к ростковой зоне – в лучезапястном, локтевом, плечевом и голеностопном суставе, нижней трети бедра. Если эпифизарная пластинка покрыта суставной капсулой, которая прикрепляется к метафизу – повреждение невозможно, поэтому эпифизеолизов верхней трети голени не бывает.
Классификация
Классическая классификация, составленная Салтером и Харрисом с учетом расположения линии перелома, включает пять видов эпифизеолиза:
- 1 тип (6% случаев) – линия располагается в зоне эпифизарной пластинки, не затрагивая эпифиз и метафиз.
- 2 тип (75% случаев) – повреждаются ростковая зона и метафиз, эпифиз остается интактным.
- 3 тип (8% случаев) – поражаются эпифизарная пластинка и эпифиз, метафиз остается интактным.
- 4 тип (10% случаев) – линия проходит через все три структуры: ростковую зону, метафиз и эпифиз.
- 5 тип (1% случаев) – ростковая пластинка сдавливается между метафизом и эпифизом с развитием компрессионного перелома.
Позже были описаны еще четыре типа эпифизеолиза, в том числе с периферическим расположением, вызывающим угловую деформацию, с повреждением надкостницы, с последующим возможным нарушением эндесмального или энхондрального остеогенеза. Эти типы имеют меньшее клиническое значение из-за малой распространенности.
Симптомы эпифизеолиза
После травмы ребенок жалуется на боль. При осмотре выявляется припухлость, покраснение и ограничение движений. При пальпации определяется болезненность в проекции повреждения. Эпифизеолизы не сопровождаются крепитацией отломков, патологическая подвижность отсутствует. Наличие смещения обуславливает деформацию (обычно – нерезко выраженную), при отсутствии смещения контуры сегмента не нарушаются.
Движения нередко ограничиваются незначительно, небольшой отек напоминает ушиб, поэтому родители не обращаются за медицинской помощью. Косвенным признаком эпифизеолиза является повышение температуры тела до 37-38°С из-за всасывания содержимого травматической гематомы в первые дни после травмы.
Осложнения
В отдельных случаях возможно развитие контрактуры Фолькмана, особенно – при преждевременном наложении циркулярной повязки. Основными отдаленными осложнениями эпифизеолизов являются нарушение дальнейшего роста кости и деформация ее суставного конца. В слабо выраженном варианте эти осложнения встречаются достаточно часто. Так, преждевременное исчезновение ростковой зоны с небольшим укорочением выявляется у 15-20% больных, перенесших эпифизеолиз лучевой кости.
Диагностика
Диагностика эпифизеолиза осуществляется детскими ортопедами, может представлять затруднения, особенно у детей младшего возраста. Это обуславливает необходимость настороженности при характерных травмах и важность проведения расширенного обследования при сомнительных результатах базовых исследований. План диагностических мероприятий включает:
- Физикальное обследование. Контуры конечности сохранены или незначительно изменены. При осмотре обнаруживается боль в зоне повреждения, усиливающаяся при попытке активных и пассивных движений. Функция конечности зачастую ограничена умеренно или даже незначительно. Крепитация и патологическая подвижность отсутствуют, поэтому данные признаки не проверяют, чтобы не усугублять страдания пациента.
- Рентгенография. У детей старшего возраста при 2 и 4 типах перелома на снимках просматривается фрагмент метафиза, выявляется смещение ядер окостенения в эпифизарной зоне. У пациентов младшей возрастной группы и больных с остальными типами переломов изменения отсутствуют или нерезко выражены, поэтому в сомнительных случаях выполняют сравнительные рентгенограммы обеих конечностей.
- КТ и МРТ. Не входят в базовую программу обследования, применяются для уточнения данных при неоднозначных результатах рентгеновских снимков или при необходимости оперативного лечения. Позволяют с более высокой достоверностью определять наличие и расположение перелома.
Дифференциальную диагностику эпифизеолизов проводят с ушибами. При различении основываются на данных визуализирующих исследований.
Лечение эпифизеолиза
Лечение в подавляющем большинстве случаев (более 90%) консервативное. При переломах дистальных сегментов без смещения или с небольшим смещением терапия осуществляется амбулаторно. Сложные травмы и повреждения проксимальных сегментов являются показаниями для госпитализации.
Консервативная терапия
Тактику лечения определяют в зависимости от локализации эпифизеолиза, наличия и характера смещения. Возможны:
- Иммобилизация. При переломах без смещения накладывают гипсовую лонгету с захватом двух соседних суставов. Гипс циркулируют не ранее, чем через неделю, чтобы избежать нарушений кровообращения.
- Репозиция. Проводится даже при наличии незначительного смещения. У детей дошкольного и младшего школьного возраста выполняется под наркозом, в остальных случаях возможна местная анестезия. В особо сложных случаях репозицию проводят под рентген-контролем. Затем накладывают гипс, лечение осуществляют по тем же принципам, что при эпифизеолизе без смещения.
- Вытяжение. Применяется очень редко, обычно – при повреждениях плечевой и бедренной костей. Детям до 3 лет накладывают лейкопластырное вытяжение, пациентам старшей возрастной группы – скелетное.
В ходе лечения производят периодические контрольные снимки. Больным назначают физиотерапевтические методики, ЛФК, массаж. Срок иммобилизации определяется локализацией эпифизеолиза.
Хирургическое лечение
Показаниями к операции являются повреждения с ротацией отломка или интерпозицией мягких тканей, открытые травмы, сохранение смещения после двух попыток закрытой репозиции, патологические переломы и неправильно сросшиеся переломы. При фиксации отломков используют простые устройства для остеосинтеза, не повреждающие хрящевую ткань ростковой зоны, обычно – спицы Киршнера. В послеоперационном периоде назначают анальгетики и антибиотики, проводят восстановительные мероприятия.
Прогноз
При своевременно начатом лечении и адекватном устранении смещения прогноз благоприятный. Отломки хорошо срастаются, функция конечности полностью восстанавливается. В отдаленном периоде возможно преждевременное закрытие зоны роста с незначительным (визуально незаметным, не нарушающим функции) укорочением конечности. При сохранении смещения, сложных переломах повышается вероятность деформаций и значимых укорочений.
Профилактика
Первичная профилактика включает в себя предупреждение бытового и уличного детского травматизма, составление продуманных программ тренировок и постоянное наблюдение тренера за детьми, занимающимися спортом. Предупреждение отдаленных последствий заключается в повышенном внимании при обследовании пациентов с подозрением на эпифизеолиз, тщательной коррекции положения отломков, регулярном рентгенологическом контроле, обязательной реабилитации.
Источник
Ростковая зона кости – представляет собой участок развивающейся хрящевой ткани на концах длинных костей. Ростковая пластинка регулирует и определяет длину и форму зрелой кости.
Ростковая пластинка расположена между метафизом (расширением на конце кости) и эпифизом кости.
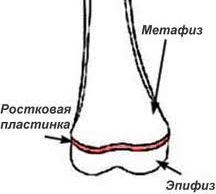
Кости растут из зоны ростковой пластинки. После завершения созревания организма ростковая зона закрывается, и рост кости прекращается.
Эпифизеолиз — (новолат. epiphysis; эпифиз + др.-греч. λύσις — распад, разрушение) — Перелом Салтера-Харриса (Salter-Harris) — разрушение росткового эпифизарного хряща.
На долю эпифизеолиза приходится от 15 до 30% всех переломов детского возраста.
Данные переломы требуют неотложной медицинской помощи, поскольку могут приводить к искривлению и разнице в длине конечностей.
Сращение переломов у детей происходит быстрее, чем у взрослых.
Детский хирург-ортопед, который проводит соответствующее обследование, поможет определить природу травмы ростковой пластинки, выберет соответствующий метод лечения и назначит последующее наблюдение для оценки процесса восстановления.
Переломы в области ростковой пластинки встречаются часто, но серьезную проблему они обычно не представляют.
Деформация костей сопровождает эпифизеолиз лишь в 1-10% случаев.
Группа риска
В группу риска развития эпифизеолиза входят:
У мальчиков переломы в зоне роста кости встречаются в два раза чаще, чем у девочек.
Активно растущие дети. Пик встречаемости эпифизеолиза отмечается у подростков.
Треть всех случаев эпифизеолиза приходится на такие виды спорта, как футбол, баскетбол и гимнастика.
В 20% случаев переломы в области ростковой пластинки встречаются при физической активности на отдыхе – велосипедные прогулки, катание на санях, скейтборде, лыжах или коньках.
КЛАССИФИКАЦИЯ ЭПИФИЗЕОЛИЗА
В настоящее время разработано несколько систем классификации.
Самой распространенной системой, возможно, является классификация Салтера-Харриса.
Переломы типа I
Линия перелома проходит через всю зону роста кости, полностью отделяя эпифиз от тела кости.
Сопровождается разрушением ростковой пластинки.
Переломы типа II
Линия перелома проходит через зону роста, частично затрагивая и тело кости.
Переломы типа III
Линия перелома частично проходит через зону роста и сопровождается отрывом участка эпифиза.
Переломы типа IV
Линия перелома проходит через тело кости, зону роста и эпифиз.
Переломы типа V
Перелом возникает при сдавлении кости и сопровождается раздавливанием ростковой пластинки.
Данные переломы крайне редки.
ЛЕЧЕНИЕ
Переломы типа I
Могут нарушать рост кости.
При лечении многих переломов данного типа используется гипсовая иммобилизация, однако может потребоваться и хирургическое лечение.
Операция, как правило, включает постановку интрамедуллярного (внутрикостного) штифта, который удерживает отломки на месте и воссоздает нормальную ось кости.
Переломы типа II
Данные переломы срастаются обычно хорошо, однако могут потребовать хирургического лечения. Представляют собой самый распространенный тип переломов в зоне роста костей.
При лечении большинства переломов данного типа используется гипсовая иммобилизация.
Переломы типа III
Переломы III типа чаще всего встречаются у детей старшего возраста. За счет начинающегося окостенения ростковой пластинки линия перелома проходит не через всю кость, а изгибается, что сопровождается откалыванием участка эпифиза.
Переломы данного типа требуют хирургического лечения и внутренней фиксации, что восстанавливает нормальную анатомию зоны роста и суставных поверхностей.
Переломы типа IV
Данные переломы обычно полностью прекращают рост кости.
Они требуют хирургического лечения с внутренней фиксацией.
Переломы типа V
Лечение включает гипсовую иммобилизацию или, в некоторых случаях, операцию.
Данные переломы практически всегда сопровождаются нарушением роста кости.
Источник
- 2020
Перелом Солтера-Харриса – это повреждение зоны пластинки роста кости у ребенка.Пластина роста – это мягкий участок хряща на концах длинных костей. Это кости, которые длиннее, чем ширина. Переломы Солт
Содержание:
- обзор
- Какие симптомы?
- Типы переломов Солтера-Харриса
- Как это диагностируется?
- Варианты лечения
- График восстановления
- Каковы перспективы?
- Советы по профилактике
обзор
Перелом Солтера-Харриса – это повреждение зоны пластинки роста кости у ребенка.
Пластина роста – это мягкий участок хряща на концах длинных костей. Это кости, которые длиннее, чем ширина. Переломы Солтера-Харриса могут возникать в любой длинной кости, от пальцев рук и ног до костей рук и ног.
Рост костей у ребенка происходит в основном в пластинах роста. Когда дети вырастают, эти области превращаются в твердую кость.
Пластинки роста относительно слабые и могут быть повреждены при падении, столкновении или чрезмерном давлении. Переломы Солтера-Харриса составляют От 15 до 30 процентов костных травм у детей. Чаще всего эти переломы возникают у детей и подростков во время занятий спортом. Мальчики в два раза чаще, чем девочки, заболевают переломом Солтера-Харриса.
Чтобы обеспечить нормальный рост костей, важно как можно скорее диагностировать и лечить перелом Солтера-Харриса.
Какие симптомы?
Переломы Солтера-Харриса чаще всего возникают при падении или травме, вызывающей боль. Другие симптомы включают:
- нежность возле области
- ограниченный диапазон движений в этой области, особенно при травмах верхней части тела
- невозможность выдерживать нагрузку на пораженную нижнюю конечность
- отек и тепло вокруг сустава
- возможное смещение или деформация кости
Типы переломов Солтера-Харриса
Переломы Солтера-Харриса были впервые классифицированы в 1963 году канадскими докторами Робертом Солтером и У. Робертом Харрисом.
Существует пять основных типов, различающихся по способу воздействия травмы на пластинку роста и окружающую кость. Более высокие числа имеют более высокий риск возможных проблем роста.
Пластинка роста известна как physis, от греческого слова «расти». Пластинка роста расположена между закругленной вершиной кости и стержнем кости. Закругленный край кости называется эпифизом. Более узкая часть кости называется метафизом.
Тип 1
Этот перелом возникает, когда сила воздействует на пластину роста, отделяющую закругленный край кости от стержня кости.
Это чаще у детей младшего возраста. Около 5 процентов переломов Солтера-Харриса относятся к типу 1.
Тип 2
Этот перелом происходит, когда пластинка роста ударяется и отделяется от сустава вместе с небольшим кусочком костного стержня.
Это наиболее общий типа и чаще всего встречается у детей старше 10 лет. 75 процентов переломов Солтера-Харриса относятся к типу 2.
Тип 3
Этот перелом возникает, когда сила воздействует на пластину роста и закругленную часть кости, но не затрагивает стержень кости. Перелом может затронуть хрящ и попасть в сустав.
Этот тип обычно случается после 10 лет. 10 процентов переломов Солтера-Харриса относятся к типу 3.
Тип 4
Этот перелом происходит, когда сила воздействует на пластину роста, закругленную часть кости и стержень кости.
Около 10 процентов переломы Солтера-Харриса относятся к типу 4. Это может произойти в любом возрасте и может повлиять на рост костей.
Тип 5
Этот необычный перелом происходит при раздавливании или сжатии пластинки роста. Чаще всего поражаются колено и лодыжка.
Менее 1 процента переломов по Солтеру-Харрису относятся к типу 5. Часто его диагностируют неправильно, и повреждение может препятствовать росту костей.
Другие типы
Еще четыре типа переломов встречаются крайне редко. Они включают:
- Тип 6 который влияет на соединительную ткань.
- Тип 7 который влияет на конец кости.
- Тип 8 который влияет на костный стержень.
- Тип 9 который поражает фиброзную оболочку кости.
Как это диагностируется?
Если вы подозреваете перелом, обратитесь к врачу или в отделение неотложной помощи. Важное значение имеет своевременное лечение переломов пластинки роста.
Врач захочет узнать, как произошла травма, были ли у ребенка ранее переломы и была ли боль в этой области до травмы.
Скорее всего, они закажут рентген области и, возможно, области выше и ниже места травмы. Врач также может захотеть сделать рентген здоровой стороны, чтобы сравнить их. Если есть подозрение на перелом, но он не отображается на изображении, врач может использовать гипс или шину для защиты этой области. Повторный рентгеновский снимок через три или четыре недели может подтвердить диагноз перелома, визуализируя новый рост вдоль области перелома.
Другие визуализационные исследования могут потребоваться, если перелом сложный или врачу необходимо более детальное исследование мягких тканей:
- КТ и, возможно, МРТ могут быть полезны для оценки перелома.
- КТ также используется в качестве руководства в хирургии.
- Ультразвук может быть полезен для визуализации у младенца.
Переломы 5 типа сложно диагностировать. Расширение пластинки роста может указывать на этот тип травмы.
Варианты лечения
Лечение будет зависеть от типа перелома Солтера-Харриса, пораженной кости и наличия у ребенка дополнительных травм.
Нехирургическое лечение
Обычно типы 1 и 2 проще и не требуют хирургического вмешательства.
Врач наложит на пораженную кость гипс, шину или повязку, чтобы удерживать ее в нужном месте и защищать во время заживления.
Иногда эти переломы могут потребовать нехирургической коррекции кости, что называется закрытой репозицией. Вашему ребенку могут потребоваться обезболивающие, а также местный или, возможно, общий анестетик для процедуры репозиции.
Переломы 5 типа сложнее диагностировать и могут повлиять на правильный рост костей. Врач может посоветовать не весить пораженную кость, чтобы не повредить пластину роста. Иногда перед лечением врач подождет, чтобы увидеть, как развивается рост костей.
Хирургическое лечение
Типы 3 и 4 обычно требуется хирургическая коррекция кости, называемая открытой репозицией.
Хирург выровняет костные фрагменты и может использовать имплантированные винты, проволоку или металлические пластины, чтобы удерживать их на месте. Некоторые переломы 5-го типа лечат хирургическим путем.
В хирургических случаях используется гипс для защиты и иммобилизации травмированной области во время ее заживления. Последующие рентгеновские снимки необходимы для проверки роста костей в месте повреждения.
График восстановления
Время восстановления различается в зависимости от места и тяжести травмы. Обычно эти переломы заживают через четыре-шесть недель.
Время, в течение которого травма остается иммобилизованной в гипсе или повязке, зависит от конкретной травмы. Вашему ребенку могут понадобиться костыли, чтобы передвигаться, если поврежденная конечность не должна выдерживать нагрузку во время заживления.
После начального периода иммобилизации врач может назначить физиотерапию. Это поможет вашему ребенку восстановить гибкость, силу и диапазон движений в травмированной области.
В период восстановления врач может назначить последующее рентгеновское обследование, чтобы проверить заживление, выравнивание костей и рост новых костей. При более серьезных переломах им могут потребоваться регулярные контрольные посещения в течение года или до тех пор, пока кость ребенка не вырастет полностью.
Может пройти некоторое время, прежде чем ваш ребенок сможет нормально двигать травмированным участком или возобновить занятия спортом. Детям с переломами суставов рекомендуется подождать от четырех до шести месяцев перед тем, как снова заняться контактными видами спорта.
Каковы перспективы?
При правильном лечении большинство переломов по Солтеру-Харрису заживают без проблем. Более тяжелые переломы могут иметь осложнения, особенно когда поражена кость ноги около лодыжки или бедра около колена.
Иногда рост кости в месте повреждения может привести к образованию костного гребня, который необходимо удалить хирургическим путем. Или недостаток роста может остановить травмированную кость. В этом случае травмированная конечность может быть деформирована или иметь длину, отличную от противоположной. Длительные проблемы чаще всего возникают при травмах колена.
Продолжаются исследования клеточных и молекулярных методов лечения, которые могут помочь в регенерации ткани пластинки роста.
Советы по профилактике
Большинство переломов по Солтеру-Харрису происходит из-за падения во время игры: падения с велосипеда или скейтборда, падения с детской игровой площадки или падения во время бега. Даже при соблюдении мер безопасности случаются детские несчастные случаи.
Но есть определенные меры, которые можно предпринять для предотвращения переломов, связанных со спортом. Об третий переломов Солтера-Харриса происходят во время соревнований по спорту, и 21,7 процента возникают во время развлекательных мероприятий.
Американское медицинское общество спортивной медицины предлагает:
- ограничение еженедельных и ежегодных занятий спортом, включающим повторяющиеся движения, такие как качка
- наблюдение за спортивными тренировками и тренировками, чтобы избежать чрезмерного использования в периоды быстрого роста, когда подростки могут более склонны к переломам пластинки роста
- проведение предсезонной подготовки и тренировок, которые могут снизить уровень травм
- упор на развитие навыков, а не на «соревнование»
Источник
