Перелом ребенок штифт

В настоящее время травма зубов у детей является актуальной проблемой современной стоматологии и составляет от 3,3 до 9,9 % по отношению ко всем травмам челюстно-лицевой области [15]. Наибольший пик травматизма в смешанном и постоянном прикусе приходится на возраст 8-9 лет [13, 15]. При исследовании причины острой травмы постоянных зубов у детей рядом авторов установлено, что падение в школе является наиболее частой причиной (46,9 %), на втором месте (37 %) оказались занятия спортом, такие как хоккей, борьба, катание на коньках. Реже всего дети получают травму зубов дома и в результате дорожно-транспортных происшествий [18].
Восстановление постоянного зуба со сформированными корнями у ребенка после травмы вызывает трудности у многих врачей-стоматологов. При значительном разрушении травмированного зуба и эндодонтическом лечении для реставрации твердых тканей могут быть рекомендованы штифты [20, 21]. Ранее широко применялись металлические штифты, которые были неэстетичны, и их использование часто приводило к переломам корней зубов [6, 11]. Стекловолоконные штифты лишены этих недостатков, они изготавливаются из керамических волокон, расположенных горизонтально вдоль основной оси штифта и погруженных в полимерную матрицу (Bis-GMA) [1-5, 7, 8, 12].
Обладая высокой прочностью и модулем эластичности, близким к аналогичному показателю дентина зуба, стекловолоконный штифт действует как амортизатор, рассеивая и передавая лишь малую часть нагрузок на стенки корня. Это позволяет существенно снижать стрессовые, расклинивающие нагрузки на стенки корня и тем самым уменьшать вероятность трещин и переломов корня [8-10, 14, 16, 17, 19, 22, 23].
Однако штифты, представленные на нашем рынке, отличаются друг от друга по прочностным характеристикам, рентгеноконтрастности, способности проводить свет.
Недостаточные прочность и эластичность стекловолоконного штифта приводят к его перелому в корневом канале. Самый простой тест для определения прочностных характеристик – попробовать сломать штифт.
Достаточная светопроводимость стекловолоконного штифта позволяет лучше проводить фотополимеризацию композиционного материала двойного отверждения в корневом канале
Рентгеноконтрастность – важное свойство, не всегда присущее штифтам некоторых производителей. Часто врач-стоматолог на рентгенограмме не видит установленного ранее штифта и принимает решение о повторном проведении эндодонтического лечения, что является ошибкой. Иногда при фиксации нерентгеноконтрастного штифта врач-терапевт долго объясняет пациенту: штифт установлен, но на рентгеновском снимке его не видно. Все это причиняет неудобства врачам и пациентам. Достаточная светопроводимость стекловолоконного штифта позволяет лучше проводить фотополимеризацию композиционного материала двойного отверждения в корневом канале.
Стекловолоконные штифты RelyX™ Fiber Post (3М ESPE) способны длительное время выдерживать циклические нагрузки, при этом риск перелома корня сведен к минимуму: они обладают оптимальным соотношением всех физико-механических показателей, влияющих на их прочность и эластичность. Хорошая рентгеноконтрастность позволяет контролировать лечение и отдаленные результаты, а высокая светопроводимость гарантирует качественное отверждение композиционного материала для фиксации.
При фиксации стекловолоконного штифта в корневом канале предпочтение отдается композиционным материалам двойного отверждения. Это связано с химическим строением – смола (Bis-GMA) содержится как в стекловолоконном штифте, так и композиционном материале, что обеспечивает их хорошее взаимодействие между собой и твердыми тканями зуба. Часто перед врачом-стоматологом стоит выбор: использовать адгезивный или самопротравливающий протокол; второй вариант, по нашему мнению, более предпочтителен в детской практике.
Обладая прочностью и модулем эластичности, близким к дентину зуба, стекловолоконный штифт действует как амортизатор, рассеивая и передавая лишь малую часть нагрузок на стенки корня
Применение самоадгезивного композиционного материала для фиксации стекловолоконных штифтов у детей позволяет уменьшить количество этапов лечения, так как не нужно проводить кондиционирование корневого канала, тщательно промывать его для удаления геля на основе ортофосфорной кислоты, высушивать с использованием бумажных штифтов, использовать адгезивную систему. Известно, что дети плохо переносят длительные вмешательства, быстро устают, многие имеют патологию височно-нижнечелюстного сустава, и поэтому детские стоматологи руководствуются принципом: чем меньше временные затраты на манипуляцию, тем лучше.
Не секрет, что с увеличением числа этапов лечения увеличивается и количество ошибок врача при их проведении, а также возрастает себестоимость лечения, так как нужно дополнительно использовать гель для кондиционирования, ершики для его внесения в корневой канал, адгезивную систему, другие аксессуары.
Таким образом, для долговременной и прочной фиксации стекловолоконного штифта RelyX™ Fiber Post (3М ESPE) у детей хорошо подходят самопротравливающие композиционные материалы двойного отверждения RelyХ™ U200 (3M ESPE) или RelyХ™ U100 (3M ESPE), которые обладают хорошей рентгеноконтрастностью, выпускаются в кликере (система паста – паста), что обеспечивает точное дозирование и легкое смешивание.
Они являются «умными» материалами: до отверждения они гидрофильны, что обеспечивает хорошее распределение материала на фиксируемых поверхностях, после отверждения гидрофобны, что не приводит к растворимости материала в полости рта со временем.
RelyХ™ U200 (3M ESPE) – современная модификация RelyХ™ U100 (3M ESPE), и, являясь материалом нового поколения, он обладает лучшими физико-химическими свойствами по сравнению с предшественником.
RelyХ™ U200 (3M ESPE) дополнительно выпускается в диспенсере с автоматическим смешиванием, что обеспечивает не только точность дозирования, но и равномерность смешивания, а это важно для получения хороших отдаленных результатов лечения. В комплекте имеются специальные насадки для внутриканального введения материала.
Таким образом, штифты RelyX™ Fiber Post (3М ESPE) объединяют в себе все самое лучшее: эластичность, близкую к дентину, высокую прочность, рентгеноконтрастность, которая так нужна для контроля лечения, и высокую светопроводимость, необходимую для эффективного отверждения композиционного материала с двойным механизмом отверждения RelyХ™ U100 (3M ESPE) или RelyХ™ U200 (3M ESPE). Можно образно сказать, что штифты и композиты для их фиксации созданы друг для друга.
Клинический случай
Пациент К., 15 лет, КПУ = 20, ГИ =3,0, системная гипоплазия, хронический генерализованный катаральный гингивит, сужение нижней челюсти, скученность зубов во фронтальном отделе нижней челюсти.
Пациент обратился с жалобами на наличие дефекта твердых тканей зуба 12, самопроизвольные боли в зубе 12, усиливающиеся от температурных раздражителей. Со слов пациента, год назад он получил травму зуба 12 во время спортивных занятий борьбой, сознания не терял, головокружения, тошноты и рвоты не было. Пациент был после травмы осмотрен врачом-невропатологом – данных о сотрясении мозга нет.
Объективно: зуб 12: коронковая часть зуба сохранена на 1/3, зондирование резко болезненное в одной точке, реакция на термические раздражители длительная, перкуссия безболезненная, зуб неподвижен (рис. 1).

Рис. 1. Зуб 12 (до лечения).
Пальпация по переходной складке в области проекции верхушки корня зуба 12 безболезненная. Зубы 11, 21, 22, 31, 32, 41, 42 неподвижны, перкуссия безболезненная. Данные электродонтомерии всех вышеуказанных зубов в норме. На ортопантомограмме перелома корня зуба 12 нет, периодонтальная щель не расширена, корень зуба 12 сформирован. Патологических изменений в области зубов 11, 21, 22, 41, 42, 32, 31 нет.
Диагноз: перелом зуба 12 в зоне эмали и дентина со вскрытием полости зуба.
Лечение зуба 12: под аппликационной анестезией лидокаинсодержащим гелем (15 %) и инфильтрационной анестезией 4%-ным раствором артикаина в разведении 1:200 000 – 1, 3 мл проведено препарирование коронковой части зуба 12, медикаментозная обработка, ампутация, экстирпация, механическая обработка корневого канала с использованием протейперов и геля на основе ЭДТА.
Корневой канал расширен до 40-го размера по ISO, проведена медикаментозная обработка корневого канала 3%-ным раствором гипохлорита натрия, рабочая длина корневого канала определена по рентгенограмме и с использованием апекслокатора Novapex (Израиль). Канал зуба 12 запломбирован методом латеральной конденсации конусной гуттаперчей с силером Acroseal (Kerr). После проведения рентгенограммы для контроля пломбирования корневого канала кариозная полость закрыта гибридным стеклоиономерным цементом Vitremer™ (3M ESPE).
Через 2 суток пациент жалоб не предъявлял. Объективно: временная реставрация сохранена, перкуссия зуба 12 безболезненная, пальпация по переходной складке в области проекции верхушки корня 12 безболезненная.
Лечение зуба 12: удалена пломба, корневой канал распломбирован на 2/3, расстояние от кончика штифта до апекса составило 5 мм. Оставшийся объем пломбировочного материала будет обеспечивать надежную герметичность верхушки корня зуба. В противном случае биологические жидкости будут просачиваться ретроградно в канал и могут вызывать расцементировку штифта.
Недопустимо использовать перекись водорода для антисептической обработки корневого канала, так как это приведет к снижению адгезии композиционного материала к твердым тканям зуба
Подготовку внутренних стенок канала осуществляли с использованием Largo № 2, а затем, чтобы обеспечить необходимый диаметр просвета канала, применяли развертку, имеющую цветовую маркировку и диаметр, соответствующий выбранному размеру штифта. Примерку стекловолоконного штифта в канале проводили под рентгенологическим контролем. Штифт свободно погружался в корневой канал на необходимую длину. С помощью алмазного диска вне полости рта обрезали стекловолоконный штифт. Не следует применять боры, они нарушают структуру волокон! Длина корневой части штифта составила 2/3, а коронковой – 1/3 длины штифта.
Штифт был обезжирен с использованием 70%-ного спирта и тщательно высушен с помощью пустера. Хочется обратить внимание на недопустимость использования перекиси водорода для антисептической обработки корневого канала, так как это приведет к снижению адгезии композиционного материала к твердым тканям зуба.
В связи с тем, что для фиксации штифта решили применять самоадгезивный композиционный материал RelyХ™ U 100 (3 M ESPE), силанизацию и нанесение адгезива на штифт не проводили.
RelyХ™ U 100 (3M ESPE) замешивали согласно инструкции производителя. Фиксацию стекловолоконного штифта осуществляли после внесения композиционного материала в корневой канал с помощью канюли Centrix AccuDose®. Использование каналонаполнителя не рекомендуется, так как создается тепло, которое может вызвать преждевременное отверждение композиционного материала. Кончик штифта обмазывали материалом и устанавливали в канале с помощью пинцета. Фотополимеризацию осуществляли в течение 40 секунд.
Стекловолоконный штифт RelyX™ Fiber Post (3М ESPE) был припасован и зафиксирован в корневом канале с использованием самопротравливающегося композиционного материала для постоянной фиксации двойного отверждения RelyХ™ U100 (3M ESPE) (рис. 2).
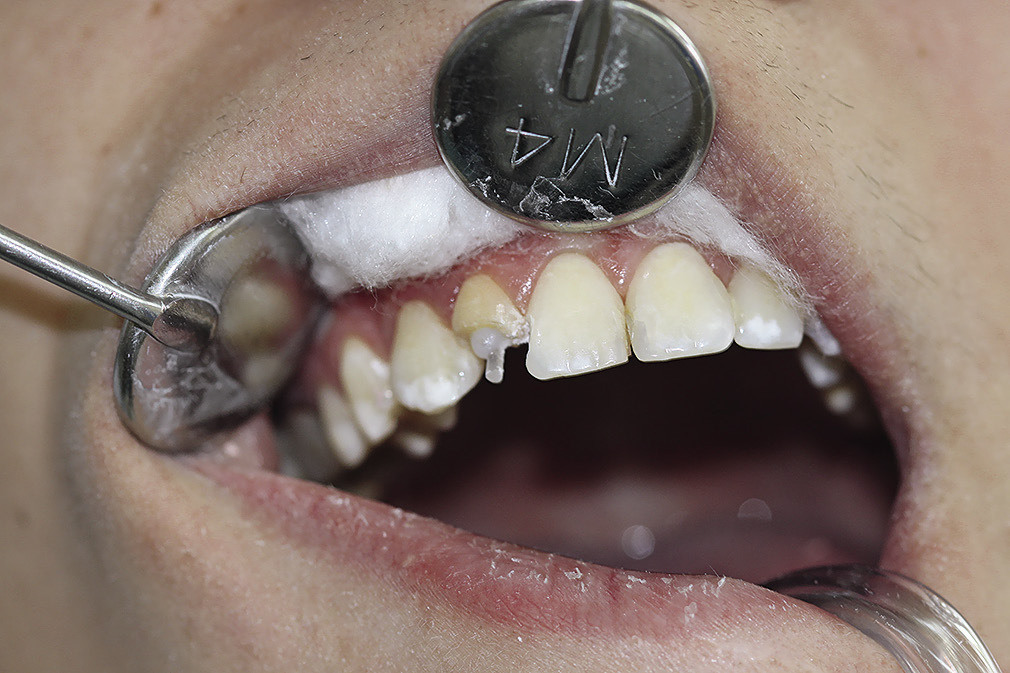
Рис. 2. Стекловолоконный штифт RelyX™ Fiber Post (3М ESPE) припасован и зафиксирован в корневом канале зуба 12 с использованием самоадгезивного самопротравливающегося композиционного материала двойного отверждения Relyx U 100 (3M ESPE).
Временная реставрация зуба 12 перед ортопедическим лечением проведена универсальным наногибридным реставрационным материалом Filtek™ Z550 (3M ESPE) (рис. 3).

Рис. 3. Временная реставрация зуба 12 (Filtek Z 550) перед ортопедическим лечением.
Пациент направлен в ОГБУЗ «Детская стоматологическая поликлиника» (Смоленск) для изготовления коронки на зуб 12. Мы выбрали стекловолоконный штифт RelyX™ Fiber Post (3М ESPE) и композиционный материал двойного отверждения для постоянной фиксации RelyХ™ U100 (3M ESPE) в данном клиническом случае, основываясь на своем положительном опыте их применения при оказании стоматологической помощи детям.
еоднократное использование на протяжении последних трех лет такой комбинации материалов в подобных клинических случаях и высокая удовлетворенность полученными результатами позволяют нам рекомендовать эти материалы в детской практике при восстановлении анатомической формы зубов у детей.
ЛИТЕРАТУРА
- Агеенко А. М. Применение внутрикорневых штифтовых конструкций в практике врача-стоматолога // Клиническая стоматология. – 2006, № 1. – С. 19-27.
- Грандини С., Сапио С., Симонетти М. Применение анатомических штифтов и надстройки для реставрации эндодонтически леченных зубов. Клинический случай // Dental IQ. – 2004, № 1. – С. 72-76.
- Григорьев А. Постэндодонтическое восстановление зубов. Применение кварцеволоконных штифтов в сложной клинической ситуации // Стоматология сегодня. – 2008, № 7. – С. 57-59.
- Ермилов Д. А. Канал запломбирован. Что делать дальше? // Клиническая эндодонтия. – 2007. – Том 1, № 1-2. – С. 80-89.
- Edelhoff D., Spiekermann H. Все о современных системах штифтов // Новое в стоматологии. – 2003, № 5. – С. 44-48.
- Загороднова В. П., Волченкова Г. В., Бадебкина Т. И., Егорова Е. А. Отдаленные результаты качества реставраций зубов с применением внутриканальных штифтов // Математическая морфология. Электронный математический и медико-биологический журнал. – Т. 8. – Вып. 3. – 2009.
- Лааре М. Стекловолоконные штифты в постэндодонтическом лечении // Клиническая стоматология. – 2008, № 3. – С. 24-26.
- Наумович С. А. Штифтовые конструкции в стоматологии: Метод. пособие. – Мн., 2005. – 28 с.
- Николаев А. И., Цепов Л. М. Практическая терапевтическая стоматология: Учебн. пособие. – 8-е изд., доп. и перераб. – М.: МЕДпресс-информ, 2008. – 960 с.: ил.
- Николаенко С. А. К вопросу восстановления разрушенных зубов // Панорама ортопедической стоматологии. – 2003, № 2. – С. 12-14.
- Николаенко С. А., Зубарев А. И., Шапиро Л. А. Сравнительная характеристика современных методов восстановления разрушенных зубов // Клиническая стоматология. – 2002, № 2. – С. 10-13.
- Перегудов А. Б., Быкова М. В., Мурашов М. А. Новое поколение фиксирующих цементов. Клинические аспекты применения // Институт стоматологии. 2006, № 4. -С. 108-110.
- Персин Л. С., Елизарова В. М., Дьякова С. В. Стоматология детского возраста. – Изд. 5-е, перераб. и доп. – М.: ОАО «Издательство «Медицина», 2006. – 640 с.
- Романов А. М., Лобовкина Л. А. Клинические приемы использования стекловолоконных штифтов при прямой реставрации разрушенной коронки зуба // Институт стоматологии. – 2008, № 4. – С. 98-100.
- Супиев Т. К. Травмы челюстно-лицевой области у детей: Учебн. пособие. – М.: МЕДпресс-информ, 2003. – 104 с.
- Терри Д. А. Изготовление реставраций на основе корневых штифтов // Новое в стоматологии. – 2006, № 4. – С. 16-25.
- Терри Д. А. Принципы прямого моделирования штифтовой конструкции на основе волоконно-упроченного композиционного материала. Часть 2-я // Институт стоматологии. – № 1 (22). – С. 35-37.
- Филиппова Е. В., Антонова А. А. Анализ причин острой травмы зубов у детей. Материалы VI Научно-практической конференции с международным участием. – 2010. – Москва – Санкт-Петербург. – С. 251-253.
- Чиликин В. Н. Выбор штифтовых конструкций и способы фиксации в корневом канале при прямых эстетических реставрациях зубов // Клиническая стоматология. – 2008, № 2 (46). – С. 28-32.
- Щербаков М. В. Тактика взаимодействия стоматолога-терапевта и стоматолога-ортопеда при обосновании метода восстановления зубов с разрушенной коронковой частью // Стоматологический вестник Поволжья. – 2008, №4 (13). – С. 18-19.
- Шорина Т. В. Стекловолоконные штифты – новые технологии, классический подход, современные возможности // Стоматология сегодня. – 2008, № 5. – С. 43.
- Ferrari M., Vichi A., Grandini S., Davidson С. An SEM evaluation of several adhesive systems used for bonding fiber posts under clinical conditions. Dent Mater 2002; 18: 495-502.
- Scotti S., Malferrari S., Monaco С. Clinical evaluation of quartz fiber posts: a 30 months results [abstract 2657]. / Dent Res 2002; 81 (special issue A): A – 333.
Источник
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом [1] . К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья – 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте – переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления – в нашем обзоре.
Особенности переломов костей у детей
Кости у детей содержат больше воды, органических веществ и меньше минеральных солей, чем у взрослых. Между эпифизами – «головками» трубчатой кости, где она сочленяется с суставом, – и диафизами – «трубками» кости с костномозговым каналом – у детей находятся хрящевые зоны роста. В этих зонах активно делятся клетки, обеспечивая постоянное удлинение костей. И это самый слабый участок детских костей. Увеличение костей в поперечнике происходит за счет костеобразования со стороны надкостницы, более толстой и эластичной. Эти особенности приводят к тому, что у детей появляются особые виды переломов, практически не встречающиеся у взрослых:
- надлом или перелом по типу «зеленой ветки» – перелом не «завершается», на противоположной участку перелома стороне кости надкостница остается целой;
- поднадкостничный перелом – сломанная кость остается покрытой неповрежденной надкостницей;
- эпифизиолизы, остеоэпифизиолизы, метаэпифизиолизы – разрывы по линии хряща зоны роста (механизм этой травмы соответствует механизму вывиха у взрослых, и клиническая картина часто похожа) с отрывом эпифиза от метафиза (губчатого вещества между эпифизом и диафизом) или с частью метафиза (зависит от анатомического строения конкретной кости);
- апофизиолизы – отрыв по ростковой зоне внесуставного «выступа» кости – апофиза, к которому крепятся мышцы.
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
Виды и последствия переломов у детей
По типу воздействия переломы бывают травматические и патологические . Патологические переломы появляются, когда кость изначально ослаблена из-за нарушенной структуры (например, синдром несовершенного остеогенеза или «хрустального человека») или опухолей, кист, остеомиелита. Патологические переломы у детей случаются редко.
По характеру повреждений окружающих тканей переломы могут быть закрытые и открытые , когда острые концы костей «прорывают» мягкие ткани. Открытые переломы у детей – чаще всего следствие тяжелой сочетанной травмы (например, в результате автомобильной аварии), они требуют обязательного хирургического вмешательства.
По соотношению костных отломков переломы могут быть без смещения , когда отломки сохраняют нормальное анатомическое соотношение, и со смещением , когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция – нарушиться.
Переломы со смещением проявляются «ярче», оставляя меньше возможностей для диагностических ошибок. Из-за способности детских (особенно у пациентов до семи лет) костей самоустранять смещение в процессе роста допускается неточная репозиция (хирургическое сопоставление, или вправление, костных отломков) при переломах диафиза («тела» трубчатой кости). Но если смещение винтовое, исправить его нужно обязательно, такие изменения самостоятельно не корригируются (не исправляются). Тщательная репозиция необходима при внутрисуставных переломах, иначе функция сустава может нарушиться, вплоть до его полной неподвижности.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей – компрессионные переломы позвоночника , которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков – возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Этапы лечения переломов
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома :
- припухлость, отек, резкая локальная боль в зоне травмы, особенно при осевой нагрузке (давить не надо, можно легко постучать по пятке или основанию ладони);
- ограничение движений (пострадавший всеми силами «бережет» сломанную конечность);
- укорочение конечности;
- видимая деформация конечности (если голень согнута под углом, вопросов обычно не возникает);
- костный хруст при попытке движения.
До прихода врача нельзя:
- вправлять отломки при открытом переломе;
- пытаться вернуть конечности «правильную» форму;
- причинять дополнительную травму, снимая одежду (штанину или рукав нужно разрезать).
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
Это важно!
В случае перелома или подозрения на перелом у детей конечность фиксируется «как есть», не надо пытаться что-то исправить – это задача врача. Крупные кости (бедро, голень) фиксируют двумя шинами по обе стороны конечности. Если перелом открытый, рану накрывают чистой марлевой салфеткой, которую по краям фиксируют пластырем.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь-десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным .
Методы лечения переломов у детей
94% переломов у детей требуют консервативного лечения [2] . Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух-трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз и период восстановления
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный – с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный – с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный – до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации – это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения – мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений – профилактика контрактур или же их устранение.
- Механотерапия – добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия – противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
Реабилитация детей после тяжелых переломов
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля – к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы – комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы – сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат – и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики – чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Каадзе Анастасия Геннадьевна Ответственный редактор
Мнение редакции
Реабилитационные центры обязательно должны обеспечивать высокий комфорт проживания маленьких пациентов: жизнеутверждающую эмоциональную атмосферу, игровые комнаты, приветливый персонал, полноценное и разнообразное питание и, конечно, возможность пребывания родителей, бабушек или дедушек на протяжении всего курса реабилитации. Поэтому обязательно контролируйте, какие условия созданы в медучреждении для пребывания ваших детей.
Источник
