Перелом позвоночника ишемия
… травма позвоночника и спинного мозга является разноплановой патологией, характеризующейся различными механизмами, уровнем, степенью повреждения костных и невральных структур.
ТРАВМА ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
При травме верхнешейных позвонков наиболее часто происходит повреждение второго позвонка c различными типами перелома зубовидного отростка. Последний, ввиду анатомических особенностей, дислоцирует в сторону позвоночного канала. В результате этого происходит передняя компрессия спинного мозга и передней спинальной артерии, берущей свое начало от интракраниальных отделов позвоночных артерий.
Значительное внедрение зубовидного отростка в позвоночный канал приводит к летальному исходу в ближайшее время после травмы в связи с восходящим отеком спинного мозга и поражением бульбарных отделов ствола головного мозга.
Умеренное смещение зубовидного отростка в позвоночный канал приводит к нарастающей передней компрессии, которая клинически характеризуется выраженным болевым синдромом в шейно-затылочной области, который усиливается при напряжении мышц шеи, малейших поворотах головы. В дальнейшем возможно нарастание двигательных расстройств в виде спастического тетрапареза, парагипестезии с сохранением глубокой чувствительности, нарушением функции тазовых органов.
В связи с анатомическими особенностями в большинстве случаев при переломе зубовидного отростка использование только наружной иммобилизации не приводит к развитию костной мозоли и консолидации области перелома, что определяет активную хирургическую тактику при таких повреждениях. Оперативные вмешательства выполняют преимущественно трансоральным доступом с последующей фиксацией зубовидного отростка шурупом или пластиной.
Наиболее часто происходит повреждение нижнешейных позвонков СV-СVII, особенно при так называемых травмах «ныряльщика». При этом возникает компрессионный перелом тела позвонка, который часто сочетается с переломом дужки, суставных отростков и сопровождается последующим вывихом или внедрением костных фрагментов в позвоночный канал.
Нередко встречается и формирование посттравматических межпозвонковых грыж, как изолированно, так и в сочетании с костной травмой. При этом сразу после травмы больные отмечают отсутствие движений в ногах, слабость в руках, нарушения чувствительности. При магистральном типе кровоснабжения шейного утолщения спинного мозга чаще всего кровоток осуществляется по ветке глубокой артерии шеи, подходящей к спинному мозгу с одним из корешков на уровне СV-СVII сегментов. Компрессия или повреждение артерии, кровоснабжающей спинной мозг на этом уровне приводит к развитию вторичной миелоишемии. Предрасполагающим фактором для ее развития служит врожденная узость позвоночного канала, когда практически отсутствует резервное пространство на том уровне. Клинические проявления представлены в виде вялого паралича верхних конечностей, плечевого пояса, нижней спастической параплегией, сегментарно-проводниковой параанестезией, нарушением функции тазовых органов по типу задержки.
Сохраняющаяся компрессия спинного мозга на фоне вторичной миелоишемии приводит к прогрессированию восходящего отека спинного мозга, приводящего к расстройствам дыхания за счет дополнительного поражения диафрагмального нерва и развитию грубых бульбарных расстройств, что чаще всего заканчивается летальным исходом.
При клинико-инструментальных признаках преимущественно передней компрессии спинного мозга и отсутствии признаков стеноза позвоночного канала предпочтение должно отдаваться оперативному вмешательству передним доступом с резекцией поврежденного тела позвонка, удалением смежных дисков, вправлением вывиха на фоне дозированной тракции за олову и имплантацией ауто- или аллотрансплантанта с последующей фиксацией пластиной. В случаях, когда отмечается врожденный стеноз позвоночного канала дополнительно целесообразно проводить заднюю декомпрессию спинного мозга и задний спондилодез.
Следует обратить внимание на одну особенность течения шейной травмы. В некоторых случаях в первые несколько суток обычно наблюдаются признаки поражения либо всего поперечника, либо вентральной половины шейных сегментов. Однако вскоре расстройства чувствительности в шейных дерматома проходят, уровень параанестезии снижается до DIII – DIV. В верхних конечностях остаются признаки поражения только двигательного нейрона. При такой клинической картине возникает мысль о неполном сдавлении спинного мозга, когда страдают только наружные слои спиноталамических пучков в соответствии с законом Ауэрбах-Флатау. тем не менее отдельные клинико-анатомические наблюдения показывают, что в спинном мозгу некротические изменения развиваются не только на уровне травмы, но и на значительном отдалении от нее. В частности, у одного больного с компрессионным переломом CV, инфаркт охватил в области СIV-СVIII серое вещество, а в зоне DII-III – почти весь поперечник мозга. Возникновение очага ишемии вдали от места травмы А.Г. Марголин (1970) объясняет сосудисто-рефлекторной реакцией.
А.А. Скоромец и соавт. считают, что более вероятен механизм компенсаторного перераспределения кровотока. При выключении шейной радикуло-медуллярной артерии кровь устремляется из бассейна грудной корешковой артерии по направлению вверх. На уровне компрессирующих сегментов кровоток в поверхностных ветвях усиливается, в погружных же (в том числе и сулько-комиссуральных) ослабевает, и в той области образуется распространенная ишемия. Такое распределение расстройств вообще характерно для травмы позвоночника. В случаях прямого сдавления отломками вещества спинного мозга или при его размозжении неврологические симптомы являются стойкими и мало подвергаются обратному развитию. У некоторых больных с травмой шейного отдела позвоночника отсутствие коленных и ахилловых рефлексов, гипотония и атрофия мышц нижних конечностей отмечались не только в острой фазе, но и в резидуальной. Приходилось предполагать в таких случаях сочетанное поражение шейно-грудных и пояснично-крестцовых сегментов (поражение периферического нейрона нижних конечностей при травме шейного отдела позвоночника наблюдали также Л.Г. Благонадеждина, 1965, 1970 и Л.Г. Гапеева, 1971). Арефлексию в ногах при остром поражении шейных или грудных спинальных сегментов (закон Бастиана) ранее принимали за диасхиз (диашиз). Теперь это можно считать проявлением ишемии люмбо-сакральных сегментов.
ТРАВМА ГРУДНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Повреждение верхнегрудных позвонков чаще всего происходит при дорожно-транспортных происшествиях с водителем или пассажирами при переворачивании автомобиля. Пи том преобладают компрессионные переломы тел позвонка с развитием клина Урбана. Страдание спинного мозга в таких случаях происходит по типу прямой передней компрессии костными отломками.
Миелоишемия при такой локализации развивается при выключении кровотока по верхней дополнительной радикуло-медуллярной артерии (сопровождает один из корешков от DI до DIV), а при ее отсутствии эта зона страдает по механизму ишемизации в «последнем луге» или «критической зоне» смежного кровообращения между верхним и нижним антериальными бассейнами спинного мозга. Остро развивающаяся вторичная миелоишемия часто вызывает клинику поражения всего поперечника спинного мозга. Остро возникает нижний парапарез, параанестезия с верхней границей на уровне дерматома DI-DII, задержка мочи, кала. В первые дни угасают коленные и ахилловы рефлексы. Однако всегда вызывается симптом Бабинского. В последующие 5-6 дней нижний парапарез приобретает черты центрального – повышается мышечный тонус, оживляются глубокие рефлексы на ногах. Расстройства чувствительности концентрируются в верхних грудных дерматомах. Иногда наблюдается угасание глубоких рефлексов на руках, особенно трицепс рефлекса, гипотрофия мелких мышц кистей. Признаки поражения периферических мотонейронов на этом уровне можно подтвердить данными эдектромиографии. Такие симптомы, очевидно, связаны с проявлениями феномена «обкрадывания» (патогенной компенсации – по А.А. Скоромцу).
ТРАВМА ПОЯСНИЧНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Повреждения поясничного отдела позвоночника чаще возникают при падениях с высоты и падениях на ягодицы; при последнем механизме травмы чаще происходит компрессионный перелом тела позвонка. В случаях кататравмы преобладают нестабильные переломовывихи позвонков со значительным компримирующим воздействием на структуры позвоночного канала с повреждением корешков спинного мозга, сдавлением веозных сосудов. В случаях низкого отхождения артерии Адамкевича возможно ее сдавление или разрыв костными фрагментами, что может сопровождаться развитием спинального инсульта по длиннику спинного мозга вплоть до уровня DIII.
Следовательно, при компрессионном переломе позвоночника в спинном мозгу могут развиваться ишемические явления в результате сдавления снабжающих спинной мозг сосудов. При этом нередко появляются признаки отдаленного от места травмы повреждения спинного мозга (дистантные над- и подочаговые расстройства). на ишемическую их природу указывает прежде всего избирательная вентральная локализация поражения (бассейн передней спинальной артерии). Исследование ликвора в острой фазе болезни часто выявляет блок субарахноидального пространства. Это обусловлено не только деформацией позвоночного канала на уровне перелома, но и ишемическим отеком спинного мозга.
Определить уровень компрессионного перелома позвоночника по чисто неврологическим симптомам не всегда возможно. Большое значение в таких случаях приобретает рентгенологическое или компьютерно-томографическое исследование. Безусловно, крайне желательно выполнение магнитно-резонансной томографии, так как это исследование позволяет выявить не только костные изменения, травматические грыжи диска, но и оценить компрессию спинного мозга, выявит в нем необратимые структурные изменения.
При лечении больных с травматическими и патологическими переломами позвонков необходимо учитывать возможность соучастия сосудистого фактора, ведущего к ишемии. Поэтому в острой стадии следует стремиться устранить компрессию не только мозгового вещества, но и спинальных сосудов (вытяжение, иммобилизация позвоночника, декомпрессивная ламинэктомия с обязательной стабилизацией, передние декомпрессивные операции с последующим корпородезом). При ишемии могут быстро развиваться необратимые изменения в спинном мозгу, поэтому все мероприятия (в том числе и оперативные) должны быть, по возможности, неотложными и выполняться в первые 6-12 часов. При возможной задержке в проведении хирургического лечения необходимо болюсное введение больших доз гормональных препаратов (например, дексаметазон). В первые дни, кроме того, целесообразно назначать вазоактивные препараты (эуфиллин, нимотоп, кавинтон и др.) и ноотропы.
Источник
Дата публикации 12 июля 2020Обновлено 12 июля 2020
Определение болезни. Причины заболевания
Компрессионный перелом позвоночника — это повреждение тела одного или нескольких позвонков, которое сопровождается их сдавливанием и снижением высоты. Проявляется болью в спине и деформацией оси позвоночника. Во время движения и в сидячем положении боль может усиливаться. В случае осложнения (воздействия костных отломков на нервные структуры) она будет иррадиировать в конечности (например в кончики пальцев).
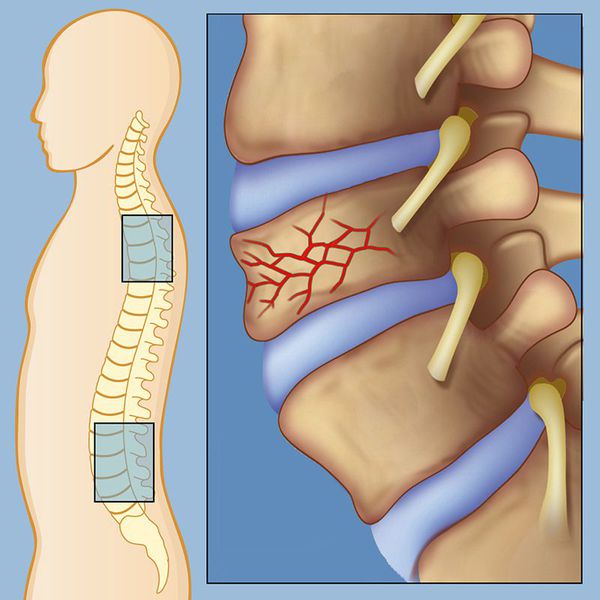
Наиболее часто компрессионный перелом возникает в шейном отделе позвоночника при нырянии или ударе тяжёлым предметом по голове. Переломы в грудном и поясничном отделах происходят в результате падения с высоты, автоаварии, спортивных травм и побоев.
Иногда компрессионный перелом возникает и без травмы. Например, чтобы спровоцировать перелом при остеопорозе позвоночника, достаточно неаккуратно присесть, резко наклониться, поднять сумку или чихнуть. Такая хрупкость позвонков вызвана снижением их костной плотности в связи с нарушением метаболизма костной ткани. Позвонки уже не способны выдерживать нормальное давление и склонны к переломам. Аналогичная ситуация может возникнуть при первичной опухоли позвоночника или его поражении метастазами опухоли из другого органа.
Гемангиома позвонков также способствует развитию компрессионного перелома. Достигая определённых размеров в теле позвонка, сосудистая опухоль ослабляет его, тем самым приводя к компрессионному перелому.
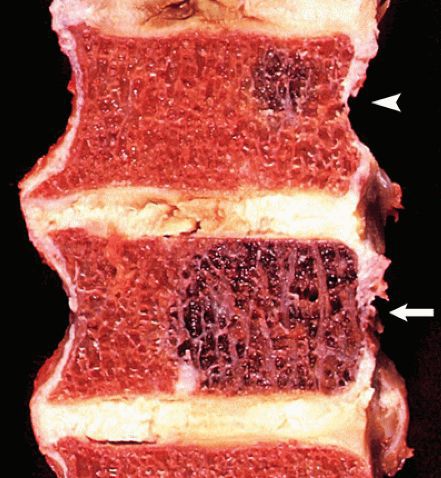
В целом, переломы позвоночника являются очень распространённым видом травмы. В мирное время они составляют от 5 % до 20 % всех травм скелета. Частота встречаемости зависит от развитости региона и урбанизации. Например, в регионах с развитой промышленностью частота травмы позвоночника достигает 4 %, в регионах, связанных с лесозаготовкой, — 8 %, на лыжных курортах — 9 % [6][7][8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы компрессионного перелома позвоночника
К общим симптомам компрессионного перелома относятся: головная боль, тошнота, рвота, слабость в конечностях, удушье, боль в позвоночнике. Характер жалоб зависит от уровня повреждения позвоночника и от того, пострадал ли спинной мозг.
Для повреждений грудного и поясничного отделов позвоночника свойственна выраженная боль в животе. У многих пациентов после травмы внезапно наступает кратковременная остановка дыхания. Она возникает рефлекторно в ответ на боль, ушиб грудной клетки или позвоночника.
После травмы позвонков грудного и пояснично-крестцового отделов у пострадавшего отмечаются боли в зоне повреждения, которые усиливаются во время движения, переворота на живот и подъёма прямых ног вверх. Также при компрессионном переломе позвонков возникает болезненность при ротационных движениях туловища, например, когда человек тянется за ремнём безопасности в автомобиле, наклоняется завязывать шнурки, присаживается на стул или поднимает на вытянутые руки ребёнка [1][4].

Если в отломки позвонка выступают в позвоночный канал и сдавливают корешки спинного мозга, боль может иррадиировать. При переломе позвонка в шейном отеле она распространяется от затылка до лопаток, отдавая в плечо, предплечье и пальцы рук. При переломе позвонка в грудном отделе возникает опоясывающая боль по типу межрёберной невралгии. Она носит стреляющий характер, распространяется по ходу межрёберного промежутка, иногда иррадиирует в грудную клетку. При переломе позвонка пояснично-крестцового отдела боль отдаёт в бедро, голень и стопу.
Сдавление корешков при компрессионном переломе также может сопровождаться не только их раздражением, но и отмиранием. Тогда больной испытывает чувство онемения в зоне иннервации погибшего нерва, мышечные силы снижаются вплоть до пареза или паралича поражённых мышц.
При тяжёлых компрессионных переломах может повредиться сам спинной мозг. Такая травма сопровождается развитием наиболее тяжёлого неврологического дефицита: нарушается чувствительность в конечностях и туловище ниже уровня перелома. В таком случае может парализовать ноги, из-за чего пострадавший не сможет самостоятельно передвигаться.
Некоторые переломы позвоночника могут протекать бессимптомно в связи с отсутствием сдавления спинного мозга или наличием большого резервного пространства в позвоночном канале (как это бывает при остеопорозе или гемангиоме позвонка). Выявляются такие повреждения обычно случайно при рентгенографии или МРТ, или если больной начинает ощущать скованность или дискомфорт в спине [2][3][9].
Патогенез компрессионного перелома позвоночника
Позвоночник является главной опорной структурой нашего тела. Он состоит из 32 позвонков: 7 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 3 копчиковых. Все они между собой соединяются межпозвонковым диском и двумя фасеточными суставами. Связочный аппарат позвоночника представлен четырьмя связками — межостистой, жёлтой, передней и задней. Такое строение позвоночно-двигательных сегментов позволяет человеку удерживать своё тело в вертикальном положении, при этом сохранять достаточную эластичность. Физиологические изгибы придают позвоночнику упругость и помогают смягчать нагрузку на позвоночный столб.
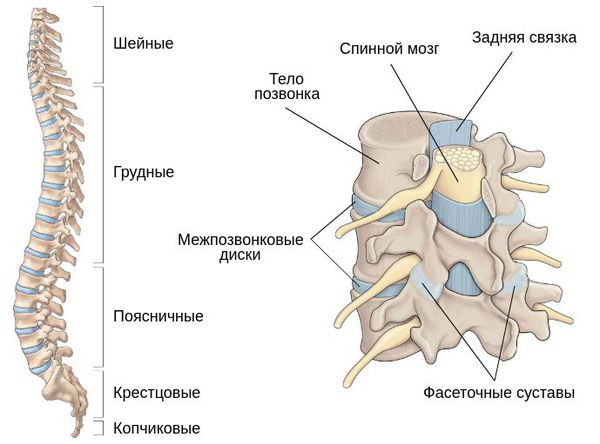
Компрессионный перелом возникает при сгибательных движениях в туловище, например в результате удара спиной. Наступает сильный рефлекторный спазм мышц сгибателей туловища и брюшного пресса, происходит резкий наклон туловища вперёд. Формируется сильное давления на передние отделы позвонков, которое приводит к компрессии (сдавлению) и клиновидной деформации позвонка. Сам позвоночник при этом зачастую остаётся механически стабильным, т. е. без патологической подвижности и смещений, а неврологический дефицит в виде паралича, пареза и онемения в конечностях развивается редко.
В механизме повреждения спинного мозга можно выделить два фактора:
- удар отломками разрушенного позвонка и межпозвонковым диском по спинному мозгу;
- сдавление спинного мозга и его сосудов смещёнными позвонками, фрагментами костных отломков и/или дисков [14][16].
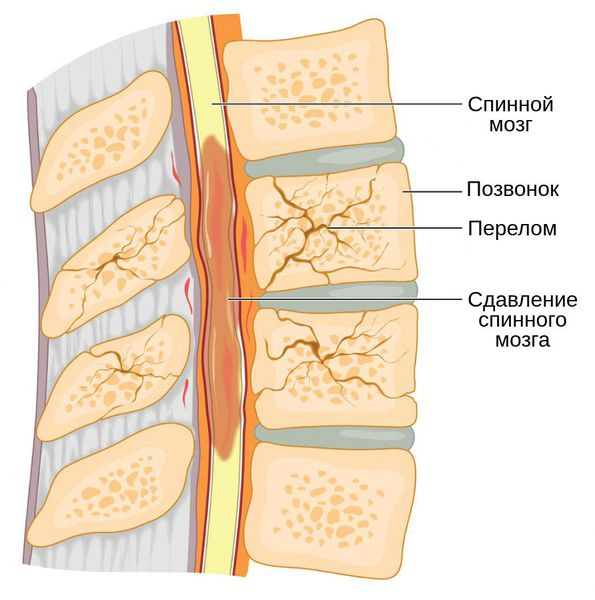
Механизм гибели спинного мозга включает факторы его первичного и вторичного повреждения. Первичное повреждение, как было описано выше, возникает при приложении травмирующей силы непосредственно на спинной мозг, после чего наступает мгновенная компрессия его сосудов. Вторичные повреждающие факторы — это сосудистые, ауторегуляторные и метаболические нарушениями в области травмы. При этих нарушениях развивается спазм или прямое сужение кровеносных сосудов, в результате формируется ишемия в зоне недостаточности кровотока и наступает гибель клеток спинного мозга [11][13].
Классификация и стадии развития компрессионного перелома позвоночника
В позвоночно-спинномозговой травме широкое применение обрела классификация, разработанная международной ассоциацией АО Spine [19]. Она основана на механизме образования травмы. Её принципом является распределение переломов по возрастанию степени тяжести, сложности лечения и прогноза.
Согласно данной классификации, выделяют три типа переломов позвоночника:
- компрессионный (тип А) — повреждение передней части позвоночника;
- дистракционный (тип В) — повреждение передней и задней части позвоночника;
- ротационный (тип С) — повреждение передней и задней части позвоночника со скручиванием.
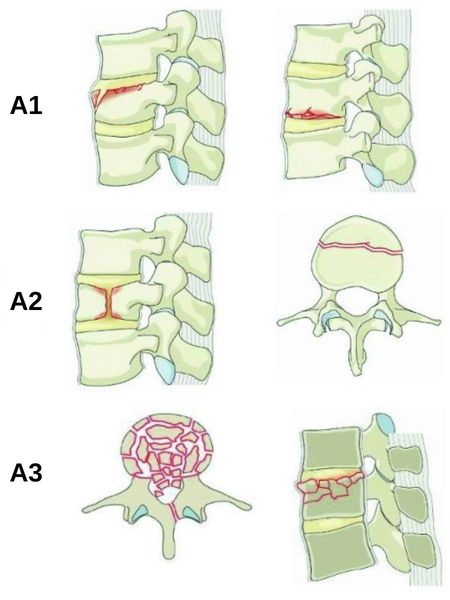
Компрессионный перелом в свою очередь подразделяют на три подтипа:
- подтип A1 — клиновидный или вдавленный перелом одной площадки позвонка, не затрагивающий его заднюю стенку;
- подтип А2 — раскалывающий перелом с повреждением обеих горизонтальных замыкательных пластинок позвонка, не затрагивающий заднюю стенку;
- подтип A3 — оскольчатый (взрывной) перелом с повреждением одной горизонтальной пластинки и задней стенки позвонка. Такой перелом часто сопровождается травмой спинного мозга, в связи с чем приводит к развитию неврологического дефицита (нарушению чувствительности и двигательной активности) [3].
По локализации выделяют:
- перелом шейного отдела;
- перелом грудного отдела (возникает чаще всего [20]);
- перелом пояснично-крестцового отдела;
- множественные повреждения позвонков;
- многоуровневые повреждения позвонков;
- множественные многоуровневые повреждения.
Осложнения компрессионного перелома позвоночника
Наиболее опасное осложнение — травма спинного мозга и его корешков. Она может нарушить чувствительность отдельных частей тела или привести к хронической боли. Но даже если в момент перелома невральные структуры не повредились, ситуацию может осложнить компрессия спинного мозга смещёнными отломками позвонка. С течением времени продолжающееся сдавление может привести к миелопатии (прогрессирующей ишемии спинного мозга) и параличу мышц [5][9].
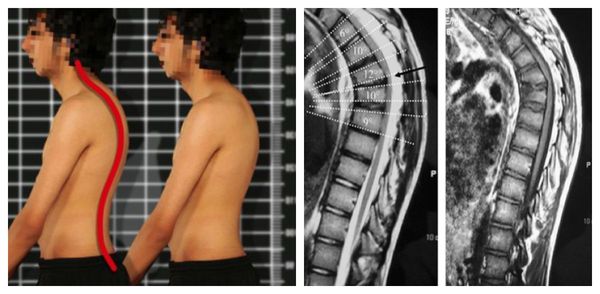
Если повреждённый сегмент позвонка вовремя не зафиксировать, нередко развивается нарушение осанки по типу кифоза или сколиоза. Из-за деформации оси позвоночника неправильно перераспределяется нагрузка на межпозвонковые диски, фасеточные суставы, мышцы и связки. В результате наступает преждевременное старение данных структур, прогрессируют такие заболевания, как грыжа межпозвонкового диска, спондилоартроз, спондилёз, остеоартроз, остеохондроз и миофасциальный болевой синдром. При грубых деформациях (на фоне болезни Бехтерева, перенесённого туберкулёза позвоночника или детских идиопатических сколиозах) возможно нарушение работы внутренних органов: лёгких, сердца, желчного пузыря, почек и желудка [17][18].
Диагностика компрессионного перелома позвоночника
Анамнез предполагает уточнение обстоятельств, механизма и время получения травмы. Всё это позволяет прицельно искать тот или иной вид повреждения [4].
Осмотр и пальпация необходимы для определения уровня и объёма дальнейшего обследования [4]. Во время осмотра больного доктор обращает внимание на наличие травмы, видимых деформаций и локализацию следов повреждения. При обнаружении кровоподтёков и деформации в области грудной клетки необходимо исключить перелом рёбер. Искривление позвоночника в нижнем грудном отделе может свидетельствовать не только о костной травме, но и о повреждении внутренних органов.
Пальпация (ощупывание) позвоночника проводится крайне осторожно, чтобы не нанести дополнительную травму и не сместить отломки. Во время обследования врач обнаруживает болезненные места, хруст костных отломков и локальную припухлость. Определять характер патологической подвижности позвоночника нельзя, т. к. это неизбежно приведёт к более тяжёлым повреждениям.
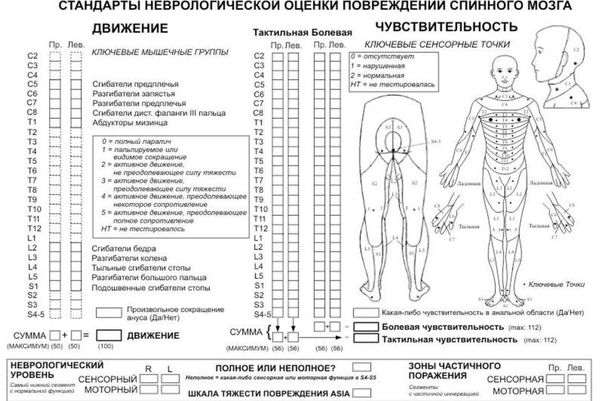
Неврологическое обследование заключается в определении силы мышц, тактильной и болевой чувствительности. Оно позволяет объективно оценить состояние спинного мозга [5]. Для начала необходимо определить чувствительность и двигательные способности частей тела слева и справа, затем оценивается неврологический уровень и полнота повреждения (полное или неполное). В клинической практике для фиксации результатов такого обследования чаще всего используется шкала ASIA [21], представленная ниже.
К инструментальным методам диагностики относятся:
- спондилография;
- миелография;
- компьютерная томография;
- магнитно-резонансная томография.
Спондилография — это стандартное рентгенологическое исследование грудного и пояснично-крестцового отделов позвоночника. Является наиболее доступным методом инструментальной диагностики. Выполняется в прямой и боковой проекциях. Позволяет обнаружить повреждение позвонков и искривление позвоночной оси.
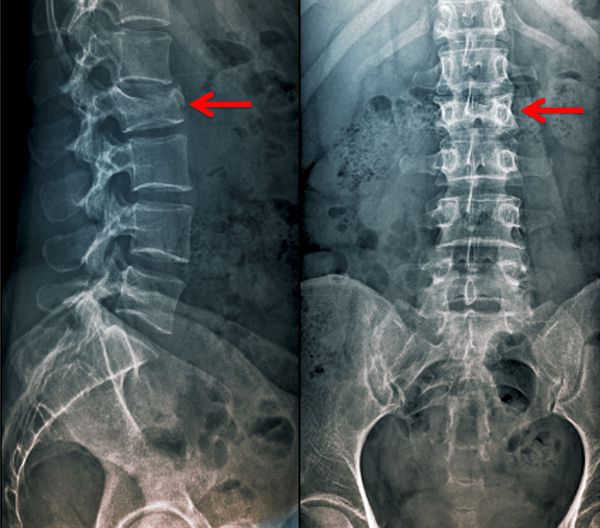
Миелография является вспомогательным методом исследования. Она способна выявить нарушение тока спинномозговой жидкости (ликвора) и уровень блока субарахноидального пространства, визуализировать повреждение твёрдой мозговой оболочки, а также косвенные признаки сдавления спинного мозга и его корешков.
Компьютерная томография (КТ) является оптимальным методом диагностики костной травмы. Она позволяет обнаружить до 25 % повреждений костных структур, которые не были выявлены во время спондилографии. Благодаря КТ можно с высокой точностью диагностировать переломы позвонков любой сложности, даже небольшие переломы дужек и суставных отростков, которые часто упускают при рентгенографии.
Достоверными признаками травм позвонка на снимках КТ считают:
- уменьшение высоты позвонка с нарушением однородности его кортикального (каркасного) слоя;
- двойной контур кортикального слоя, одна из границ которого прерывиста;
- уплотнение губчатого вещества, острые грыжи Шморля — выбухание межпозвонкового диска в тело позвонка;
- отдельные костные фрагменты в области перелома и их выбухание в позвоночный канал;
- смещение позвонка (в том числе и горизонтальное) более чем на 2 мм в грудном отделе и более чем на 3 мм в поясничном отделе;
- скопление свободной крови — признак повреждения сосуда, расположенного вблизи позвоночного столба [7].

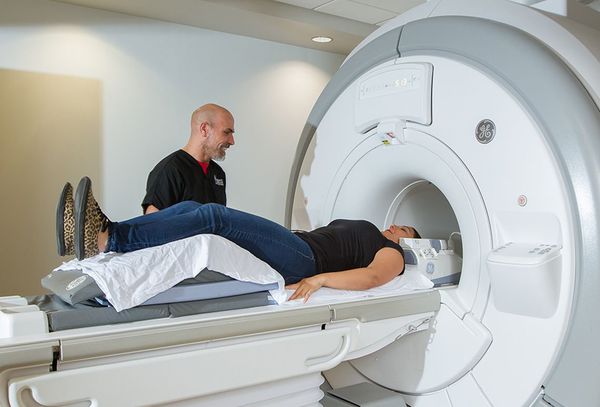
Магнитно-резонансная томография (МРТ) — высокочувствительный метод исследования травмы позвоночника. Она позволяет визуализировать самые ранние и незначительные изменения в просвете позвоночного канала, спинном мозге и окружающих структурах. Например, с помощью МРТ можно выявить отёк спинного мозга, диапедезные кровоизлияния (без повреждения сосудов), последствия разрыва и растяжения связочно-мышечного аппарата. Однако у МРТ есть ряд недостатков:
- наличие абсолютных противопоказаний к исследованию: кардиостимулятор и металлические импланты в организме исследуемого, нарушения сердечного ритма по типу мерцательной аритмии, первая половина беременности;
- наличие артефактов (помех) даже от немагнитных металлов;
- продолжительность исследования более 15-20 минут;
- необходимость немагнитного аппарата искусственной вентиляции лёгких для пациентов в тяжёлом состоянии [18].
Лечение компрессионного перелома позвоночника
При травме позвоночника ниже второго шейного позвонка (C2) метод лечения можно определить, используя шкалу SLIC [27].
| Параметры оценки | Баллы |
|---|---|
| Повреждение тела позвонков | |
| Без повреждений | |
| Компрессионный перелом | 1 |
| Компрессионно-оскольчатый перелом | 2 |
| Подвывих или переразгибание | 3 |
| Вывих или переломовывих, нестабильный оскольчатый перелом и другие более тяжёлые повреждения | 4 |
| Повреждение связок и межпозвонкового диска | |
| Без повреждений | |
| Косвенные признаки повреждений (увеличение промежутка между остистыми отростками, изменения сигнала на МРТ) | 1 |
| Разрывы (увеличение площади межпозвонкового диска, подвывихи и вывихи в межпозвонковых суставах, кифоз) | 2 |
| Неврологический статус | |
| В норме | |
| Корешковый синдром (боль из-за сдавления нервных корешков) | 1 |
| Полное повреждение спинного мозга | 2 |
| Неполное повреждение спинного мозга | 3 |
| Длительное сдавление спинного мозга, сопровождающееся признаками неврологического дефицита (нарушением чувствительности) | + 1 |
Выбор тактики лечения зависит от суммы набранных баллов:
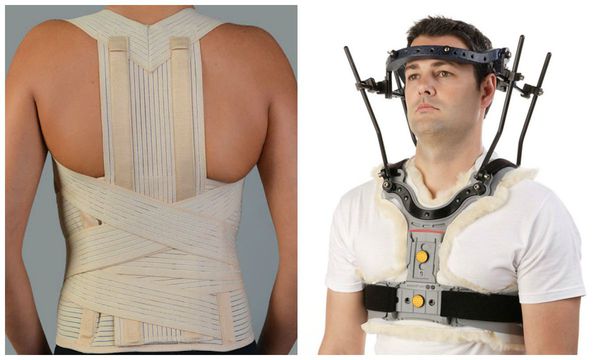
- меньше 4 баллов — консервативная терапия (ношение жёсткого воротника, использование halo-аппарата и др.);
- больше 4 баллов — оперативное лечение (устранение компрессии и стабилизация повреждённых структур);
- 4 балла — консервативная или оперативная тактика (на усмотрение хирурга).
В случае стабильного, неосложнённого перелома возможно проведение консервативного лечения в виде симптоматической терапии, соблюдения строгого постельного режима, ограничения осевой нагрузки на позвоночник, ношения жёсткого поясничного корсета или halo-аппарата. Однако продолжительная иммобилизация и постельный режим будут доставлять больному серьёзные неудобства и сопровождаются опасностью образования тромбов, пролежней, застойной пневмонии и др. Поэтому на сегодняшний день лучше отдать предпочтение малоинвазивной хирургической технике. Её объём и сроки зависят от типа и объёма повреждения [3].
Задачи хирургического лечения:
- своевременно устранить компрессию спинного мозга и питающих его сосудов;
- восстановить нормальную ось позвоночника;
- зафиксировать повреждённый позвоночно-двигательный сегмент для быстрой активизации больного.
Если сломана задняя опорная колонна позвоночника, то выполнить эти задачи можно из заднего доступа. Если в результате перелома позвонков повредилась передняя опорная колонна, то для лечения потребуется доступ через грудную клетку.
Показания к экстренному хирургическому лечению:
- наличие признаков неврологического дефицита после травмы;
- компрессия спинного мозга с сужением позвоночного канала;
- компрессия корешков спинного мозга, сопровождаемая онемением, слабостью и болью в руках и ногах по типу межрёберной невралгии;
- нестабильность позвоночно-двигательных сегментов.
Выделяют три основных вида хирургического вмешательства:
- малоинвазивная стабилизация;
- вертебропластика;
- протезирование.
Вертебропластика предполагает укрепление повреждённого позвонка специальным костным цементом. Он вводится в тело позвонка через иглу под рентген-контролем. Спустя 6-11 минут цемент застывает, укрепляя тело позвонка.
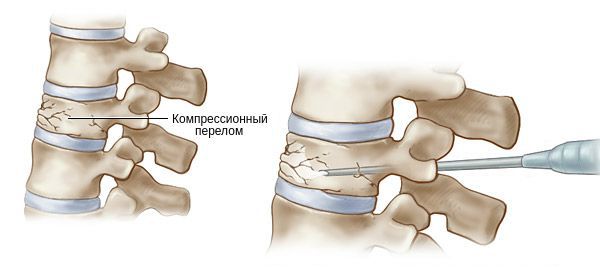
Показания к цементированию:
- переломы тел позвонков с их разрушением и кифотической деформацией;
- опухоли или гемангиома подвоночника;
- компрессионные переломы позвонков при остеопорозе.
В случае опухоли и гемангиомы позвоночника вертебропластика не только устраняет возникший компрессионный синдром, но и снижает болевой синдром.
Малоинвазивную стабилизацию можно выполнить с помощью различных конструкций: пластин, транспедикулярных винтов, протезов тел позвонков и др. Для фиксации шейного отдела позвоночника используются межтеловые имплантаты и пластины, для грудного и пояснично-крестцового отделов — различные системы транспедикулярной фиксации, которые можно дополнять межтеловыми трансплантатами и имплантами (кейджами). Данные приспособления стабилизируют позвоночно-двигательные сегменты сразу после операции. Они имплантируются в тело человека на всю жизнь: после сращения перелома система фиксации не доставляет никаких неудобств и не требует удаления.
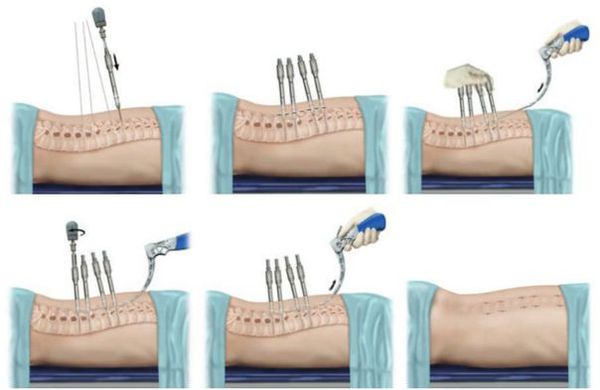
Показания к малоинвазивной стабилизации:
- травма грудного, шейного и поясничного отделов позвоночника;
- кифотическая деформация позвоночника или отдельных позвоночно-двигательных сегментов.
Преимущества:
- операция проводится без разреза (через проколы в позвонки устанавливаются винты и и скрепляются стержнем);
- незначительная травма мышц;
- минимальная кровопотеря;
- уменьшение послеоперационной боли;
- ранняя активизация — уже на следующий день после операции пациент может встать на ноги и начинать двигательную реабилитацию;
- возможность коррекции кифоза;
- восстановление нормальной подвижности в сегменте после сращения перелома.
При протезировании тело позвонка замещают фрагментом кости из ребра пациента или специальными протезами. При этом установленные протез дополнительно фиксируются пластиной.
Прогноз. Профилактика
Чем раньше будет выполнено оперативное лечение, тем скорее улучшится качество жизни пациента и во время реабилитации, и после его завершения. Если травма была неосложнённой, то больной встаёт на ноги и начинает ходить сразу после фиксации позвоночника или вертебропластики.
Существенных ограничений по завершении хирургического лечения нет. Больной может сидеть и выполнять обычные бытовые нагрузки. Повторные операции по удалению установленных конструкций не требуются.
Профилактика переломов позвоночника в первую очередь основана на предупреждении возникновения травм, цементировании растущих гемангиом позвоночника, своевременном и системном лечении остеопороза [11][12]. Существенно снизить риски компрессионного перелома могут регулярные занятия спортом, тренировки глубоких мышц спины и формирование естественного корсета позвоночника.

Источник
