Перелом пястных костей кисти у ребенка
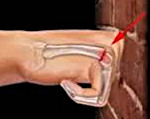
Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы – отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное – наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Общие сведения
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
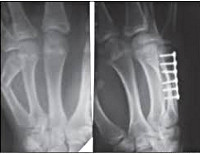
Переломы костей кисти и пальцев у детей
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области – перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок – 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания – это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ – пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев – в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
Перелом пястной кости – нарушение целостности пястной кости в результате травмы. Обычно возникает при прямом травматическом воздействии (падении тяжелого предмета, падении на кисть), реже выявляется непрямой механизм повреждения (удар кулаком). Проявляется болью, отечностью и нарушением функции кисти. В ряде случаев выявляется костный хруст и патологическая подвижность. В области перелома нередко образуются кровоподтеки. Основным инструментальным методом диагностики является рентгенография, иногда используют КТ и МРТ. Лечение чаще консервативное.
Общие сведения
Перелом пястной кости – достаточно распространенное травматическое повреждение. Составляет около 2,5% от общего числа переломов. Чаще страдают I и V пястные кости, наиболее неблагоприятным считается перелом основания I пястной кости. Причиной повреждения I пястной кости обычно становится бытовая травма, V пястная кость чаще повреждается в результате криминальных инцидентов (драк) или занятий боксом. У женщин переломы пястных костей выявляются реже, чем у мужчин.
Переломы пястных костей могут быть закрытыми или открытыми, со смещением или без смещения, внутрисуставными или внесуставными, одиночными или множественными. В отдельных случаях выявляются в составе сочетанной травмы, могут сочетаться с переломами фаланг пальцев и переломами костей запястья (обычно – при падении тяжестей на кисть), переломами крупных костей конечностей, переломами таза, тупой травмой живота, переломами позвоночника, повреждением грудной клетки, ЧМТ, повреждением почки. Лечение переломов пястных костей осуществляют травматологи.
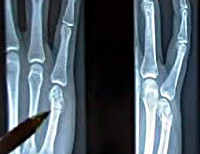
Перелом пястной кости
Перелом основания I пястной кости
Причины
Возникает достаточно часто, среди пациентов преобладают мужчины трудоспособного возраста. Образуется вследствие форсированного воздействия по оси пальца в сочетании с резким сгибанием и приведением I пястной кости. Требует особого внимания, поскольку при недостаточно точном сопоставлении отломков может негативно повлиять на приведение, отведение и противопоставление большого пальца, существенно снизив функциональность кисти и трудоспособность пациента.
Виды
В травматологии выделяют два типа таких повреждений. При первом типе (переломе Беннета) от основания кости с локтевой стороны отламывается треугольный фрагмент, остающийся на месте, а периферическая часть кости вывихивается к тылу и в лучевую сторону. Данный перелом является внутрисуставным и относится к категории переломовывихов. При втором типе линия излома располагается в 1,5 см от суставной щели и не проникает в сустав. Дистальная часть кости смещается под углом, обращенным в тыльную сторону.
Симптомы
В момент повреждения возникает резкая боль. При осмотре область тенара отечна, возможна синюшность и кровоподтеки. Большой палец приведен, движения болезненны, ограничены. На тыльной поверхности в основании кости прощупывается выступ. Пальпация, давление по оси и поколачивание по основанию кости болезненны. При вытяжении за палец появляется резкая боль, костный хруст и патологическая подвижность, палец устанавливается в нормальное положение, но после прекращения тяги опять «уходит» в положение приведения.
Диагностика
Перелом основания I пястной кости дифференцируют с вывихом и повреждением связок пястно-фалангового сочленения. Для уточнения диагноза выполняют рентгенографию костей кисти в двух плоскостях. Данное исследование позволяет определить характер повреждения и тип перелома. В сомнительных случаях дополнительно назначают КТ кости. При необходимости оценить состояние мягких тканей пациентов направляют на МРТ кисти.
Лечение
Тактика лечения определяется типом и стабильностью перелома. В большинстве случаев проводят одномоментное вправление под местной анестезией. Большой палец тянут по оси, отводят в сторону, а затем, выждав некоторое время, надавливают на основание кости с лучевой стороны, одновременно еще больше увеличивая отведение большого пальца. Затем накладывают гипс и делают контрольные снимки. С первых дней рекомендуют выполнять движения в свободных суставах конечности. Иммобилизацию продолжают 1-1,5 мес.
При переломах первого типа, а также при нестабильных оскольчатых и косых переломах осуществляют скелетное вытяжение. На руку накладывают гипс до локтевого сустава, через ногтевую фалангу большого пальца проводят спицу и прикрепляют ее к рамке, а рамку, в свою очередь, пригипсовывают к лонгете. В последующем выполняют контрольные рентгенограммы. Гипс и вытяжение сохраняют в течение 1-1,5 мес. Еще одним вариантом лечения при подобных повреждениях является закрытая фиксация отломка спицей.
Оперативное лечение показано при невправимых переломах. Хирургическое вмешательство осуществляют под местной или проводниковой анестезией. На тыльной поверхности кисти делают разрез, выделяют сломанную кость, рассекают капсулу сустава, сопоставляют отломки и фиксируют их спицей, оставляя конец спицы над поверхностью кожи. Рану послойно ушивают, накладывают гипс. Спицу удаляют через 3 нед., иммобилизацию прекращают через 5-6 нед. с момента операции. При всех видах переломов пациентам назначают ЛФК. После снятия гипса больных направляют на массаж и парафинотерапию.
Переломы тела I пястной кости
Образуются при прямой травме. Проявляются болью, припухлостью, кровоподтеками и ограничением движений. Возможна патологическая подвижность и костный хруст. При пальпации выявляется болезненность и деформация (при наличии смещения) в средней части тенара. Диагноз подтверждают при помощи рентгенографии. Переломы без смещения фиксируют гипсовой повязкой, выводя палец в положение противопоставления, абдукции и легкого сгибания. Переломы со смещением предварительно репонируют, затем накладывают гипс в том же положении.
При неустойчивых косых и оскольчатых повреждениях накладывают скелетное вытяжение за ногтевую фалангу (вытяжения по Клаппу). Оперативное вправление производят при легко смещающихся и невправимых переломах. В качестве фиксатора используют спицу. С первых дней после операции назначают ЛФК. Скелетное вытяжение и гипс во всех случаях сохраняют в течение 3-4 нед. Если отломки сопоставлялись открытым способом, спицу удаляют одновременно с прекращением иммобилизации.
Переломы II-V пястных костей
Причины
В большинстве случаев переломы пястных костей образуются вследствие прямой травмы. При ударе молотком по тылу кисти часто возникают поперечные повреждения, если кисть в момент удара прилегает к твердой поверхности, формируются раздробленные переломы. Возможен также непрямой механизм травмы – удар кулаком в ходе криминального инцидента, занятий боксом и некоторыми другими видами спорта. Для таких повреждений характерно косое направление линии излома, иногда диафиз внедряется в головку кости в области шейки. Изредка под влиянием выкручивания образуются винтообразные переломы.
Линия излома может располагаться в области головки, диафиза или основания. Нередко наблюдаются переломы двух и более пястных костей. Закрытые переломы пястных костей диагностируются чаще открытых. Часто возникает угловое смещение с вершиной угла, обращенной в тыльную сторону. Боковое смещение обнаруживается редко, как правило – при множественных повреждениях. При боковом смещении существует высокая вероятность интерпозиции мягких тканей.

Рентгенография кисти. Перелом пятой пястной кости со смещением отломков под углом.
Симптомы и диагностика
Беспокоит боль, ограничение движений и отечность кисти. При осмотре выявляется кровоизлияние и припухлость в области повреждения. Иногда на тыле кисти обнаруживается выступ. При пальпации, потягивании за палец и давлении по оси возникает болезненность, иногда слышна крепитация. Для подтверждения диагноза, уточнения локализации и характера перелома выполняют рентгенографию в двух проекциях.
Лечение
Повреждения без смещения фиксируют гипсовой повязкой на 4 нед. При угловом смещении производят закрытую репозицию под местной анестезией, с тыльной стороны кисти осуществляя давление в области перелома, а с ладонной – в области головки пястной кости. При неустойчивых и множественных переломах возможно использование скелетного вытяжения сроком на 3 нед. Гипс в таких случаях также снимают через 4 нед. Однако наилучшим вариантом лечения нестабильных переломов пястных костей является операция.
Хирургическое вмешательство проводят на 1-5 сутки. Выполняют разрез на тыле кисти, место повреждения освобождают, отломки сопоставляют. При поперечной линии излома остеосинтез не требуется, при косых повреждениях с тенденцией к повторному смещению осуществляют внутрикостную фиксацию спицей, оставляя край спицы над кожей. Рану ушивают, накладывают лонгету. Спицу удаляют через 3 нед., иммобилизацию прекращают через 4 нед. При всех переломах назначают ЛФК и тепловые процедуры.
Источник
Ключевые слова: пястные кости, фаланги пальцев, иммобилизация, переломы, реабилитация.
Повреждения кисти занимают одно из первых мест среди травм опорно-двигательного аппарата и составляют до 50 % у детей разных возрастных групп [1].
На долю закрытых переломов пястных костей (ЗППК) и фаланг пальцев (ЗПФП), приходится до 48 % от общего количества переломов костей кисти, что составляет около 6 % от всех переломов костей скелета [2].
По данным разных авторов, закрытые переломы I пястной кости составляют 25-42 %; II пястной кости – 15-20 %; Ш пястной кости – 6-12 %; IV пястной кости – 8-12 %; V пястной кости – 18-45 %, фаланги пальцев составляют до 37 % [3].
По локализации ЗППК распределяются следующим образом: в области диафиза – у 31 % пациентов; в области основания – у 21 %; в области головки – у 6 %; у 42 % пациентов имеют место субкапитальные переломы пястных костей в области так называемой «шейки пястной кости». Термин «перелом шейки пястной кости» (carpal neck fracture) внесен в «Указатель терминов хирургии кисти», который был утвержден на II Конгрессе Международной Федерации Обществ Хирургии кисти и давно используется отечественными специалистами [4].
По локализации переломы фаланг пальцев у детей распределяются следующим образом: основные фаланги до 14 %, средние фаланги до 17 %, ногтевые фаланги до 21 % [5].
По многолетним наблюдениям, из всех переломов костей кисти, закрытые переломы II-V пястных костей (ЗППК II-V) являются наиболее частыми из всех закрытых переломов костей кисти у детей. Особенности анатомии, биомеханики смещения отломков и тактики лечения закрытых переломов II-V пястных костей, принципиально отличные от I пястной кости, заставляют рассматривать эти две группы повреждений отдельно [6].
Актуальность проблемы лечения ЗППК II-V подтверждает непрекращающаяся дискуссия по вопросу выбора метода лечения данных повреждений. Большинство публикаций посвящено оперативному методу [7].
К сожалению, мало работ посвящено консервативному методу лечения ЗППК и ЗПФП. Почти все они принадлежат зарубежным авторам и известны в переводах и редакциях отечественных специалистов [8].
Обусловлено это, на наш взгляд тем, что существующие методики консервативного лечения ЗППК и ЗПФП малоэффективны, в связи с чем оперативный метод лечения этих повреждений традиционно считается более надежным; к тому же отсутствуют четкие показания и противопоказания к применению консервативного и оперативного методов [9].
В научной литературе описано достаточно большое количество способов оперативного лечения ЗППК II-V. В практике используются лишь некоторые из них. В отечественной травматологии в основном применяются две методики оперативного лечения ЗППК и ЗПФП. Это – чрезкостный остеосинтез спицами по типу диафиксации и интрамедуллярный остеосинтез штифтом [10].
Наиболее распространен способ остеосинтеза II-V пястных костей спицами по типу диафиксации. Популяризаторами этой операции стали В. А. Чернавский, A. A. Лазарев, В. М. Панфилов (1974, 1975). Методика диафиксации сочетает в себе достаточную простоту и надежность. В ряде случаев при определенных навыках хирурга возможна репозиция и фиксация отломков пястной кости закрытым способом. Однако методика имеет и свои недостатки [11].
Менее распространенным среди отечественных травматологов способом оперативного лечения ЗППК И-У является интрамедуллярный остеосинтез штифтом (В. И. Барсук, 1998). Методика позволяет добиться надежной фиксации отломков, предусматривает проведение металлофиксатора внесуставно, сохраняет неповрежденными межкостные мышцы и продольный свод кисти, применима при множественных переломах пястных костей [12].
Как уже было сказано, все способы остеосинтеза пястных костей и фаланг пальцев в подавляющем большинстве случаев связаны с необходимостью открытия места перелома, т. е. с разрезом и манипуляциями в области сухожильно-связочного аппарата кисти. Образующиеся в процессе заживления послеоперационные рубцы отрицательно сказываются на восстановлении функции поврежденного луча. Кроме того, при открытом остеосинтезе увеличивается срок консолидации костных фрагментов [13].
Это обстоятельство заставило некоторых травматологов обратиться к внеочаговому способу остеосинтеза пястных костей при их закрытых повреждениях с помощью аппаратов наружной фиксации различной конструкции. Методика позволяет обеспечить достаточную стабильность отломков при малом объеме оперативного вмешательства, а некоторые модификации аппаратов дают возможность с помощью различных регулировочных приспособлений добиться хорошей репозиции отломков и начать раннюю функцию [14].
Но применение внеочагового остеосинтеза значительно ограничивается такими существенными недостатками, как: некроз мягких тканей в области спиц и стержней; пролежни в области опорных площадок репонирующих устройств; вынужденное проведение спиц и стержней в области сухожильно-связочного аппарата кисти, околосуставно; технические трудности при наложении аппаратов; их конструктивная сложность и дороговизна [15].
Лечение ЗППК и ЗПФП методом вытяжения за соответствующий палец хотя и описано в литературе, но является малоэффективным применительно к пястным костям. Метод основан на симметричном натяжении равномерно окружающих кость и образующих футляры мягких тканей – мышц, сухожилий, фасций, подкожно-жировой клетчатки, кожи. Это не осуществимо на кисти, т. к. мягкие ткани окружают П-У пястные кости неравномерно, несимметрично и не образуют футляров, как на крупных сегментах конечностей [16].
Главными общими достоинствами оперативного метода лечения ЗППК и ЗПФП у детей, несомненно, являются: 1) быстрая и, как правило, точная репозиция отломков пястных костей; 2) в большинстве случаев надежная их фиксация; 3) возможность совместить сроки консолидации и восстановления функции кисти за счет раннего применения лечебной гимнастики [17].
Наряду с этим, имеются и общие недостатки: 1) необходимость стационарного лечения пациента; 2) риск операционных и послеоперационных осложнений; 3) проблематичность широкого применения оперативного метода в медицинской практике из-за массовости этих повреждений.
Именно закрытый характер переломов костей кисти и их огромная частота заставляет особенно внимательно рассмотреть возможность консервативного лечения данных повреждений. На практике подавляющее большинство больных с ЗППК и ЗПФП лечатся консервативно [18].
Однако существующие методики консервативного лечения этих переломов, предложенные еще в конце тридцатых – начале сороковых годов прошлого века, недостаточно эффективны и имеют принципиальные недостатки. К сожалению, до сих пор наиболее распространенной в практике, особенно амбулаторной, является методика консервативного лечения ЗППК и ЗПФП с применением прямой, длинной гипсовой лонгеты.
Лонгета накладывается от средней трети предплечья до кончиков пальцев в положение разгибания во всех суставах. Предложенная R. W. McNealy еще в 1932 году, эта повязка в принципе не позволяет добиться репозиции и удержать отломки пястной кости в правильном положении, т. к. совершенно не учитывает биомеханизм их смещения. Более того, фиксация пальца в выпрямленном положении усугубляет смещение отломков, приводит к формированию стойкой «псевдопаралитической» установки пальца и формированию разгибательной контрактуры пястно-фалангового сустава [19].
Появившиеся позднее методики консервативного лечения ЗППК и ЗПФП с помощью гипсовых повязок, по существу, мало чем отличались от методики с использованием прямой гипсовой лонгеты. Некоторое изменение углов сгибания или разгибания в суставах поврежденного луча или всей кисти при их иммобилизации не позволяло устранить биомеханические факторы смещения отломков поврежденной пястной кости и обеспечить их стабильную иммобилизацию [20].
Принципиально отличающаяся от других, теоретически хорошо обоснованная и практически достаточно эффективная методика репозиции и иммобилизации отломков переломов костей кисти у детей была предложена S. A. Jahss в 1938 году. Этот способ более известен отечественным травматологам по описанию Р. Уотсон-Джонса (1972) и Е. В. Усольцевой (1986). Методика по существу отличается от ранее предложенных тем, что репозиция дистального отломка пястной кости производится посредством согнутой под 90° основной фаланги соответствующего пальца [21].
Иммобилизация пострадавшего луча производится гипсовой лонгетой от средней трети предплечья до кончика дистальной фаланги в положении сгибания пальца в пястно-фаланговом и в проксимальном межфаланговом суставах под углом 90° при легком разгибании кисти. Но, по признанию самого автора, такая фиксация пальца приводит к возникновению стойкой контрактуры проксимального межфалангового сустава [22].
Все перечисленные методики консервативного лечения не позволяют решить одну из главных проблем лечения переломов костей вообще и пястных костей в частности – совмещение сроков иммобилизации восстановления функции поврежденного сегмента. Этот аспект чрезвычайно важен для такого сложного и тонкого механизма, каким является кисть человека. Ограничение движений кисти всего на две-три недели неминуемо ведет к серьезным последствиям [23].
Именно это обстоятельство, а также массовый характер описываемых повреждений в последнее время заставляет многих авторов отдавать все большее предпочтение консервативному методу лечения ЗППК и ЗПФП у детей в его упрощенных вариантах, вплоть до отказа от иммобилизации поврежденного сегмента вообще [24].
Однако значительная деформация в области перелома или всего пястья, избыточная костная мозоль являются причиной не только косметических дефектов, но и ведут к значительному нарушению функции кисти, поэтому такой подход к лечению ЗППК и ЗПФП нельзя считать оправданным [25].
Смелым решением, устраняющим недостатки ранее предложенных способов консервативного лечения ЗППК II-V, стало предложение использовать для лечения этих переломов пястный брейс (Galvestone carpal brace), разработанный в 1987 году S. F. Viegas с соавторами. Несмотря на существенный конструктивный недостаток, вызвавший его запрет, пястный брейс впервые продемонстрировал принципиальную возможность удерживать отломки пястной кости после их репозиции в правильном положении без фиксации суставов пальцев и кисти.
Таким образом, имея в своем распоряжении вроде бы солидный арсенал различных способов лечения ЗППК и ЗПФП у детей, травматологи на практике сталкиваются с проблемой выбора метода и способа лечения этих переломов, полагаясь лишь на собственный опыт.
Обусловлено это тем, что нет ясного ответа на два главные вопроса. Нужно ли в каждом конкретном случае вообще делать репозицию отломков; а если нужно, то какой способ репозиции и, главное, фиксации отломков избрать? Мнения специалистов по этим вопросам чрезвычайно разнятся. Это в свою очередь обусловлено отсутствием единых критериев оценки величины первичного смещения отломков пястных костей и функциональной значимости остаточных деформаций при различной локализации переломов и видах изломов.
Примечательно, что отсутствует единая рабочая классификация видов смещения отломков пястных костей и фаланг пальцев у детей. Большинство авторов вообще расплывчато рассуждают на эту тему, говоря лишь о значительном или незначительном смещении отломков [26].
В связи с этим, на рентгенограммах линии, между которыми измеряются углы наклона головки или смещения отломков пястных костей, проводятся «на глазок». Результаты таких измерений являются недостоверными и не могут служить критерием при выборе метода и способа лечения ЗППК и ЗПФП.
До настоящего времени не разработаны единые критерии оценки исходов лечения ЗППК и ЗПФП у детей. Анализ результатов очень затруднен в связи с отсутствием в существующих способах оценки объективных показателей, а рентгенологическая картина не всегда соответствует данным клинического обследования и субъективной оценке самого пациента. Путаницу вносит и то, что авторы применяют даже различную градацию результатов лечения – от двухступенчатой (положительный результат, отрицательный результат) до четырехступенчатой (отличный результат, хороший, удовлетворительный, неудовлетворительный) [27].
Для оценки используются различные показатели, которые часто носят субъективный характер и не являются достоверными (такие как возврат пациента к прежней работе, количество дней нетрудоспособности, собственные ощущения больного и т. п.).
Свежие закрытые переломы диафизов пястных костей и фаланг пальцев со смещением отломков в сознании отечественных практикующих травматологов являются прямым показанием к оперативному лечению. Во всяком случае, оперативный метод до сегодняшнего дня считался приоритетным. Связано это не столько с наличием хорошо разработанных и эффективных способов оперативного лечения, сколько с отсутствием эффективных методик консервативного лечения.
Как уже было сказано, именно закрытый характер свежих переломов костей кисти и огромное, все возрастающее количество больных с этой патологией заставило нас остановиться на разработке метода консервативного лечения ЗППК и ЗПФП у детей, так как мы не только остро ощущаем его необходимость, но и отчетливо видим перспективные, неиспользованные его возможности.
Метод может быть достаточно прост и эффективен, не связан с риском операционных и послеоперационных осложнений, не требует значительных материальных затрат и пригоден для широкого применения в амбулаторной практике.
Выводы: Анализ биомеханизма смещения отломков при свежих закрытых переломах костей кисти у детей показал, что первичное смещение определяется воздействием травмирующего агента, в отличие от вторичного смещения, которое, как и удержание отломков в неправильном положении, определяется мышечным фактором. Характер первичного смещения отломков зависит от локализации перелома. Факторами, влияющими на результат репозиции отломков с фиксацией их короткой пястной повязкой, являются локализация перелома. Таким образом, проблема лечения ЗППК и ЗПФП у детей остается нерешенной по многим параметрам. Существующие консервативные методики не всегда позволяют добиться желаемого результата. Поставлена под сомнение сама возможность удержания отломков пястных костей и фаланг пальцев у детей гипсовой повязкой.
Литература:
1. Азолов, В. В. Костная ауто-гомопластика в реконструктивной хирургии кисти и пальцев / В. В. Азолов, Г. И. Дмитриев // Вопросы травматологии, протезирования и переливания крови. Киев, 2005. – С. 121-123.
2. Антимонова, З. С. Опыт лечения переломов пяетных костей и пальцев кисти в условиях поликлиники / З. С. Антимонова // Тез. докл. III науч.-практ. конф. Ташкент, 2005. – С.64-65.
3. Ахундов, A. A. Основные принципы лечения переломов пястных костей и фаланг пальцев кисти / A. A. Ахундов, Ii.К. Абасова // Вопросы травматологии и ортопедии: сб. науч. тр. Баку, 2006. – Вып.21. – С.35-47.
4. Безухов, И. М. Набор шин для иммобилизации при переломах кисти / И. М. Безухов, Ю. В. Здвижков, В. Н. Блохин // Ортопедия, травматология и протезирование. 2006. -№ 11. -С.108.
5. Бекиев, Р. Иглы дикобраза как новый биологический материал для внутреннего оетео-синтеза при переломах мелких трубчатых костей. Таджикистан. 2006. – № 6. – С.48-49.
6. Блохин, В. Н. Лечение повреждений и деформаций кисти и пальцев основные проблемы и перспективы / В. Н. Блохин // Современные методы лечения повреждений и заболеваний кисти: сб. науч. тр. – М., 2007. – С.5-13.
7. Богданов, Е. А. Переломы трубчатых костей кисти и их лечение: автореф. дис. канд. мед. наук,- СП., 2008.-21 с.
8. Богданов, Е. А. К вопросу об иммобилизации при переломах костей кисти / Е. А. Богданов // Ортопедия, травматология и протезирование. 2008. – № 1. – С.16-19.
9. Богданов, Е. А. Металлоостеосинтез при переломах фаланг пальцев и пястных костей / Е. А. Богданов // Вести, хирургии. 2008. -№ 9. – С. 107-116.
10. Богданов Е. А. Ошибки при лечении закрытых переломов пястных костей // Предупреждение и лечение осложнений при закрытых переломах костей / Е. А. Богданов: сб. науч. тр. СП., 2009. № 1. – С.57-59.
11. Богданов, Е. А. Аппарат для лечения тр4убчатых костей кисти / Е. А. Богданов А. И. Малкис // Вестник хирургии. 2009. – № 4. – С.98-100.
12. Богданов, Е. А. Остеосинтез при переломах трубчатых костей кисти / Е. А. Богданов, СП, 2009.
13. A. И. Малкис // Сб. науч. тр. С.Питер. института усовершенств. врачей., 2010 № 4. -С.11-12.
14. Бодулин В. В. Оценка методов лечения закрытых переломов пястных костей кисти. М. 2009. № 3. С.14.
15. B. В. Бодулин, А. И. Хералов, С. А. Лысенко // Материалы юбилейн. науч. конф. Кисев, 2010. С. 127-129.
16. Бойчев Б., Холевич, Я. Переломы и вывихи в области кисти и пальцев // Б. Бойчев Руководство по ортопедии и травматологии. М., 1968. – Т.З. – С.489-534.
17. Брянцева, Л. Н. Исходы лечения переломов пястных костей и фаланг пальцев / Л. Н. Брянцева // Материалы докл. науч. сессии ин-тов травматологии и ортопедии,- М., 2011. С.84-85.
18. Брянцева, J1.H. К лечению закрытых переломов пястных костей и фаланг пальцев кисти / Л. Н. Брянцева // Повреждения и деформа?
